Эктопированная поджелудочная железа медикаментозное лечение
Эктопия поджелудочной железы в стенку желудка

ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Диагностика и лечение добавочного протока поджелудочной железы
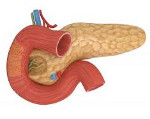
Добавочный проток поджелудочной железы, который еще называют аберрантной, добавочной или эктопированной поджелудочной железой – является довольно редким врожденным пороком развития данного органа.
Такая аномалия проявляется гетеротопией (атипичной или неправильной локализацией) тканей поджелудочной железы, которые могут быть расположены в области двенадцатиперстного или тонкого кишечника.
Аберрантная железа может иметь и другую локализацию, и размещаться на стенке желудка, печени, желчного пузыря или других органов (встречается относительно редко).
Интересно, что подобная аномалия практически всегда развивается бессимптомно, и пациент даже не догадывается о наличии добавочной железы до того времени, пока у него не появляются симптомы воспаления или острого живота. До этих пор человек не отмечает никаких болевых ощущений, дискомфорта или других признаков заболевания.
Что означает термин «эктопированная» поджелудочная железа?
Термин «эктопия» в переводе с греческого языка означает – смещенный, неправильный или ложный. Поэтому эктопированная поджелудочная железа – это синонимичное название добавочной или аберрантной железы.
Данное отклонение, как уже упоминалось ранее, связано с крайне необычной локализацией панкреатических тканей, но при этом аномальный орган никак не сообщается с нормально расположенной поджелудочной, и даже имеет собственное кровоснабжение и выводные протоки.
Добавочная железа может иметь овальную или округлую форму с четкими контурами. Размер данного органа обычно составляет от 1 до 2,5-3 см в диаметре.
Подобная аномалия часто напоминает полип, но для него не характерно наличие скоплений контрастных масс в центральной части (в области устья выводящего протока аберрантной железы) – этот факт и является главным отличием данных образований.
Выводной проток добавочного органа открывается в просвет желудка или кишечника. Таким образом, в эктопированной поджелудочной, так же как и в нормальном органе, возможно развитие симптомов острого воспалительного или деструктивного процесса.
Такая врожденная аномалия развития в большинстве случаев локализуется на стенке желудка или двенадцатиперстной кишки, хотя известны случаи расположения подобных образований в различных органах грудной и брюшной полости. В 70-75% всех случаев эктопированная поджелудочная железа локализуется в области привратника желудка – в антральном отделе органа.
В чем же причина развития аберрантной железы?
Ученые до сих пор не выяснили, по какой причине в организме человека формируется добавочный проток поджелудочной железы. Достоверно можно сказать лишь одно – возникает данная аномалия внутриутробно, а непосредственное влияние на появление у будущего ребенка подобного порока развития оказывают такие факторы:
- Негативное влияние окружающей среды на организм беременной (радиоактивное или ультрафиолетовое облучение, постоянная высокая температура).
- Генетические болезни (нарушение правильного набора генов в клетках развивающегося организма).
- Вредные привычки матери в период беременности (злоупотребление алкоголем, курение, употребление наркотиков).
- Затяжные стрессы, частые депрессии.
- Различные болезни инфекционного характера, которые будущая мама перенесла во время беременности (герпес, краснуха, сифилис, листериоз и т. д.).
- Использование в данный период некоторых лекарственных препаратов, которые нежелательно принимать беременным.
Методы диагностики
Проведение диагностики при эктопии поджелудочной железы зависит, прежде всего, от локализации данного образования.
Обнаружить такую аномалию достаточно легко, когда она располагается на стенке желудка, двенадцатиперстного или тонкого кишечника.
В большинстве случаев добавочный проток выявляют случайно, во время проведения скринингового исследования. Подобный порок развития обычно определяют уже в возрасте 40-70 лет.
Обнаружить эктопированную поджелудочную можно при помощи следующих лабораторно-инструментальных исследований:
- Эндоскопического – при проведении данного способа диагностики, аномалию можно выявить – по своему строению она напоминает полип, расположенный на широком основании, с вдавлением на вершине. Именно такое вдавление является основным признаком добавочной железы.
- Ультразвукового – с помощью ультразвуковой диагностики также можно заметить подобное отклонение, при этом характерными признаками образования является его низкая эхогенность, наличие дополнительных полостей органа и полное отсутствие эхогенности в области протока поджелудочной железы.
- Рентгенологического – в случае проведения данного метода диагностики, аберрантный орган визуализируется в качестве крупных скоплений контрастного вещества.
При подобном обследовании также может обнаружиться устье дополнительного протока эктопированной железы, который также хорошо контрастируется.
- Компьютерной томографии – этот способ диагностики позволяет выявить подобный порок развития только в том случае, когда аномальное образование локализуется в стенке какого-либо полого органа. С помощью данного исследования также можно провести дифференциальную диагностику аберрантной железы со злокачественным новообразованием.
Какими симптомами проявляется добавочная поджелудочная железа?
Клинические признаки такого отклонения в развитии, каким является эктопированная железа, проявляются в зависимости от размеров и локализации образования. В том случае, когда аномальный орган располагается на стенке желудка, симптоматика данной патологии может напоминать гастрит.
Если же дополнительный проток локализуется в двенадцатиперстной кишке – признаки подобного нарушения могут замаскироваться под язвенную болезнь. Аномалия часто провоцирует развитие панкреатита, холецистита или аппендицита.
Однако большинство пациентов, у которых выявляли данное нарушение, утверждают, что никакого дискомфорта ранее они не ощущали, а симптомы заболевания появились лишь после возникновения осложнений.
К осложнениям добавочной поджелудочной железы можно отнести:
- воспалительный процесс;
- некроз тканей органа;
- непроходимость кишечника;
- перфоративное изменение стенки желудка или кишечника;
- кровотечение.
Все эти нарушения возникают в том органе, где располагается аномалия, и именно она становится причиной развития подобных состояний. В случае воспаления самой эктопированной железы, у пациента могут проявиться различные диспепсические расстройства и болевые ощущения в животе.
Лечение добавочной поджелудочной железы
Важно понимать, что подобный порок развития считается потенциально опасным, так как он может переродиться в злокачественное образование. Поэтому в том случае, когда врач подозревает наличие аберрантной поджелудочной, пациенту в обязательном порядке необходимо пройти целый ряд диагностических мероприятий, чтобы полностью исключить риск развития онкологии.
После того, как данный диагноз подтвердился – специалист проводит хирургическую операцию, во время которой он удаляет образование.
Метод оперативного вмешательства выбирает врач в зависимости от формы, локализации аномального органа и наличия либо отсутствия какого-либо патологического процесса в нем.
Если эктопированная железа располагается на поверхности органа – проводят эндоскопическую электроэксцизицию.
В том случае, когда отсутствует риск перерождения аномального образования в раковую опухоль, возможно консервативное лечение данного органа. Пациенту назначают лекарственные средства пролонгированного действия – чаще всего это соматостатин или его аналоги. Параллельно производится симптоматическое лечение.
Добавочная железа не представляет никакой опасности до того момента, пока в ней не начинают возникать различные патологические процессы. Именно по этой причине, при случайном обнаружении аберрантного органа, специалист может и не проводить лечение подобного нарушения. Но в таком случае пациенту следует постоянно находиться под наблюдением своего лечащего врача.
1 ) биопсия из дополнительного протока чревато ПАНКРЕОНЕКРОЗОМ
2)почему не произведен гемостаз из места биопсии полипа кардиоэзофагеального перехода?
Источник: https://zdorovybudte.ru/podgeludochnaya/ektopiya-podzheludochnoj-zhelezy-v-stenku-zheludka
Добавочный проток поджелудочной железы: способы открытия аномалии

Добавочный проток поджелудочной железы, который еще называют аберрантной, добавочной или эктопированной поджелудочной железой – является довольно редким врожденным пороком развития данного органа.
Такая аномалия проявляется гетеротопией (атипичной или неправильной локализацией) тканей поджелудочной железы, которые могут быть расположены в области двенадцатиперстного или тонкого кишечника.
Аберрантная железа может иметь и другую локализацию, и размещаться на стенке желудка, печени, желчного пузыря или других органов (встречается относительно редко).
Интересно, что подобная аномалия практически всегда развивается бессимптомно, и пациент даже не догадывается о наличии добавочной железы до того времени, пока у него не появляются симптомы воспаления или острого живота. До этих пор человек не отмечает никаких болевых ощущений, дискомфорта или других признаков заболевания.
Аберрантная поджелудочная железа: что это такое?

Аберрантная поджелудочная железа является аномалией развития пищеварительной системы.
Аберрантная поджелудочная железа
Эта патология проявляет себя развитием тканей сходных по строению с панкреатической железой в области слизистой желудка, двенадцатиперстной кишки или рядом с самой поджелудочной.
Нарушения развития возникает на этапе эмбриогенеза, когда происходит закладка и формирование органов.
Среди причин возникновения аберрантной железы выделяют:
- генетическую предрасположенность;
- влияние на плод вредных привычек матери;
- инфекционные болезни (корь, краснуха);
- лучевое воздействие;
- определенные фармакологические препараты.
Аберрантная поджелудочная не является заболеванием, но также может подвергаться развитию воспаления и деструкции, может сдавливать соседние органы и таким образом проявлять себя.
Такая аномальная железа по строению соответствует нормальной, имеет свой собственный аберратный проток поджелудочной железы, который открывается в кишечный просвет.
Аберрантная поджелудочная железа определяется как ткань поджелудочной железы, которая не имеет анатомической и сосудистой непрерывности с основным телом ПЖ. Наиболее частая гетеротопия поджелудочной железы локализируется в желудке, выводящий проток чаще всего впадает в вантральный отдел.
Большинство пациентов с желудочно-аберрантной поджелудочной железой являются бессимптомными. Они редко поступают с клиническими симптомами, такими как боль в животе и кровотечение . Сообщалось о нескольких случаях аберрантной панкреатической железы, осложненной острым воспалением, таким как панкреатит.
Эктопия поджелудочной железы в большинстве своем обнаруживается случайно, во время поиска поражения слизистой желудка, поскольку клиника соответствует острому гастриту. Таким образом, аберрантная долька поджелудочной железы провоцирует клиническую картину и соответствующие симптомы, в зависимости от места расположения и от собственных размеров.
Дистопия может быть локализирована:
- в желудочной стенке;
- в отделах двенадцатиперстной кишки;
- в отделах подвздошной кишки, в тканях дивертикула;
- в толще сальника тонкой кишки;
- в селезенке;
- в желчном пузыре.
Характерная клиническая картина
Эктопическая панкреатическая железа может быть расположена в разных отделах.
Если она располагается на месте стыка желудка и двенадцатиперстной кишки, то она дает клиническую картину напоминающую язву двенадцатиперстной кишки.
Появляется болевое ощущение в эпигастральной области, тошнота, может возникнуть кровотечение.
Помимо этого клиническая картина при таком расположении эктопической панкреатической железы может напоминать:
- Холецистит — боли в правом подреберье, желтуха, зуд кожи.
- Аппендицит — боль в верхней части живота или правой подвздошной области, тошнота, одноразовая рвота.
- Панкреатит — опоясывающая боль больше в верхней левой половине живота.
При локализации в области желудка клиника сходна:
- с язвой желудка.
- с панкреатитом.
Острый панкреатит, возникающий в желудочно-кишечной аберрантной железе, встречается редко, и один из его основных симптомов — боль в животе. Почти во всех случаях наблюдается небольшое повышение уровня амилазы в сыворотке.
Следовательно, острый или хронический панкреатит, вызванный в аберрантной поджелудочной железе, может возникать из-за непроходимости протоков, но не от прямого повреждения клеток, вызванного употреблением тяжелых алкогольных напитков.
Опасные симптомы при вовлечении в патологический процесс аберрантной поджелудочной железы:
- Некроз эктопического органа;
- Нарушение целостности стенок полого органа;
- Кровотечение, повреждение сосудов железы.
- Развитие кишечной непроходимости из-за обтурации аберрантной поджелудочной просвета кишечника.
Наиболее часто эти серьезные осложнения возникают при подслизистой или субсерозной локализации дополнительной железистой ткани в тонком кишечнике, просвет в этом отделе достаточно узкий. Вследствие чего происходит быстрое развитие непроходимости.
Первыми симптомами при развитии воспаления в эктопическом органе становятся:
- нарушения в работе пищеварительной системы;
- боли после еды и голодные боли;
- нарушение прохождения пищи, сопровождаемые тошнотой и рвотой.
Поскольку симптоматика общая и может соответствовать огромному количеству болезней желудочно-кишечного тракта без инструментальной и лабораторной диагностики не обойтись.
Диагностика патологического состояния
Эктопия этого органа не сложна для диагностики, но может прятаться за масками других заболеваний.
Диагностика патологического состояния
Визуализировать образование можно с помощью некоторых инструментальных методов.
Для выявления патологии применяются следующие методики проведения обследования:
- Рентген брюшной полости позволяет увидеть выпячивание слизистой со скоплением контраста в этой области.
- Фиброгастродуоденоскопия — наличия участка уплотнения слизистой, на поверхности которого есть вдавление- место выхода аберрантного протока.
- Ультразвуковое исследование брюшной полости, исследование основано на разной эхогенности протока поджелудочной железы и тканей самой поджелудочной.
- Компьютерная томография хорошо показывает патологию, но возникает необходимость дифференцировать ее с опухолевыми процессами, в связи с этим для подтверждения диагноза во время фиброгастродуоденоскопии проводится биопсия образования с дальнейшим гистологическим исследованием.
Аберрантная железа может быть разделена на три типа гистологии.
Тип I имеет типичную ткань, имеющую дольчатое строение, с наличием протока и островков, напоминающих клетки нормальной поджелудочной железы;
Тип II содержит ткань поджелудочной железы с многочисленными ацинусами и несколькими протоками, лишенными островковых клеток;
Тип III, в котором наблюдаются только выделительные протоки.
Поэтому аберрантная поджелудочная железа (особенно типы I и II) может продемонстрировать полный спектр панкреатических патологий, включая панкреатит (острый и хронический), а также доброкачественные и злокачественные неопластические превращения.
Лечение патологии органа
Остается спорным, вызваны ли острые или хронические воспалительные изменения в аберрантной поджелудочной железе похожими патологическими процессами, что провоцируют панкреатит в анатомической поджелудочной железе.
Лечение патологии органа
Эктопированый орган часто может оставаться в тени всю жизнь, но если его касается патологический процесс, то наиболее успешный способ лечения — хирургический.
На данный момент также используют медикаментозный метод терапии аналогами соматостатина — гормона гипофиза, терапия симптоматическая и не способствует снижению стеноза кишечника.
Сейчас хирурги стремятся к наиболее малотравматичным операциям,так и в случае с аберрантной панкреатической железой используются малоинвазивные эндоскопические методики либо орагносохраняющие оперативные вмешательства:
- Операция микролапаротомии с формированием анастомоза между анатомической и аберрантной железой — это позволяет избежать развития воспаления эктопического органа.
- Если поджелудочная железа расположена в стенке антрального отдела желудка, где она чаще всего имеет вид полипозного разрастания, используется эндоскопическая электроэксцизия.
Таким образом, удаление образования происходит без травматического поражения слизистой, и с минимальной кровопотерей.
В случае подобных хирургических вмешательств пациент уже через два — три дня может отправляться домой.
О симптомах заболеваний поджелудочной железы рассказано в видео в этой статье.
Источник: https://prodiabety.ru/informatsiya/aberrantnaya-podzheludochnaya-zheleza.html
Источник
Лечение поджелудочной железы проводится методами назначения диетического рациона и лекарственными препаратами. Это остановит развитие панкреатита и прогрессирование воспаления поджелудочной железы. Панкреатит серьезная патология, которая в период глобального развития науки и фармацевтики, считается неизлечимым заболеванием. Поэтому основное направление при терапии это купирование симптоматики и вывод заболевания в состояние постоянной ремиссии.
медикаменты при лечении поджелудочной железы
Лечащий врач, при воспалении поджелудочного органа прописывает пострадавшему, такие группы препаратов:
- спазмолитики;
- антациды;
- обезболивающие (анальгетики);
- средства для ускорения вывода из организма желчи;
- широкого профиля воздействия – антибиотики.
В некоторых случаях назначаются методы народной медицины, которые смогут помочь в восстановлении иммунной системы и улучшения состояния пострадавшей железы. Все средства медикаментозного значения, имеют разные формы выпуска – таблетки, сиропы, инъекционные препараты терапии. В зависимости от поражения органа, применяются пациентами разными методами. Средства используемые для лечения, синтетического или органического происхождения.
Заболевания поджелудочной железы
Заболевание панкреатит, часто возникает из-за сильного воздействия на поджелудочную железу алкоголя, курения, употребления обильного жиросодержащих продуктов и желчнокаменного заболевания. Помимо этого, панкреатит спровоцируют сердечно-сосудистые заболевания, передозировка медикаментами, язвенные болезни 12-перстной кишки и кишечника, генетическая предрасположенность, диабет. Как не странно, но даже глистные инвазии тоже создают условия его возникновения, не говоря уже об инфекционных заболеваниях и гормональных сбоях в организме человека.
поджелудочная железа
Начало патогенного процесса поджелудочной железы сопровождается сильной симптоматикой:
- тошнота с приступами рвоты;
- лихорадка (озноб);
- увеличение температуры тела;
- резкие режущие боли в солнечном сплетении;
- метеоризм;
- диарея с примесями не переварившейся пищи.
Степень патологии заболевания говорит, что чем больше очаг поражения органа поджелудочной железы, тем сильнее симптоматика заболевания. Поэтому при назначении лекарства от воспаления поджелудочной железы, берут во внимание клиническую картину развития заболевания. Панкреатит имеет две формы своего развития – острая и хроническая. Поэтому каждая форма имеет свои симптомы и индивидуальные назначения методов лечения.
панкреатит поджелудочной железы
В момент острого приступа воспаления, терапия в домашних условиях противопоказана и не принесет долгожданного и полезного эффекта, а только усугубит состояние больного. Поэтому терапию проводят под круглосуточным наблюдением медицинского персонала, в условиях жесткого распорядка дня в стационаре медучреждения. При остром протекании болезни, в первую очередь запрещается употребление пищи, и прописывается полный голод в течение 2-3 суток.
В период обострения панкреатита, прописываются такие средства лечения:
- средства, купирующие работу ферментов и панкреатического сока поджелудочной железы;
- обезболивающие средства (анальгетики);
- препараты и методы народной медицины для детоксикации организма;
- при подтверждении инфекционной составляющей процесса воспаления – антибиотики широкого действия.
В начальном этапе воспалительного процесса железы, медикаментозные средства вводятся путем инъекций, чтобы не усугублять раздражение органа поджелудочной. Таблетки для поджелудочной, начинают принимать только при стабильном процессе ремиссии и снижении воспалительного процесса болезни. После купирования болевого синдрома, пострадавшему разрешается употребление еды по диетическому столу No5П.
диета №5 это часть лечения поджелудочной
Перейдя порог острого панкреатита, пациенту рекомендуется четкое выполнение предписаний доктора и соблюдение диетического курса лечения с помощью назначенной диеты. Также на момент заболевания панкреатитом, желательно исключить вредные привычки из обихода и употребления.
При панкреатите имеющего хроническую форму протекания, назначаются ферментные препараты для улучшения работы(Мезим, Фестал).
препараты для улучшения работы поджелудочной
Эти препараты созданы из органических веществ поджелудочного органа крупного рогатого скота, и на момент проблем с выработкой ферментов в железе, способны произвести замену и улучшить работу ЖКТ.
А также для купирования воспалительного процесса, при хроническом протекании заболевания, врачами прописывается противовоспалительное лекарство:
- Ванкоцин;
- Цефтриаксон;
- Абактал.
Эти таблетки, способны снять воспалительный процесс с поджелудочной железы и предотвратить развитие перитонита, сепсиса, абсцесса. Дозы и количество дней употребления, назначает доктор, так как, имея на руках клиническую картину заболевания, он сможет правильно прописать лечение медикаментозными способами. Помимо данных средств, назначаются также и препараты с содержанием ферментов, которые улучшают работу ЖКТ. К таким препаратам относятся: Креон, Панкреатин.
улучшают работу ЖКТ
В любом случае, не имея медицинского опыта и знаний, самолечение не принесет положительных плодов и создаст в один момент состояние полного невозврата к лечению патологии. Поэтому рекомендуется полное проведение обследования организма и четкое выполнение прописанных норм лечения в стационаре медицинского учреждения.
Какие лекарственные средства назначают
Какие таблетки, смогут помочь при панкреатите и правильно восстановить функции в работе ЖКТ? Это основной вопрос, который постоянно задается пострадавшими при проведении консультации в медучреждении.
При панкреатите, возникают периодические острые приступы и болевые симптомы, поэтому для устранения этих моментов назначают таблетки:
- Спазмолитики. Препараты применяют при острой и режущей боли в животе, поэтому хорошо подходят: Но-шпа, анальгин, баралгин и другие обезболивающие препараты. При сильном болевом эффекте, рекомендуется применять введением инъекций.
- Н2 блокаторы. Для снижения выработки панкреатического сока и ферментов железы, употребляют Ранитидин и Фамотидин.
- Антациды. Если клиническая картина заболевания железы показывает недостаточную возможность выделения секретов и ферментов, доктор пропишет лечение для поджелудочной железы, такие таблетки или препараты: Алмагель, Фосфалюгель.
- Ферментные средства. В этих препаратах, содержится липазы, амилазы, трипсин. Среди самых распространенных лекарств, основным спросом пользуются: Креон 8000, Мезим, Фестал, Панкреатин.
Средства медикаментозного лечения и некоторые лекарства, при воспалительном процессе поджелудочной железы, приходиться употреблять не один год, и эффект от приема препаратов виден только после 3-4 месяцев постоянного и систематического употребления.
Спазмолитики
Основным симптоматическим воздействием на организм, при воспалении поджелудочной железы, является боль. Поэтому в первую очередь, назначают лечебное голодание и медикаменты – спазмолитики. Они помогут унять болевой синдром и не испортить клиническую картину болезни, что не создаст проблем и не помешает установлению правильного диагноза.
Причин болевых симптомов при воспалительном процессе поджелудочной железы, имеется огромное количество. Среди них, основные и самые болезненные:
- набухание органа железы;
- сильное растяжение поджелудочного органа, из-за отека;
- состояние клапана Одди и спазматический приступ;
- спазмы желчного пузыря и протоков;
- спазмы тонкого кишечника.
Все эти негативные действия, являются вегетативной реакцией на сильную выработку адреналина и кортизола (гормон страха и стресса). Оказывая действие на гладкие мышцы, данные гормоны провоцируют болевые ощущения и побочные действия на организм человека.
Поэтому при появлении, применяют спазмолитики, которые оказывают расслабляющее действие на данную группу мышц, что снимает полностью или частично болевые ощущения. Как же работает препарат при развитом хроническом заболевании и какое средство применять для купирования боли поджелудочной железы?
дюспаталин хорошо помогает при хроническом панкреатите
Обще доказано, что причиной заболевания панкреатитом, является спазм клапана Одди, через который в 12-перстную кишку проникает пищеварительный сок и желчная субстанция. Поэтому, лечим поджелудочную железу с применением лекарства Дюспаталин. Он хорошо помогает при хронической патологии панкреатита, но так как препарат имеет вид таблетирования или порошка, применение при острой фазе панкреатита – нежелательно.
При острой форме панкреатита, болевой синдром имеет сильный приступ, что провоцирует в некоторых случаях шок и смертельный исход. Поэтому, для снятия данного болевого состояния, применяют специальные препараты и инъекции:
- Но-шпа;
- Папаверин;
- Платифиллин.
Препарат Но-шпа, имеет растительное происхождение, что позволяет употреблять и в таблетках, но только при отсутствии рвотных испражнений. Поэтому не стоит затягивать в употреблении, так как болевой порог человека при остром панкреатите принесет сильный вред психическому состоянию и вызвать болевой шок.
нош-па
Что касается папаверина, препарат схож со своими действиями на Но-шпу, и оказывает снятие напряжения с гладких мышц брюшного отдела. Недостаток – маленькое время действия, что требует повторения приема спустя 3-4 часа.
платифиллин
Долгодействующим препаратом, является Платифиллин. Употребление снимает болевую симптоматику на 12-14 часов, и вводится внутримышечно. Имеющий сильное воздействие на очаг патологической боли, его применение осуществляется под наблюдением докторов.
Спазмолитики хорошо справляются с болевой симптоматикой поджелудочной железы, препараты используются для поддержания мышечного тонуса в расслабленном состоянии, что улучшает протекание заболевания.
Препараты с антибактериальным действием
Назначаемые препараты при лечении острого воспаления поджелудочной железы купируют негативное состояние больного человека и приводить данную патологию в стабильное русло ремиссии. Опасное проявление панкреатита в острой фазе, способствует поражению не только самого органа, но и разъедание стенок железы и ее протоков панкреатическим соком. В свою очередь, это приведет к возникновению омертвевших участков поджелудочной железы – некрозу тканей или перитониту.
Цель при лечении поджелудочной железы антибиотиками:
- снятие воспалительного процесса;
- предотвращение развития инфекционного заболевания соседних органов, попавших под воздействие ферментов и панкреатического сока;
- снятие воспаления с самого органа железы.
При подтверждении анализов о разрыве желчных протоков или застоя в пузыре, также основными препаратами являются антибиотики широкого действия. Доктор при имеющихся на руках анализах, назначает в зависимости от патологии развития, необходимый курс медикаментозного лечения антибактериальными препаратами.
препараты с антибактериальным действием
Что помогает и какие антибактериальные таблетки способствуют лечению поджелудочной, железы:
- в момент домашней терапии и легкой стадии заболевания, назначают Олететрин, Тетрациклиновые группы препаратов, Сигмамицин;
- развитие острого панкреатита, в стационаре медучреждения применяют Тиенам, Цефотаксим, Абактал, Ванкрмицин;
- улучшение микрофлоры, дают Линекс, Бифиформа, Лактиале.
Более подробно, какие лекарства принимать, а какие стоит обойти стороной при лечении поджелудочной железы расскажет лечащий врач, после полного курса диагностических мероприятий.
Противовоспалительные
Противовоспалительные средства используются для терапии разных патологий воспалительных заболеваний. Одними из сильных средств, считаются нестероидные препараты НПВП. Они непросто снимают патогенные процессы, но и понижают температуру тела, купируют болевое состояние организма. Эти препараты, прописываются гастроэнтерологом. Поэтому самостоятельное решение и несогласованное употребление категорически недопустимо, так как принесут при неправильном употреблении последствия для здоровья. Какие средства применяют для лечения патологии поджелудочной железы?
В основном при терапии воспаления поджелудочного органа, применяются в стационаре медучреждения, противовоспалительные медицинские препараты, которые в большей степени вводятся в организм, минуя ЖКТ, внутривенно, внутримышечно. Благодаря методу, лекарство быстро попадает в кровоток человека, что ускоряет выздоровление и снятие симптоматики болезни.
хороший противовоспалительный состав
Хорошее противовоспалительное средство для лечения поджелудочной железы является сборный состав из Анальгина и Баралгина, в зависимости от симптоматики панкреатита, размер и количество каждого препарата назначает лечащий врач.
А также при лечении железы, в лечении применяют Атропин с присадкой Папаверина и Феникаберана. Имея сильные возможности снятия воспаления и патогенных свойств панкреатита, данный состав купирует симптоматику и ускоряет восстановление.
Народные средства
При терапии воспалительного процесса поджелудочной железы, чудесным образом помогают народные средства и диета. Такими средствами купируют болевые симптомы, снимают воспаление, улучшают работу иммунной системы человека. Диета же наоборот, обогащает необходимыми минералами организм человека, способствует снятию раздражения слизистой с больного органа поджелудочной железы. Многие из методов лечения панкреатита, не имеют противопоказаний и не несут негативного воздействия на организм в целом.
крифея амурская при воспалении поджелудочной железы
Считается, что самым сильным и действенным средством при воспалении поджелудочной железы, является Крифея амурская. При правильном изготовлении лекарственного состава, оно оказывает на человека при употреблении такие свойства:
- улучшает пищеварительную систему;
- снимает тошноту и убирает рвоту;
- купирует болевые симптомы.
Правда, существует группа людей – аллергики. Поэтому перед применением средств народной медицины, стоит провести консультации с лечащим врачом.
Источник