5 гормоны поджелудочной железы
Поджелудочная или, как ее еще называют, панкреатическая железа является важным органом системы пищеварения, который несет ответственность за инкреторные и экскреторные функции. Благодаря всем биологически активным веществам, синтезируемым поджелудочной железой (ПЖ), в организме поддерживается биохимическое равновесие. Какие существуют гормоны поджелудочной железы и каковы их функции в организме – обо всем этом пойдет речь в данной статье.
Гормоны поджелудочной железы и их функции
Как работает железа?
Орган делится условно на две части – это экзокринная и эндокринная. Все они служат для выполнения своих определенных функций. Например, экзокринная часть занимает большую часть поджелудочной железы и служит для прорабатывания желудочного сока, который содержит большое количество различных ферментов, необходимых для переваривания пищи (корбоксипептидаза, липаза, трипсин и т. д.).
Поджелудочная железа
В состав эндокринной части ПЖ входят небольшие панкреатические островки, именуемые в медицине «островками Лангерганса». Их задача заключается в делении важных для существования гормонов, которые берут непосредственное участие в жировом, углеводном и белковом обмене. Но функции поджелудочной железы на этом не заканчиваются, так как данный орган, синтезируя определенные гормоны, производит пищеварительную жидкость, участвует в расщеплении пищи и ее усвоении. В зависимости от того, насколько корректно будет работать ПЖ, общее состояние здоровья человека может меняться.
Строение железы и «островки Лангерганса»
Классификация синтезируемых веществ
Все гормоны, формируемые панкреатической железой, являются тесно взаимосвязанными, поэтому нарушение выработки хотя бы одного из них может привести к развитию серьезных нарушений в организме и заболеваний, лечением которых нужно заниматься всю оставшуюся жизнь.
Поджелудочная железа и виды гормонов, которые она производит
Поджелудочная железа вырабатывает следующие гормоны:
- инсулин;
- глюкагон;
- соматостатин;
- панкреатический полипептид;
- вазоинтенсивный пептид;
- амилин;
- центропнеин;
- гастрин;
- ваготонин;
- калликреин;
- липокаин.
Гормоны поджелудочной железы
Каждый из вышеперечисленных гормонов выполняет свою определенную функцию, регулируя тем самым углеводный обмен в организме человека, а также влияя на функционирование различных систем.
Роль поджелудочной в пищеварении
Клиническое значение гормонов ПЖ
Если с гормонами, вырабатываемыми поджелудочной железой, все понятно, то с основными функциями, которые они выполнят, все намного сложнее. Рассмотрим каждый гормон ПЖ отдельно.
Инсулин
Из всех гормонов, которые синтезирует поджелудочная, инсулин считается главным. Он способствует нормализации уровня глюкозы в крови. Реализация данного процесса обусловлена следующими механизмами:
- активация клеточных мембран, за счет чего клетки организма начинают лучше усваивать глюкозу;
Роль инсулина в организме
- происходит стимуляция гликолиза (процесса окисления глюкозы);
- замедление процесса глюконеогенеза (биосинтеза глюкозы из неуглеводных веществ, таких как молочная кислота, глицерол и другие);
- улучшается приток полезных элементов в клетки организма (фосфатов, магния, калия);
- синтез белка значительно усиливается, а параллельно с этим его гидролиз подавляется. Благодаря этим функциям исключается белковый дефицит, благодаря чему усиливается иммунная система и улучшается синтез различных веществ, которые имеют белковое происхождение;
- активируются функции синтеза жирных кислот.
Гормон инсулин
На заметку! Присутствие достаточного количества инсулина в крови предупреждает развитие атеросклероза, снижает уровень «плохого» холестерина и предотвращает попаданию жирных кислот в кровеносную систему.
Глюкагон
Исходя из выполняемых функций, глюкагон по праву можно назвать гормоном-антагонистом инсулину. Основная задача глюкагона заключается в повышении количестве глюкозы в крови, что достигается за счет следующих функций:
- активация глюконеогенеза (выработка глюкозы из компонентов, имеющих неуглеводное происхождение);
- ускорение работы энзимов, за счет чего в ходе расщепления жиров повышается количество энергии;
- происходит расщепление гликогена, который потом попадает к кровеносную систему.
Глюкагон
Поскольку глюкагон является пептидным видом гормонов по своей структуре, он отвечает за множество функций и снижение его количества может плохо сказаться на функционировании многих систем.
Соматостатин
Еще один гормон, производимый поджелудочной. Он относится к группе полипептидных гормонов и служит для подавления синтеза таких веществ, как глюкагон, тиреотропные соединения, а также инсулин. При снижении уровня соматостатина в желудочно-кишечном тракте возникают серьезные нарушения. В первую очередь, такая реакция связана с тем, что данный гормон берет непосредственное участие в процессе выработки пищеварительных ферментов и желчи (соматотропин снижает их секрецию).
В современной фармакологии соматотропин используется при создании различных лекарственных препаратов, которые назначаются пациентам, страдающим от нарушения синтеза гормона роста в организме. Если количество данного гормона значительно превышает норму, тогда повышается риск развития акромегалии – патологии, которая сопровождается чрезмерным увеличением размеров определенных частей тела больного. Как правило, разрастаются стопы, кости головы, нижние или верхние конечности. В редких случаях патологическим изменениям подвергаются отдельные внутренние органы.
Гормоны вырабатываются небольшими по размеру органами – железами внутренней секреции. Но значение этих веществ в организме огромно
Панкреатический полипептид
Открыли этот гормон не так давно, поэтому специалисты пока еще не полностью изучили все его функции и методы воздействия на человеческий организм. Известно, что панкреатический полипептид синтезируется в процессе принятия пищи, содержащей жиры, белки и глюкозу. Он выполняет следующие функции:
- снижение количество веществ, вырабатываемых пищеварительными ферментами;
- снижение мышечного тонуса желчного пузыря;
- предотвращение выброса желчи и трипсина.
Панкреатический полипептид и гастрины
На заметку! Согласно многочисленным исследованиям, панкреатический полипептид предотвращает повышенную растраты желчи и панкреатических ферментов. При дефиците данного гормона нарушаются обменные процессы в организме.
Вазоинтенсивный пептид
Особенность данного нейропептидного гормона заключается в том, что его может синтезировать не только поджелудочная железа, но также клетки спинного и головного мозга, тонкого кишечника и других органов. К основным функциям вазоинтенсивного пептида относятся:
- нормализация синтеза пепсиногена, глюкагона и соматостатина;
- замедление процессов всасывания воды стенками тонкого кишечника;
- активация желчевыделительных процессов;
- синтез панкреатических энзимов;
- улучшение работы панкреатической железы в целом, что способствует повышению количества синтезируемых бикарбонатов.
Вазоинтенсивный пептид синтезируется разными органами
Также вазоинтенсивноый пептид ускоряет процесс кровообращения в стенках внутренних органов, в частности, кишечника.
Амилин
Главная его функция заключается в повышении уровня моносахаридов, что, в свою очередь, защищает организм от избыточного количества глюкозы в крови. Также амилин способствует образованию соматостатина, снижению веса, нормализации работы ренинангиотензин-альдостероновой системы и биосинтеза глюкагона. Это далеко не все биологические функции, за которые отвечает амилин (например, он способствует снижению аппетита).
Амилин
Центропнеин
Еще одно вещество, вырабатываемое поджелудочной железой. Его основная задача заключается в увеличении просвета бронхов и активации дыхательного центра. К тому же данное белковое вещество улучшает корреляцию кислорода с гемоглобином.
Липокаин. Центропнеин. Ваготонин
Гастрин
Гормоноподобное вещество, синтезируемое желудком и поджелудочной железой. Гастрин способствует нормализации пищеварительных процессов, активизации синтеза протеолитического фермента (пепсина) и повышению кислотности желудка.
Обратите внимание! Наличие гастрина в организме способствует также осуществлению кишечной фазы пищеварения (ее еще называют «следующей»), что достигается за счет повышения синтеза секретина, соматостатина и других пептидных гормонов кишечника и поджелудочной.
Гастрин — что это
Ваготонин
Основная задача данного вещества заключается в стабилизации сахара в крови и ускорении кровообращения. К тому же ваготонин замедляет процесс гидролиза гликогена в мышечных тканях и клетках печени.
Ваготонин стабилизирует уровень сахара в крови
Калликреин
Еще одно вещество, вырабатываемое панкреатической железой. На протяжении времени, при котором калликреин находится в поджелудочной, он неактивен, но после попадания в 12-перстную кишку гормон активируется, проявляя свои биологические свойства (он нормализует уровень глюкозы).
Калликреин-кининовая система
Липокаин
Действие гормона заключается в предотвращении такой патологии, как жировая дистрофия печени, что обусловлено активацией обмена жирных кислот и фосфолипидов. Также липокаин способствует усилению эффекта других липотропных веществ, среди которых холин и метионин.
Функции липокаина
Методы диагностики
Нарушение выработки того или иного гормона панкреатической железы может привести к различным патологиям, поражающим не только поджелудочную, но и другие внутренние органы. В таких случаях требуется помощь врача-гастроэнтеролога, который перед тем, как назначить курс терапии, должен провести диагностическое обследование для постановления точного диагноза. Ниже приведены наиболее распространенные процедуры, проводимые при нарушении работы поджелудочной.
Диагностика заболеваний поджелудочной железы
Таблица. Диагностические исследования поджелудочной железы.
| Название процедуры | Описание |
|---|---|
УЗИ | Ультразвуковое исследование является одним из самых популярных и эффективных способов диагностики патологий поджелудочной железы и других внутренних органов. С его помощью можно определить новообразования, кисты, появление камней или развитие воспалительного процесса. |
Эндоультрасонография | В процессе проведения эндоультрасонографии можно обследовать панкреатическую ткань на наличие патологических изменений. Также с помощью данной процедуры врач обследует лимфатические узлы, если в этом есть необходимость. |
КТ | Эффективный способ диагностики панкреатической железы, так как с помощью компьютерной томографии можно обнаружить возможные атрофические процессы, псевдокисты и различные новообразования. |
Биопсия | В ходе данной процедуры проводится микроскопическое исследование панкреатической ткани. С его помощью можно выявить воспалительный процесс и определить, злокачественное или доброкачественное образование возникло в исследуемом органе. |
Анализ крови и мочи | На основе результатов проведенных анализов можно определить уровень аминокислот, прямого билирубина, серомукоида и других веществ, указывающих на развитие того или иного заболевания. |
Копрограмма | При лабораторном исследовании кала врач может выявить частицы крахмала, жиров, мышечных волокон или клетчатки – это все говорит о нарушении работы поджелудочной железы. |
Ультразвуковое исследование
На заметку! В качестве дополнения к вышеперечисленным методам диагностики врач может назначить еще одну процедуру – биохимический анализ крови. В отличие от общего анализа, биохимический анализ крови позволяет не только определять возможные инфекционные заболевания, но также их вид.
К чему приводит нарушение гормонального баланса
Как уже отмечалось ранее, гормоны панкреатической железы – это незаменимые элементы, участвующие в процессе пищеварения. Даже незначительные нарушения их синтеза может привести к серьезным осложнениям (заболеваниям, сбоям в работе определенных систем или органов и т. д.).
Эндокринная система человека
При избытке гормонов панкреатической железы, например, может возникнуть злокачественное образование (чаще всего на фоне увеличения количества глюкагона) или гликемия (при избытке инсулина в крови). Определить, правильно ли работает ПЖ и соответствует ли норме уровень гормонов, можно только после диагностического обследования. Опасность заключается в том, что многие заболевания, связанные со снижением или повышением уровня гормонов, могут протекать без каких-либо ярко выраженных симптомов. Но выявить нарушения можно при отслеживании реакций своего организма на протяжении длительного периода.
Норма, гипо- и гипергликемия
В первую очередь, нужно уделять внимание следующим моментам:
- снижение остроты зрения;
- чрезмерно высокий аппетит (больной не может наесться);
- частое мочеиспускание;
- повышенное потоотделение;
- сильная жажда и появление сухости в полости рта.
Нельзя недооценивать роль гормонов ПЖ в функционировании человеческого организма, так как даже при незначительных нарушениях синтеза этих гормонов могут развиться серьезные патологии. Поэтому рекомендуется в качестве профилактики проходить диагностические осмотры у врачей с целью предупреждения нарушений работы поджелудочной железы. Достаточно 1-2 раза в год обращаться к врачу для проведения профилактического осмотра, чтобы предупредить не только различные нарушения в работе панкреатической железы, но и другие проблемы с органами ЖКТ. Также периодические обследования рекомендуется проходить и у других врачей, например, у стоматолога, дерматолога, невропатолога.
Гормоны поджелудочной железы очень важны
Видео – Гормоны поджелудочной железы
Источник
Поджелудочная
железа выполняет две функции: экзокринную
(синтез и секреция пищеварительных
ферментов) и эндокринную (синтез и секре
ция гормонов). Эндокринную функцию
выполняют особые участки поджелудочной
железы — островки Л ангерганса, занимающие
около 1% ее объема. Эндокринные клетки
островков Лангерганса секретируют в
кровь:
—
инсулин ( б ет а -клет ки );
—
глюкагон ( а ль ф а -к лет ки );
—
сомат ост ат ин (делы п а -к лет ки ).
По
химической структуре эти гормоны
относятся к белково-пептидным, а их
основная физиологическая роль — регуляция
углеводного обмена.
5.1. Гормоны поджелудочной железы
I.
Инсулин — основной по количеству и
значению гормон остров ков Лангерганса.
Эффекты
дейст вия инсулина:
1)
гипогликем ическое дейст вие: инсулин
— единственный гормон, снижающий
концентрацию глюкозы в крови . В
частности, инсулин:
• повышает
проницаемость клеточных мембран для
глюкозы; инсулин регулирует поступление
глюкозы во все ткани, исключая ЦНС, нейро
ны которой являются инсулиннезависимыми
— могут потреблять глюкозу в отсутствие
инсулина;
• усиливает
утилизацию глюкозы в клетках — ее
превращение в гликоген и жиры;
2)
анаболическое действие : инсулин
стимулирует синтез и тормозит
распад
гликогена, жиров и белков, РНК, ДНК
(анаболический эффект).
2.
Глюкагон — антагонист инсулина —
повышает концентрацию глюкозы в крови,
усиливая глюконеогенез и расщепление
гликогена в печени. Г люкагон также
стимулирует распад белков и жиров.
Регуляция
секреции инсулина и глюкагона
В
основном, осуществляется глюкозой по
принципу отрицательной обратной связи.
Увеличение концентрации глюкозы в крови
приводит к увеличению секреции инсулина
и снижению секреции глюкагона; наоборот,
снижение концентрации глюкозы тормозит
секрецию инсулина и усиливает
секрецию глюкагона. Таким образом
концентрация глюкозы поддерживается
на постоянном уровне (рис. 11).
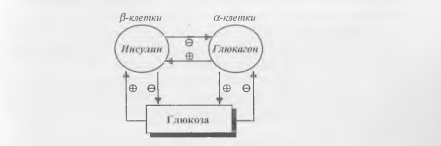
Рис.
11. Регуляция секреции инсулина и
глюкагона.
Дополнительную
петлю отрицательной обратной связи в
этой cистеме образуют инсулин и глюкагон:
глюкагон стимулирует секрецию инсулина,
а инсулин тормозит секрецию глюкагона.
Кроме того, секрецию обоих гормонов
подавляет соматостатин дельта-клеток
островков Лангерганса.
Следует
добавить, что секрецию инсулина усиливают
некоторые гормоны желудочно-кишечного
тракта (гастрин, секретин и др.); 2)
парасимпатические волокна блуждающего
нерва (через Механорецепторы). Наоборот,
секрецию инсулина угнетают 2) симпатические
волокна (через арадренорецепторы).
5.2. Регуляция концентрации глюкозы в крови
Нормальная
концентрация глюкозы в плазме крови
(натощак) составляет 3,5-5,5 ммоль/л. В
регуляции концентрации глюкозы в крови
участвуют несколько гормонов.
Снижает
концент рацию глюкозы единственный
гормон — инсулин. В норме секреция
инсулина повышается после приема пищи,
когда концентрация глюкозы в крови
может возрастать до 8-9 ммоль/л. Инсулин
способствует утилизации глюкозы тканями,
что необходимо для их энергообеспечения
и для создания энергетических запасов
(гликогена и жира).
Повышают
концентрацию глюкозы несколько гормонов
(их называют «контринсулярными»):
глюкагон, глю кокортикоиды, адреналин,
т ироидны е горм оны , соматотропный
гормон. Секреция этих гормонов усиливается
при гипогликемии или при стрессе. В
результате, концентрация глюкозы в
крови повышается за счет гликогенолиза
(распада гликогена) и глюконеогенеза —
синтеза глюкозы из неуглеводных
соединений: жирных кислот (их концентрация
увеличивается вследствие липолиза) и,
в крайнем случае, аминокислот (образуются
при распаде белков). Выходящая в кровь
глюкоза потребляется, в первую очередь,
нейронами ЦНС, которые с одной стороны,
практически не имеют собственных запасов
гликогена и поэтому очень чувствительны
к гипогликемии, а с другой стороны,
способны потреблять глюкозу в отсутствии
инсулина, секреция которого при стрессе
снижена.
Патология.
Нарушение регуляции уровня глюкозы в
крови может приводить к развитию
сахарного диабета, основным признаком
которого является стойкая гипергликемия
(концентрация глюкозы в крови натощак
превышает 7 ммоль/л). Повышается также
концентрация глюкозы в первичной моче,
вследствие чего замедляется реабсорбция
воды в почках, и увеличивается диурез
— количество вторичной мочи может
превышать 5 л/сут.
Механизмы
развития сахарного диабета разнообразны
и могут быть объединены в две группы:
1
) абсолютная недостаточность инсулина
— снижение секреции инсулина вследствие
генетических дефектов, иммунных поражений
(3-клеток островков Лангерганса,
заболеваний и повреждений поджелудочной
железы, недостаточности питания (прежде
всего белкового) и других причин;
2)
относительная недостаточность
инсулина — секреция инсулина в этом
случае не снижается, или даже повышается;
гипергликемия при этом связана со
снижением чувствительности тканей к
инсулину вследствие изменения рецепторов
инсулина, ожирения, гиперсекреции
контринсулярных г ормонов и других
причин. Например, сахарный диабет может
развиваться при акромегалии (гиперсекреция
СТГ), синдроме Иценко-Кушинга (избыток
глюкокортикоидов), гипертирозе
(гиперсекреция Т3, Т4), феохромоцигоме
(опухоль, продуцирующая катехоламины),
глюкагономе (опухоль, продуцирующая
глюкагон).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник



