Анастомозы с поджелудочной железой
Техника наложения анастомоза между поджелудочной железой и тощей кишкой.
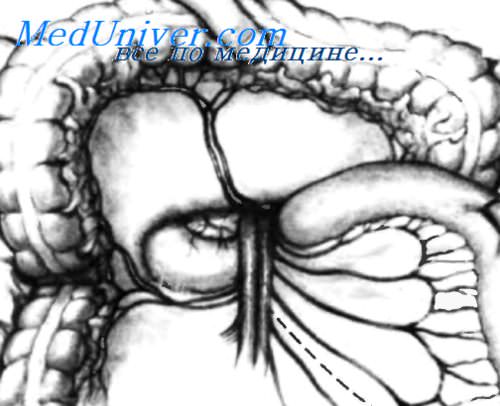
Изображена линия, по которой рассекают брыжейку и тощую кишку для мобилизации ее петли по Roux-en-Y. Рассечение обычно выполняют между третьей и четвертой артериальными арками. Тощую кишку пересекают, а ее дистальныи конец закрывают двумя рядами швов для проведения ее вверх через брыжейку поперечной ободочной кишки правее брыжеечно-ободочных сосудов (бессосудистая зона). Необходимо убедиться в достаточном кровоснабжении анастомозируемого участка.
Дистальныи участок тощей кишки, который был проведен через брыжейку поперечной ободочной кишки, без натяжения расположен параллельно вскрытому протоку поджелудочной железы. Пунктирной линией показана протяженность разреза тощей кишки вдоль ее свободного края.
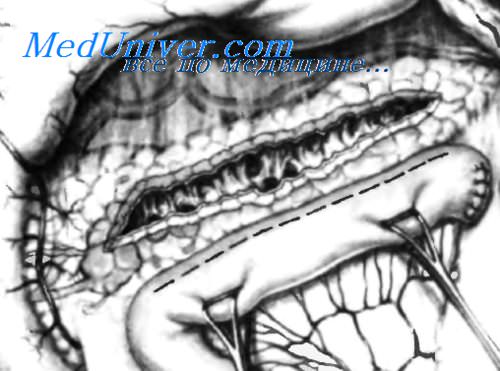
Начато сшивание панкреатического протока со стенкой тощей кишки узловыми нерассасывающимися швами. С одной стороны швы включают стенку панкреатического протока вместе с покрывающей ее склерозированнои тканью поджелудочной железы, с другой — стенку тощей кишки. Швы могут хорошо удерживаться на протоке и покрывающей его поджелудочной железе, потому что ткани становятся плотными и оказывают сопротивление шву. Для этого шва не рекомендуется использовать рассасывающиеся материалы (кетгут или синтетические нити), потому что они легко разрушаются под действием трипсина поджелудочной железы.
Некоторые хирурги выполняют этот анастомоз, не включая в шов край панкреатического протока или край тощей кишки, а используют только утолщенную капсулу поджелудочной железы около протока и серозно-мышечный слой тощей кишки. Это подразумевает, что они не выполняют шов «слизистая к слизистой». Другие хирурги выполняют этот анастомоз в два слоя: один слой вне слизистой, между капсулой поджелудочной железы и серозно-мышечным слоем тощей кишки, а другой слой включает всю стенку панкреатическрго протока и всю стенку тощей кишки. Обычно для создания надежного анастомоза достаточно одного ряда швов.
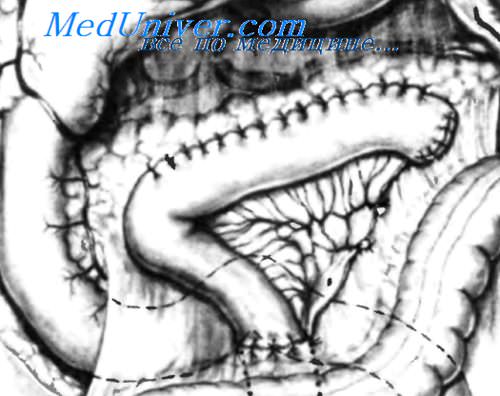
Задний ряд швов завершен, накладывают передний ряд швов. На рисунке показано адекватное соединение панкреатического протока и покрывающей его паренхимы для получения хорошего анастомоза. На вставке изображен поперечный разрез панкреатоеюнального анастомоза.
Изображен анастомоз панкреатического протока с тощей кишкой, мобилизованной по Roux-en-Y. Проксимальный конец тощей кишки анастомоз и рован способом «конец в бок» со свободным краем дистального участка тощей кишки, отступив 40-50 см от панкреатоеюнального анастомоза. Можно также видеть, что дистальный участок тощей кишки, анастомозированный с панкреатическим протоком, проведен через брыжейку поперечной ободочной кишки правее среднеободочных сосудов и фиксирован несколькими швами к брыжейке поперечной ободочной кишки во избежание внутреннего ущемления.
Нужно поместить аспирационную дренажную трубку вблизи поджелудочной железы и вывести ее через контрапертуру. Брюшную стенку ушивают нерассасывающимися швами.
Адекватность панкреатоеюнального анастомоза можно подтвердить в послеоперационном периоде с помощью эндоскопической ретрогредной холангиопанкреатографии. Если анастомоз улучшает состояние пациента и боли исчезают, то операцию можно считать успешной. Если боли после операции исчезли, но возникли снова спустя какое-то время и обнаружено, что развилась обструкция анастомоза, пациента необходимо повторно оперировать и наложить ему новый анастомоз или выполнить резекцию поджелудочной железы. Если после операции анастомоз остается проходимым, а боли не исчезают, то операцию следует считать неудачной.
После этого можно произвести резекцию поджелудочной железы, но без гарантии исчезновения болей. Вообще было показано, что анастомоз эффективнее при более выраженном расширении протока или при наличии кальцификатов поджелудочной железы, конкрементов протока поджелудочной железы или его ветвей. После резекции поджелудочной железы по поводу хронического панкреатита уменьшения интенсивности болей не отмечается так же часто, как после панкреатоеюностомии. Показано, что резекция эффективнее купирует болевой синдром при расширении протока и наличии кальцификатов или конкрементов. Резекция и анастомоз и рован ие эффективны в 60-70% случаев, неэффективны— в 30-40%.
— Также рекомендуем «Панкреатодуоденальная резекция — ПДР. Показания к панкреатодуоденальной резекции.»
Оглавление темы «Операции на поджелудочной железе.»:
1. Кровоточащие псевдокисты поджелудочной железы. Операции при кровоточащих псевдокистах.
2. Чрезжелудочная цистогастростомия при кисте поджелудочной железы.
3. Дренирование кисты панкреаз. Наружное дренирование псевдокисты поджелудочной железы.
4. Цистодуоденостомия. Техника операции цистодуоденостомии при кисте поджелудочной железы.
5. Операции при хроническом панкреатите. Продольная панкреатоеюностомия.
6. Панкреатоеюностомия. Техника и методика панкреатоеюностомии при хроническом панкреатите.
7. Техника наложения анастомоза между поджелудочной железой и тощей кишкой.
8. Панкреатодуоденальная резекция — ПДР. Показания к панкреатодуоденальной резекции.
9. Техника интраоперационной холангиографии. Методика интраоперационной холангиографии.
10. Мобилизация двенадцатиперстной кишки. Техника мобилизации по Кохеру (Vautrin-Kocher).
Источник
Описание
Она состоит из мелких желез с протоками. Из железистых клеток могут образовываться злокачественные и доброкачественные опухоли, при развитии воспалительных процессов в железе могут возникать кисты, абсцессы, а в ее протоках образуются камни. Для лечения указанных заболеваний применяются различные операции на поджелудочной железе:
- киста поджелудочной железы – операция предполагает отделение этого образования от тканей органа с тщательным лигированием кровеносных сосудов;
- камни в поджелудочной железе – операция приводится при тяжелом течении заболевания и предполагает выполнение комплекса мероприятий по созданию нормального оттока панкреатического сока. Для удаления одиночных камней выполняется панкреатотомия – рассечение ткани над камнем и его извлечение. При множественных камнях проток вскрывается от хвоста железы;
- удаление поджелудочной железы – операция показана при значительных поражениях органа вследствие травм, рака, панкреонекроз.
При развитии злокачественных процессов в органе хирургическая операция является единственным вариантом его лечения. Полное излечение может достигаться только при отсутствии метастазирования в другие органы.
Если опухоль локализована в головке железы, обычно предпочтение отдают пилорус-методу, который, в отличие от традиционной операции по Уипплу, позволяет сохранить часть желудка. Это повышает качество жизни пациента, поскольку ему не приходится сталкиваться с последствиями резекции желудка (например, с демпинг-синдромом).
ОПЕРАЦИЯ НА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЕ — ПОСЛЕДСТВИЯ
Панкреатэктомия может выполняться двумя методами. При локализации опухоли у головки железы рекомендована операция Уиппла, которая состоит в удалении головки и части двенадцатиперстной кишки, а также части желудка, желчного пузыря, желчных путей и лимфатических узлов. На следующем этапе восстанавливается пассаж пищи по кишечнику с пластикой двенадцатиперстной кишки и желчных протоков.
При указанной операции кроме удаления поджелудочной железы и окружающих тканей очень важной стадией оперативного вмешательства является этап реконструкции и формирования оттока панкреатического секрета и желчи из культи. В ходе операции данный отдел пищеварительного тракта заново «собирается» с созданием следующих анастомозов:
- выходной отдел желудка и тощей кишки;
- проток культи поджелудочной железы и петли кишечника;
- общий желчный проток с кишкой.
Анастомоз – это искусственное соединение (петли из кишечника, связки петли кишечника и желчного протока), которое позволяет поддерживать транзит жидкостей по тракту.
Также может использоваться методика выведения панкреатического протока в желудок, а не в кишечник (панкреатогастроанастомоз). Все указанные мероприятия требует проведения дополнительных реконструктивно-пластических операций по восстановлению функции пищеварительного тракта, что требует высокой квалификации специалиста.
МЕТОДИКА ВЫПОЛНЕНИЯ РЕКОНСТРУКТИВНО-ПЛАСТИЧЕСКИХ ОПЕРАЦИЙ
Для реконструкции пищеварительного тракта разработано большое количество вариантов и технических приемов. Наиболее распространенный вариант предполагает анастомозирование культи железы с желудком и тощей кишкой. Поджелудочно-желудочный или поджелудочно-тощекишечный анастомоз создается двумя методами:
при помощи имплантации или инвагинации, что показано при мягкой поджелудочной железе со слабой капсулой и нормальном калибре панкреатического протока;
методом «слизистая к слизистой», который предполагает анастомозирование протока поджелудочной железы и слизистой желудка или тощей кишки. Этот способ применяется при значительном расширении протока поджелудочной железы и повышенной плотности паренхимы железы вследствие хронического панкреатита.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
Оперативное вмешательство по удалению поджелудочной железы требует приема вместе с пищей пищеварительных ферментов.
Также рекомендуется проведение анализов крови на содержание сахара, поскольку вмешательство на поджелудочной железе повышает риск возникновения сахарного диабета. Проверка осуществляется два раза в год при помощи суточного мониторинга концентрации глюкозы в крови. Кроме того, может выполняться оральный тест на переносимость глюкозы. При возникновении проблем с питанием требуется соблюдение диеты.
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Поджелудочная железа – орган уникальный в том плане, что она является одновременно железой внешней и внутренней секреции. В ней вырабатываются ферменты, необходимые для пищеварения и поступающие по выводным протокам в кишечник, а также гормоны, которые поступают непосредственно в кровь.
Поджелудочная железа расположена в верхнем этаже брюшной полости, непосредственно позади желудка, забрюшинно, довольно глубоко. Условно разделяется на 3 части: головку, тело и хвост. Она прилежит ко многим важным органам: головку огибает двенадцатиперстная кишка, задняя ее поверхность тесно прилежит к правой почке, надпочечнику, аорте, верхней и нижней полым венам, многим другим важным сосудам, селезенке.

строение поджелудочной железы
Поджелудочная железа – уникальный орган не только в плане своей функциональности, но и в плане строения и расположения. Это паренхиматозный орган, состоящий из соединительной и железистой ткани, с густой сетью протоков и сосудов.
Кроме этого, можно сказать, что орган этот мало понятен в плане этиологии, патогенеза, и, соответственно, лечения поражающих его заболеваний (особенно это касается острого и хронического панкреатита). Врачи всегда насторожено относятся к таким пациентам, так как течение заболеваний поджелудочной железы никогда невозможно предсказать.
Такая структура этого органа, а также его неудобное положение делают его чрезвычайно неудобным для хирургов. Любое вмешательство в этой области чревато развитием многих осложнений – кровотечений, нагноений, рецидивов, выхода агрессивных ферментов за пределы органа и расплавление окружающих тканей. Поэтому можно сказать, что оперируется поджелудочная железа только по жизненным показаниям – когда ясно, что никакие другие методы не могут облегчить состояние больного или предотвратить его гибель.
Показания к хирургическому вмешательству
- Острое воспаление с панкреонекрозом и перитонитом.
- Некротический панкреатит с нагноением (абсолютное показание для экстренной операции).
- Абсцессы.
- Травмы с кровотечением.
- Опухоли.
- Кисты и псевдокисты, которые сопровождаются болями и нарушением оттока.
- Хронический панкреатит с выраженным болевым синдромом.
Виды операций на поджелудочной железе
- Некрэктомия (удаление омертвевших тканей).
- Резекция (удаление части органа). Если необходимо удаление головки, проводится панкреатодуоденальная резекция. При поражении хвоста и тела – дистальная резекция.
- Тотальная панкреатэктомия.
- Дренирование абсцессов и кист.
Операции при остром панкреатите

Нужно сказать, что единых критериев для показаний к операции при остром панкреатите нет. Но есть несколько грозных осложнений, где хирурги едины во мнении: невмешательство неминуемо приведет к смерти больного. К хирургическому вмешательству прибегают при :
- Инфицированном панкреонекрозе (гнойном расплавлении тканей железы).
- Неэффективности консервативного лечения в течение двух суток.
- Абсцессах поджелудочной железы.
- Гнойном перитоните.
Нагноение панкреонекроза – это самое грозное осложнение острого панкреатита. При некротическом панкреатите встречается в 70% случаев. Без радикального лечения (операции) смертность приближается к 100%.
Операция при инфицированном панкреонекрозе – это открытая лапаротомия, некрэктомия (удаление омертвевших тканей), дренирование послеоперационного ложа. Как правило, очень часто (в 40% случаев) возникает необходимость повторных лапаротомий через определенный промежуток времени для удаления повторно образующихся некротизированных тканей. Иногда для этого брюшную полость не ушивают (оставляют открытой), при риске кровотечений место удаления некроза временно тампонируют.
Однако в последнее время операцией выбора при данном осложнении является некрэктомия в сочетании с интенсивным послеоперационным лаважем: после удаления некротических тканей в послеоперационном поле оставляют дренажные силиконовые трубки, через которые проводится интенсивное промывание антисептиками и растворами антибиотиков, с одновременной активной аспирацией (отсасыванием).
Если причиной острого панкреатита стала желчнокаменная болезнь, одновременно проводится холецистэктомия (удаление желчного пузыря).

слева: лапороскопическая холецистэктомия, справа: открытая холецистэктомия
Малоинвазивные методы, такие как лапароскопическая операция, при панкреонекрозе не рекомендована. Она может проводиться только как временная мера у очень тяжелых больных для уменьшения отека.
Абсцессы поджелудочной железы возникают на фоне ограниченного некроза при попадании инфекции или в отдаленном периоде при нагноении псевдокисты.
Цель лечения, как и любого абсцесса – вскрытие и дренирование. Операция может быть проведена несколькими способами:
- Открытый метод. Проводится лапаротомия, вскрытие абсцесса и дренирование его полости до полного очищения.
- Лапароскопическое дренирование: под контролем лапароскопа производится вскрытие абсцесса, удаление нежизнеспособных тканей, и постановка дренажных каналов, так же, как при обширном панкреонекрозе.
- Внутреннее дренирование: вскрытие абсцесса производится через заднюю стенку желудка. Такую операцию можно выполнить или лапаротомическим доступом, или лапароскопически. Результат – выход содержимого абсцесса происходит через сформированный искусственный свищ в желудок. Киста постепенно облитерируется, свищевое отверстие затягивается.
Операции при псевдокистах поджелудочной железы
Псевдокисты в поджелудочной железе образуются после разрешения острого воспалительного процесса. Псевдокиста- это полость без сформировавшейся оболочки, заполненная панкреатическим соком.

Псевдокисты могут быть достаточно больших размеров (более 5 см в диаметре), опасны тем, что:
- Могут сдавливать окружающие ткани, протоки.
- Вызывать хронические боли.
- Возможно нагноение и формирование абсцесса.
- Содержимое кисты, содержащее агрессивные пищеварительные ферменты, может вызвать эрозию сосудов и кровотечение.
- Наконец, киста может прорваться в брюшную полость.
Такие большие кисты, сопровождающиеся болями или сдавлением протоков, подлежат оперативному удалению или дренированию. Основные виды операций при псевдокистах:
- Чрезкожное наружное дренирование кисты.
- Иссечение кисты.
- Внутреннее дренирование. Принцип – создание анастомоза кисты с желудком или петлей кишки.
Резекция поджелудочной железы
Резекция – это удаление части органа. Резекция поджелудочной железы производится чаще всего при поражении ее опухолью, при травмах, реже – при хроническом панкреатите.
В силу анатомических особенностей кровоснабжения поджелудочной железы удалить можно одну из двух частей:
- Головку вместе с двенадцатиперстной кишкой (так как они имеют общее кровоснабжение).
- Дистальный отдел (тело и хвост).
Панкреатодуоденальная резекция
Довольно распространенная и хорошо отработанная операция (операция Уиппла). Это удаление головки поджелудочной железы вместе с огибающей ее двенадцатиперстной кишкой, желчным пузырем и частью желудка, а также расположенными рядом лимфоузлами. Производится чаще всего при опухолях, расположенных в головке поджелудочной железы, раке фатерова сосочка, а также в некоторых случаях при хроническом панкреатите.

Кроме удаления пораженного органа вместе с окружающими тканями очень важным этапом является реконструкция и формирование оттока желчи и панкреатического секрета из культи поджелудочной железы. Этот отдел пищеварительного тракта как бы собирается заново. Создаются несколько анастомозов:
- Выходного отдела желудка с тощей кишкой.
- Протока культи поджелудочной железы с петлей кишечника.
- Общего желчного протока с кишкой.
Существует методика вывода панкреатического протока не в кишечник, а в желудок (панкреатогастроанастомоз).
Дистальная резекция поджелудочной железы
Проводится при опухолях тела или хвоста. Нужно сказать, что злокачественные опухоли этой локализации почти всегда неоперабельны, так как быстро прорастают в сосуды кишечника. Поэтому чаще всего такая операция проводится при доброкачественных опухолях. Дистальная резекция обычно проводится вместе с удалением селезенки. Дистальная резекция в большей степени связана с развитием в послеоперационном периоде сахарного диабета.

Дистальная резекция поджелудочной железы (удаление хвоста поджелудочной железы вместе с селезенкой)
Иногда объем операции нельзя предсказать заранее. Если при осмотре выявляется, что опухоль очень распространилась, возможно полное удаление органа. Такая операция называется тотальная панкреатэктомия.
Операции при хроническом панкреатите
Оперативное вмешательство при хроническом панкреатите проводится только как метод облегчения состояния пациента.
-
 Дренирование протоков (при выраженном нарушении проходимости протоков, создается анастомоз с тощей кишкой).
Дренирование протоков (при выраженном нарушении проходимости протоков, создается анастомоз с тощей кишкой). - Резекция и дренирование кист.
- Резекция головки при механической желтухе или стенозе двенадцатиперстной кишки.
- Панкреатэктомия (при выраженном стойком болевом синдроме, механической желтухе) при тотальном поражении органа.
- При наличии камней в протоках поджелудочной железы, препятствующих оттоку секрета или вызывающих сильные боли может проводиться операция вирсунготомии (рассечения протока и удаления камня) или дренирование протока выше уровня обструкции (панкреатоеюноанастомоз).
Предоперационный и послеоперационный периоды
Подготовка к операции на поджелудочной железе мало чем отличается от подготовки к другим операциям. Особенность состоит в том, что операции на поджелудочной железе проводятся в основном по жизненным показаниям, то есть только в тех случаях, когда риск невмешательства намного превышает риск самой операции. Поэтому и противопоказанием для таких операций является только очень тяжелое состояние пациента. Операции на поджелудочной железе проводятся только под общим наркозом.

После операции на поджелудочной железе первые несколько суток проводится парентеральное питание (питательные растворы вводятся через капельницу в кровь) или же во время операции устанавливается кишечный зонд и специальные питательные смеси вводятся через него сразу в кишечник.
Через три дня возможно сначала питье, затем протертая полужидкая пища без соли и сахара.
Осложнения после операций на поджелудочной железе
- Гнойные воспалительные осложнения – панкреатиты, перитониты, абсцессы, сепсис.
- Кровотечения.
- Несостоятельность анастомозов.
- Сахарный диабет.
- Нарушения переваривания и всасывания пищи – синдром мальабсорбции.
Жизнь после резекции или удаления поджелудочной железы
Поджелудочная железа, как уже было сказано, очень важный и уникальный орган для нашего организма. В ней вырабатывается целый ряд пищеварительных ферментов, а также только поджелудочная железа производит гормоны, регулирующие углеводный обмен – инсулин и глюкагон.
Однако нужно отметить, что и та и другая функция этого органа может быть с успехом компенсирована заместительной терапией. Человек не сможет выжить, например, без печени, но без поджелудочной железы при правильном образе жизни и адекватно подобранном лечении, он вполне может жить долгие годы.
Какие правила жизни после операций на поджелудочной железе (особенно это касается резекции части или всего органа)?
-
 Строгое соблюдение режима питания до конца жизни. Питаться нужно небольшими порциями 5-6 раз в день. Пища должна быть легкоусваиваемая с минимальным содержанием жира.
Строгое соблюдение режима питания до конца жизни. Питаться нужно небольшими порциями 5-6 раз в день. Пища должна быть легкоусваиваемая с минимальным содержанием жира. - Абсолютное исключение алкоголя.
- Прием ферментных препаратов в кишечнорастворимой оболочке, назначенных врачом.
- Самоконтроль уровня сахара крови. Развитие сахарного диабета при резекции части поджелудочной железы – совсем не обязательное осложнение. По разным данным, оно развивается в 50% случаев.
- При установлении диагноза сахарного диабета – инсулинотерапия по схемам, назначенным эндокринологом.
Обычно в первые месяцы после операции организм приспосабливается:
- Пациент, как правило, теряет в весе.
- Ощущается дискомфорт, тяжесть и боли в животе после приема пищи.
- Наблюдается частый жидкий стул (обычно после каждого приема пищи).
- Отмечается слабость, недомогание, симптомы авитаминоза из-за нарушения всасывания и ограничений в диете.
- При назначении инсулинотерапии первое время возможны частые гипогликемические состояния (поэтому рекомендуется уровень сахара держать выше нормальных величин).
Но постепенно организм приспосабливается к новым условиям, пациент также обучается саморегуляции, и жизнь в конце концов входит в нормальную колею.
Видео: лапароскопическая дистальная резекция поджелудочной железы
Видео: заболевания поджелудочной железы, при которых необходима операция
Источник