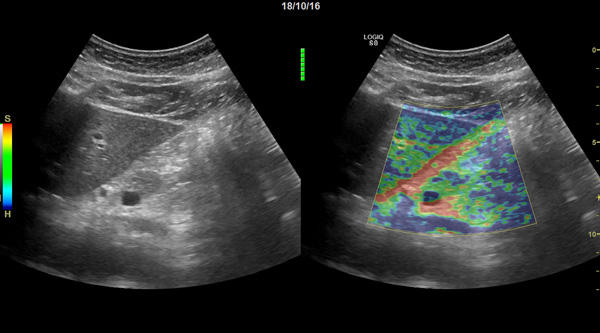
Аппарат для поджелудочной железы
Первый симптом – это сильная боль в области живота, боль может локализоваться в различных частях живота. При воспалении головки поджелудочной железы, болит в правом подреберье, при воспалении тела железы, боль отдает в подложечную область, в случае если воспаление началось в хвосте железы, боль будет в левом подреберье. Если произошло обширное воспаление всей железы, боль может быть опоясывающей. В редких случаях боль может отдавать в спину или за грудину, в область левой лопатки.
Подходящие аппараты и средства

Панкреатит — это воспаление поджелудочной железы.
Причины развития панкреатита
•Алкогольная интоксикация организма
•Заболевания желчного пузыря и его протоков
•Заболевания двенадцатиперстной кишки
•Внутренние травмы
•Длительный прием таких лекарств, как антибиотики, непрямые антикоагулянты, иммуносупрессанты, сульфаниламиды, бруфен, парацетамол, индометацин, эстрогены и глюкокостироидные гормоны
•Перенесенные инфекции (гепатиты B и C, паротит и др.)
•Гиперлипидемия
•Гиперпаратиреоз
•Сосудистые заболевания
•Воспаления соединительной ткани
•Камни в выводящем протоке железы
Симптомы острого и хронического панкреатита.
Первый симптом острого панкриатита – это сильная боль в области живота, боль может локализоваться в различных частях живота. При воспалении головки поджелудочной железы, болит в правом подреберье, при воспалении тела железы, боль отдает в подложечную область, в случае если воспаление началось в хвосте железы, боль будет в левом подреберье. Если произошло обширное воспаление всей железы, боль может быть опоясывающей. В редких случаях боль может отдавать в спину или за грудину, в область левой лопатки.
Второй цепью симптомов может стать сухость во рту, отрыжка, икота, тошнота или даже сильная рвота. Кроме того, в редких случаях наблюдается желтуха. Поднимается температура, язык покрывается обильным налетом, выступает обильный пот, кожные покровы сильно бледнеют.
Хронический панкреатит чаще всего развивается на месте не до конца пролеченной острой формы. Также может быть следствием воспаления в других органах пищеварительного тракта. Хронический панкреатит может спровоцировать и алкоголизм. Хроническая форма выражается в прогрессирующем воспалении поджелудочной железы, что приводит к медленному замещению тканей железы на ткани, неспособные выполнять свою функцию. Воспаление может охватить, как всю железу, так и отдельные ее части.
Существует 4 формы хронического панкреатита:
1.Бессимптомная – воспаление ни как не дает о себе знать.
2.Болевая – выражается постоянными не сильными болями в верхней части живота, при обострении боли резко усиливаются.
3.Рецидивирующая – острые боли появляются только в момент обострений.
4.Псевдоопухолевая – эта форма встречается крайне редко. В данном случае головка железы разрастается фиброзной тканью и увеличивается в размерах.
Сильно ухудшается аппетит, появляются отрыжка, тошнота и рвота, в результате больной значительно худеет. Наблюдается повышенное слюноотделение и газообразование в кишечнике, нарушается работа пищеварительного тракта. Часты нарушения стула, пища выходит частично не переваренной, не редки поносы. Боли в верхнем отделе живота и спине, в зависимости от того какая часть железы воспалена. От жирной, острой пищи или алкоголя возможны обострения течения болезни в форме жгучей или сверлящей боли.
Лечение острого и хронического панкриатита.
При лечении хронического панкреатита усилия направлены на купирование боли и предотвращение разрушения поджелудочной железы.
ДЭНС терапия(динамическая электронейростимуляция) – эффективный ,физиотерапевтический метод лечения острого и хронического панкриатита дома и в стационаре , направленный на устранение причины заболевания и повышение защитных сил организма.
В основе ДЭНС-терапии лежит воздействие на биологические активные зоны с помощью нейроимпульса.
С помощью курсового воздействия аппаратами ДЭНАС достигается стабилизирующий эффект, который наиболее ценен при хронических заболеваниях .
 Для лечения в домашних условиях и лечебных учреждениях острого и хронического панкриатита рекомендуем аппарат ДЭHАC — ПКМ или ДЭНАС -Т 3 поколения + ДЭНС-аппликаторы»
Для лечения в домашних условиях и лечебных учреждениях острого и хронического панкриатита рекомендуем аппарат ДЭHАC — ПКМ или ДЭНАС -Т 3 поколения + ДЭНС-аппликаторы»
Порядок оформления заказа, условия оплаты и доставки в разделе «Оплата и доставка».
Методика ДЭНС — терапии (зоны воздействия) при лечении острого и хронического панкреатита.
Процедура проводится в первые дни обострения 1- 3 раза в день, по мере стихания симптомов 1 раз в день. Курс 10 — 14 дней.
Результат : устранение болевого синдрома (в течении15 — 30 мин.), коррекция сопутствующих симптомов нарушенного пищеварения (тошнота, рвота отрыжка и т.д), восстановление после перенесённых острого панкреатита, профилактика обострений.
1. Зона прямой проекции боли ( эпигастральная зона, область поджелудочной железы). Режим «ТЕРАПИЯ», частота 77; 7710; 4,0Гц. при комфортной мощности, до существенного уменьшения боли, 10 — 15минут или прогрммы «Боль», «Сильная боль», «Желудочно кишечный тракт».
Для более комфортного и эффективного проведения процедуры используйте выносной электрод: ДЭНС-аппликатор


2. Зона печени .Режим «ТЕРАПИЯ», частота 77; 9,8 Гц. при комфортной мощности, 5 мин. Для более комфортного и эффективного проведения процедуры используйте выносной электрод: ДЭНС-аппликатор При желчекаменной болезни область правого подреберья НЕ ОБРАБАТЫВАЕТСЯ.

3. Зона сегмента — нижегрудной отдел. Режим «ТЕРАПИЯ», частота 10; 20Гц. при комфортной мощности 5 — 10 минут или программа «Спина».
Для более комфортного и эффективного проведения процедуры используйте выносной электрод: ДЭНС-аппликатор

4.Зона кишечника . Режим «ТЕРАПИЯ», частота 77Гц. при комфортной мощности с учетом характера стула, 5 минут или программы «Запор», «Диарея».
Для более комфортного и эффективного проведения процедуры используйте выносной электрод: ДЭНС-аппликатор

5. Зона соответствия поджелудочной железы, печени, кишечника по системе Су Джок. Режим «ТЕРАПИЯ», частота 77 Гц. при комфортной мощности, 5 мин.

Дополнительные возможности лечения острого и хронического панкриатита:
1. Аппарат ДЭНАС-Вертебра программы «D» и «B», 1-2 раза в день, курс 10-14 дней.
2. Аппарат ДЭНАС- Остео: программа «Релаксация», 1-2 раза в день, курс 10-14 дней.
3.Лечебная одежда: ДЭНАС-ОЛМ-1 одеяло, 1-2 процедуры в день, 20-40 минут или ДЭНАС-ОЛМ-2 жилет, 1-2 процедуры в день, 40-60 минут.
4. Карловарская соль 0,5% раствор по 200 мл 3-4 раза в день за 20-40 минут до еды, курс 1 месяц.
5. ДЕНАКЭТ , биологически активная добавка — по 1 капсуле 2 раза в день, 20 дней.
ПОЛЕЗНЫЕ СТАТЬИ:
» Шейный остеохондроз».
«Что бы суставы не болели»
«Лечение животных аппаратами ДЭНАС .
«Кашляйте, не стесняйтесь».
«Препараты и средства повышающие иммунитет».
«Очки от усталости глаз».
«Не болит голова у пользователей ДЭНС».
«Дэнас терапия в косметологии».
» «КАРЛОВ ДАР» Королевский уход за кожей и волосами».
» Инфаркт, инсульт — не приговор».
 Вопросы по выбору продукции по методикам лечения можете задать по бесплатному телефону 8-800-550-51-83 или любым др. удобным для Вас способом.
Вопросы по выбору продукции по методикам лечения можете задать по бесплатному телефону 8-800-550-51-83 или любым др. удобным для Вас способом.
Вебинары ведущих врачей физиотерапевтов по применению аппаратов ДЭНАС, по правильному проведению ДЭНС — терапии см. здесь
 Быстрая обработка и отправка Ваших заказов без предварительной оплаты с описью вложения.
Быстрая обработка и отправка Ваших заказов без предварительной оплаты с описью вложения.
(этого Вам не предложит любой другой интернет- магазин).
Источник
Патология сахарный диабет (СД) считается очень распространённым недугом, связанным с нарушением эндокринной системы. Заболевание не только влечет за собой изменения в углеводном обмене, но и чревато тяжёлыми осложнениями. Также сахарный диабет причислен к факторам, провоцирующим развитие хронических патологий сердца. Как известно, ХСН — довольно опасное заболевание. Зачастую именно сердечная недостаточность приводит к инвалидизации и снижению качества жизни.
Сахарный диабет развивается вследствие недостаточности эндокринной части поджелудочной железы или снижения резистентности тканей. В итоге инсулин перестаёт вырабатываться и попадать в кровь. Данный гормон нужен, чтобы происходил обмен углеводов, в частности глюкозы.
Большую опасность для здоровья представляет 1-й тип сахарного диабета, характеризующийся нарушением выработки инсулина. Чаще всего он проявляется в раннем возрасте (подростковый период), поэтому быстро приводит к повреждению нервной ткани, эндотелия сосудов, нефро- и ретинопатии.
На протяжении последних лет все чаще стала появляться информация о разработке такого изобретения, как искусственная поджелудочная железа. По данным учёных, подобный аппарат позволит существенно облегчить существование пациентов, больных СД.

Что такое искусственная поджелудочная железа?
Поджелудочная железа относится к органам пищеварительной системы. Основное её предназначение – выработка ферментов, необходимых для осуществления усваивания еды в кишечнике. Помимо этого поджелудочная железа имеет эндокринную часть. В ней вырабатываются гормоны – глюкагон, соматостатин, инсулин. При нарушении продукции последнего развивается 1-й тип сахарного диабета. Искусственная поджелудочная железа – это устройство, благодаря которому должна осуществляться выработка инсулина в кровь. Данный аппарат представляет собой встроенный механизм, выполняющий функцию поврежденного органа.
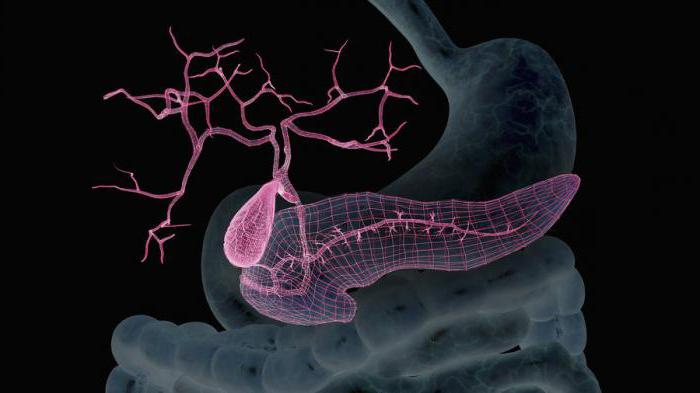
Механизм действия заменителя поджелудочной железы
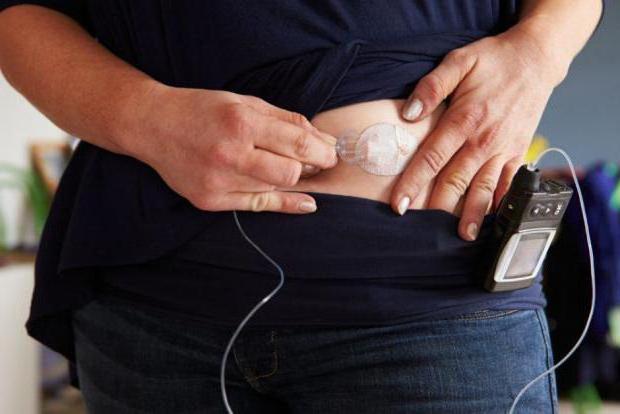
Аппарат искусственной поджелудочной железы состоит из двух связанных механизмов. Первый – это инсулиновая помпа. Она была изобретена ранее и значительно облегчила жизнь пациентам с сахарным диабетом. Данное устройство представляет собой резервуар, в котором содержится инсулин короткого действия.
Как известно, больные с диагнозом «сахарный диабет» вынуждены постоянно подсчитывать количество съеденных углеводов и вводить гормон подкожно перед каждым приёмом еды. Чтобы этого избежать, была изготовлена инсулиновая помпа. В ней содержится достаточное количество инсулина, который поступает в кровь самостоятельно, то есть без инъекций. Кроме того, препарата, содержащегося в помпе, хватает на несколько дней.
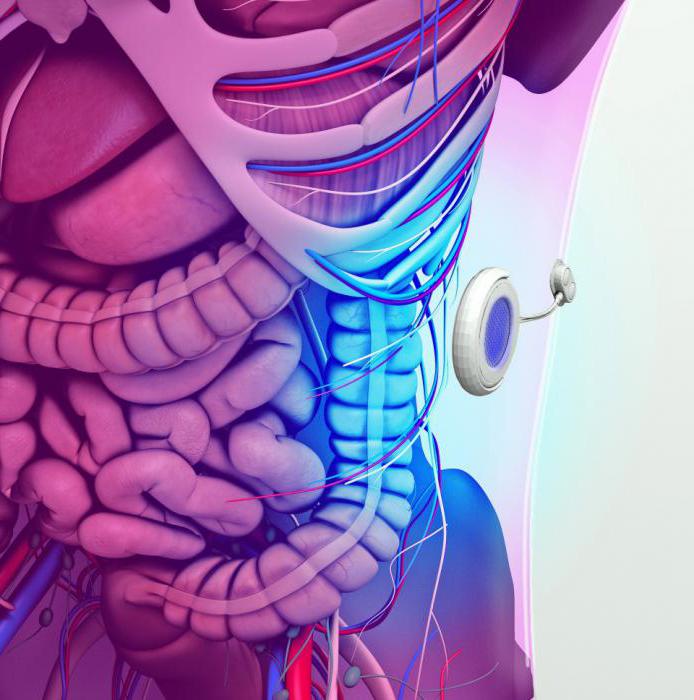
Второй механизм, имеющийся в составе искусственного «органа», — это глюкометр. В отличие от инсулиновой помпы, этот прибор не имплантируется под кожу пациента. Он необходим с целью осуществления мониторинга уровня глюкозы в крови. Оба описанных механизма были изобретены ранее. Отличием этого устройства является то, что в нем соединены эти 2 аппарата. Кроме того, оно работает в автономном режиме. При использовании инсулиновой помпы пациенту требуется постоянно вводить значение измеряемой величины глюкозы и рассчитывать дозу вводимого препарата. Искусственная поджелудочная железа поможет избавить больных от этой обязанности.
Особенностью изобретения является то, что система мониторинга напрямую сообщается с инсулиновой помпой. Данный механизм носит название «система закрытой петли». Чтобы устройство исправно работало, контроль над ним осуществляет опытный специалист, который имеет возможность следить за функционированием аппарата дистанционно. Благодаря этому изобретению жизнь пациентов, страдающих 1-м типом сахарного диабета, не будет отличаться от здоровых людей. Ведь изобретение способно полностью восстановить работу поврежденного органа.
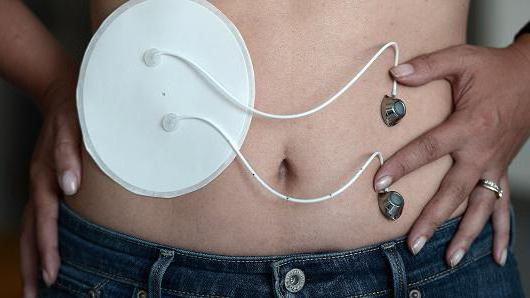
Функции искусственной поджелудочной железы
Основным предназначением изобретенного «органа» считается осуществление контроля над обменом углеводов. В норме эту функцию выполняет гормон инсулин. При СД 1-го типа данное биологически активное вещество не продуцируется поджелудочной железой. Поэтому гормон необходимо вводить в кровь извне. Чтобы приблизить жизнь пациентов к нормальному существованию, был изобретен искусственный орган. К основным функциям устройства относятся:
- Постоянный мониторинг уровня сахара в крови. Измерение проводится автономно каждые 5 минут.
- Введение инсулина короткого действия из помпы при гипергликемии. Поступление гормона в кровь должно осуществляться постоянно, в частности при употреблении пищи и выполнении физических нагрузок.
- Беспрерывный контроль устройства за сочетанной работой глюкометра и инсулиновой помпы.
Также к функциям аппарата следует отнести снижение риска развития осложнений сахарного диабета и улучшение качества жизни пациентов.
История создания искусственной поджелудочной железы: разработка изобретения
Учитывая то, как быстро в медицине происходят изменения в лучшую сторону, не стоит удивляться тому, что совсем скоро должен появиться такой прибор, который сможет полностью изменить жизнь пациентов, страдающих от инсулинозависимого СД. К сожалению, несмотря на развитие трансплантологии, решить проблему заменой больного органа на здоровую поджелудочную железу практически невозможно. Всё же к 2014 году стало известно о разработке прибора, способного наладить углеводный обмен без рискованной операции. В это время учёные впервые заявили о возможности создания аппарата, который сможет заменить поджелудочную железу. Исследования ведутся во многих странах. По заявлению разработчиков чудо-техники, искусственная поджелудочная железа станет применяться уже в 2018 году. Если расчёты докторов верны, то в скором времени сахарный диабет перестанет быть одним из грозных заболеваний, каковым он считается до сих пор.
Клинические испытания изобретения
На протяжении двух лет проводятся крупные научные исследования, позволяющие в ближайшем будущем внедрить в практику такое устройство, как искусственная поджелудочная железа. Появится аппарат, по заявлению ученых университета Виргинии, в 2018 году. Первое масштабное клиническое испытание было направлено на тестирование устройства, работающего по принципу «замкнутой петли». В настоящее время осуществляется оценка эффективности прибора.
Отзывы ученых и врачей об изобретении
Изучением и разработкой чуда техники занимаются ученые многих передовых институтов диабетологии. По мнению врачей, устройство станет одним из великих достижений в области медицины.
Источник
Все осуществляемые процессы в человеческом организме – это результат непрерывной деятельности нервной системы и комплекса гормонов, которые синтезируются эндокринной сферой. Нормальное функционирование и взаимодействие, между этими механизмами, позволяют человеку вовремя реагировать на тот или иной раздражающий фактор и быстро адаптироваться к нему.
Поджелудочная железа может считаться центром пищеварительной системы. Она регулирует углеводный, белковый и жировой обмены. Чтобы ознакомиться с функцией органа, понадобятся фундаментальные знания из темы: «поджелудочная железа, что вырабатывает». Синтезируемые гормоны «сердцем пищеварительного тракта» несут ответственность за расщепление пищи, поступающей в желудок, а также за поддержания стабильного уровня глюкозы в крови. Какие гормоны вырабатывает поджелудочная железа, чтобы справиться со своей функцией?
Функции поджелудочной железы: что вырабатывает орган
Поджелудочная железа или панкреас осуществляет в организме 2 главные функции:
- внешнесекреторную;
- внутрисекреторную.
Что вырабатывает поджелудочная железа? Для выполнения возложенных на орган задач, должны вырабатываться ферменты.

Внешнесекреторное назначение формируется в выработке и транспортировке в просвет двенадцатиперстной кишки специальных ферментов, представляющие собой главный компонент панкреатического сока. Поджелудочной железой продуцируются следующие вещества:
- Трипсин.
- Липаза.
- Мальтаза, лактаза и амилаза.
Основная роль продуцируемых ферментов заключается в процессе переработки поступающей пищи. Кроме того, участвует в поддержании кислотно-щелочного баланса желудка. Внешнесекреторные биологически активные вещества вырабатываются в тканях органа в неактивной форме. Их активация наступает после поступления желчи, энтерокиназы. Функция направлена на расщепление белков, жиров и углеводов.
Какой гормон вырабатывается в поджелудочной железе
Какой же еще гормон вырабатывает поджелудочная железа? Одним из основных, и многим известный гормон панкреаса является инсулин, регулирующий содержание сахара в кровяном русле.
Именно благодаря данному гормону и формируется внутрисекреторная функция органа. Помимо инсулина, эндогенная роль железы отводится и таким гормонам, как глюкагон и липокаин.
Инсулин продуцируется железой круглосуточно, главным образом, в ответ на поступающую глюкозу в кровь. Дополнительно гормон активно вырабатывается во время приема пищи, и не обязательно углеводной.
Глюкагон угнетает секрецию инсулина. Таким образом, инсулин с глюкагоном по своим свойствам считаются антагонистами. Эти биологические вещества играют роль в контролировании глюкозной концентрации и участие в метаболических процессах. Глюкагон, в отличие от инсулина, способствует повышению глюкозы в крови. Панкреатический гормон действует на давление человека, вызывая его повышение. В итоге усиливается микроциркуляция, сахар и свободные аминокислоты становятся доступными для мышечных структур. Данный процесс активизируется в экстремальных условиях.
Липокаин принимает участие в синтезе фосфолипидов в печени и способствует окислению жирных кислот. При дефиците биологически активного компонента происходит эволюция паренхимы печени в жировую ткань. Достаток гормона липокаина препятствует возникновению жировой инфильтрации тканям печени и поджелудочной.
Патология поджелудочной железы
Самое распространенное заболевание, связанное с нарушением эндокринного органа – сахарный диабет (СД). Патология приводит к сбою в углеводном обмене, а также к появлению тяжелых осложнений.

Сахарный диабет является фактором, способствующим возникновению хронических патологий сердца, например, сердечная недостаточность. СД возникает в результате низкой внутрисекреторной функции поджелудочной или в нарушении ее тканей. В последующем инсулин прекращает вырабатываться и попадать в кровяное русло.
Искусственная панкреатическая железа
В последние годы довольно часто стала появляться информация о создании искусственной поджелудочной железы. Согласно данным ученых, данный аппарат позволит значительно облегчить жизнь пациентов, страдающих сахарным диабетом.
Механизм действия заменителя поджелудочной железы
Устройство искусственной поджелудочной железы состоит из двух взаимосвязанных элементов. Первый – это инсулиновый насос. Механизм был разработан давно и уже облегчил жизнь некоторым больным диабетом. Аппарат выглядит как некий резервуар, содержащий инсулин непродолжительного действия.

Как известно, наличие диагноза: «сахарный диабет», заставляет пациента регулярно следить за количеством употребляемых углеводов и вводить гормон инсулин перед приемом пищи. С целью предотвратить некоторые проблемы, и была разработана инсулиновая помпа. Она содержит в себе необходимый объем гормона, который самостоятельно поступает в кровь, не осуществляя никаких инъекций. Но следует знать, что лекарственного вещества достаточно лишь на пару дней.
Следующий механизм, входящий в состав искусственного органа – это глюкометр. Отличие глюкометра от инсулинового насоса заключается в том, что устройство не имплантируют под кожу человека. Его функция формируется в наблюдении за уровнем сахара в крови.
Оба описанных элемента были изобретены еще давно. Искусственная поджелудочная железа объединяет данные механизмы, которые работают в автономном режиме. Аппарат, состоящий из насоса и глюкометра, носит название «система закрытой петли». Преимущество искусственного органа от медикаментозной терапии заключается в необходимости подсчитывания дозы препарата и мониторинга за уровнем сахара. Чтобы «орган» работал правильно, необходим контроль над ним опытного специалиста, который сможет наблюдать за исправностью аппарата на расстоянии.
Функции искусственного органа
Регулярное наблюдение за состоянием сахара в крови. Мониторинг осуществляется в автоматическом режиме каждые 5 минут.
При переизбытке глюкозы, из помпы поступает инсулин короткого действия. Введение биологически активного вещества в кровь должно осуществляться регулярно, особенно, во время приема пищи и выполнения физических нагрузок. Беспрерывный контроль во взаимосвязанной работе глюкометра и насоса.
Важно. Помимо этого, к функциям искусственной железы относят устранение риска возникновения осложнений в ходе течения сахарного диабета, а также повышение качества жизни человека.
Несомненно, современный способ наблюдения за сахаром и введение нужных препаратов, помогают пациентам нормально переносить свое заболевание, однако это не способно на все 100% удовлетворить потребности организма. А ведь они изменяются ежедневно, т. к. зависят от употребляемых продуктов, выполнения тех или иных упражнений, а для представительниц прекрасного пола — еще и от менструального цикла.
Мнения ученых
Доктора медицинских наук Роман Говорка и Худ Табит из Кембриджского университета, разъяснили, что «вечный» орган подходит для постоянного наблюдения и поступления необходимого количества инсулинового препарата. Аппарат помогает исключить скачки сахара в крови, а значит, и предотвратить наступления пагубных проявлений.
Проведение колоссального объема опытов, способствовали эффективному установлению пересадки островков Лангерганса. Больным с диабетом I типа трансплантируют донорские, стабильно функционирующие клеточные структуры для осуществления внутрисекреторной функции панкреатической железы. Однако, данная процедура может спровоцировать возникновение множества проблем, а действие искусственной железы ограничивается рамками нескольких лет.
Важно. В одной из статей журнала «Диабетология» Говорка и Табит рассказывают, что аппарат искусственного органа гарантирует большую безопасность и меньше действий в процессе его установления для нормального существования инсулинозависимых I типа.
Исследования схемы с «закрытой петлей»
В настоящий момент времени в различных городах планеты подвергают проверке сразу несколько видов искусственной панкреатической железы.
В начале этого года Университет Виргинии информировал человечество, что они работают над проектом: «дистанционное управление поджелудочной железой с использованием смартфона». Проведенные 2 исследования показали действенность такого процесса.
Несмотря на существенные конструкционные различия, все существующие виды «вечного органа» базируются на схеме «закрытой петли». Петля представлена в виде системы беспрерывного наблюдения уровня глюкозы в кровеносной системе больного, связанная с резервуаром главного панкреатического гормона (инсулина).
Важно. Система контролируется согласно специальным алгоритмам.
Медицинский специалист Говорка совместно со своими коллегами утверждают, что структура «закрытой петли» отлично зарекомендовала себя в ходе многочисленных испытаний, в самых разнообразных условиях. Она помогала диабетикам поддерживать необходимый уровень сахара в больничных учреждениях, условиях лагерей, а также в домашней обстановке, где аппарат не подвергается специальному контролю опытных врачей.
Последние опыты проводились с участием 24 жителей, страдающих сахарным диабетом I типа. Участники исследований в течение 1.5 месяцев находились в домашней обстановке с искусственной панкреатической железой. Обследуемая аппаратура оказалась куда безопаснее и заслуживающей доверия в отличие от инсулиновых помп.
В предвкушении перемен
Несмотря на все еще продолжающиеся опыты и доработки аппарата, доктор Говорка и Табит ожидают позитивного решения FDA в конце 2018 года.
В свою очередь, Национальный институт медицинских исследований (NIHR) Великобритании объявил о завершении диагностики системы петли ко второй половине нашего года.
«Для введения в практическую деятельность неестественную поджелудочную железу необходимы не только положительные показания регуляторов, но и формирование соответствующей медицинской инфраструктуры, а также специальная подготовленность докторов и медицинского персонала», — предупредили ученые.
Источник