Безболезненное воспаление поджелудочной железы
Хронический панкреатит является воспалительным заболеванием поджелудочной железы. В запущенном состоянии может вызвать непроходимость протоков и функциональные сбои в работе органа. В первую очередь проявляется болями в верхней части живота. Хронический панкреатит без болевого синдрома является очень редкой разновидностью такого заболевания поджелудочной железы. Опасность заключается в отсутствии каких-либо признаков и дискомфорта. Однако в запущенной форме возникают тяжелые осложнения, например, сахарный диабет.
В каких случаях бывает панкреатит без боли
Хронический панкреатит без боли проявляется редко, меньше чем в 5% случаев. Его главная характеристика – отсутствие боли в области живота. Обнаружить его можно только при специальном лабораторном и инструментальном обследовании. При такой форме панкреатита могут отмечаться лишь незначительные признаки нарушений функциональности органа.
Причина безболезненной хронической формы панкреатита может быть различной. Часто это:
- прогрессирующая желчекаменная патология;
- острая форма гастрита с поражением желудочной полости и двенадцатиперстной кишки;
- прогрессирующий цирроз печени;
- запущенная форма хронической болезни печени.
Главные причины хронического латентного панкреатита – прием алкоголя, употребление избытка белков и жиров при недостатке растительной клетчатки.
Другие синдромы панкреатита
Панкреатит без боли имеет схожую с хроническим клиническую картину. Его отличает только отсутствие болевых ощущений. Общие синдромы:
- нарушение пищеварения;
- нарушение выработки инсулина;
- нарушения в эндокринной системе (слабость, потливость);
- появление в крови ферментов поджелудочной;
- секреторная недостаточность (последствия воспалительной реакции).
Диспепсический синдром
Диспепсические жалобы делятся на две группы. Первая связана с проблемой выведения желчи. При хронической форме панкреатита характерны жалобы на изжогу, тошноту, продолжительную рвоту, частую отрыжку. Это связано сопутствующими функциональными нарушениями работы органов ЖКТ.
Вторая группа жалоб связана с внешнесекреторной недостаточностью поджелудочной железы при хроническом панкреатите. Характеризуется панкреатогенными поносами и снижением массы тела. При хронической форме часты кратковременные поносы, которые могут смениться запорами.
Гемодинамический синдром
Нарушение гемодинамики характеризуется уменьшением частоты сердечных сокращений, снижением артериального давления в желудочках, аорте, легочной артерии. При хронической форме панкреатита развивается тахикардия, появляются кровоизлияния в кожный покров. Заметна отечность на лице и нижних конечностях. Возможно тяжелое осложнение – обильные кровотечения. Процент смертности при нарушении кровообращения очень высок и составляет более 50%. Гемодинамический синдром при хроническом панкреатите развивается в течение нескольких лет.
Другие синдромы
Синдромы при ХП довольно разнообразны. У взрослых больных развивается сильная одышка, возникают трудности с дыханием, кожный покров приобретает синий оттенок. Это связано с кислородной недостаточностью.
Злоупотребление алкоголем приводит к спазму основного панкреатического протока в двенадцатиперстную кишку. Характеризуется нарушением оттока сока поджелудочной. Секрет густеет, застаивается в протоках, увеличивается давление и происходит обратный отток.
При хроническом панкреатите происходит нарушение функции печени. Причина – токсическое поражение из-за воспалительного процесса. Характеризуется выработкой сильно видоизмененной желчи. В ее составе преобладают свободные радикалы. При попадании радикалов из желчных протоков в панкреатические нередко образование камней и воспалительные процессы.
Почечный синдром диагностируется при хроническом отечном панкреатите. Значительно снижается суточная норма мочи. Содержание в крови мочевины сильно возрастает. Проблемы с почками появляются из-за обезвоживания организма при поносах и рвоте, при резком снижении артериального давления.
Боль в верхней половине живота ближе к правому подреберью – частый и ранний симптом ХП.
Правила диагностики
Клинические признаки безболевого ХП в диагностике малоинформативны, поскольку характеризуют патологии пищеварительной системы. Нужную информацию врач получает, проводя инструментальную и лабораторную диагностику.
Уже по первым жалобам пациента можно достаточно точно диагностировать острое или хроническое воспаление в поджелудочной железе, тем самым провести дифференциальный диагноз на этапе опроса.
Поджелудочная железа – это орган внешней и внутренней секреции. Он должен вырабатывать ферменты для пищеварения и гормоны для общего обмена. Патологические изменения поджелудочной железы нарушают баланс химического состава крови, мочи, кала. К основным лабораторным исследованиям относятся:
- Биохимический анализ крови. Определяется активность ферментов, изменение уровня липазы, глюкозы, уменьшение количества белка, присутствие мочевины.
- Оценка водно-электролитного баланса крови. Определяется уровень дефицита жидкости, уровень калия и кальция.
- Общий анализ крови показывает наличие воспаления. Увеличивается число лейкоцитов, происходит концентрация эритроцитов, ускоряется оседание эритроцитов.
- Общий анализ мочи.
- Анализ кала.
Методы инструментальной диагностики:
- Ультразвуковое исследование. Определяется состояние ткани поджелудочной, протоков, ее размеры, наличие жидкости в брюшной полости.
- Рентгенографическое исследование показывает наличие камней в поджелудочной железе и протоках.
- Компьютерная томография. Наличие некротизированных участков железы, размеры, наличие жидкости.
- Эндоскопия. Метод визуальной диагностики с помощью видеокамеры.
Лечение
Лечение латентного панкреатита аналогично лечению хронического воспаления с обычными симптомами. Проводит лечение терапевт-гастроэнтеролог.
Важная проблема при лечении – своевременная диагностика. Если хроническое заболевание протекает бессимптомно, то больные не спешат на прием к врачу. Однако чем раньше больной получит помощь и лечение, тем больше шансов сохранить функциональность ПЖ.
Возможности методов оперативного лечения ограничены. Медикаментозные средства, способные оказать влияние на развитие хронического панкреатита, отсутствуют. Поэтому основа лечения – это лечебное питание, диета, корректировка секреторной недостаточности поджелудочной железы, борьба с алкогольной зависимостью.
Хирургическое вмешательство возможно при тяжелых осложнениях. Для их ликвидации осуществляются прямые операции на поджелудочной железе. Операции делятся на две группы:
- направленные на дренирование главного панкреатического протока;
- полное или частичное удаление фиброзных тканей.
Лечение может дополняться желчегонными препаратами, настоями лекарственных трав. Возможен прием обволакивающих препаратов и анаболических гормонов.
Улучшение состояние организма возможно только при своевременном лечении и строгом соблюдении рекомендаций. Во время ремиссии диета и правильное питание необходимы. Физические нагрузки запрещены.
Прогноз и профилактика
Хронический панкреатит легче предупредить, чем лечить. Меры профилактики воспалительных заболеваний поджелудочной:
- исключение спиртосодержащих напитков;
- правильное рациональное питание;
- сбалансированная диета;
- исключение переедания;
- исключение жирных и углеводистых продуктов;
- отказ от курения;
- соблюдение питьевого режима (не менее полутора литров в сутки);
- своевременная консультация специалиста при любых нарушениях;
- полное лечение заболеваний органов пищеварительной системы.
При хроническом панкреатите исключите из рациона жареные и острые блюда, газированные напитки. Рекомендуется употребление нежирного отварного мяса и рыбы. Привыкайте к обезжиренным молочным продуктам.
Для профилактики обострений хронического процесса необходимо не только соблюдать все рекомендации врача, но и 2 раза в год проходить обследование. К профилактике относится и санаторно-курортное лечение.
Выполнение рекомендаций врача гарантирует протекание заболевания без осложнений и продляет ремиссию. Можно значительно сократить количество обострений и их длительность. При несоблюдении рекомендаций питания, лечения, злоупотребление алкоголем и табакокурение развиваются тяжелые формы осложнений. Большинство из них лечатся только оперативными методами и могут привести к гибели пациента.
Источник

Безболевая форма панкреатита является редкой разновидностью панкреатического поражения поджелудочной железы. Коварство данной разновидности заболевания заключается в том, что оно не проявляет никаких клинических признаков и не доставляет особых дискомфортных ощущений пациенту, но при запущенной форме развития могут возникнуть серьезные осложнения в виде сахарного диабета. В материалах представленной статьи подробнее разберемся с тем, что представляет собой данное заболевание, когда возникает и как может себя проявить, а также рассмотрим методы лечения и профилактики данной патологии.
Что такое хронический безболевой панкреатит?
Безболевой, или латентный панкреатит проявляется не более, чем в 5% случаев и характеризуется отсутствием проявления боли в зоне живота либо подреберья, обнаружить который возможно лишь при тщательном медицинском обследовании. Преобладать у пациента при данной разновидности патологического заболевания могут лишь признаки патологического нарушения внешней либо внутренней секреторной функциональности.

В каких случаях бывает панкреатит без боли?
Причина возникновения безболезненной формы панкреатического заболевания в полости паренхиматозной железы может заключаться в остро протекающей форме обычного панкреатита, а также:
- прогрессирующая стадия желчекаменной патологии;
- развитие острой формы гастрита, поражающего полость желудка и 12-ти перстной кишки;
- прогрессирование цирроза печени;
- несвоевременное лечение гепатической патологии.
Проявление и симптоматика латентного панкреатита
Клиническое развитие данной формы заболевания сопровождается практически всеми симптоматическими признаками, возникающими при хроническом панкреатите, за исключением болезненных проявлений.
Стоит также отметить, что данная патология может протекать в двух формах: панкреатит острый без боли и хронический латентный панкреатит.
При развитии данного заболевания пациенты отмечают:
- уменьшение аппетита, а в некоторых случаях и полную его потерю;
- снижение массы тела;
- постоянное чувство тошноты, нередко заканчивающееся интенсивной рвотой;
- нарушение стула, характеризующееся развитием поноса либо запоров;
- вздутие полости живота;
- газообразование;
- стоматит либо глоссит, но в редких случаях.
На более поздней стадии развития данной патологии у пациентов появляется кашицеобразный стул, несмотря на постоянные запоры, обладающий мерзким запахом наряду с течением выраженного тяжелого метеоризма и интенсивным похуданием.
Диагностика
Диагностирование безболевой формы панкреатита проводится на основании лабораторных исследований ферментативных веществ паренхиматозной железы, свидетельствующих о недостаточности фермента амилазы и трипсина.
Для постановки правильного диагноза назначаются дополнительные диагностические процедуры в виде:
- рентгенологического исследования железы;
- проведения дуоденофиброскопического диагностирования;
- радиоизотопное исследование, способствующее обнаружению сопутствующих патологических нарушений в системе органов пищеварительного тракта.

Особенности лечения латентной формы хронического панкреатита
Схема лечения латентной формы панкреатического заболевания такая же, как и при развитии обычного панкреатического поражения поджелудочной железы хронического характера с классической картиной клинических признаков.
Пациентам необходимо соблюдать постельный режим, а также строгий диетический рацион питания со столом №5. В более тяжелом случае может назначаться 2-3 дневное голодание.
Важная роль в терапевтическом лечении данного заболевания отводится проведению заместительной терапии, при которой назначается курсовой прием медикаментозных препаратов: Панкреатин, Мезим, и других лекарственных форм с аналогичным лечебным эффектом. На протяжении 12 месяцев рекомендуется проводить не менее 5 таких курсов лечения.
Медикаментозное лечение безболевого панкреатита может дополняться препаратами с желчегонным спектром действия, а также настоями на основе лекарственных трав, лекарствами с обволакивающим спектром действия и медикаментами, включающими в свой состав анаболитические гормональные компоненты.
Важно знать, что только комплексный подход к устранению данной разновидности патологии, соблюдение строгого режима диетического питания и следованием всем настоятельствам лечащего врача поможет улучшить общее самочувствие пациента и перевести болезнь в стадию стойкой ремиссии. Но, даже в период ремиссии не нужно забывать о диете и физическом отдыхе.

Исключения из продуктов питания должны составить:
- алкоголесодержащие напитки;
- блюда, приготовленные путем обжаривания и с высоким уровнем жирности;
- копчености и соления;
- консервы и маринованные продукты питания;
- кондитерские и хлебобулочные изделия;
- мясо жирных сортов;
- шоколад;
- кофе и крепкий чайный напиток.
Рекомендуется употреблять:
- кисломолочную продукцию;
- овощные пюре и супы;
- запеченные овощи и фрукты;
- отвары из шиповника;
- сладкие ягодные и фруктовые культуры;
- каши из гречки, ячки, овсянки и манной крупы;
- слабые чайные напитки и кисели.
Прогноз и профилактика
Если соблюдать лечебную диету, проводить регулярно противорецидивную терапию, то и прогноз истории болезни безболевой формы панкреатита может быть вполне благоприятным.
Основная профилактика данной формы заболевания заключается в своевременном лечении хронической и острой формы панкреатической патологии, а также в принятии всех мер по предупреждению возможных обострений.
Список литературы
- Калинин А.В., Хазанов А.И., Спесивцев В.Н. Хронический панкреатит: этиология, классификация, клиника, диагностика, лечение и профилактика. Методические рекомендации. М. 1999 г.
- Минушкин О.Н. Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения. Consilium medicum. 2002 г. №1, стр. 23–26.
- Минушкин О.Н. Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения. Consilium medicum. 2002 г. №1, стр. 23–26.
- Винокурова Л. В., Трубицына И. Е. Особенности клинического течения и терапии хронического панкреатита в зависимости от стадии заболевания. Лечащий врач, 2010 г. № 2, стр. 48–51
Источник
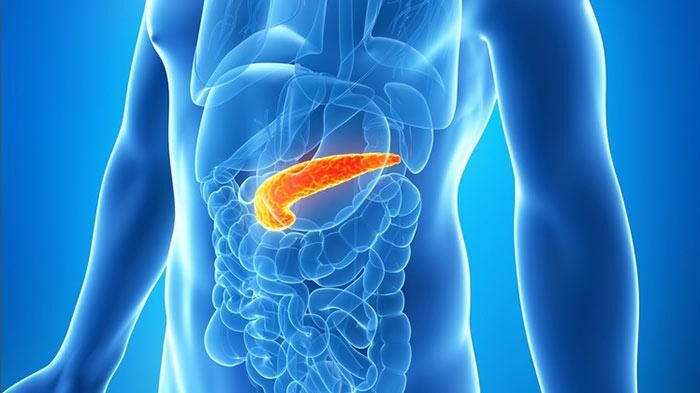
Первый признак панкреатита, с которым нужно немедленно обращаться за скорой медицинской помощью, это интенсивная внезапная боль в верхней части живота под рёбрами. Самолечение при таком серьёзном заболевании приведёт только к ухудшению состояния и развитию тяжёлых осложнений.
Роль поджелудочной железы
Орган, расположенный в брюшной полости позади желудка на уровне верхних поясничных позвонков, выполняет в организме два предназначения:
- Выделяет в тонкий кишечник панкреатический сок с пищеварительными ферментами, где происходит процесс усваивания и всасывания в кровь питательных веществ.
- Вырабатывает гормоны глюкагон и инсулин, которым отведена роль в регуляции обменных процессов.
Вредная привычка женщин переедать, питаться жирными продуктами или садиться на диеты с дефицитом белков приводит к воспалению поджелудочной железы, когда пищеварительные ферменты стимулируются раньше, чем попадают в тонкий кишечник. На фото ниже показаны здоровый и больной орган.
Симптомы воспаления поджелудочной железы
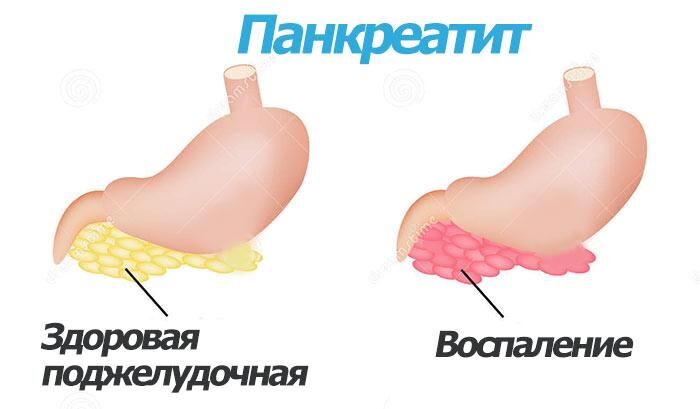
Проявления панкреатита похожи на признаки заболеваний ЖКТ или отравления: также беспокоит живот, тошнит и открывается рвота из-за интоксикации организма. Но при этом присутствуют и другие симптомы воспаления поджелудочной железы, которые определяются после исследования крови, стула, кожных покровов и зависят от формы течения заболевания.
Острый панкреатит
Видео: Острый панкреатит
Первые признаки воспаления – это возникновение коликов и повторяющая рвота. Потом появляется опоясывающая боль в верхней части живота, которая в течение трёх дней отдаёт в лопатки, а затем приобретает ноющий характер с постепенным снижением интенсивности на протяжении недели. Одновременно отмечаются и такие симптомы:
- Бледность кожных покровов лица, заострённость в чертах.
- Увеличенный живот.
- Запоры и вздутие.
- Зловонный стул с пеной и непереваренными кусочками пищи.
- Учащённый сердечный ритм.
- Лихорадка – повышение температуры тела и мышечная дрожь, ощущение холода.
С этими признаками нужно срочно обращаться за медицинской помощью. Острый приступ панкреатита в тяжёлых случаях приводит к кровотечению в железе, инфекции и формированию кисты. Из-за этих нарушений повреждаются другие жизненно важные органы – почки, сердце и лёгкие.
Хронический панкреатит
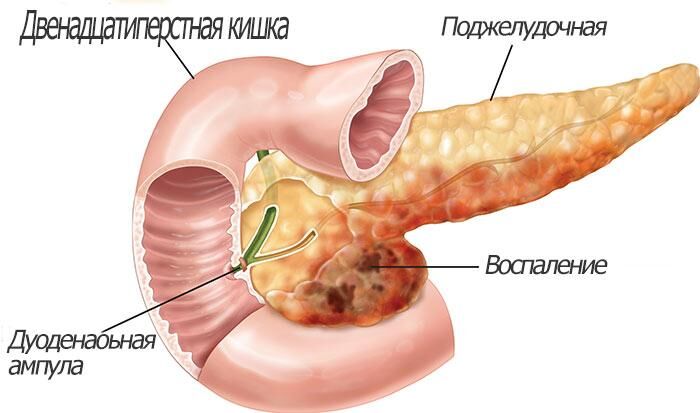
Продолжительный воспалительный процесс развивается по двум причинам:
- После пьянства, когда мужчины становятся зависимыми от алкоголя.
- По окончании эпизода острой формы заболевания, если не проводилось правильное лечение, так как квалифицированная помощь при таком течении панкреатита помогает больным людям полностью выздороветь.
Хроническое воспаление охватывает два периода. Первый характеризуется повторяющейся сменой ухудшений с отсутствием болезненных симптомов, а второй – постоянным дискомфортом, похожим на острое течение, также с тошнотой, рвотой и запорами, но с появлением новых признаков:
- Желтоватый тон кожных покровов.
- Диарея и снижение веса.
- Продолжительный болевой синдром в верхней части живота после переедания или приёма жирных продуктов. При этом легче становится в положении сидя или только после нескольких часов или даже дней с момента попадания тяжёлой пищи в желудок.
Видео: Эффективное лечение поджелудочной железы без лекарств или лекарствами
Хронический панкреатит, продолжающийся годы, приводит к разрушению поджелудочной железы, изменению структуры тканей органа. В результате развиваются:
- Секреторная недостаточность.
- Сахарный диабет.
- Синдром мальабсорбции, который служит источником серьёзных осложнений: анемии, расстройства репродуктивной функции, недостаточности питательных веществ в организме.
Причины воспаления поджелудочной железы
 Панкреатит развивается из-за двух сотен оснований, но чаще встречается у женщин и мужчин с определёнными факторами риска, к которым относятся:
Панкреатит развивается из-за двух сотен оснований, но чаще встречается у женщин и мужчин с определёнными факторами риска, к которым относятся:
- Пьянство.
- Холелитиаз – образование камней в жёлчном пузыре.
Воспаление в поджелудочной железе всегда начинается на фоне других заболеваний ЖКТ – язвы, гастрита, патологий в двенадцатипёрстной кишке. Процесс с трудом диагностируется или поддаётся лечению из-за сложности строения и маленьких размеров органа, который состоит из головки – 32 мм, тела – 21 мм и хвоста – 35 мм.
Эти цифры относятся к показателям, соответствующим норме, отклонения от которой говорит о патологии. Помимо камней в жёлчном пузыре, или пьянства, причинами острой формы заболевания считаются:
- Бесконтрольный приём лекарственных препаратов – стероидов, антибиотиков, статинов, ингибиторов протонной помпы, из-за которых развивается медикаментозный панкреатит. Такой редкой формой воспаления поджелудочной железы может заболеть и взрослый человек, и ребёнок, но чаще эта патология встречается в детском возрасте и у ВИЧ-инфицированных.
- Инфекции – гепатит, паротит, тонзиллит, оспа, сепсис в кишечнике.
- Травмы живота.
- Нарушения обмена веществ.
- Хирургическое вмешательство.
- Аутоиммунные заболевания.
Причины хронической формы панкреатита:
- Алкоголизм.
- Камни в жёлчном пузыре.
- Наследственные патологии поджелудочной железы.
- Кистозный фиброз.
- Высокий уровень триглицеридов в крови.
- Курение.
- Переедание и жирная пища.
Обострение хронической формы панкреатита может также произойти под влиянием продолжительного приёма лекарств, к которым относятся: глюкокортикоидные гормоны, эстрагены, наркотические препараты, Фуросемид, Индометацин. При этом поджелудочная железа обостряется на фоне больной печени или жёлчного пузыря.
Диагностика
 Заключение о том, по какой причине болит поджелудочная железа у женщин, делают после проведения тестов и инструментальных методов:
Заключение о том, по какой причине болит поджелудочная железа у женщин, делают после проведения тестов и инструментальных методов:
- Общий и биохимический анализ крови. О воспалении в органе свидетельствуют высокие уровни амилазы и липазы, повышение количества лейкоцитов, увеличение СОЭ.
- Тест на толерантность к глюкозе.
- Рентгенография, ультразвуковое исследование брюшной полости.
- ЭГДС – гастроскопия. Оценка вовлечения в воспалительный процесс желудка и двенадцатипёрстной кишки.
- Компьютерная томография – для поиска камней в жёлчном пузыре и определения степени поражения поджелудочной железы.
- Копрограмма и анализ мочи, в которой при панкреатите присутствует амилаза.
- Биопсия и функциональные тесты.
- ЭРХПГ и магнитно-резонансная томография.
Лечение воспаления поджелудочной железы
Острый панкреатит представляет опасность для здоровья и жизни, поэтому с приступами боли не занимаются лечением народными средствами в домашних условиях, а человека немедленно направляют в стационар. При этом пациентов с тяжёлым течением патологии переводят в отделение интенсивной терапии, где они находятся под пристальным вниманием врачей.
Лечение воспаления у женщин при остром течении заболевания или хроническом в период рецидива начинают с проведения следующих немедикаментозных мероприятий:
- Постельный режим.
- Лечебный голод.
- Лёд на живот.
- Отжимание железы (кончики пальцев кладут на область подреберья и мягко надавливают до ощущения напряжения брюшной стенки в течение трёх минут).
- Упражнения для улучшения кровообращения и функции поджелудочной железы.
Медикаментозная терапия включает назначение:
- Внутривенных вливаний, которые восполняют потери организмом жидкости и нормализуют кровяное давление.
- Болеутоляющих, мочегонных препаратов.
- Процедур для очищения крови.
- Соматостатина или синтетических аналогов, для угнетения функции поджелудочной железы.
- Антибиотиков широкого спектра действия.
С осложнением сахарный диабет терапия для пациентов назначается эндокринологом.
При деструктивном панкреатите делают операции по удалению мёртвых или повреждённых тканей. Хирургическим методом приходится лечить также пациентов, у которых:
- Обострился интоксикационный синдром.
- Нет улучшений после двух дней консервативной терапии.
- Поставлен диагноз – очаговый инфицированный панкреонекроз.
Препараты для лечения
При хроническом течении воспаления в поджелудочной железе, когда происходит рецидив, проводится терапия:
- Ферментными препаратами, это Вобэнзим с курсом приёма до двух месяцев, Панкреатин, Мезим, Холензим.
- Таблетками Аллохол, но их можно пить только при отсутствии симптомов сильного обострения.
- Болеутоляющими средствами, это Баралгин, Но-шпа, Дюспаталин.
- Минеральной водой (Смирновская, Славянская, Ессентуки №4 и №17).
- Лекарственными травами – одуванчиком, кукурузными рыльцами, расторопшей, корнем лопуха.
При остром течении воспаления в поджелудочной железе назначают следующие препараты для лечения:
- Спазмолитики – Папаверин, Дротаверин, Но-шпа. С их помощью купируется болевой синдром, расслабляется гладкая мускулатура сфинктера Одди и желчевыводящий путей, снижается давление в двенадцатипёрстной кишке и желудке.
- Противовоспалительные препараты – Диклофенак, Декскетопрофен, которые купируют болевой синдром и уменьшают отёк.
- Наркотические анальгетики – Морфин назначают при деструктивном панкреатите.
Лечебная диета
Видео: Панкреатит — причины и избавление от болезни
Питанию при воспалительных процессах в поджелудочной железе отводится важная роль. Рацион подбирается таким, который не провоцирует возобновление симптомов болезни после выздоровления. При этом должны всегда выполняться определённые правила приёма пищи:
- Не переедать.
- Кушать часто и маленькими порциями.
- Не употреблять холодные или горячие блюда, а только в тёплом виде.
В момент кризиса, когда появляются болезненные симптомы, в первые 24 часа ничего не едят. Через каждые 15–20 минут пьют по несколько глотков кипячённой или минеральной воды Боржоми и Ессентуки, отвара шиповника, некрепкого зелёного чая, приготовленного из 1 столовой ложки сырья на стакан жидкости.
Диета при воспалении поджелудочной железы, начиная со второго дня после рецидива, состоит из следующего примерного перечня:
- На завтрак можно варить жидкие каши на воде.
- Разрешается пить ягодные компоты, смородиновый и клюквенный морсы, есть сухарики.
- С 3 дня рацион разнообразят отварами из риса или овсянки. Из овощей делают жидкие пюре без масла. Каши из манки, перетёртой гречки или риса готовят как на воде, так и на молоке.
Начиная со второй недели в меню включают:
- Рыбные и мясные суфле или паровые котлеты.
- Омлеты без желтков.
- Запечённые в духовке яблоки и груши.
- Творог и молочнокислые продукты.
- Слизистые крупяные супы.
- Пудинги и пюре из овощей – картофеля, кабачков, тыквы с морковью.
Лечение в домашних условиях диетой подразумевает исключение:
- Алкогольных напитков и пива.
- Приправ и специй.
- Жирной, копчённой и жареной пищи.
- Колбас и консервов.
- Конфет, тортов, пирожных и прочих подобных изделий, шоколада.
- Кислых соков.
- Солёной рыбы.
- Кофе и бананов.
Диетическое питание при воспалении поджелудочной железы продолжается в течение года. В дальнейшем, включая в рацион запрещённые продукты, есть вероятность повторных рецидивов.
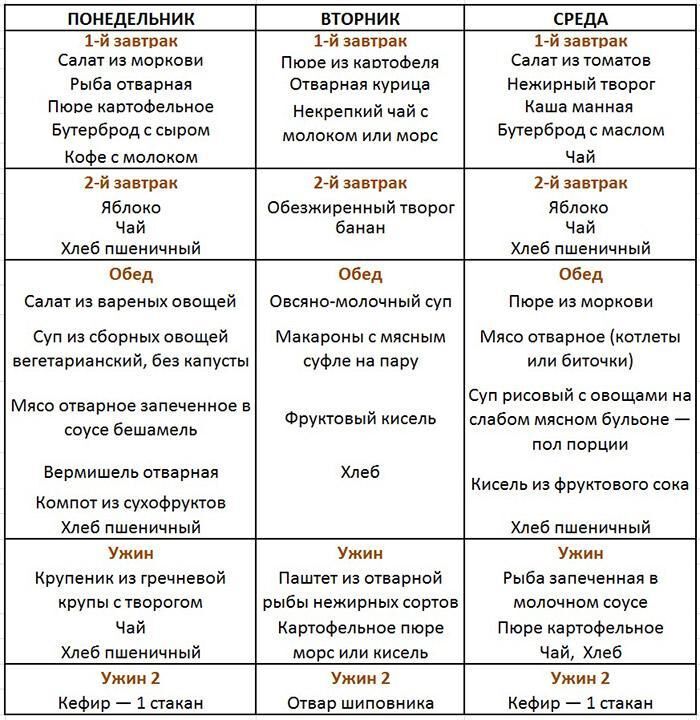
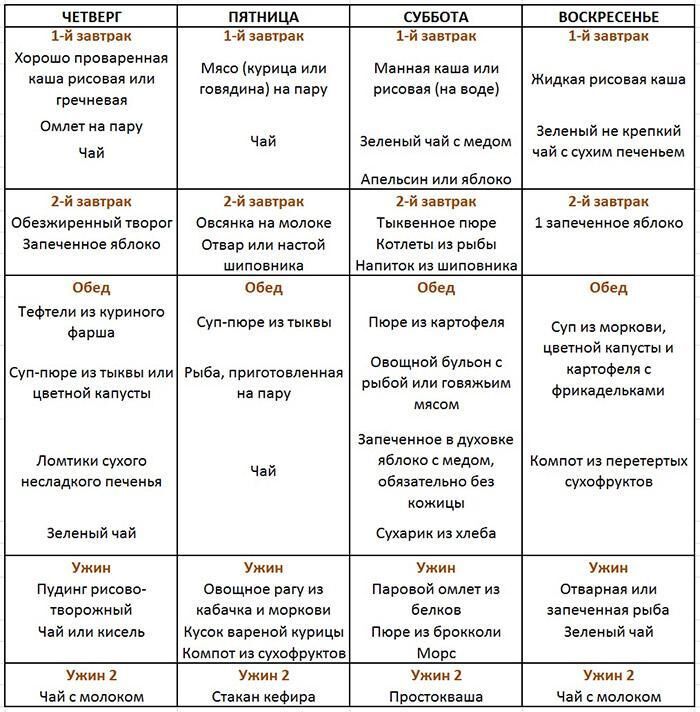
Примерное меню на неделю при панкреатите:
Тест на состояние поджелудочной железы
Как мы выяснили, хронический панкреатит продолжается годами с периодической сменой рецидивов и ремиссий. Пройдите тест, чтобы выяснить в каком состоянии сейчас ваша поджелудочная железа, когда вам можно остаться дома и продолжить лечение народными средствами, а в каких случаях нужно срочно идти к гастроэнтерологу.
1. После приёма пищи появляется боль под левым ребром?
Часто.
Никогда.
В редких случаях.
Почти всегда.
2. Какой стул при дефекации?
Плотный.
Изредка водянистый.
Частые поносы и редкие запоры.
Редкие поносы и запоры.
3. Когда чувствуете усталость?
Никогда.
Во второй половине дня.
Только после физических нагрузок.
Всегда.
4. Тошнит после еды?
Всегда, а иногда и с рвотой.
Только после жирной или тяжёлой пищи.
Часто.
Никогда.
Почему какашки зелёные вы можете найти в нашей статье.
Загрузка…
Источник



