Боль в поджелудочной железе первая помощь
 Боли в поджелудочной железе обычно являются симптомом разных заболеваний ЖКТ. Связаны с неправильным питанием в течение длительного времени, злоупотреблением алкогольными напитками, строгими диетами или голоданием.
Боли в поджелудочной железе обычно являются симптомом разных заболеваний ЖКТ. Связаны с неправильным питанием в течение длительного времени, злоупотреблением алкогольными напитками, строгими диетами или голоданием.
Боли проявляются в области под ребрами, в спине, обычно с правой стороны. Именно такая локализация указывает на воспаление тканей поджелудочной железы.
Как снять боль в поджелудочной железе в домашних условиях? Почему она возникает? Как лечить сопутствующие заболевания?
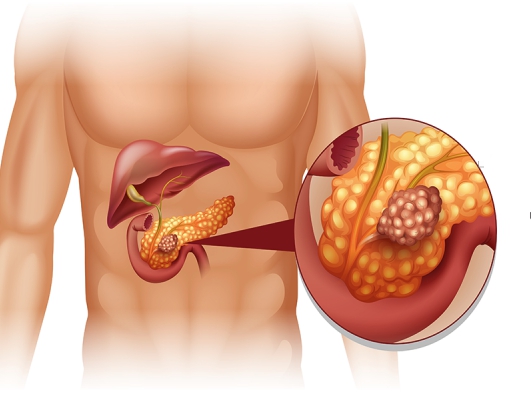
Строение и роль поджелудочной железы
Железа состоит из:
- верхней части (головки);
- тела;
- хвоста.
 На начальной стадии происходит воспаление крайней части поджелудочной. Процесс воспаления поджелудочной — это панкреатит. Обычно боли в этой области связаны именно с этим заболеванием.
На начальной стадии происходит воспаление крайней части поджелудочной. Процесс воспаления поджелудочной — это панкреатит. Обычно боли в этой области связаны именно с этим заболеванием.
Поджелудочная железа вырабатывает ферменты, отвечающие за переваривание желудком жиров, углеводов, белков. Вырабатывает инсулин, который несет ответственность за уровень сахара в крови. Болезни поджелудочной относят к опасной группе.
Распознать заболевание сложно, признаки схожи. Болевой синдром возникает вверху живота, может усиливаться, охватывать всю брюшную полость. При приступах боль будет отдавать в спину, под лопатку. Во избежание обострений исключают прием алкоголя, жирной, острой пищи.
Причины болей
К основным причинам дискомфортных ощущений в поджелудочной железе относят:
- несбалансированное питание, несоблюдение приема допустимых значений жиров, углеводов;
- злоупотребление спиртными напитками;
- заболевания ЖКТ;
- неправильный или чрезмерный прием антибиотиков или гормональных препаратов;
- нарушение обмена веществ;
- наследственный фактор;
- воспаление (панкреатит).

Панкреатит — распространенная причина болевого синдрома в поджелудочной железе. Симптомы заболевания:
- резко повышается температура;
- происходит вздутие живота;
- склера глаз желтеет;
- масса тела снижается;
- при пальпации болят стенки брюшной области;
- много жировых масс в испражнениях;
- диарея;
- пульс учащается;
- тошнота, рвота;
- неприятный вкус во рту.
При тяжелой форме панкреатит способен привести к обезвоживанию организма, снижению артериального давления, ослаблению, истощению. Боли также могут возникнуть из-за патологии желчного пузыря.
Лечение
Что делать, если болит поджелудочная железа? Нужно обратиться к гастроэнтерологу, который поставит диагноз и выпишет эффективное лечение.
Если сразу же отправиться к врачу возможности нет, для начала необходимо удостовериться, что болит именно поджелудочная. Довольно часто, если у человека диагностируют хронический панкреатит, все свои боли он списывает на эту болезнь.
Но существуют разные причины:
-
 Желчнокаменная болезнь, дискинезия желчевыводящих путей, воспаление желчного пузыря. Хронический панкреатит в трети случаев возникает на фоне проблем с желчевыводящими путями или желчным пузырем. Эти органы часто болят после употребления жирных блюд.
Желчнокаменная болезнь, дискинезия желчевыводящих путей, воспаление желчного пузыря. Хронический панкреатит в трети случаев возникает на фоне проблем с желчевыводящими путями или желчным пузырем. Эти органы часто болят после употребления жирных блюд. - Язвы желудка, двенадцатиперстной кишки. Двенадцатиперстная кишка находится рядом с поджелудочной железой, и иногда требуется ряд исследований для определения точной патологии.
- Кишечная инфекция. Воспаление поджелудочной часто сопровождается нарушением ее экскреторной функции, является причиной расстройства кишечника. Но диарею, метеоризм, боли в животе также вызывает кишечная инфекция, при которой повышается температура.
Если действительно болит поджелудочная железа, боль может быть острой или ноющей, но постоянной, может мучить часами. Ноющую и тупую боль устраняют постепенно и регулярно.
Для начала снижают нагрузку на орган:
- употреблять поменьше жиров;
- питаться маленькими порциями, но часто;
- отказаться от алкоголя и курения;
- похудеть при наличии проблем с весом;
- пить панкреатит во время еды.
Главные задачи при заболеваниях поджелудочной железы:
- избавление от боли;
- профилактика и терапия осложнений;
- восстановление функции органа.
Консервативная терапия
Какие лекарства принимать? Рассмотрим универсальные способы борьбы с болью в животе.
 Парацетамол — нестероидный противовоспалительный препарат, уменьшающий отечность поджелудочной железы, оказывающий прямое анальгезирующее действие, снижающий выраженность воспаления.
Парацетамол — нестероидный противовоспалительный препарат, уменьшающий отечность поджелудочной железы, оказывающий прямое анальгезирующее действие, снижающий выраженность воспаления.
Прием этого лекарства при болях в брюшной полости способен сопровождаться следующими побочными эффектами:
- анемия, тромбоцитопения;
- почечная колика, лейкоциты в моче и другие проявления поражения почек;
- сыпь на коже.
Однократное применение высоких доз вызывает сильную боль в животе, почечную недостаточность, кому.
Спазмолитики
Расслабляют мускулатуру протоков поджелудочной железы, нормализуют отток панкреатического сока.
 Дротаверин — сосудорасширяющее спазмолитическое средство. Воздействует на гладкомышечные ткани стенок органов пищеварительной системы, снижает их двигательную активность, убирает болезненные ощущения спазмы.
Дротаверин — сосудорасширяющее спазмолитическое средство. Воздействует на гладкомышечные ткани стенок органов пищеварительной системы, снижает их двигательную активность, убирает болезненные ощущения спазмы.
Расширяя сосуды, помогает клеткам организма наполняться кислородом, увеличивать проницаемость клеточных мембран и поглощение клетками ионов кальция.
Противопоказания:
- первый триместр беременности, лактация;
- почечная, печеночная недостаточность;
- непереносимость лактозы, лактозная недостаточность;
- закрытоугольная глаукома;
- гиперплазия предстательной железы.
 Другой эффективный спазмолитик — Но-шпа. Обычно назначается при нарушении работы ЖКТ, желчнокаменной болезни, заболевании почек, мочевого пузыря. Дозу и длительность курса врач подбирает индивидуально. При наличии аллергии на дротаверин следует заменить препарат.
Другой эффективный спазмолитик — Но-шпа. Обычно назначается при нарушении работы ЖКТ, желчнокаменной болезни, заболевании почек, мочевого пузыря. Дозу и длительность курса врач подбирает индивидуально. При наличии аллергии на дротаверин следует заменить препарат.
Противопоказания:
- почечная, печеночная недостаточность;
- гипотония;
- аллергия на компоненты;
- атеросклероз, серьезные глазные поражения;
- лактация, беременность;
- заболевания сердца.
Также препарат назначают урологи, гинекологи, хирурги, терапевты, кардиологи. При наличии тонуса матки у женщин на ранних сроках беременности гинекологи назначают Но-шпу, чтобы исключить вероятность выкидыша.
Средство Папаверин вводят в прямую кишку. Оно быстро распределяется по тканям, снимает спазмы. Кровообращение органа улучшается. Препарат снимает боль, снижает артериальное давление.
Противопоказания: аллергия на компоненты, сердечные блокады, нарушение функции печени, пожилой возраст, грудным детям.
Другие препараты
 Метоклопрамид — противорвотный препарат, который уменьшает тошноту, икоту, стимулирует перистальтику верхнего отдела ЖКТ. Эффективен в случае угнетения перистальтики кишечника.
Метоклопрамид — противорвотный препарат, который уменьшает тошноту, икоту, стимулирует перистальтику верхнего отдела ЖКТ. Эффективен в случае угнетения перистальтики кишечника.
Противопоказания:
- повышенная чувствительность к компонентам;
- желудочно-кишечное кровотечение;
- перфорация желудка или кишечника;
- эпилепсия;
- беременность, лактация;
- возраст до 15 лет и другие.
Антибактериальные препараты Абактал, Ванкомицин, Цефтриаксон помогут снять воспаление и предупредить вероятные осложнения (перитонит, абсцесс, сепсис). Уничтожают бактерии, блокируют синтез клеточной стенки вредоносных микроорганизмов.
Основные противопоказания: повышенная чувствительность к компонентам, беременность, лактация. Дозировку назначает врач.
 Препарат Омепразол способен быстро устранять боль при обострении хронических заболеваний поджелудочной, снижает кислотопродукцию.
Препарат Омепразол способен быстро устранять боль при обострении хронических заболеваний поджелудочной, снижает кислотопродукцию.
Нельзя принимать при аллергии на компоненты, беременности, лактации, гастрите с пониженной кислотностью и других противопоказаниях.
В комплексной терапии назначаются медикаменты, избавляющие от негативной симптоматики ЖКТ:
- диарею устранит Хилак Форте, Смекта;
- от интоксикации поможет Энтеросгель.
Ферменты
Эти препараты нормализуют пищеварение. Их действие не направлено на восстановление функций органа, но они доставляют в организм вещества, которые необходимы для обеспечения исправного пищеварения, всасывания и усвоения жирорастворимых витаминов.
 Если поджелудочная железа не способна синтезировать достаточное количество ферментов, они приобретаются в аптеке. При слишком выраженном нарушении внешнесекреторной функции препараты пьют во время каждого приема пищи.
Если поджелудочная железа не способна синтезировать достаточное количество ферментов, они приобретаются в аптеке. При слишком выраженном нарушении внешнесекреторной функции препараты пьют во время каждого приема пищи.
Ферменты добывают из органов животных. Активное вещество — панкреатин. Основные препараты с содержанием панкреатина: Мезим, Фестал, Креон, Панкреатин, Панкреон.
Лекарства заключают в кишечнорастворимую оболочку, чтобы предотвратить разрушение панкреатина в желудочном соке. Оболочку растворяет щелочная среда двенадцатиперстной кишки. Затем происходит высвобождение ферментов.
Лекарства выпускаются в форме капсул с микрогранулами панкреатина и в форме таблеток. Возможные побочные действия: боли в животе, тошнота, аллергическая реакция.
Антациды
Назначаются, если нарушения поджелудочной железы сопровождают внешнесекреторная недостаточность, боли, диспепсический синдром. Антацидными препаратами подавляется выделение соляной кислоты желудком. Они связывают ее и нейтрализуют.
 Фосфалюгель, Маалокс, Алмагель способны снизить кислотность желудочной среды, уменьшить количество разрушенных ферментов, обеспечить железе покой, быстрое восстановление.
Фосфалюгель, Маалокс, Алмагель способны снизить кислотность желудочной среды, уменьшить количество разрушенных ферментов, обеспечить железе покой, быстрое восстановление.
Обладают обволакивающим действием, защищают слизистую органа от агрессивного воздействия пищеварительного сока. Особенно эффективны при расстройствах пищеварения.
Средства способны связывать патогенные микроорганизмы, токсические вещества, газы, выводя их из организма. Не вызывают сильное защелачивание организма, не увеличивают выработку соляной кислоты в ответ на ее нейтрализацию.
Период беременности
Какие таблетки пить при беременности? Патология поджелудочной железы у беременной женщины вызывает серьезные обострения, осложнения при родах.
 Перед планированием ребенка необходимо пройти обследования, вылечить болезни поджелудочной, так как они склонны обостряться при вынашивании малыша.
Перед планированием ребенка необходимо пройти обследования, вылечить болезни поджелудочной, так как они склонны обостряться при вынашивании малыша.
Часто причиной болей становится панкреатит. На ранних сроках беременности заболевание путают с токсикозом. Диагностируют воспаление после проведения биохимического анализа крови, мочи. Анализ мочи позволит выявить диастаз, кровь определит ферменты амилазы.
Антибиотики беременным женщинам назначаются только в самых крайних случаях.
Для устранения боли используют спазмолитики (Но-шпа, Папаверин), а также ферменты. Помогают препараты Мезим, Панкреатин и желчегонные лекарства.
Самостоятельно назначать себе терапию ни в коем случае нельзя! Врач поможет подобрать лекарства, которые не навредят здоровью плода.
Первая помощь при острой боли
При появлении острой боли необходимо срочно вызывать врача. Ощущения могут быть настолько интенсивными, что пациенту назначат наркотические анальгетики. До приезда врача необходимо выполнить немедикаментозные методы устранения боли.
Нужно занять коленно-локтевое положение. Давление поджелудочной железы на солнечное сплетение уменьшится. К животу прикладывают лед для уменьшения функциональной активности поджелудочной железы.
Народные средства
Что еще можно выпить, чтобы избавиться от боли и дискомфорта? При сильных болях в области поджелудочной железы больной должен отказаться от еды в первые сутки.
Каждые четверть часа можно делать по несколько глотков негазированной минеральной воды каждые 15 минут.
Снять боль можно также народными средствами:
-
 В период обострения поможет отвар из шиповника или некрепкий чай.
В период обострения поможет отвар из шиповника или некрепкий чай. - Если боль сопровождают тошнота и рвота, принимают по таблетке Мотилиума три раза в день за полчаса до еды.
- Желчегонное средство. 20 г перечной мяты, 15 г тысячелистника, 10 г лекарственных ноготков, 10 г топяной сушеницы. Ноготки иногда заменяют календулой. Все перемешать. Залить две столовые ложки кипятком, варить на водяной бане 15 минут, настоять в течение часа, процедить. Пить два раза в день по половине стакана.
- Кисель из семян льна. Уменьшит воспаление и боль. Столовую ложку семян залить 200 мл воды, варить 10 минут, настаивать час. Процедить, пить теплым.
- Овес снимает воспаление. Перед применением овес замачивают в воде на сутки. Затем подсушивают, перемалывают. Чайную ложку порошка следует залить стаканом воды, варить полчаса, не доводить до кипения. Пить один раз.
- Настойка прополиса на воде. 10 г измельченного прополиса заливают кипяченой остывшей дистиллированной водой (90 мл). Настаивают в термосе сутки.
Хирургическое лечение
 При болях в поджелудочной железе оперативное вмешательство назначают в следующих случаях:
При болях в поджелудочной железе оперативное вмешательство назначают в следующих случаях:
- острый панкреатит сопровождается некрозом большей части железы;
- онкология поджелудочной железы;
- перитонит, абсцесс.
Могут провести резекцию пораженной части, устранение абсцесса или установку дренажа, который обеспечит отток панкреатического сока. В тяжелых случаях орган удаляется полностью.
Панкреатэктомия — тяжелая операция, на восстановление после которой уходит несколько месяцев.
Рацион
В комплексе с медикаментозной терапией необходимо соблюдать диету. Рассмотрим, что можно кушать, когда болит поджелудочная:
-
 вареное нежирные мясо, рыбу (или на пару);
вареное нежирные мясо, рыбу (или на пару); - каши на воде;
- омлет;
- вареные овощи, овощные пюре при обострениях;
- нежирный творог, кисломолочные продукты;
- фруктовые компоты;
- кисель;
- печеные яблоки, груши.
Что нельзя есть? Следующие продукты могут способствовать усилению боли в области поджелудочной железы:
- алкоголь;
- жареные, острые, копченые блюда;
- сдобу;
- шоколад;
- жирное мясо;
- грибы;
- консервы;
- алкоголь;
- любые перекусы исключаются.
Не рекомендуется употреблять соки, морсы, свежие овощи и фрукты, сильно соленые блюда.
Психосоматика
 Может ли болеть поджелудочная железа на нервной почве? На почве депрессии и стрессов возникает множество разных заболеваний. Болезни поджелудочной железы — не исключение.
Может ли болеть поджелудочная железа на нервной почве? На почве депрессии и стрессов возникает множество разных заболеваний. Болезни поджелудочной железы — не исключение.
При обнаружении панкреатита и других заболеваний поджелудочной следует избегать длительных эмоциональных нагрузок. Иногда врачи даже советуют сменить работу.
Поджелудочная железа одна из первых реагирует на стрессовые ситуации. Нужно научиться реагировать на все сдержаннее.
При появлении острой боли необходимо сразу же обратиться к врачу. Болевой синдром может свидетельствовать о наличии серьезных заболеваний поджелудочной железы.
Недостаточно просто снять дискомфортные ощущения. Невылеченное сопутствующее заболевание постоянно будет вызывать приступы боли и приведет к тяжелым осложнениям.
Эти материалы будут вам интересны:
Похожие статьи:
- Поджелудочная железа — лечение народными средствами: натуральные рецепты всегда помогали Поджелудочная железа ежедневно повергается проверке на прочность. В то же…
- Что делать если болит сердце? Первая помощь Сложно найти такого человека, который ни разу не испытывал болевых…
- Что делать, если болит копчик? Большинство людей не обращают слишком серьезного внимания на болезненные ощущения…
Источник
Как помочь поджелудочной железе?
Опубликовано: 15 окт в 10:28
Для лечения панкреатита наши читатели успешно используют метод Ирины Кравцовой.
Нормальное функционирование поджелудочной железы нарушает воздействие большого количества факторов. Работа органа является нарушенной, если появляются такие симптомы, как болевые ощущения, отдающие в поясницу, отсутствие аппетита, тошнота, снижение веса. При появлении этих признаков необходимо принять меры и помочь поджелудочной железе. Прежде всего, необходимо сделать рацион питания более сбалансированным и правильным, исключив их него чрезмерно жирную и острую пищу, спиртные напитки. Для того чтобы обеспечить железе полноценное функционирование необходимо перейти на те продукты, которые содержат белки и клетчатку. Также необходимо сменить малоподвижный образ жизни на активный. При остром хроническом панкреатите помогут холодные компрессы, которые необходимо прикладывать на нижнюю часть живота. При острых болях необходимо прибегнуть к врачебной помощи. Затягивать с лечением острых болей не рекомендуется, так как это чревато более серьезными последствиями.
Первая помощь поджелудочной железе
При панкреатите может возникнуть острая боль. в этом случае важно незамедлительно помочь заболевшему человеку, так как, если сделать это вовремя, то можно оказать положительное влияние на дальнейшее лечение. В качестве самостоятельной первой помощи необходимо уложить больного на спину и обеспечить постоянный приток свежего воздуха. Болевой синдром поможет снять холод положенной на место, где находится поджелудочная железа. Необходимо вызвать бригаду скорой помощи. До ее приезда нельзя давать человеку химические препараты или делать уколы. Если врач установит приступ острого панкреатита. то больной будет госпитализирован незамедлительно в хирургическое отделение больницы. Транспортировка пациента должна осуществляться в лежачем положении, на носилках. Первая медицинская помощь больного, оказываемая врачом, включает в себя:
- Запрет на употребление пищи и какой-либо жидкости.
- Воздействие холода. Поджелудочная железа должна находиться в холоде, в том числе в течение во время транспортировки.
- Инъекции или таблетки спазмолитического характера. При резком воспалительном процессе таблетки могут не помочь, поэтому назначаются внутривенные инъекции.
- Уколы с содержанием антигистаминных препаратов.
- При возникновении у пациента болевого шока помочь можно такими препаратами, как Преднизолон или Гидрокортизон.
- Проведение комплекса терапевтических мероприятий, направленных на выведение из организма ферментов и предупреждение их последующей выработке.
- Проведение диагностики гиперферментемии в лаборатории.
Что помогает поджелудочной железе?
Для профилактики и лечения панкреатита наши читатели советуют Желудочный чай. Это уникальное средство изготовлено на основе самых редких и мощных лечебных трав, полезных для пищеварения. Желудочный чай не только устранит все симптомы болезни ЖКТ и органов пищеварения, но и навсегда избавит от причины ее возникновения. Читать далее
Помочь поджелудочной железе, предотвратив развитие панкреатита можно умеренностью при выборе продуктов питания. При возникновении болей в ее области необходимо прекратить прием пищи, воды на определенное время. Лицам, имеющим заболевания поджелудочной железы, есть необходимо небольшими порциями и часто, тем самым можно помочь ее работе. Также полезно обильное питье, если нет приступов боли. Жидкость помогает беспрепятственно перемещаться пищевому комку по желудочно-кишечному тракту. Панкреатит очень часто является причиной обезвоживания организма вследствие рвоты или отсутствия аппетита. Спиртные и кофейные напитки способствуют обострению панкреатита, поэтому их, по-возможности, необходимо исключить. В случае необходимости помочь работе поджелудочной железы могут добавки ферментов, прописанные врачами. Такие ферменты помогают желудку переваривать пищу, поэтому поджелудочная железа начинает функционировать с небольшой отдачей.
Вам все еще кажется, что вылечить панкреатит тяжело?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с панкреатитом пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь поджелудочная — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Частые боли в животе, слабость, головокружение, вздутие, тошнота, нарушение стула. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ирины Кравцовой. как она избавилась от панкреатита навсегда.
Какое лекарство можно принять, если болит поджелудочная железа?
Какое лекарство принимать, если болит поджелудочная железа, правильно скажет только лечащий врач.
Не стоит слушать по этому поводу советы соседей, друзей и родственников.
Ведь купить и выпить лекарственный препарат не сложно, но вот назначить его и указать дозировку должен только специалист.
Принимая препарат, который, по мнению других, «должен» снять боль, нет гарантий, что лечение будет эффективным и в результате не возникнет никаких осложнений.
Первая помощь при болях в поджелудочной железе
Поджелудочная железа располагается позади желудка, контактирует с двенадцатиперстной кишкой, условно разделяется на хвостовую часть, тело и головку.
Основная функция железы в организме сводится к выработке ферментов, способствующих перевариванию углеводов, белков и липидов.
Кроме того, поджелудочный орган вырабатывает полипептидный гормон и инсулин.
Симптомы патологии поджелудочного органа подобны признакам хронического панкреатита, развитию онкологических патологий и сахарного диабета.
Болевые спазмы практически всегда скручивают человека при панкреатите (воспалении поджелудочной), особенно после употребления спиртных напитков и нездоровой пищи.
Но когда ноющая боль носит опоясывающий характер или локализуется под ложечкой, тогда подозрение падает на патологию поджелудочной железы.
Почти всегда боли в поджелудочной железе сопровождаются тошнотой и рвотными позывами, также у больного могут наблюдаться метеоризм и диарея.
В таком случае рекомендуется как можно скорее обратиться за помощью к врачу.
До прибытия медицинской помощи необходимо попробовать облегчить состояние больного:
- чтобы снять отечность и уменьшить боль, нужно приложить к области расположения поджелудочной холодную грелку;
- обеспечить больному полный покой, так как любое лишнее движение только усилит дискомфорт;
- больной должен пить много жидкости, лучшим вариантом станет употребление щелочной минеральной воды без газа, которая поспособствует оттоку панкреатического сока;
- чтобы снять болевые спазмы, больному можно дать Но-шпу или Папаверин.
В этот период больному нельзя ничего есть, что позволит исключить нагрузку на воспаленный орган. Также запрещается курить.
Конкретные лекарства при болях в поджелудочной может назначить только лечащий врач, после того как обследует пациента и получит данные результатов анализов.
Спазмолитики при патологии поджелудочной
Лечение при заболевании поджелудочной железы проводят, применяя обезболивающие и спазмолитические препараты. Это могут быть как таблетки, так и внутримышечные инъекции.
Самые распространенные спазмолитические препараты – таблетки и инъекции от боли типа «Но-шпа», где в качестве активного вещества выступает дротаверин.
Назначение лекарства сводится к расслаблению мышц тела, за счет чего удается снять болевые спазмы.
Поэтому если человек не знает, какие лекарства пить при болях в поджелудочной железе, то лучше всего отдать предпочтение этому препарату. Тем более что побочные эффекты после его приема – редкость.
Но-шпу нужно прекратить принимать, если у больного появились:
- тошнота;
- тахикардия;
- понизилось артериальное давление;
- начались головокружения;
- возникла аллергическая реакция.
Что касается противопоказаний, то препарат на основе дротаверина противопоказан детям до шести лет, а также взрослым людям, страдающим болезнью почек, сердца, печени, нарушением обмена галактозы.
Женщинам, вынашивающим ребенка и кормящим грудью, пациентам с пониженным артериальным давлением это лекарство должен назначать только врач.
Если Но-шпа больному противопоказана, вместо нее он может принять другой спазмолитик, например, «Папаверин».
Лекарство понижает тонус гладкой мускулатуры, благодаря чему снимает боль и предотвращает спазмы.
«Папаверин» противопоказан людям с заболеваниями печени, при глаукоме и атриовентрикулярной блокаде, а также при индивидуальной непереносимости компонентов лекарства.
Лекарство не назначают детям до 6 месяцев, в конкретных случаях до 1 года, и пожилым пациентам.
Несмотря на то, что подобные препараты имеют безрецептурный отпуск, беременным и кормящим женщинам «Папаверин» должен приписывать только врач.
Кроме того, спазмолитик имеет побочные эффекты, поэтому прекратить пить эти таблетки нужно при сильном снижении артериального давления.
Также у человека, принимающего «Папаверин», могут появиться сонливость, тошнота, сильное потоотделение, диарея.
Анальгетики при лечении недуга
Какие еще можно пить таблетки, если болит поджелудочная железа? Это препараты из группы ненаркотических анальгетиков, например, такие как «Баралгин» или «Ацетаминофен».
Препараты имеют противопоказания, поэтому прежде чем принимать их без назначения, рекомендуется ознакомиться с инструкцией.
При боли в поджелудочной железе врач может назначить прием «Баралгина» лишь в том случае, если у пациента нет бронхиальной астмы.
Помимо этого противопоказания, существует ряд других, например, беременность, почечная и печеночная недостаточность, заболевания крови, аллергия на компоненты лекарства.
Также «Баралгин» противопоказан детям до 15 лет. Среди возможных побочных эффектов: аллергия, сбой в системе пищеварения.
Если болит в области поджелудочной железы, а лечение не может включать в себя прием выше указанного нестероидного средства, то вместо него врач может приписать пациенту «Ацетаминофен».
В качестве основы в этом лекарстве используется парацетамол. Реализуется лекарство в форме таблеток, сиропа, суспензии, порошка и раствора для инъекций.
Средство противопоказано в возрасте до 12 лет, при печеночной и почечной недостаточности, анемии и чувствительности к компонентам препарата.
Среди побочных эффектов – возможность возникновения аллергической реакции.
В завершении нужно сказать о том, что лечение спазмолитиками и анальгетиками поджелудочного органа, без соблюдения правильного питания, не будет иметь положительного результата.
Поэтому в первые дни при обострении болезни лечение предусматривает голодную диету, которая необходима, чтобы поджелудочная железа смогла быстро восстановиться.
При этом больному рекомендуется пить много жидкости.
В последующие дни лечебная диета формируется на основе овощных бульонов и слизистых каш.
Что касается употребления мясных продуктов, то до тех пор, пока будет длиться лечение, а также несколько месяцев после него, больному можно есть в небольших количествах только диетическое мясо.
Если соблюдать все предписания лечащего врача, то таким образом удастся снизить количество приступов и интенсивность возможных обострений.
Каким бывает приступ панкреатита и оказание первой помощи при нём
Панкреатит #8211; это воспаление поджелудочной железы. Приступ панкреатита. первая помощь при нем должна оказываться в домашних условиях, имеет признаки, подобные другим заболеваниям.
В наше время воспалению поджелудочной железы может способствовать:
- злоупотребление алкоголем, пищей #8211; острой, жареной, жирной;
- наследственная предрасположенность;
- побочное действие отдельных лекарств.
Симптомы панкреатита
Приступ панкреатита, в особенности это касается острого, является основательной угрозой здоровью, а иногда и жизни больного. Такое состояние требует стационарного лечения. Своевременно не оказанная соответствующая помощь со стороны медицинских работников может привести к печальным последствиям. Симптомы хронического панкреатита выражаются постепенно с течением времени.
Первый признак #8211; это сильная боль в области живота, боль может локализоваться в различных его частях. При возникновении обширного воспаления всей поджелудочной железы боль носит опоясывающий характер. Иногда она может ощущаться:
- в области левой лопатки, спине;
- за грудиной.
Возникновение сильного болевого синдрома объясняется наличием у поджелудочной железы большого числа нервных окончаний. Именно они при ее воспалении оказываются втянутыми в болевой процесс.
Появление острых болей свойственно деструктивному панкреатиту. Если в болезненный процесс вовлечена брюшная область, то боли обостряются при слабом проведении рукой по животу. Они становятся слабее, если надавливать на живот рукой, и сильнее при отпускании. Уменьшение болей наступает в том положении, когда к животу прижаты ноги. Больной, которого мучают пронзительные, мучительные и невыносимые боли, может лишиться сознания.
Длившаяся длительное время и усиливающаяся боль является тревожным признаком разрушения поджелудочной железы. Также в это время наблюдается такие симптомы, как:
- тошнота и неоднократная рвота;
- вздутие живота;
- отрыжка, сухость во рту, икота;
- повышение температуры, сильное выделение пота;
- наличие обильного налета на языке;
- интенсивное побледнение кожных покровов;
- диарея, запор или же их чередование, сопровождающееся зловонным запахом;
- абсолютное отсутствие аппетита.
Приступ панкреатита может способствовать понижению артериального давления, появлению слабости в организме больного. Если человек при его возникновении пребывает в состоянии лежа, то боли могут усиливаться.
Вернуться к оглавлению
Первая помощь при приступе панкреатита
Существуют рекомендации о том, чего нельзя делать в самом начале возникновения приступа. Необходимо отказаться от приема любой пищи, которая будет противопоказана на протяжении 3 суток. Это связано с тем, что она:
- раздражает поджелудочную железу;
- активизирует выработку ферментов;
- вызывает сильную боль и воспаление.
Можно пить за один прием не больше четверти стакана чистой воды каждые 30 минут.
К первой помощи при приступе панкреатита для облегчения боли, воспаления относится необходимость положить чего-либо холодного, это может быть лед на место между пупком и грудной клеткой. Именно там расположена поджелудочная железа. Можно для этих целей воспользоваться грелкой с холодной водой.
Надлежит создать больному постельный режим и абсолютный покой без совершения им резких движений, что поможет снизить насыщенность и интенсивность кровотока в поджелудочной железе и органах пищеварения.
До приезда экстренной медицинской помощи лекарственных препаратов больному лучше не применять. Разрешено выпить только Но-шпу или Дротаверина гидрохлорид. Больного надо посадить и наклонить вперед.
Все признаки приступа панкреатита весьма похожи с другими болезнями пищеварительной системы. Окончательный и правильный диагноз может поставить только врач после проведения диагностического обследования и на основании лабораторных анализов.
Приступ панкреатита бывает непродолжительным, после чего наступает полагаемое облегчение, однако не стоит отказываться от госпитализации.
Наступление краткосрочного улучшения, а в дальнейшем стремительного рецидива является характерным для некроза поджелудочной железы. Надо обязательно настаивать на немедленной госпитализации больного. В противном случае будет потеряно время на установление правильного диагноза и лечения.
К правилу первой помощи при возникновении приступа воспаления поджелудочной железы относятся холод, голод и покой. Медики не рекомендуют самостоятельно в домашних условиях пробовать купировать такой приступ. Это может способствовать появлению опасных последствий.
Тем не менее до того как прибудет скорая помощь надо постараться ликвидировать причину, способствующую задержке желудочного сока, и болевой синдром. Добившись стабилизации состояния, больного необходимо отвезти в больницу.
Источник