Чем вызвано воспаление поджелудочной железы
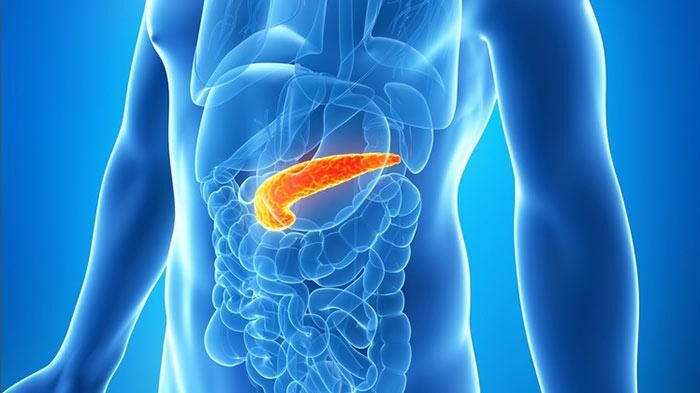
Первый признак панкреатита, с которым нужно немедленно обращаться за скорой медицинской помощью, это интенсивная внезапная боль в верхней части живота под рёбрами. Самолечение при таком серьёзном заболевании приведёт только к ухудшению состояния и развитию тяжёлых осложнений.
Роль поджелудочной железы
Орган, расположенный в брюшной полости позади желудка на уровне верхних поясничных позвонков, выполняет в организме два предназначения:
- Выделяет в тонкий кишечник панкреатический сок с пищеварительными ферментами, где происходит процесс усваивания и всасывания в кровь питательных веществ.
- Вырабатывает гормоны глюкагон и инсулин, которым отведена роль в регуляции обменных процессов.
Вредная привычка женщин переедать, питаться жирными продуктами или садиться на диеты с дефицитом белков приводит к воспалению поджелудочной железы, когда пищеварительные ферменты стимулируются раньше, чем попадают в тонкий кишечник. На фото ниже показаны здоровый и больной орган.
Симптомы воспаления поджелудочной железы
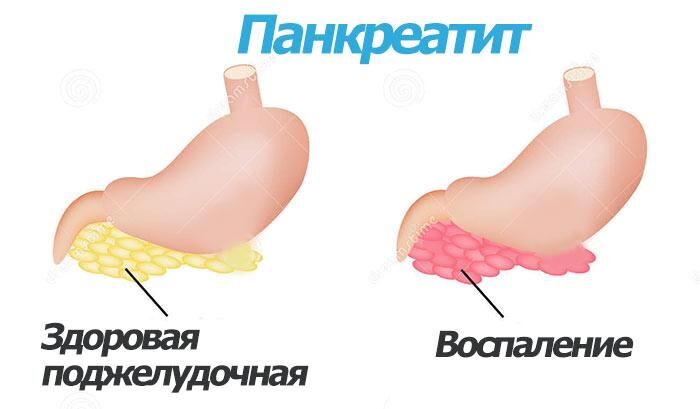
Проявления панкреатита похожи на признаки заболеваний ЖКТ или отравления: также беспокоит живот, тошнит и открывается рвота из-за интоксикации организма. Но при этом присутствуют и другие симптомы воспаления поджелудочной железы, которые определяются после исследования крови, стула, кожных покровов и зависят от формы течения заболевания.
Острый панкреатит
Видео: Острый панкреатит
Первые признаки воспаления – это возникновение коликов и повторяющая рвота. Потом появляется опоясывающая боль в верхней части живота, которая в течение трёх дней отдаёт в лопатки, а затем приобретает ноющий характер с постепенным снижением интенсивности на протяжении недели. Одновременно отмечаются и такие симптомы:
- Бледность кожных покровов лица, заострённость в чертах.
- Увеличенный живот.
- Запоры и вздутие.
- Зловонный стул с пеной и непереваренными кусочками пищи.
- Учащённый сердечный ритм.
- Лихорадка – повышение температуры тела и мышечная дрожь, ощущение холода.
С этими признаками нужно срочно обращаться за медицинской помощью. Острый приступ панкреатита в тяжёлых случаях приводит к кровотечению в железе, инфекции и формированию кисты. Из-за этих нарушений повреждаются другие жизненно важные органы – почки, сердце и лёгкие.
Хронический панкреатит
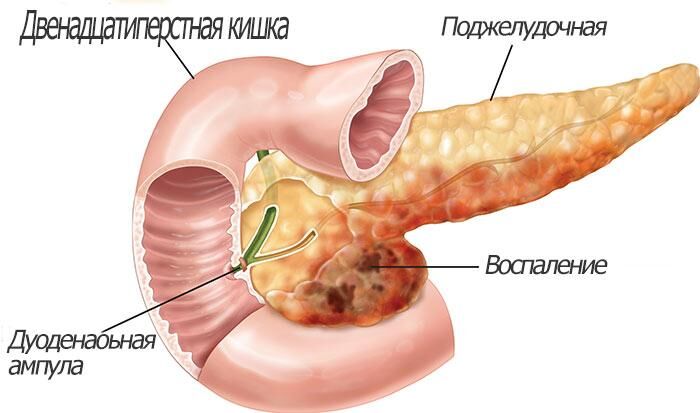
Продолжительный воспалительный процесс развивается по двум причинам:
- После пьянства, когда мужчины становятся зависимыми от алкоголя.
- По окончании эпизода острой формы заболевания, если не проводилось правильное лечение, так как квалифицированная помощь при таком течении панкреатита помогает больным людям полностью выздороветь.
Хроническое воспаление охватывает два периода. Первый характеризуется повторяющейся сменой ухудшений с отсутствием болезненных симптомов, а второй – постоянным дискомфортом, похожим на острое течение, также с тошнотой, рвотой и запорами, но с появлением новых признаков:
- Желтоватый тон кожных покровов.
- Диарея и снижение веса.
- Продолжительный болевой синдром в верхней части живота после переедания или приёма жирных продуктов. При этом легче становится в положении сидя или только после нескольких часов или даже дней с момента попадания тяжёлой пищи в желудок.
Видео: Эффективное лечение поджелудочной железы без лекарств или лекарствами
Хронический панкреатит, продолжающийся годы, приводит к разрушению поджелудочной железы, изменению структуры тканей органа. В результате развиваются:
- Секреторная недостаточность.
- Сахарный диабет.
- Синдром мальабсорбции, который служит источником серьёзных осложнений: анемии, расстройства репродуктивной функции, недостаточности питательных веществ в организме.
Причины воспаления поджелудочной железы
 Панкреатит развивается из-за двух сотен оснований, но чаще встречается у женщин и мужчин с определёнными факторами риска, к которым относятся:
Панкреатит развивается из-за двух сотен оснований, но чаще встречается у женщин и мужчин с определёнными факторами риска, к которым относятся:
- Пьянство.
- Холелитиаз – образование камней в жёлчном пузыре.
Воспаление в поджелудочной железе всегда начинается на фоне других заболеваний ЖКТ – язвы, гастрита, патологий в двенадцатипёрстной кишке. Процесс с трудом диагностируется или поддаётся лечению из-за сложности строения и маленьких размеров органа, который состоит из головки – 32 мм, тела – 21 мм и хвоста – 35 мм.
Эти цифры относятся к показателям, соответствующим норме, отклонения от которой говорит о патологии. Помимо камней в жёлчном пузыре, или пьянства, причинами острой формы заболевания считаются:
- Бесконтрольный приём лекарственных препаратов – стероидов, антибиотиков, статинов, ингибиторов протонной помпы, из-за которых развивается медикаментозный панкреатит. Такой редкой формой воспаления поджелудочной железы может заболеть и взрослый человек, и ребёнок, но чаще эта патология встречается в детском возрасте и у ВИЧ-инфицированных.
- Инфекции – гепатит, паротит, тонзиллит, оспа, сепсис в кишечнике.
- Травмы живота.
- Нарушения обмена веществ.
- Хирургическое вмешательство.
- Аутоиммунные заболевания.
Причины хронической формы панкреатита:
- Алкоголизм.
- Камни в жёлчном пузыре.
- Наследственные патологии поджелудочной железы.
- Кистозный фиброз.
- Высокий уровень триглицеридов в крови.
- Курение.
- Переедание и жирная пища.
Обострение хронической формы панкреатита может также произойти под влиянием продолжительного приёма лекарств, к которым относятся: глюкокортикоидные гормоны, эстрагены, наркотические препараты, Фуросемид, Индометацин. При этом поджелудочная железа обостряется на фоне больной печени или жёлчного пузыря.
Диагностика
 Заключение о том, по какой причине болит поджелудочная железа у женщин, делают после проведения тестов и инструментальных методов:
Заключение о том, по какой причине болит поджелудочная железа у женщин, делают после проведения тестов и инструментальных методов:
- Общий и биохимический анализ крови. О воспалении в органе свидетельствуют высокие уровни амилазы и липазы, повышение количества лейкоцитов, увеличение СОЭ.
- Тест на толерантность к глюкозе.
- Рентгенография, ультразвуковое исследование брюшной полости.
- ЭГДС – гастроскопия. Оценка вовлечения в воспалительный процесс желудка и двенадцатипёрстной кишки.
- Компьютерная томография – для поиска камней в жёлчном пузыре и определения степени поражения поджелудочной железы.
- Копрограмма и анализ мочи, в которой при панкреатите присутствует амилаза.
- Биопсия и функциональные тесты.
- ЭРХПГ и магнитно-резонансная томография.
Лечение воспаления поджелудочной железы
Острый панкреатит представляет опасность для здоровья и жизни, поэтому с приступами боли не занимаются лечением народными средствами в домашних условиях, а человека немедленно направляют в стационар. При этом пациентов с тяжёлым течением патологии переводят в отделение интенсивной терапии, где они находятся под пристальным вниманием врачей.
Лечение воспаления у женщин при остром течении заболевания или хроническом в период рецидива начинают с проведения следующих немедикаментозных мероприятий:
- Постельный режим.
- Лечебный голод.
- Лёд на живот.
- Отжимание железы (кончики пальцев кладут на область подреберья и мягко надавливают до ощущения напряжения брюшной стенки в течение трёх минут).
- Упражнения для улучшения кровообращения и функции поджелудочной железы.
Медикаментозная терапия включает назначение:
- Внутривенных вливаний, которые восполняют потери организмом жидкости и нормализуют кровяное давление.
- Болеутоляющих, мочегонных препаратов.
- Процедур для очищения крови.
- Соматостатина или синтетических аналогов, для угнетения функции поджелудочной железы.
- Антибиотиков широкого спектра действия.
С осложнением сахарный диабет терапия для пациентов назначается эндокринологом.
При деструктивном панкреатите делают операции по удалению мёртвых или повреждённых тканей. Хирургическим методом приходится лечить также пациентов, у которых:
- Обострился интоксикационный синдром.
- Нет улучшений после двух дней консервативной терапии.
- Поставлен диагноз – очаговый инфицированный панкреонекроз.
Препараты для лечения
При хроническом течении воспаления в поджелудочной железе, когда происходит рецидив, проводится терапия:
- Ферментными препаратами, это Вобэнзим с курсом приёма до двух месяцев, Панкреатин, Мезим, Холензим.
- Таблетками Аллохол, но их можно пить только при отсутствии симптомов сильного обострения.
- Болеутоляющими средствами, это Баралгин, Но-шпа, Дюспаталин.
- Минеральной водой (Смирновская, Славянская, Ессентуки №4 и №17).
- Лекарственными травами – одуванчиком, кукурузными рыльцами, расторопшей, корнем лопуха.
При остром течении воспаления в поджелудочной железе назначают следующие препараты для лечения:
- Спазмолитики – Папаверин, Дротаверин, Но-шпа. С их помощью купируется болевой синдром, расслабляется гладкая мускулатура сфинктера Одди и желчевыводящий путей, снижается давление в двенадцатипёрстной кишке и желудке.
- Противовоспалительные препараты – Диклофенак, Декскетопрофен, которые купируют болевой синдром и уменьшают отёк.
- Наркотические анальгетики – Морфин назначают при деструктивном панкреатите.
Лечебная диета
Видео: Панкреатит — причины и избавление от болезни
Питанию при воспалительных процессах в поджелудочной железе отводится важная роль. Рацион подбирается таким, который не провоцирует возобновление симптомов болезни после выздоровления. При этом должны всегда выполняться определённые правила приёма пищи:
- Не переедать.
- Кушать часто и маленькими порциями.
- Не употреблять холодные или горячие блюда, а только в тёплом виде.
В момент кризиса, когда появляются болезненные симптомы, в первые 24 часа ничего не едят. Через каждые 15–20 минут пьют по несколько глотков кипячённой или минеральной воды Боржоми и Ессентуки, отвара шиповника, некрепкого зелёного чая, приготовленного из 1 столовой ложки сырья на стакан жидкости.
Диета при воспалении поджелудочной железы, начиная со второго дня после рецидива, состоит из следующего примерного перечня:
- На завтрак можно варить жидкие каши на воде.
- Разрешается пить ягодные компоты, смородиновый и клюквенный морсы, есть сухарики.
- С 3 дня рацион разнообразят отварами из риса или овсянки. Из овощей делают жидкие пюре без масла. Каши из манки, перетёртой гречки или риса готовят как на воде, так и на молоке.
Начиная со второй недели в меню включают:
- Рыбные и мясные суфле или паровые котлеты.
- Омлеты без желтков.
- Запечённые в духовке яблоки и груши.
- Творог и молочнокислые продукты.
- Слизистые крупяные супы.
- Пудинги и пюре из овощей – картофеля, кабачков, тыквы с морковью.
Лечение в домашних условиях диетой подразумевает исключение:
- Алкогольных напитков и пива.
- Приправ и специй.
- Жирной, копчённой и жареной пищи.
- Колбас и консервов.
- Конфет, тортов, пирожных и прочих подобных изделий, шоколада.
- Кислых соков.
- Солёной рыбы.
- Кофе и бананов.
Диетическое питание при воспалении поджелудочной железы продолжается в течение года. В дальнейшем, включая в рацион запрещённые продукты, есть вероятность повторных рецидивов.
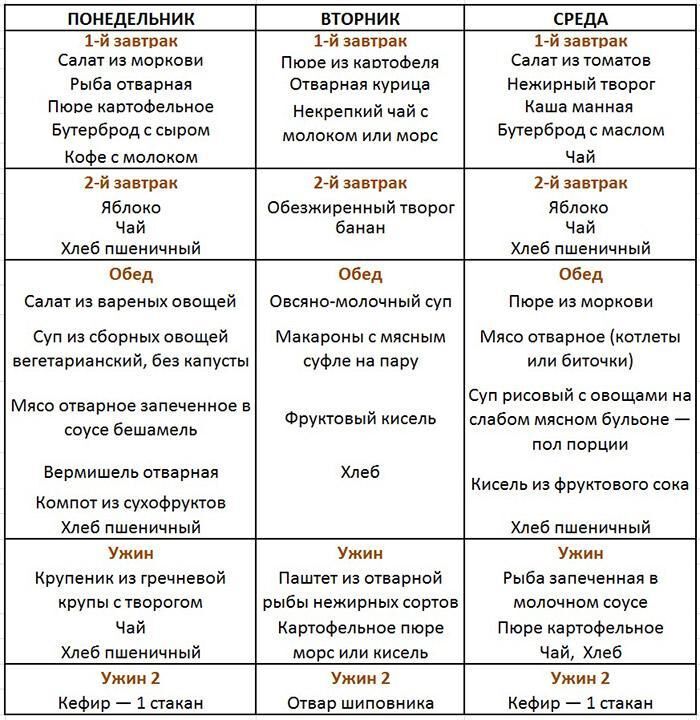
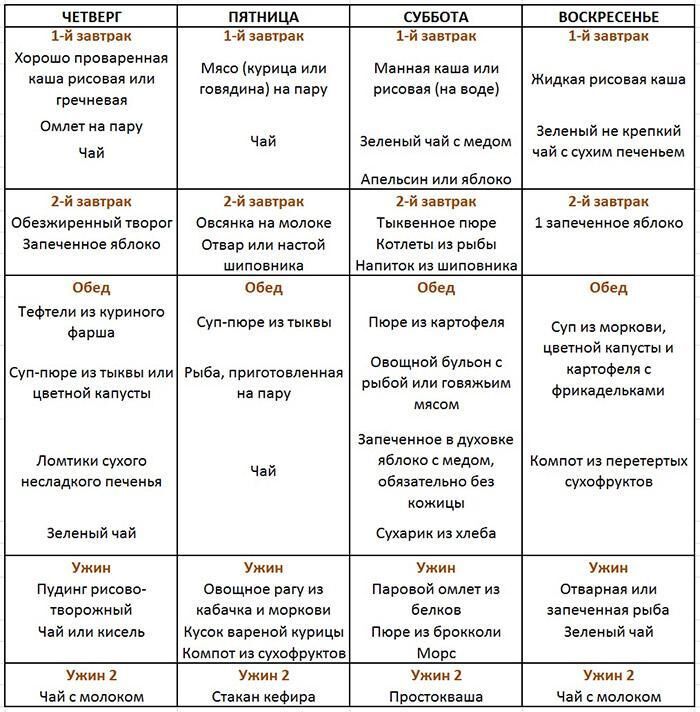
Примерное меню на неделю при панкреатите:
Тест на состояние поджелудочной железы
Как мы выяснили, хронический панкреатит продолжается годами с периодической сменой рецидивов и ремиссий. Пройдите тест, чтобы выяснить в каком состоянии сейчас ваша поджелудочная железа, когда вам можно остаться дома и продолжить лечение народными средствами, а в каких случаях нужно срочно идти к гастроэнтерологу.
1. Тошнит после еды?
Никогда.
Всегда, а иногда и с рвотой.
Только после жирной или тяжёлой пищи.
Часто.
2. После приёма пищи появляется боль под левым ребром?
Почти всегда.
Никогда.
В редких случаях.
Часто.
3. Какой стул при дефекации?
Редкие поносы и запоры.
Частые поносы и редкие запоры.
Плотный.
Изредка водянистый.
4. Когда чувствуете усталость?
Никогда.
Во второй половине дня.
Всегда.
Только после физических нагрузок.
Почему какашки зелёные вы можете найти в нашей статье.
Загрузка…
Источник
Многие люди жалуются на периодически возникающие неприятные ощущения в животе. Иногда данный симптом сопровождается тошнотой и рвотой. Такие нарушения возникали практически у каждого. Однако в некоторых случаях подобные симптомы появляются часто. Особенно после того, как человек употреблял в пищу жирные, трудно усваиваемые продукты. К сожалению, не все идут к врачу при возникновении подобных симптомов. Многие считают, что данные нарушения свидетельствуют об отравлении и пройдут самостоятельно. Подобное мнение ошибочно, так как перечисленные симптомы часто связаны с хроническим воспалительным процессом в поджелудочной железе (панкреатитом). Этот орган необходим для нормального функционирования системы пищеварения. У здоровых людей поджелудочная железа вырабатывает большое количество ферментов, которые участвуют в переваривании жиров, белков и углеводов. Кроме того, в ней синтезируются гормоны, среди которых инсулин, глюкагон, соматостатин. Признаки воспаления поджелудочной железы свидетельствуют о том, что работа органа нарушена. Чтобы восстановить его функционирование, необходимо лечение и соблюдение диеты. В противном случае развивается хроническое воспаление. При этом симптомы будут повторяться каждый раз, как только больной съест что-то жирное или жареное.

Воспаление поджелудочной железы: причины
Чтобы заподозрить панкреатит, необходимо знать, какие признаки воспаления поджелудочной железы существуют. В первую очередь это боль в животе и тошнота. Подобные нарушения не возникают внезапно, им всегда предшествует погрешность в питании. Исходя из этого, можно выделить первые признаки воспаления поджелудочной железы. К ним относятся:
- Непереносимость спиртных напитков. Как известно, частое употребление алкоголя плохо влияет на здоровье. В большей мере это сказывается на печени и поджелудочной железе. Поэтому приём спиртных напитков относится к одной из основных причин развития панкреатита.
- Тошнота после употребления тяжелой пищи. К трудно перевариваемым продуктам относят животные жиры, жареную, чрезмерно соленую и острую еду. Также неприятные ощущения могут отмечаться при злоупотреблении мучными изделиями.
Неправильное питание и прием алкогольных напитков являются основными причинами панкреатита. Под действием этих факторов воспаляется поджелудочная железа. Признаки воспаления появляются не сразу. Зачастую эти причины приводят к хроническому панкреатиту. Первые признаки острого воспаления отличаются. Они напоминают симптомы пищевой токсикоинфекции. Отличием является выраженная боль, распространяющаяся не только по поверхности живота, но и отдающая в спину.
Механизм развития признаков воспаления поджелудочной железы
Причины и признаки воспаления поджелудочной железы тесно связаны между собой. Ведь симптомы появляются лишь после воздействия провоцирующего фактора (алкоголь, жирная пища). Стоит знать, что острый и хронический панкреатит сильно отличаются между собой. В первом случае механизм развития патологии заключается в самопереваривании поджелудочной железы. У здоровых людей панкреатические ферменты секретируются в неактивном состоянии. Расщеплять белки, жиры и углеводы они начинают, лишь достигнув желудка. Там происходит активация панкреатических ферментов. При остром панкреатите этот процесс запускается раньше, то есть в самой железе. Под воздействием ферментов, в частности липазы, ткань органа начинает разрушаться. Токсическое влияние приводит к воспалению и отёку поджелудочной железы. Если вовремя не оказать помощь, развивается панкреонекроз – полное разрушение ткани органа. Такое состояние часто заканчивается летальным исходом.
Механизм развития хронического панкреатита заключается в постепенном замещении нормальных клеток поджелудочной железы соединительной тканью. Этот процесс называется склерозированием органа. В результате нарушается основная функция поджелудочной железы – выделение ферментов пищеварения. Вследствие этого большая часть продуктов полностью не переваривается, что приводит к расстройству стула и ухудшению общего состояния больного.
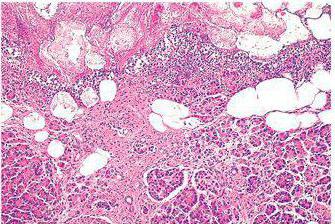
Поджелудочная железа: признаки воспаления органа
К первым признакам воспаления поджелудочной железы относятся, как уже упоминалось, боли в животе и тошнота, тяжесть. Зачастую больные обращаются к врачу, когда симптомы панкреатита повторяются на протяжении какого-то времени. Обычно люди замечают, что признаки воспаления поджелудочной железы возникают после приема определенной пищи или алкогольных напитков. Именно с выяснения всех жалоб и анамнеза болезни начинается диагностика хронического панкреатита. К признакам воспаления относят следующие симптомы:
- Боль в верхней половине живота. Учитывая то, что поджелудочная железа занимает большую протяженность, неприятные ощущения могут возникнуть как слева, так и справа. Также боль может локализоваться в эпигастральной области, имитируя гастрит. В некоторых случаях воспаляется вся поджелудочная железа. При этом боль носит опоясывающий характер.
- Тошнота. Она может возникать после погрешности в диете или присутствовать постоянно.
- Многократная рвота. В отличие от язвенной болезни желудка, этот симптом не приводит к облегчению состояния.
- Изменение характера стула. Кал может выделяться в большом количестве, иметь пенистую консистенцию и частицы непереваренной пищи. Иногда отмечается выраженная диарея, реже – запоры.
- Повышение температуры тела. Этот симптом не всегда выражен, поэтому на фоне диспепсии на него редко обращают внимание. Сильная лихорадка характерна для острого панкреатита.
- Усиление перистальтики, чувство «распирания» в животе.
При длительно текущем воспалительном процессе может происходить сдавление желчных протоков. При этом симптомы остаются те же. Кроме того, присоединяется кожный зуд и желтушный синдром.
Физикальное обследование при выявлении признаков воспаления поджелудочной железы
Какие бывают признаки воспаления поджелудочной железы при осмотре? В первую очередь врач обращает внимание на ухудшение общего состояния больного. Пациент чаще всего возбужден, покрыт потом, бледен. При остром панкреатите может наблюдаться падение артериального давления, выраженная тахикардия, учащение дыхания. При подозрении на воспаление поджелудочной железы проводят пальпацию живота. С этой целью пациента укладывают на спину и просят согнуть ноги в коленях. Даже поверхностное прикосновение к брюшной стенке может вызывать неприятные ощущения. Пальпаторные признаки воспаления поджелудочной железы у взрослых выявить легче. Ведь пациент может указать на конкретную локализацию боли. Неприятные ощущения отмечаются в точках проекции поджелудочной железы. К ним относится зона Шоффара и Губергрица – Скульского. Первая представляет собой треугольник, ограниченный 3 линиями. Одна из них проведена от пупка вправо и вверх под углом, равным 45 градусам. Вторая – это срединная линия тела. Третья соединяет 2 предыдущие точки, её проводят на 6 см выше пупочного кольца. Зона Губергрица – Скульского соответствует треугольнику Шоффара, но расположена на левой стороне живота.
Чтобы установить зону поражения поджелудочной железы, выделяют 3 точки. Благодаря этому определяют, в какой части органа локализовано воспаление. Среди них:
- Точка Мейо – Робсона. Её можно определить, проведя линию от пупка к левой реберной дуге. Если поделить этот отрезок на 3 части, то точка Мейо – Робсона будет расположена на границе средней и верхней трети. Это проекция хвоста поджелудочной железы.
- Точка Дежардена. Определяется путем проведения линии, соединяющей пупок и правую подмышечную впадину. Точка расположена на отрезке 5-7 см. Здесь расположена головка поджелудочной железы.
- Точка Кача. Она расположена на 4-7 см выше пупка по наружному краю левой прямой мышцы живота. Болезненность в этой точке означает, что воспаление локализовано между хвостом и телом поджелудочной железы.
Помимо этого, к признакам панкреатита относится изменение поверхности языка. Он покрыт белым или желтоватым налётом, может быть слегка суховат.
Лабораторные признаки панкреатита
Лабораторные признаки воспаления поджелудочной железы позволяют поставить диагноз «панкреатит». К ним относятся изменения в биохимическом анализе крови, копрограмме, ОАК. О наличии воспаления свидетельствует повышение уровня диастазы – фермента, который определяется в моче. Нормальный уровень составляет 16-64 единиц. В ОАК отмечается лейкоцитоз и ускорение скорости оседания эритроцитов (СОЭ). При биохимическом исследовании крови обнаруживается повышенный уровень активности панкреатических ферментов. К ним относится амилаза и липаза. Большое значение имеет исследование кала. Испражнения выделяются в большом количестве (полифекалия), содержат остатки пищи, могут иметь жирный блеск. Анализ кала называется копроскопией. Это исследование позволяет выявить такие лабораторные признаки, как:
- Стеаторея. Данный термин означает повышение жирных кислот в фекалиях.
- Креаторея – примесь мышечных волокон в кале.
Эти признаки воспаления поджелудочной железы свидетельствуют о нарушении переваривания пищи. Зачастую они наблюдаются при хроническом панкреатите.
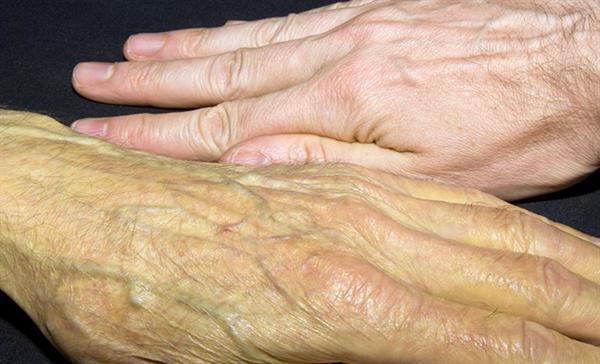
Определяем признаки воспалительного процесса в поджелудочной железе инструментальным путем
Чтобы выявить воспалительный процесс в поджелудочной железе, проводится ряд инструментальных обследований. Основной диагностической процедурой считается УЗИ органов брюшной полости. При этом исследовании обнаруживается увеличение размеров поджелудочной железы и изменение её эхо-плотности. Структура ткани может быть неоднородной. Стенки органа утолщены за счёт отека – одного из симптомов воспаления.
Помимо УЗИ брюшной полости, выполняется ФГДС. Это исследование необходимо для исключения заболеваний желудка и двенадцатиперстной кишки. В некоторых случаях выполняется компьютерная томография. При подозрении на острый панкреатит необходимо произвести снятие ЭКГ. Ведь данное заболевание дифференцируют с инфарктом миокарда. Иногда показана экстренная диагностическая лапароскопия.
Если развились признаки воспаления поджелудочной железы у женщины, необходимо выполнить ещё ряд исследований. В некоторых случаях клиническая картина острого панкреатита может напоминать симптомы перитонита. Причинами воспаления брюшины у женщин являются острые гинекологические патологии (внематочная беременность, разрыв яичника, перекрут ножки опухоли). Поэтому требуется провести УЗИ органов малого таза.
Сочетание холецистита и панкреатита: признаки
Признаки воспаления желчного пузыря и поджелудочной железы часто сочетаются между собой. Так происходит из-за того, что эти органы находятся в постоянной взаимосвязи. При этом выставляется диагноз «холестопанкреатит». Признаки воспаления не отличаются от симптомов поражения поджелудочной железы. Но к ним добавляются другие клинические проявления. Среди них:
- Боль в правом подреберье.
- Горечь во рту и отрыжка.
- Рвота желчью.
При физикальном обследовании отмечается болезненность при надавливании в проекции желчного пузыря (симптом Кера). Также неприятными ощущениями сопровождается поколачивание по реберной дуге справа. Таким образом проверяется симптом Ортнера – Грекова. Ещё один признак воспаления желчного пузыря – это болезненность при надавливании между волокнами грудинно-сосцевидной мышцы.
Как распознать панкреатит у детей?
Признаки воспаления поджелудочной железы у детей не отличаются от таковых у взрослых. Тем не менее диагностировать панкреатит в раннем возрасте сложнее. Помимо наличия перечисленных симптомов, ребёнок становится капризным, отказывается от приема пищи. У детей раннего возраста нарушается сон, температура тела может быть выше 38 градусов, часто отмечается понос. Чтобы диагностировать воспаление, выполняют УЗИ брюшной полости, лабораторные исследования. Пальпацию детям раннего возраста не проводят.
Воспаление поджелудочной железы: признаки и лечение патологии

Лечение острого панкреатита чаще всего сводится к хирургическому вмешательству. При хроническом воспалении показана медикаментозная терапия. Она назначается соответственно имеющимся признакам панкреатита. Лечение включает:
- Обезболивание. Применяют препарат «Кетонал», «Анальгин». При выраженном болевом синдроме – медикамент «Промедол».
- Заместительная терапия ферментными препаратами. Назначается, чтобы обеспечить нормальное переваривание пищи. Применяют медикаменты «Панкреатин», «Креон», «Фестал».
Диета при признаках воспаления поджелудочной железы
Чтобы избежать повторных обострений, необходимо соблюдать диету. В первые дни при остром панкреатите показан голод. Через 3-5 дней назначается специальная диета – стол № 5. Если воспаление хроническое, необходимо исключить из рациона алкоголь, жареную и острую пищу, животные жиры. Еда должна быть приготовлена на пару, в духовке или сварена. Соблюдение диеты является важной составляющей частью в лечении панкреатита.
Источник



