Что есть при болезни поджелудочной железы при сахарном диабете
Лечебная диета при панкреатите и сахарном диабете имеет много общего, так как эти патологические процессы провоцируются одними и теми же факторами. У 30% пациентов с воспаленной поджелудочной железой со временем диагностируется развитие инсулиновой болезни, что значительно ухудшает и так ослабленное здоровье человека.
При таком сочетании болезней врачи настаивают не только на обстоятельной медикаментозной терапии, а и рекомендуют тщательно соблюдать правильное питание, что позволяет существенно уменьшить интенсивность протекания недугов.
Взаимосвязь двух заболеваний
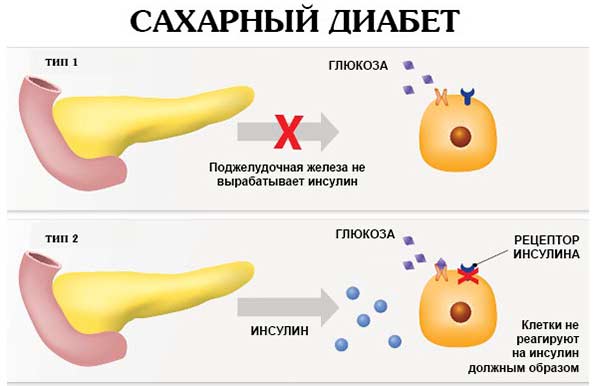
Поджелудочная железа в человеческом организме выполняет важную функцию – на ней лежит ответственность не только за корректное протекание обменных процессов всех видов, а и контроль над синтезом инсулина и глюкагона, принимающих активное участие в обмене углеводов. Однако в случае развития панкреатита очень часто происходит и повышение глюкозы в кровяной жидкости.
Воспаленная железа уже не способна в полной мере вырабатывать нужные гормоны, в итоге наблюдается их недостаток. Особенно опасен дефицит инсулина, который является проводником глюкозы, получаемой в результате расщепления углеводов.
Глюкозное вещество крайне важно для многих органов и систем организма, в которые оно поступает благодаря инсулину. В случае его понижения уровень сахара в крови начинает стремительно подниматься, что в медицине определяется, как гипергликемия, которая и способствует развитию сахарной патологии.
Как видим, две этих патологии тесно взаимосвязаны, подобное их сочетание специалисты называют панкреатогенным диабетом, при котором одновременно страдает эндокринная и экзокринная функциональность организма.
Цель и принципы диеты при панкреатическом диабете

Специальное питание при панкреатите и сахарном диабете позволяет предупредить резкое увеличение глюкозного показателя в крови и повышение массы тела пациента.
Его основная цель – предоставить поджелудочной железе максимальный покой, тем самым предупреждая избыточную нагрузку на нее. Для этого необходимо, чтобы потребляемая пища была щадящей (отварная, паровая или протертая), что помогает избежать чрезмерной активности поджелудочных ферментов.
Лечебный рацион питания при панкреатогенной патологии, помимо удерживания глюкозного показателя на корректном уровне, помогает:
- Восстановить нормальную кислотность в кишечнике.
- Вывести избыточное скопление ферментов пищеварения из больной железы.
- Убрать скопления токсических веществ из организма.
Грамотно подобранная диета при панкреатите и сахарном диабете способствует восстановлению нормальной работоспособности ПЖ. Для этого необходимо:
- Обязательно соблюдать условия сбалансированного питания, тщательно рассчитав суточную потребность белков, углеводов и жиров.
- Допустимый объем калорий для женщин составляет 2000, а для мужчин – 2500 в сутки. Точная цифра устанавливается в зависимости от массы тела человека, характера трудовой деятельность и соблюдения физических нагрузок.
- Питаться нужно часто, не меньше 4 раз в день.
- Категорически избегать продуктов из запрещенной категории.
- При приготовлении еды приоритет отдавать паровой обработке блюд либо традиционной варке. При стойкой ремиссии допустимо запекание и тушение.
Однако оптимальный вариант лечебного питания все же разрабатывается лечащим врачом, исходя из индивидуальных особенностей здоровья пациента. К примеру: для диабетиков с панкреатитом, занимающих активным спортом предпочтительнее углеводная диета, а вот беременным и кормящим мамам пользу принесут жиры.
Совмещение двух диет

При диабетическом панкреатите специалисты рекомендуют сочетать два диетстола №5 и №9.
Диета №5 назначается при панкреатическом недуге, стол №9 при диабете первого и второго типа. При панкреатите в сочетании с диабетом перед лечащим врачом стоит задача правильно составить рацион питания с учетом индивидуального протекания обоих патологических процессов.
В ниже расположенной таблице приведены ключевые нюансы диет:
Диета №9 | Диета №5 |
| Предпочтение отдавать пище с малым индексом гликемии (показатель скорости пищевого продукта, при которой он способен повышать глюкозный уровень крови после своего применения). Например, высоким гликемическим индексом обладает сахар, низким – белки, медленные углеводы. | При воспалении ПЖ, особенно во время острого приступа нельзя: продукты с эфирными маслами, соленые, растительными кислотами и прочее, что способно дополнительно раздражать органы пищеварительной системы. |
| Еда должна быть малокалорийной (избегать жиров и углеводов), а присутствие белков повышается до дневной нормы. | Все употребляемые продукты должны быть обязательно термически обработаны, особенно это относится к фруктам, овощам (приобретают мягкость), а растительная клетчатка намного лучше переваривается. |
| Питаться часто – не менее 5-6 раз в сутки маленькими порциями. | Прием пищи в течение дня – не меньше 5-6 раз, порции – небольшие, обязательно соблюдать часовой промежуток. |
| Повышенное присутствие минералов и витаминов достигается за счет допустимой к употреблению овощной и фруктовой пищи. | Употреблять достаточно жидкости (2 литра чистой воды без газа). |
| Категорично исключается алкогольная продукция, соленая и копченая пища, консервы. | Запрещены продукты с высоким содержанием соли, различная консервация, острые, жареные и жирные блюда. Запрещено употреблять пищу со значительным присутствием жесткой клетчатки, что повышает активность перистальтики ЖКТ. |
| Варианты приготовления еды: отваривание, запекание, тушение и готовка на пару, жареные блюда под запретом. | Варианты тепловой обработки продуктов: тушение, отваривание, паровой способ, запекание (без золотистой корочки). Блюда должны обязательно перетираться в пюре, либо продукты нарезаются мелкими кусочками. |
Если не соблюдать эти правила, риск развития серьезных осложнений возрастает в несколько раз:
- Гипогликемия или гипергликемия способна привести к потере сознания, что опасно диабетической комой.
- Развитие почечной, сердечной патологии, а также значительное понижение зрения, вплоть до полной слепоты и нарушение работы головного мозга.
- Разъедание панкреатической железы ее собственными ферментами приводит к панкреонекрозу.
- Частые панкреатические рецидивы вызывают яркое проявление болезненной симптоматики: рвоты, интенсивных болей, газообразования, нарушение функций ЖКТ.
Диета при остром воспалении железы с диабетом
Что можно есть при остром панкреатите и сахарном диабете? Острый воспалительный процесс железы зачастую является следствием несоблюдения правильного питания. В первые сутки приступа показано полное голодание, которое по клиническим показаниям может быть продлено до трех-четырех дней. После этого назначается максимально щадящий режим питания:
- Запрет на острую, сладкую и раздражающую пищу до полного исчезновения болезненных проявлений.
- Питаться нужно маленькими порциями.
- Предпочтение отдавать белковой еде.
Твердые продукты строго воспрещены первые 2-3 дня, но в это время показаны:
- Постные бульоны.
- Вегетарианские супчики.
- Кисель из геркулеса.
- Компот из сушеных фруктов.
В последующие дни рацион немного расширяется, разрешаются жиденькие кашки на воде (овсянка, гречка, рис, манка).
Со второй недели устойчивого улучшения состояния вводятся каши, приготовленные на молоке, разбавленного пополам с водой, но в чистом виде молочный продукт противопоказано употреблять.
При данной форме недуга диетический стол должен соблюдаться как минимум 6 месяцев со дня приступа.
Однако зачастую наблюдается совершенно другая картина: уже с четвертого месяца, почувствовав облегчение, больной забывает о врачебных наставлениях и начинает пить алкоголь и кушать жареные блюда, что и приводит к очередному обострению патологии.
Запрещены к употреблению отдельные овощи и фрукты, для которых характерно длительное их усвоение либо они содержат вещества, способные нанести существенный вред железе. На протяжении двух месяцев после острого рецидива нельзя:
- Лук.
- Бобовые.
- Чеснок.
- Томаты.
- Щавель.
- Грибы.
- Хрен.
- Редис.
- Цитрусы.
- Кислые фрукты.
При остром панкреатическом диабете запрещено употреблять белокочанную капусту в любом ее виде. Данный овощ может спровоцировать вздутие живота и усиленную выработку ферментов поджелудочной. Лучше предпочесть другие виды капусты, например, цветную или брокколи, богатые на микроэлементы и различные витамины, при этом не вызывающие проблем с пищеварением.
Свежие фрукты разрешаются только спустя месяц после острого рецидива.
Суточная калорийность не должна быть больше 1800-2000 ккал. Важно соблюдать и тепловой режим блюд, как при их готовке, так и при употреблении. Минимальный температурный показатель при приготовлении диетической еды не должен превышать 50 градусов.
Готовые блюда можно есть только в теплом состоянии. Это обусловливается тем, что горячая еда раздражает слизистую ПЖ, поэтому может вызвать новый рецидив, а для переработки холодной пищи требуется больше энергии.
Питаться нужно дробно с перерывом в 2-3 часа. На протяжении дня должно быть три обстоятельных приема еды, между ними 2-3 легких перекуса.
Питание при хроническом панкреатите с присутствием диабета
Первостепенной задачей лечебного рациона при панкреатической патологии хронической формы и наличии параллельного СД является предотвращение последующего рецидива.
Основные требования при данном анамнезе точно такие же, как и при остром воспалительном процессе железы:
- Кушать дробно.
- Исключить вредные продукты.
- Избегать алкогольных напитков.
- Убрать продукты с быстрыми углеводами.
Основное отличие диетического рациона при остром и хроническом воспалении в том, что в меню вводятся свежие фрукты и овощи, но с обязательным мониторингом их суточного количества. Помимо этого допустимо повышение и показателя калорийности (до 2500 ккал в сутки).
Разрешается употребление молочной продукции, но не больше 1 стакана в сутки: ряженка, кефир, сметана, молоко с низким % жирности. В каши можно добавлять сметану и масло (не больше 10 г в сутки), а из сладостей позволяется полакомиться медом (2 ч.л. в день).
Из напитков можно принимать:
- Некрепкий чай.
- Компот из сухофруктов.
- Морс из ягод.
- Домашний кисель (не магазинный).
- Напиток шиповника.
- Минеральная вода без газа.
- Травяные отвары.
- Какао с добавлением молока.
Нельзя пить свежеотжатые соки домашнего приготовления, их обязательно разводят водой 1:2.
Запрещенные продукты и ограничения

При панкреатите с диабетом необходимо полностью избегать:
- Сдобную выпечку.
- Мучные изделия.
- Кофе.
- Грибов.
- Фастфудов.
- Спиртное.
- Концентрированный чай.
- Копчености.
- Полуфабрикаты.
- Кондитерская продукция.
- Жгучие и кислые соусы.
- Сладкие сиропы.
- Кукурузу.
- Кислых фруктов и ягод.
- Сгущенное молоко.
- Йогурты с фруктово-ягодным наполнителем и сахаром.
- Мюсли и хлопья быстрого завтрака.
- Консервы (мясные и рыбные).
- Подслащенные газированные напитки.
- Жирные и наваристые навары.
- Мясо и рыба жирных сортов.
Необходимо снизить потребление продукции, перегруженной углеводами, а в случае высокого риска развития диабета перейти на сахарозаменители — стевия, сахарин, сорбит и ксилит. Так же не стоит налегать на фруктозу и продукты с пометкой «для диабетиков», предварительно не изучив их состав.
Аккуратно относитесь к сладким овощам, ягодам и фруктам (тыква, морковь, свекла, клубника, виноград и пр.) – их содержание в рационе должно быть ограничено.
Меню на один день при разных стадиях болезни

Приблизительное меню при панкреатите и сахарном диабете:
Режим питания | Острая стадия | Хроническая стадия |
| Завтрак | Паровой омлет (из 2-х яиц), овсяная каша на воде (150 г) со слив.маслом (10 г) | Каша геркулес на воде (150 г), банан (100 г), мед (1 ст.л.) |
| Второй завтрак | Небольшое печеное яблоко | Салат из свежих огурцов и томатов с оливковым маслом (200 г) |
| Обед | Котлетки из говяжьего и куриного фарша (150 г), каша гречневая (100 г) | Вареный картофель (150 г), отварное филе курицы (200 г), винегрет (100 г) |
| Полдник | Некрепкий отвар ромашки (1 стакан) с добавлением меда (2 ч.л.) | Зеленый чай (200 мл), желейные конфеты с заменителем сахара (70 г) |
| Ужин | Паровой хек (100 г), отварная молодая фасоль (200 г) | Салат из брокколи и морковки (150 г), паровая творожная запеканка (200 г) |
| Второй ужин | 2,5% жирности кефир с добавлением незначительного количества измельченной зелени укропа | |
| Общее присутствие калорий | 1170 | 2117 |
На примере предложенного однодневного меню можно разработать собственные вариации рациона либо попросить помощи в составлении у своего врача.
С каждым приемом пищи рекомендуется выпивать 200 мл. жидкости, а присутствие хлеба сократить до 50 гр.
Рецепты приготовления питательных и полезных блюд
Какие можно использовать рецепты при диабете и панкреатите? Стоит подчеркнуть если грамотно подойти к лечебному питанию, то стол будет не только полезным, но и разнообразным.
Предлагаем несколько вариантов рецептов блюд, которые можно приготовить для больного человека с диабетическим панкреатитом.
Винегрет
 Для приготовления винегрета взять в равных пропорциях:
Для приготовления винегрета взять в равных пропорциях:
- Картофель.
- Морковь.
- Свеклу.
- Растительное масло – по вкусу.
Все овощи отварить прямо в кожуре, что позволяет сохранить их витамины и другие полезные вещества. Когда овощи станут мягкими, остудить и очистить от кожуры. Нарезать мелкими кубиками, соединить. Добавить растительное масло, перемешать.
Паровой пудинг с мясной начинкой
 Чтобы приготовить это питательное блюдо, необходимо подготовить следующие ингредиенты:
Чтобы приготовить это питательное блюдо, необходимо подготовить следующие ингредиенты:
- Говядина или другое нежирное мясо – 150 г.
- Манная крупа – 10 г.
- Яйцо – 1 шт.
- Вода – 1/3 стакана.
- Оливковое масло – 0,5 ст.л.
Мясо отварить, а затем перекрутить через мясорубку. В указанный объем воды всыпать манку, полученную манную массу прибавить в подготовленное мясо. Затем вбить яйцо и все перемешать.
Чашу в мультиварке промазать маслом и переложить в нее готовый манно-мясной фарш. Пудинг готовят на пару до полной готовности.
Суфле из творога
 Это блюдо можно кушать во время ремиссии хронического панкреатита на фоне СД. Необходимы такие продукты:
Это блюдо можно кушать во время ремиссии хронического панкреатита на фоне СД. Необходимы такие продукты:
- Обезжиренный творог – 300 г.
- Яичные белки – 3 шт.
- Сладкие яблоки – 300 г.
- Изюм и курага – 50 г.
С яблок снять кожуру, удалить сердцевину и протереть на самой мелкой терке. Сухофрукты перебрать, промыть чистой водой, а затем залить кипятком на 10 минут. В творог добавить подготовленные яблоки, распаренный ягоды и взбитые в пышную пенку белки, перемешать.
Готовую массу выложить ровным слоем на противень, застеленный пергаментной бумагой, и выпекать при 180 градусах около 40 минут.
Напиток шиповника
Одну горсть сушеного шиповника залить 1 литром кипятка и также настоять 3 часа. Профильтровать принимать на протяжении дня.
Заключение
При панкреатогенном диабете человек должен внимательно относиться к своему питанию, с обязательным соблюдением рекомендаций специалистов. Не стоит пренебрегать врачебными предписаниями, такое отношение к своему здоровью только усугубить течение двух тяжелых болезней. Успех лечения возможен только при грамотно подобранной медикаментозной терапии и тщательном соблюдении диеты.
Загрузка…
Источник
Сахарный диабет (СД) – одно из серьезных заболеваний поджелудочной железы, которое оказывает непосредственное влияние на ее работу. На фоне развития такой патологии пациенты часто испытывают боли в области данного органа, жалуются на сопутствующую малоприятную симптоматику. Почему же болит поджелудочная при диабете и как с этим бороться? Поговорим далее.
Боли в поджелудочной железе при диабете
Развитие сахарного диабета приводит к различным патологическим процессам в органе, продуцирующем инсулин. В момент прогрессирования недуга в поджелудочной происходят дистрофические изменения и поражения: эндокринные клетки значительно уменьшаются в размерах или вовсе погибают. Это может приводить к двум сценариям развития дальнейших событий:
- возникновению панкреатита;
- полному прекращению функционирования органа.

Данные изменения происходят вследствие того, что соединительная ткань начинает заполнять место погибших эндокринных клеток, сдавливая здоровые клетки и приводя к их гибели.
СД – заболевание, которое может привести не просто к патологическим изменениям в поджелудочной железе, но и вызвать полную гибель органа.
Любые деструктивные нарушения в инсулинпродуцирующем органе протекают на фоне ярко выраженного болевого синдрома, интенсивность которого зависит от стадии заболевания, степени поражения железы.
Механизм появления болей в поджелудочной при диабете
На первых этапах развития СД боли в области поджелудочной железы – большая редкость. Чаще всего болевой синдром дает о себе знать по мере развития такого заболевания, как панкреатит.
При панкреатите, на начальных его стадиях, диабетик испытывает периодические боли в области железы. В это время периоды обострения сменяются стадиями ремиссии. Длится этот этап примерно 10-12 лет.
В последующем к болям разной интенсивности и локализации присоединяется сопутствующая симптоматика, свидетельствующая о нарушениях процессов пищеварения:
- расстройство стула;
- изжога;
- повышенное газообразование;
- снижение аппетита и т. п.
Как только панкреатит переходит в хроническую форму, начинается процесс разрушения клеток поджелудочной, формирование толерантности к глюкозе. При этом показатель сахара в крови натощак остается в пределах нормы и повышается после приема пищи, боли становятся более выраженными.
При воспалении поджелудочной, диабетика, как правило, мучают интенсивные, внезапно возникающие боли в верхней части живота, в правом или левом подреберье. Локализация болей напрямую зависит от того, какой отдел железы оказался пораженным. Иногда боли могут иррадиировать в область спины.
При полном поражении поджелудочной человека мучает постоянная опоясывающая боль. Во время пальпации живота больной испытывает сильный дискомфорт, интенсивные боли.
Поджелудочная железа на УЗИ при диабете
Сахарный диабет – болезнь, при которой поджелудочная железа претерпевает различные изменения. При развитии недуга в ней наблюдаются:
- склеротические процессы;
- липоматоз;
- атрофия отдельных участков.
В первые годы после заболевания диабетом, при проведении ультразвукового исследования поджелудочной какие-либо изменения со стороны органа не выявляются. В более позднем периоде наблюдаются мелкие участки уплотнений, при этом размеры железы по-прежнему остаются в пределах допустимой нормы.
У пациентов с длительным течением СД во время УЗИ наблюдаются многочисленные обширные участки уплотнений, которые находятся преимущественно в области головки. При этом в размерах железа становится меньше допустимых норм.
Определяемые во время диагностики изменения в поджелудочной железе имеют много сходного с картиной, которая наблюдается при обычном воспалении органа – типичном панкреатите.
Очень часто определяемые на эхограммах изменения в поджелудочной железе выявляются на фоне различных изменений и нарушений со стороны желчного пузыря и печени.
Познавательное видео о поджелудочной железе
Поджелудочная железа: где находится, за что отвечает. Интересный разговор о том, как влияет алкоголь на поджелудочную железу, приводя в итоге к возникновению сахарного диабета. Возможные проблемы и методы их лечения.
Как лечить поджелудочную диабетику?
Лечение диабетиков с одновременным воспалением в поджелудочной железе – задача не из легких. Как правило, симбиоз таких патологий довольно тяжело поддается лечению. Это обусловлено тем, что необходимо проводить соответствующую терапию не только для нормализации углеводного обмена, но и для решения такой проблемы, как ферментативная недостаточность.
Основные способы лечения включают следующее.
Диетическое питание
При повышенном уровне сахара в крови и наличии панкреатита чрезвычайно важно соблюдать правильный рацион питания: полностью отказаться от «запрещенных» продуктов, сделав основной упор на полезные для организма диабетика продукты питания. Конкретные рекомендации по поводу диетического рациона может дать гастроэнтеролог, эндокринолог или диетолог.
В первую очередь из рациона следует исключить все продукты с повышенным содержанием жиров, острые блюда, значительно ограничить потребление хлебобулочной продукции, мясных бульонов, капусты, яблок, различных соусов.
При диабете и воспалении поджелудочной разрешены только специальные сладости для диабетиков.
Не рекомендованы для диабетиков продукты, раздражающе действующие на органы ЖКТ, они способствуют росту или резким скачкам уровня глюкозы в крови, создают дополнительную нагрузку на поджелудочную железу.
За основу можно взять следующую диету, рекомендованную людям, страдающим диабетом, периодическими или постоянными болями в поджелудочной железе:
- фрукты и овощи с низким содержанием сахаров в обработанном виде – до 400 г за одни прием пищи;
- белковые блюда – 100-120 г;
- пищевая заправка – 30-50 г.
Следуя простым и понятным рекомендациям относительно питания, лечить поджелудочную и держать уровень сахара в крови в пределах нормы будет намного проще. При этом следует помнить о том, что диета – не панацея, а лишь одна из составляющих комплексного лечения, которая должна использоваться совместно с основной медикаментозной терапией.
Медикаментозная терапия
Если у человека, страдающего диабетом, случилось обострение, и воспалительный процесс в поджелудочной железе дал о себе знать сильными болями и прочей сопутствующей симптоматикой, предпочтительно лечь в стационар и пройти необходимое лечение. В условиях больницы имеется больше возможностей для более быстрого снятия болевого синдрома и улучшения состояния, в том числе за счет внутривенных вливаний и инъекций.
Если боли не сильно выражены, а ложиться в больницу уж очень не хочется, можно попытаться справиться с начинающимся воспалением с помощью следующих препаратов:
- «Омепразол» или «Фамотидин» – препараты, уменьшающие болевой синдром за счет снижения продукции соляной кислоты в желудке.
- «Церукал» или «Мотилиум» – помогают справиться с тошнотой и рвотой.
- «Креон», «Панкреатин» – ферментные препараты, уменьшающие секрецию ферментов железы, создавая тем самым для нее функциональный покой.
- «Баралгин», «Диклофенак» или «Парацетамол» – обезболивающие средства, которые помогают справиться с интенсивными болями.
Очень часто СД и воспаление поджелудочной протекают на фоне желчнокаменной болезни или холецистита. В таком случае будет целесообразным прием спазмолитиков, например, «Но-шпы» или «Дюспаталина».

Народные средства
Являются вспомогательным методом лечения и не могут рассматриваться в качестве альтернативы медикаментозному лечению.
Сок из брюссельской капусты. Популярное в народе средство, эффективность которого доказана не одним поколением народных целителей. Они утверждают, что регулярное потребление свежевыжатого напитка способствует нормализации работы поджелудочной железы, стимулирует ее внешнюю и внутрисекреторную работу.
Свежевыжатый сок готовится из овощной смеси: брюссельской капусты с добавлением таких овощей, как морковка, зеленая стручковая фасоль и листовой салат.
Комбинация соков удачно используется при лечении пораженного органа, для уменьшения негативной симптоматики СД, борьбы с панкреатитом в стадии ремиссии или обострения.
Приготовить чудодейственный напиток весьма просто: основные ингредиенты берутся в равных пропорциях и перемалываются в мясорубке. Из полученной кашицы через марлю выдавливается сок. Принимать напиток следует по ½ стакана утром перед едой.
Продолжительность лечения – ровно 4 недели. Через пару недель курс лечения, при необходимости, можно повторить.
Параллельно с лечением свежевыжатым соком диабетику следует не забывать про лечебную диету.
Компресс из простокваши. Используется при сильных болях в железе, которые возникли при обострении панкреатита.
Небольшой кусок марли следует хорошенько пропитать кисломолочным продуктом, уложить на верхнюю часть живота, захватив его левую половину. Сверху положить компрессную бумагу и хорошенько укутать теплым платком. Компресс рекомендовано прикладывать на всю ночь. Длительность лечения составляет от четырех до шести недель.
Настой из цветков ромашки и бессмертника. Эффективное средство для снятия воспаления в железе и уменьшения болей разной интенсивности. Чтобы приготовить целебный напиток, следует: в стеклянную емкость всыпать по одной столовой ложке ромашки и бессмертника, и залить полученную смесь 250 мл кипятка. Дать выстояться в течение получаса, после чего процедить. Пить лекарственный настой по 100-150 мл дважды в день за час до еды. Длительность терапии составляет от двух до трех недель.
Настой из овса. Полкилограмма овса залить 1 л кипятка и дать настояться в течение часа. Затем – процедить. Принимать по четверти стакана трижды в день.
О пользе овса для диабетика читайте в следующей статье: https://diabet.biz/pitanie/produkty/krupy/oves-pri-saxarnom-diabete.html.
Кефир с гречкой. Гречка перемалывается до получения гречневой муки. 20-25 г исходного ингредиента заливается 200 мл кефира на ночь и утром употребляется в качестве завтрака.
Тройная настойка. Используется для улучшения процесса выработки инсулина, уменьшения болей при воспалении поджелудочной, поддержания хорошего самочувствия у людей, страдающих повышенным уровнем глюкозы в крови.
Для приготовления настойки используются три основных компонента:
- 50 г измельченного лука залить стаканом водки и дать настояться в темном месте на протяжении пяти дней. Процедить.
- 50 г мелко нарубленных листьев грецкого ореха залить стаканом водки и также настоять в течение 5-7 дней в прохладном темном месте. После процедить.
- Траву манжетки залить стаканом водки и дать настояться в течение такого же времени, затем процедить.
Когда основные ингредиенты настойки будут готовы, все они смешиваются в следующей пропорции: 150 мл первой, 60 мл – второй, 40 мл – третьей. Получившееся лекарственное средство следует пить: две чайные ложки 2 раза в день за полчаса перед утренним и вечерним приемом пищи.
Что делать при сильных болях в поджелудочной
Если болевой синдром застал врасплох, можно сделать следующим образом:
- На 24 часа полностью отказаться от пищи, и пить только минеральную воду (негазированную или выпустить газ из газированной) небольшими порциями каждые 15-20 мин. В качестве альтернативы воде могут использоваться отвар шиповника и некрепкий черный чай.
От соков на период обострения придется отказаться.
- На второй день начать дробно и часто питаться, сделав основной упор в рационе на каши, нежирные мясо и рыбу, приготовленные на пару, вареные овощи и печеные фрукты.
- На 3-4 день понемногу ввести в рацион кисломолочные продукты.
- Полностью отказаться от жареного, сладкого, выпечки, субпродуктов и консервов, магазинных соусов, шоколада.
Придерживаться такой строгой диеты необходимо не менее 1-2 месяцев.
Операция на поджелудочной железе при диабете
Хирургическое лечение поджелудочной железы при диабете, как и других органов, проводится лишь по определенным показаниям, в случае острой необходимости.
Очевидно, что хирургическое вмешательство может быть рекомендовано до появления тяжелых осложнений СД: прогрессирующей ретинопатии, нефропатии, серьезных проблем с крупными и мелкими сосудами.
Трансплантация может быть рекомендована пациентам, у которых орган оказался пораженным настолько, что перестал справляться со своими функциональными задачами. Второй случай, когда может проводиться операция – развивающиеся осложнения угрожают жизни диабетика.
Состояния, при которых проводится пересадка:
- серьезные патологические изменения со стороны органа при диабете 1-го или 2-го типа;
- рак железы;
- синдром Кушинга;
- прогрессирующие гормональные нарушения;
- прогрессирующая нефропатия.
Кроме того, хирургическое лечение рекомендовано тогда, когда пищеварительные ферменты не выводятся из органа и приводят к его разрушению.

Существует всего несколько возможных вариантов проведения трансплантации органа:
- Одновременная пересадка железы и почки. Проводится при диабетической нефропатии, уже имеющейся почечной недостаточности, дисфункции почек.
- Изолированная пересадка. Рекомендуется диабетикам с диабетом первого типа при отсутствии тяжелых осложнений.
- Пересадка почки с последующей пересадкой железы. Такое оперативное вмешательство рекомендовано, если имеется необходимость защитить пациента от развития нефропатии и прочих осложнений диабета.
Официальная статистика говорит о том, что оперативное лечение поджелудочной железы оказывается успешным в 85% случаев.
При диабете первого типа без серьезных сопутствующих осложнений может применяться экспериментальная методика лечения, которая предусматривает пересадку отдельных клеток органа.
Трудности трансплантации поджелудочной железы вызваны поиском подходящего донора. Так как данный орган является непарным, он не может быть взят для пересадки у живого человека. Донорским материалом выступают только трупные органы.
Другая проблема – минимальные сроки хранения. Поджелудочная – орган, который не терпит кислородного голодания и погибает уже через 30 минут с момента прекращения поступления кислорода. Только холодная консервация способна сохранить жизнеспособность железы и продлить ее на 3-6 часов.
Как видим, проблемы с поджелудочной железой – распространенное явление среди диабетиков. Несмотря на сложный диагноз и наличие различных сопутствующих заболеваний и осложнений, поддерживать нормальную работоспособность органа вполне возможно. Главное – вовремя обратиться к врачу, заняться лечением, скорректировать рацион и придерживаться правильного режима питания.
РЕКЛАМА
Источник



