Что поджелудочная железа делается
Железы – это органы человеческого организма, образованные секреторными клетками, которые продуцируют специфические вещества различного химического строения, например, гормоны. Всего выделяют два вида желез: эндокринные и экзокринные. Экзокринные железы вырабатывают слизь и секрет в полость органов и в большинстве случаев состоят из бокаловидных клеток эпителия. Эндокринные железы входят в состав эндокринной системы, состоят только из железистой ткани и отвечают за образование гормонов, выполняющих регулирующую функцию. Существуют смешанные железы, выполняющие внешнесекреторную и эндокринную функцию.
Как лечить поджелудочную железу: симптомы и советы врача
Одной из них является поджелудочная железа – самая крупная железа в организме человека, являющаяся частью пищеварительной системы. Второе название органа – панкреас (от латинского слова «páncreas»). Поджелудочная железа выполняет важнейшие функции: секретирует пищеварительные ферменты (амилазу, протеазу и липазу), а также гормоны, например, инсулин, соматостатин и глюкагон. Лечением заболеваний поджелудочной железы занимается врач-эндокринолог, в некоторых случаях может потребоваться консультация профильных специалистов: гастроэнтеролога, кардиолога или проктолога. Чтобы понять, как лечить поджелудочную железу, необходимо прислушиваться к советам врачей и знать симптомы патологии.
Как понять, что болит поджелудочная?
Панкреас располагается в забрюшинном пространстве сзади желудка (проекция на заднюю стенку брюшину в области эпигастрия). При воспалении органа человек испытывает боли в левой части живота, возникающие под левой реберной дугой и иррадиирующие в зону вокруг пупочного кольца. Боль может возникать внезапно или длиться непрерывно, усиливаясь в течение часа после воздействия провоцирующего фактора. Чаще всего все неприятные симптомы при болезнях поджелудочной появляются после приема пищи. При хроническом воспалении боли в верхней части живота слева обычно возникают только после плотного обеда с повышенным содержанием жиров и легкоусваиваемых углеводов.
Расположение поджелудочной железы
Если у пациента острая форма патологии, боль, тяжесть, рези в животе могут появляться даже при употреблении небольшого количества пищи, поэтому нередко для уменьшения активности медиаторов воспаления больному назначается голодание в течение 2-3 дней с момента возникновения первых симптомов. Характер болей при этом острый, режущий. Некоторые больные описывают болевой синдром как кинжаловидную или колющую боль. В редких случаях (менее 9,1 %) пациенты жалуются на тупую боль, появляющуюся через 10-30 минут после еды.
Обратите внимание! Для болезней поджелудочной железы не характерно скачкообразное возникновение болей или их прогрессирующее усиление. Интенсивность ощущений может равномерно нарастать в течение 30-40 минут, но после этого синдром принимает постоянный характер.
Что такое панкреатит
Как отличить болезни панкреаса от других патологий?
Нередко самостоятельно определить, какой именно орган болит, невозможно. Клиническая картина панкреатита (воспаления железы) и других патологий схода с признаками заболеваний желудка, печени и кишечника, поэтому для постановки точного диагноза больной должен пройти комплексное обследование. В обязательном порядке назначаются биохимические исследования мочи и крови, УЗИ органов брюшинного пространства, эндоскопическое исследование желудка, пищевода и кишечника (гастроскопия и ректороманоскопия).
Развитие панкреатита
Это необходимо для исключения других заболеваний пищеварительного тракта и подтверждения предварительного диагноза. При острых хирургических патологиях, диагностика проводится непосредственно во время оперативного вмешательства. В таблице ниже перечислены основные признаки болезней поджелудочной железы, а также дана их подробная характеристика.
Симптомы панкреатита и других заболеваний панкреаса
| Клинический признак | Изображение | Характеристика |
|---|---|---|
| Тошнота | Может возникать в любое время суток, усиливается после приема пищи. Тошнота, связанная с патологиями поджелудочной железы, значительно уменьшается после употребления блюд и напитков с добавлением сахарозы | |
| Рвота | Возникает преимущественно после еды. Рвотные массы имеют неоднородную консистенцию, могут содержать куски непереваренной пищи. Зловонный запах обычно отсутствует. Слизи в рвоте быть не должно | |
| Боли в верхней части эпигастрального пространства с левой стороны | Локализация болевого синдрома – под левой реберной дугой с возможной иррадиацией в правую часть живота. Характер ощущений – колющий, режущий, острый (реже – тупые ноющие боли). Появляются после приема пищи | |
| Проблемы со стулом | Могут проявляться длительным отсутствием стула (хроническими запорами) или, наоборот, частой дефекацией с расстройством стула. При запорах каловые массы сухие, имеют форму плотного комка, цвет может варьироваться от темно-коричневого до черного. При диарее стул становится водянистым (реже больные жалуются на частый кашицеобразный стул), принимает желтую окраску. Дефекация безболезненная, ложные позывы к опорожнению кишечника обычно отсутствуют |
Дополнительными симптомами заболеваний поджелудочной железы являются диспепсические явления и расстройства со стороны органов желудочно-кишечного тракта. Это могут быть: изжога, ощущение инородного тела в гортани (больному постоянно хочется сглотнуть комок в горле), неприятный запах изо рта. Из общих симптомов можно отметить нарушение аппетита, изменения со стороны кожных покровов (повышенная сухость и бледность), слабость, сонливость и быструю утомляемость.
Симптомы проблем с поджелудочной
Важно! При псевдотуморозном панкреатите происходит сдавливание расположенных рядом органов (левой доли печени, двенадцатиперстной кишки и желудка), а также проходящих рядом вен и артерий. В этом случае боль принимает опоясывающий или разлитой характер и может иррадиировать в зону проекции поврежденных органов. При сдавливании артерий у больного сильно бледнеет кожа, появляются частые головокружения, одышка. Такие симптомы на фоне болей в животе могут быть проявлением инфекционного или паразитарного воспаления поджелудочной железы.
Видео: Признаки заболеваний поджелудочной железы
Как снять приступ в домашних условиях: советы врачей
Большинство больных даже при появлении выраженных симптомов острого панкреатита остаются дома и не обращаются за медицинской помощью. Если по каким-то причинам человек не может сразу поехать в больницу, важно знать, как правильно оказать помощь при остром воспалении в домашних условиях.
Воспаленная поджелудочная железа
Алгоритм действий при возникновении патологических признаков и выраженном болевом синдроме приведен ниже.
- Обеспечить больному полный покой на 1-3 дня. При обострении рекомендуется строгий постельный режим, поэтому важно позаботиться, чтобы кто-то мог осуществлять необходимый уход за больным, если он не хочет ложиться в больницу.
- Для уменьшения болей на больное место необходимо наложить холодный компресс (грелка со льдом, завернутая в плотное полотенце). Длительность компресса – не дольше 3-5 минут. Повторять процедуру можно каждые 1,5-2 часа.
- Для снижения активности клеток панкреаса назначается голодание (только при диагностированной острой форме заболевания). Его длительность должна составлять от 1 до 3 дней. Начиная с четвертого дня, в рацион можно вводить овощное пюре, нежирные бульоны и жидкую кашу на воде или разведенном молоке.
Для уменьшения болей при панкреатите на больное место необходимо наложить холодный компресс
Если боль очень сильная, допускается применение лекарственных средств из группы спазмолитиков на основе дротаверина («Но-шпа», «Спазмол», «Спазмонет»). Принимать эти препараты можно до 3 раз в день. Разовая дозировка – 40-80 мг (1-2 таблетки). Спазмолитики снимают спазм гладкомышечных волокон, расслабляют стенки органов и сосудов, уменьшают интенсивность болей. Без консультации специалиста принимать средства данной группы можно не дольше двух дней.
Препарат Спазмонет
Важно! При выраженном рвотном рефлексе «Но-шпа» может использоваться в инъекционной форме для внутривенного и внутримышечного введения. Если больной не страдает диареей, можно использовать спазмолитики в форме ректальных суппозиториев, например, «Папаверин» (по 1 свече 2 раза в день в прямую кишку).
Препарат Папаверин в форме свечей
Можно ли пить во время обострения?
Некоторые советуют в период обострения панкреатита отказываться от потребления жидкостей, так как вода и другие напитки повышают давление на гладкую мышцу, располагающуюся на внутренней поверхности двенадцатиперстной кишки (сфинктер Одди), что приводит к усилению болей. Такая мера считается оправданной только в том случае, если у больного отсутствуют признаки обезвоживания: сухость губ, бледность кожи, посинение участков кожи под глазами. Обезвоживание развивается на фоне многократной и обильной рвоты, поэтому при подобной симптоматике отказываться от потребления жидкостей ни в коем случае нельзя.
Врачи советуют в период обострения употреблять столовую гидрокарбонатно-натриевую воду, например, «Нарзан» или «Ессентуки» (№ 4 и № 17). Делать это нужно за 1-1,5 часа до приема пищи. Лечебная доза на один прием составляет от 100 до 300 мл. Перед употреблением воду необходимо подогреть до температуры 36°-38°: употребление холодных блюд и напитков при острых воспалительных процессах в тканях поджелудочной железы может спровоцировать усиление имеющихся симптомов.
Вода Ессентуки №4
Видео: Как снять приступ панкреатита
Советы врачей по питанию
Для снижения нагрузки на воспаленную железу и восстановления поврежденных тканей больным назначается диета № 5 по Певзнеру. Все блюда при острой форме болезни должны подаваться в протертом, пюреобразном или кашицеобразном виде. После купирования воспаления такого питания придется придерживаться еще в течение нескольких месяцев, чтобы не спровоцировать рецидив заболевания. Температура подаваемых блюд и напитков должна быть около 36°. Ниже перечислены продукты, которые можно употреблять во время лечения панкреатита и других патологий панкреаса.
Стол №5 по Певзнеру
Фрукты и овощи
При остром воспалении фрукты и овощи можно есть только в запеченном или отварном виде. Полезны краснокочанная капуста, томаты, болгарский перец, свекла. Овощи с большим содержанием крахмала (картофель и морковь) можно включать в меню не чаще 2-3 раз в неделю. Репчатый лук необходимо пассировать без добавления масла, тушить или отваривать. После купирования острого воспаления в рацион можно добавить огурцы, но перед употреблением с них необходимо снимать кожуру. Выбирать лучше гладкие сорта, так как в пупырчатых огурцах больше семян, раздражающих стенки желудочно-кишечного тракта.
Разрешенные фрукты и ягоды при панкреатите
Из фруктов основными продуктами должны стать яблоки и груши. Допускается употребление бананов в виде суфле, небольшого количества мандаринов и апельсинов. Дыни, хурма, виноград при панкреатите запрещены, так как они содержат много сахара и вызывают процессы брожения.
Запрещенные овощи при панкреатите
Разрешенные овощи при панкреатите
Мясо и рыба
Мясо можно употреблять в мелко нарезанном виде, в виде запеканок, мясного суфле или пюре. Для готовки следует использовать нежирные сорта: говяжью вырезку, крольчатину, филе курицы и индейки. 1 раз в 10 дней можно включать в меню свинину и баранину, но злоупотреблять этими видами мяса не следует, так как количество жира в них почти в 2 раза больше, чем в телятине и говядине. Перед приготовлением мясо необходимо вымочить в холодной воде и удалить с него жир, пленки и шкуру.
Рыбу и морепродукты исключать из рациона также не следует, но предпочтение следует отдавать нежирным сортам, к которым относятся:
- треска;
- хек;
- тунец;
- минтай;
- палтус;
- навага.
Рыба при панкреатите
Форель, скумбрию, семгу и другие виды с большим содержанием жирных кислот можно употреблять не чаще 1 раза в 1-2 недели.
Важно! В период обострения мясные и рыбные бульоны должны быть исключены из рациона больного на 10 дней.
Молочная продукция и яйца
Больному разрешается употреблять нежирные молочные продукты: пастеризованное молоко с жирностью от 1,5 до 2,5 %, простоквашу, кефир, творог. Сметана разрешается только в качестве заправки в первые блюда (не более 1 чайной ложки в день). Цельное молоко, сливочное масло, ряженка и другие жирные продукты из молока из меню полностью исключаются.
Диета при хроническом и остром панкреатите
Яйца можно употреблять любые, но количество желтка не должно превышать 1 штуку в день. Если для приготовления порции омлета требуется 2 яйца и больше, необходимо использовать только белок.
Кондитерские изделия
В небольших количествах допускается потребление мармелада, пастилы, зефира, суфле, приготовленных из натурального агар-агара и пектина. Отлично, если в состав будут добавлены экстракты морских водорослей – они положительно влияют на ферментативную активность поджелудочной железы и помогают наладить синтез важнейших гормонов. В качестве десерта к чаю можно использовать затяжное печенье, галеты, ржаные сухари.
Хлебобулочная продукция
Свежий хлеб при любой форме панкреатита запрещен. Больному разрешается хлеб из пшеничной муки, сухой бисквит, выпечка без добавления дрожжей, черный хлеб. Изделия с отрубями, а также приготовленные с добавлением обдирной муки, могут спровоцировать брожение в кишечнике, вздутие, тяжесть, поэтому их в рацион лучше не вводить.
Диета при обострении хронического панкреатита
Лечение препаратами
Медикаментозная коррекция показана после купирования острого воспалительного процесса и может включать в себя различные группы препаратов, главными из которых являются пищеварительные ферменты. Это основа заместительной терапии, так как недостаточная выработка ферментов – одно из главных проявлений заболеваний панкреаса. Препараты данной группы обладают низкой системной абсорбцией и действуют только в просвете кишечника. Пищеварительные ферменты, используемые для лечения хронического панкреатита, а также схема их использования, приведены в таблице.
Важно! Применять средства из группы пищеварительных ферментов нельзя в период острого течения заболевания.
Видео — Советы врача по лечению панкреатита
Дополнительная терапия
Для симптоматического лечения в состав лечебной схемы могут включаться следующие группы лекарств:
- противорвотные средства («Мотилиум», «Церукал»);
- препараты, снижающие секрецию желудочного и панкреатического сока («Омепразол», «Омез»);
- ветрогонные лекарства на основе симетикона при вздутии и метеоризме («Эспумизан»);
- слабительные средства при запорах («Лактулоза», «Дюфалак»);
- препараты для нормализации стула при диарее («Диара», «Лоперамид»).
Для восстановления работы кишечника и профилактики дисбактериоза могут использоваться эубиотики, например, «Хилак Форте».
Заболевания поджелудочной железы – патологии, требующие своевременной диагностики и лечения. В домашних условиях поставить точный диагноз и определить причину эпигастральных болей невозможно, поэтому самолечение при симптомах панкреатита недопустимо.
Источник
 Чтобы понять, как восстановить поджелудочную железу, надо разобраться в механизмах, приводящих к ее повреждению. Этот орган выполняет 2 основные функции. Железистой тканью вырабатываются ферменты, необходимые для пищеварения. А в бета-клетках происходит синтез инсулина (это гормон, необходимый для усвоения глюкозы тканями). Возможность нормализации этих функций неодинакова. Очень важно и то, насколько сильно повреждены ткани железы, и какой основной фактор послужил причиной болезни.
Чтобы понять, как восстановить поджелудочную железу, надо разобраться в механизмах, приводящих к ее повреждению. Этот орган выполняет 2 основные функции. Железистой тканью вырабатываются ферменты, необходимые для пищеварения. А в бета-клетках происходит синтез инсулина (это гормон, необходимый для усвоения глюкозы тканями). Возможность нормализации этих функций неодинакова. Очень важно и то, насколько сильно повреждены ткани железы, и какой основной фактор послужил причиной болезни.
Может ли поджелудочная железа самовосстанавливаться?
Поджелудочная железа находится в верхних отделах живота, она расположена несколько ниже желудка. Ее головка обращена вправо, в сторону печени, а хвост − влево. Через всю железу проходит панкреатический проток, по которому пищеварительный сок выделяется в просвет двенадцатиперстной кишки.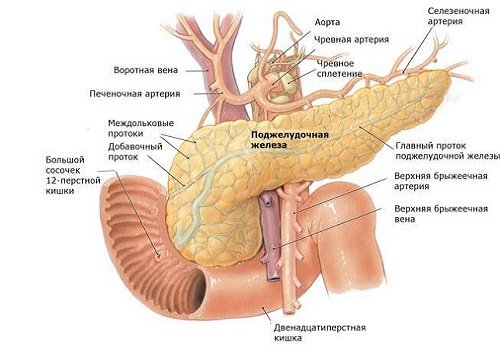
Клетки поджелудочной железы, отвечающие за выработку ферментов и гормонов, являются высоко дифференцированными. Они закладываются у ребенка внутриутробно и, к моменту, когда железа сформирована, теряют способность к делению. Поэтому потеря их в результате гибели является необратимой.
Но клетки при болезни могут не погибать, а повреждаться. Если действие повреждающего фактора прекратилось, на клеточном уровне запускаются процессы регенерации. И несмотря на то что восполнения погибших панкреатоцитов не происходит, оставшиеся могут снова начать работать «в полную силу». Поэтому вполне справедливо утверждение, что поджелудочная железа способна самовосстанавливаться.
Быстро или медленно будет происходить нормализация работы поджелудочной железы, зависит от состояния организма, а также от настроя самого пациента. Восстановлению можно помочь, соблюдая диету и другие рекомендации врача. Иногда, если погибло большое количество клеток, полностью восстановить работу органа невозможно, и развивается ферментативная или инсулиновая недостаточность, требующая приема поддерживающей терапии пожизненно.
Восстановление после панкреатита
Восстановление поджелудочной железы после панкреатита возможно, если заболевание диагностировано на ранних стадиях. Это заболевание вызвано воспалением из-за проникновения в проток железы микроорганизмов из кишечника. А также причиной могут быть паразиты лямблии.
Иногда панкреатит развивается вследствие холецистита. Выводной проток поджелудочной железы открывается в просвет кишки через то же самое отверстие, что и желчный проток. Поэтому при воспалении желчного пузыря микробы могут распространиться и в поджелудочную железу.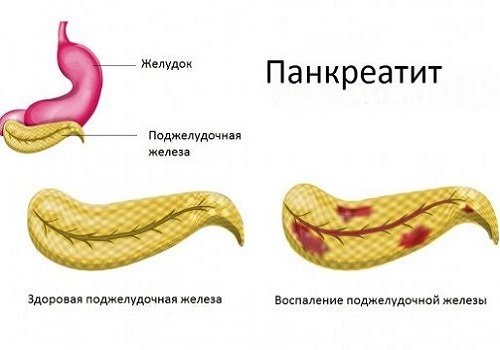
Панкреатит протекает в острой или хронической форме. Они довольно сильно различаются по своей природе. Поэтому рекомендации, позволяющие нормализовать работу поджелудочной железы при остром и хроническом панкреатите, отличаются. Но и в том, и другом случае на быстрый эффект рассчитывать не стоит.
Как восстановить работу ПЖ при остром панкреатите?
Это заболевание обычно развивается внезапно, течет тяжело, и его лечение необходимо проводить в хирургическом отделении. У больного появляется выраженная боль в левом подреберье, тошнота, рвота, вздутие живота, повышение температуры.
Причиной может быть прием большого количества «тяжелой» пищи: жареного, жирного, острого, кислого. Иногда острый панкреатит развивается в результате алкогольного поражения. Одна из самых тяжелых форм острого панкреатита – панкреонекроз, наиболее часто развивается на фоне запоя.
В механизме развития острого панкреатита большую роль играют собственные ферменты. Пища или алкоголь, действуя раздражающе, усиливают секрецию панкреатического сока повышенной вязкости. Если его отток затруднен за счет спазма или повышенного давления в двенадцатиперстной кишке, он застаивается внутри самой железы, запуская процесс «самопериваривания» ткани.
Состояние это очень тяжелое. Чтобы вывести из него больного, в начальном периоде необходим полный отказ от еды на несколько дней. Разрешен прием небольшого количества теплой воды. Это необходимо для того, чтобы железа временно перестала вырабатывать панкреатический сок. С этой же целью назначают специальные препараты из групп М-холинолитиков, спазмолитиков, блокаторов ферментов. Если часть поджелудочной железы разрушена, иногда приходится идти на операцию резекции (удаление части) поджелудочной железы, чтобы убрать некротизированные участки.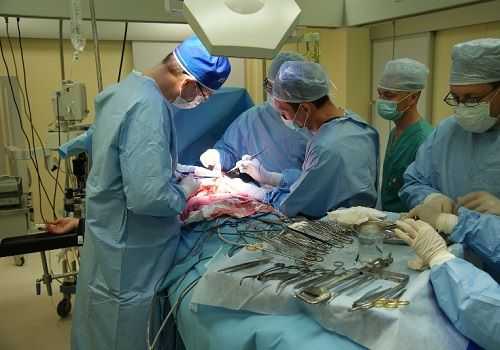
При благополучном течении острого панкреатита рацион больного постепенно расширяется, сначала за счет максимально щадящей диеты. Потом пациент постепенно переводится на общий стол. Чтобы восстановление после острого панкреатита прошло успешно, необходимо есть дробно и маленькими порциями. Это помогает поджелудочной железе – стимулирует нормальную выработку панкреатического сока и предотвращает его застой.
Существует еще одна форма острого панкреатита – лекарственный. Он может развиться на фоне приема антибиотиков, мочегонных, таблеток от давления из группы ингибиторов АПФ и некоторых других лекарств. Клинические проявления схожи с обычным панкреатитом. Но для восстановления необходима, помимо прочих мер, отмена препарата, применение которого вызвало заболевание. Иногда лекарственный панкреатит протекает в форме хронического.
Восстанавливается ли поджелудочная железа при хроническом панкреатите?
Хронический панкреатит течет более мягко, но его последствия не легче. Это связано с тем, что он может долго проявляться минимальными симптомами (отрыжка, тяжесть в животе, аэроколия – скопление газа в кишечнике). Существующее воспаление разрушающе действует на ткань железы.
Иногда при заболевании возникают обострения, протекающие в виде приступа сильных болей с тошнотой, рвотой. Эти приступы напоминают острый панкреатит, но не сопровождаются массивным выходом ферментов в ткань железы.
Механизм развития острого панкреатита схож с хроническим, но повреждающие факторы действуют слабее и более длительное время. Поэтому при появлении симптомов часто выявляются выраженные изменения в поджелудочной железе диффузного характера. Чтобы серьезно говорить о восстановлении при хроническом панкреатите, необходимо знать основные, вызывающие болезнь причины:
Устранение этих факторов создаст условия для восстановления ПЖ. Чем раньше проблема выявлена, тем на лучшее восстановление можно рассчитывать. Важен полный отказ от вредных привычек, а также любых чрезмерностей в еде. Некоторые продукты следует полностью исключить из питания. При функциональных расстройствах иногда назначаются специальные медикаменты (Иберогаст, Тримедат, Дюспаталин, Но-Шпа).
Существуют формы панкреатита, практически не поддающиеся восстановлению. Это аутоиммунный и наследственный панкреатит, а также развивающийся на фоне муковисцидоза. Но и при этих формах соблюдение диетических и других рекомендаций врача необходимо, чтобы пациент мог максимально долго жить нормальной жизнью.
Как восстановить ПЖ при нарушении эндокринной функции?
При гибели бета-клеток снижается синтез инсулина – гормона, отвечающего за усвоение клетками глюкозы. В результате она накапливается в крови, оказывая разрушающее действие на органы. Излишки глюкозы выводятся с мочой, а клетки и ткани страдают от энергетического голода.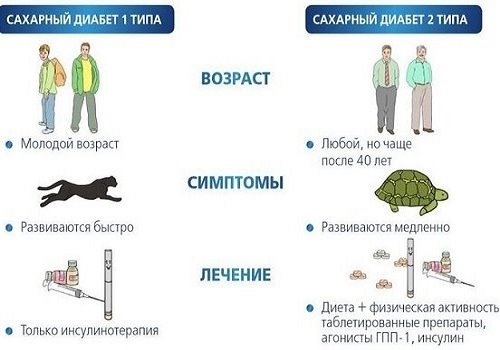
Это заболевание называется сахарный диабет. Он по своей природе разнороден – выделяется несколько его типов. Самые распространенные:
Если клетки не погибли, а сахарный диабет развился на фоне ожирения, избытка легко усваиваемых углеводов в рационе или из-за инсулинорезистентности, то диета, физкультура и снижение веса могут поднять чувствительность рецепторов к инсулину. Количество секретирующих бета-клеток увеличить невозможно. По крайней мере, в арсенале официальной медицины пока нет такого средства, иначе в мире бы уже не осталось ни одного диабетика. Можно несколько улучшить функцию этих клеток, нормализовав уровень глюкозы в крови, так как ее избыток токсичен.
В альтернативной медицине аюрведе предлагают системы оздоровления организма, способствующие снижению уровня сахара в крови. Но они тоже касаются в первую очередь больных 2 типом диабета.
Восстановление железы после алкоголя
Алкогольное поражение поджелудочной железы может быть в разных формах – хронический или острый панкреатит, а также – панкреонекроз. Поэтому восстанавливать поджелудочную железу необходимо в зависимости от характера ее поражения.
Но обязательным условием должен быть полный отказ от алкоголя, в любых, даже минимальных, дозах. Бесполезно лечить заболевание, не устранив его причину. Сколько по времени займет этот процесс, зависит от глубины поражения. Если в результате алкогольного поражения погибла значительная часть клеток, ферментативная недостаточность может остаться на всю жизнь.
Как восстановить железу после операции?
Операция на поджелудочной железе может проводиться по поводу злокачественной или доброкачественной опухоли, при травме живота с повреждением органа, а также при панкреонекрозе. Любая операция на железе очень травматична. Ситуация может усугубиться тем, что больной получает предоперационную химиотерапию или страдает алкоголизмом, и поэтому организм оказывается истощен. Период реабилитации делится на несколько подпериодов:
Возврат к обычному образу жизни возможен примерно через полгода, но рекомендации по правильному питанию и образу жизни, а также воздержание от алкоголя необходимо соблюдать пожизненно.
Народные средства для восстановления поджелудочной железы
Использование народных методов при заболевании поджелудочной железы одновременно со средствами официальной медицины позволяет ускорить процесс восстановления, укрепить защитные силы организма. Необходимо помнить, что травы по своему воздействию иногда равны по силе лекарствам, поэтому соблюдение дозировки, режима приема, учета показаний и противопоказаний являются обязательными.
Приобретать травы надо в аптеках или специализированных магазинах здоровья. Если врач не рекомендовал иначе, при использовании необходимо придерживаться инструкции на упаковке.
Из народных средств известны и хорошо себя зарекомендовали: иван-чай, корень петрушки, девясил, трава пастушьей сумки, корень алтея, аира, лапчатка и многие другие. Есть и менее традиционные средства: прием внутрь свежевыжатого сока картофеля или настоя мумие алтайского.
Диета и рацион для восстановления ПЖ
Для восстановления поджелудочной железы назначают различные диеты – в зависимости от остроты и давности заболевания. Но всегда необходимо соблюдать принцип рациональности и полноценности питания. Рацион должен содержать белки, жиры, углеводы, достаточное количество витаминов и микроэлементов. Он должен способствовать укреплению иммунитета.
В остром периоде, как уже говорилось, в стационаре используется диета 0 или 1 стола по Певзнеру. Это жидкая (0 стол) или максимально протертая пища (стол 1). В домашних условиях готовить ее обычно нет необходимости. Дома пациенты должны придерживаться рекомендаций, соответствующих 5п столу. Список разрешенных продуктов:
- фруктовые, молочные или вегетарианские супы без поджарки,
- рисовая, манная, гречневая каша на воде, макароны,
- нежирные сорта мяса и рыбы,
- из овощей: кабачки, цветная и пекинская капуста, морковь, картофель, свекла – в отварном и протертом виде,
- сладкие фрукты и ягоды в запеченном виде,
- белый подсушенный («вчерашний») хлеб, пресные галеты и постные бисквиты.
Не рекомендуется жареная, копченая, соленая пища, специи, жирные сорта мяса и рыбы, наваристые бульоны. Из каш запрещены: пшенная, перловая, кукурузная и ячневая. Но также следует отказаться от бобовых культур, томатов и баклажанов, дрожжевого и ржаного хлеба, кислых фруктов.
Необходимость чистки ПЖ для восстановления функций
Понятие «чистки» того или иного органа для его оздоровления распространено в быту довольно широко. Его предпосылкой служит представление о болезни, как следствии «зашлакованности» организма. «Очищаться от шлаков» стало модным.
Это представление и верно, и нет. С одной стороны, медицина знает не так уж и много примеров, когда у человека были бы обнаружены «шлаки», ну разве что конкременты. С другой стороны, если к понятию чистки отнестись как к возврату в здоровый образ жизни, то улучшения самочувствия при болезни добиться вполне возможно.
И также под чисткой можно понимать использование при хроническом панкреатите средств из арсенала народной медицины в виде оздоровительных курсов. Хорошие отзывы имеются от приема настоя лаврового листа, овощных соков, гречневой крупы, замоченной в воде или кефире на несколько часов (с вечера).
Как восстановить ферменты поджелудочной железы?
Если в результате патологического процесса развилась внешнесекреторная недостаточность, у больного появляются признаки нарушения пищеварения – отрыжка, вздутие живота, понос, снижение веса. Помочь в подобных ситуациях могут ферментные препараты. Принимать их следует одновременно с пищей, в них содержатся энзимы, необходимые для пищеварения. Они компенсируют недостаток собственных пищеварительных соков.
Одним из самых известных препаратов является Креон. Есть более дешевые его аналоги и препараты со сходным действием: Мезим, Панкреатин, Панзинорм. Но при выборе препарата цена – не главное. Главное – доказанная эффективность. А также обращайте внимание на количество действующего вещества в одной таблетке.
Следует помнить, что восстановление поджелудочной железы реально, если в результате патологического процесса нарушена функция секретирующих клеток, но они не погибли. Тогда диета, отказ от вредных привычек и правильное лечение будут способствовать восстановлению. Если же развилась функциональная недостаточность, может потребоваться пожизненный прием замещающих препаратов.
Тест: на определение риска сахарного диабета 2 типа

Источник

