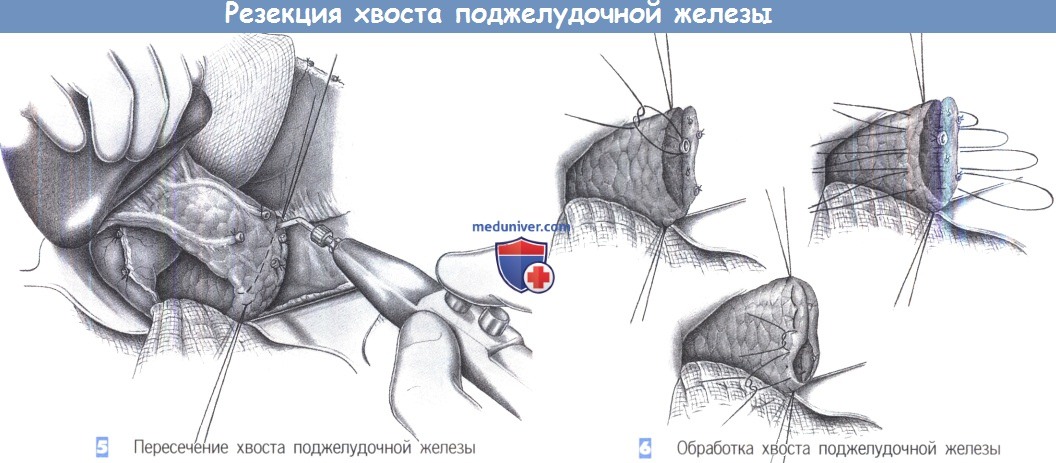
Что такое холедох в поджелудочной железе
Треть вызовов скорой помощи в России связано с обострениями ЖКБ. Из них в 20% случаев патология вызвана нарушением проходимости и воспалением желчных протоков. Диагностика и лечение заболеваний желчевыводящих путей затруднена из-за особенностей анатомического строения, высокой угрозы травмирования. Обычно все вмешательства проводятся на самом крупном образовании – общем желчном протоке (ОЖП) или холедохе.
Особенности строения
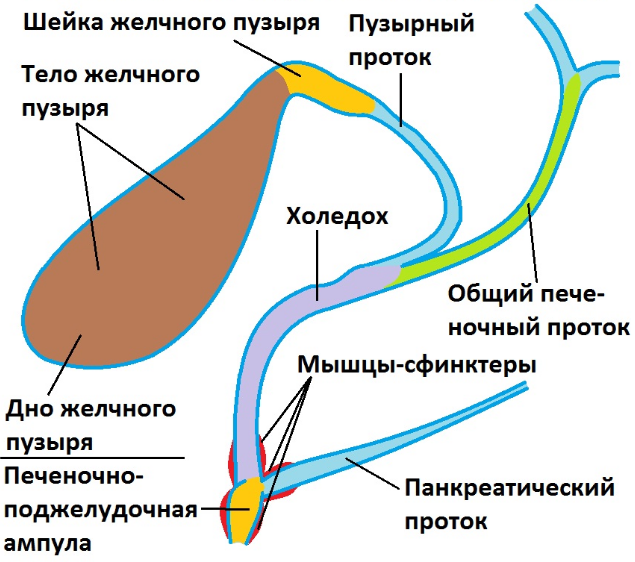
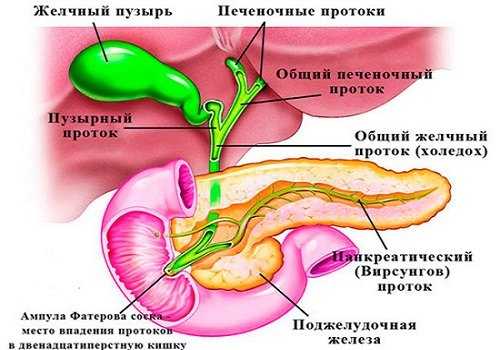
Для объяснения, что такое холедох в желчном пузыре и остальных органах билиарной зоны, можно подобрать иллюстрацию, сравнив его с рекой, в которые впадают остальные желчевыводящие каналы. Секрет печени по правому и левому печеночному протоку попадает в общий печеночный проток, или гепатикохоледох длиной 3–5 см.
От места слияния общего печеночного пути и пузырного протока, который идет от желчного пузыря, начинается холедох. Его протяженность колеблется от 5 до 12 см. Толщина стенок – 1 мм. Наиболее важный показатель – это диаметр, который в норме составляет 5–7 мм. Расширение свидетельствует о нарушении проходимости или полной обструкции протока. Увеличение ширины холедоха является нормой после удаления желчного пузыря. Внутренний диаметр в этом случае равен 9–11 мм.
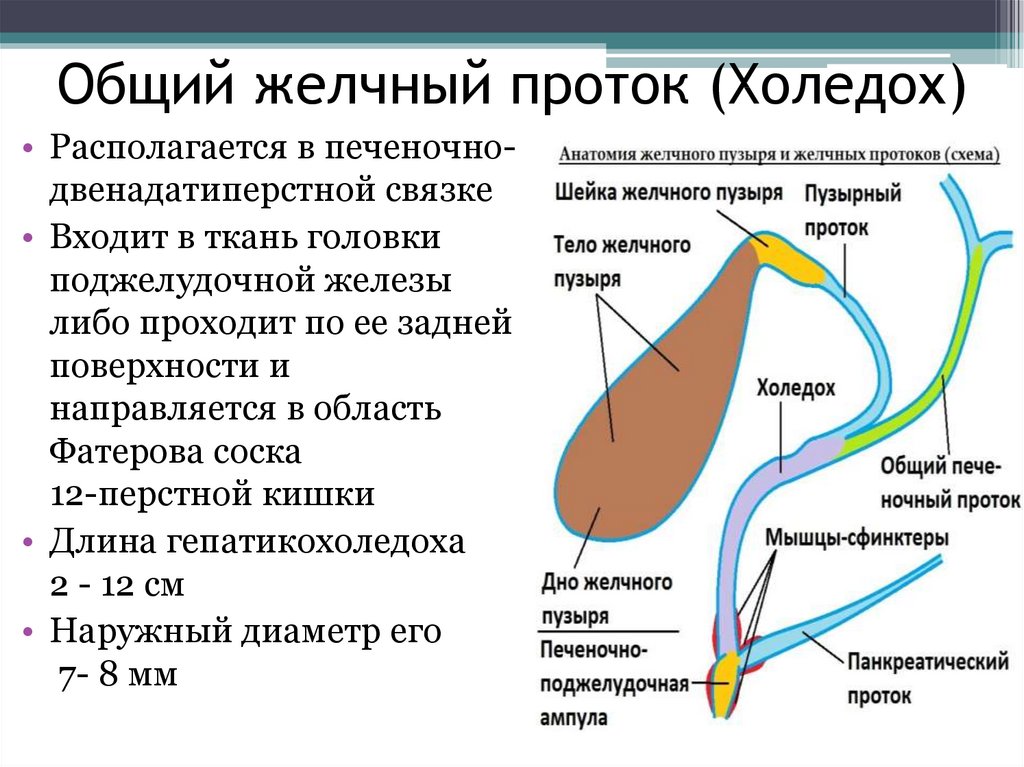
Условно выделяют несколько отделов холедоха:
- Супрадуоденальная часть расположена в брюшной полости, хорошо визуализируется. Длина отдела составляет 4–5 см. Именно в этом месте чаще всего проводятся хирургические манипуляции при лечении патологий желчного протока.
- Ретродуоденальная часть холедоха проходит за двенадцатиперстной кишкой и расположена глубоко в забрюшинной клетчатке.
- Панкреатический отдел занимает около 3 см. В этом месте проток проходит по задней стенке поджелудочной железы или погружен в нее. Второй вариант строения встречается в 90% случаев. При патологиях поджелудочной железы, которые сопровождаются увеличением ее объема, из-за сдавливания значительно уменьшается просвет протока.
- Дуоденальная часть длиной 1,5 см находится в стенке дуоденальной кишки. Тут холедох взаимодействует с протоком Вирсунга или панкреатическим. Здесь же находится сфинктер Одди, который регулирует поступление желчи в кишечник.
У 55% людей ОЖП и канал поджелудочной железы образуют печеночно-поджелудочную (фатерову) ампулу, которая открывается в двенадцатиперстную кишку через дуоденальный сосочек. Наблюдаются варианты анатомического строения этой зоны, которые входят в пределы нормы. В 33% случаев ампула отсутствует. У 3% людей протоки входят в кишечник с интервалом до 5 мм. У 8% – панкреатический путь входит в ОЖП на значительном расстоянии от его окончания.
Значение печеночно-поджелудочной ампулы велико. Камни холедоха могут повреждать или полностью перекрывать ход поджелудочной железы, вызывая острый панкреатит.
Движение желчи обеспечивается внутренним давлением, сокращением желчного пузыря и сфинктеров. Вопрос о перистальтике стенок холедоха остается открытым. Сфинктеры препятствуют обратному движению жидкости из дуоденальной кишки.
Патологии ОЖП
Расширение холедоха и утолщение его стенок – признаки заболевания, которые определяются с помощью УЗИ. Если внутренний диаметр увеличен, значит в просвете канала возникло препятствие:
- конкремент;
- стриктура, образованная после травмы, воспалительного процесса;
- образования: кисты, опухоли;
- паразиты;
- стеноз дуоденального сосочка, спазм сфинктера Одди.

Застой желчи расширяет холедох, изменяя его нормальные размеры. Это приводит к возникновению воспалительного процесса – холангита.
Холедох может быть расширен на 4 мм, когда удален желчный пузырь. ОЖП берет на себя часть функций исключенного органа, позволяет накапливать желчь, значит и сохранять нормальные процессы пищеварения.
Расширение желчного протока
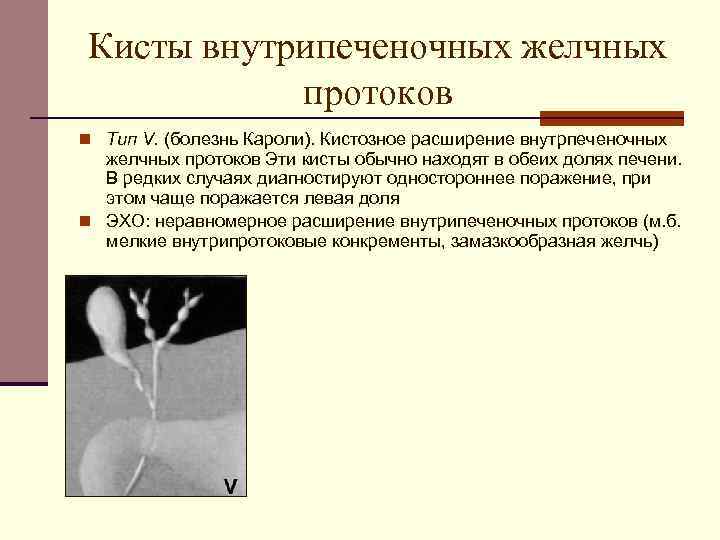
К врожденным заболеваниям протока относят болезнь Кароли и кистозные образования. Первая патология характеризуется значительным расширением просвета протока в отдельной части, что приводит к застою желчи, образованию камней, холангиту. Основной причиной болезни Кароли считают наследственный фактор. Заболевание проявляется в виде тупых болей в правом подреберье, осложняется увеличением печени, циррозом. Болезнью Кароли чаще страдают мужчины (75%).
Киста холедоха
Расширение ОЖП с фиброзной тканью чаще встречается при определенном строении желчевыводящих путей: когда панкреатический проток впадает в холедох. Влияние ферментов поджелудочной железы приводит к перерождению эпителия, а значит и развитию кисты. Основные симптомы заболевания:
- желтуха;
- болевой синдром;
- объемное образование в животе.
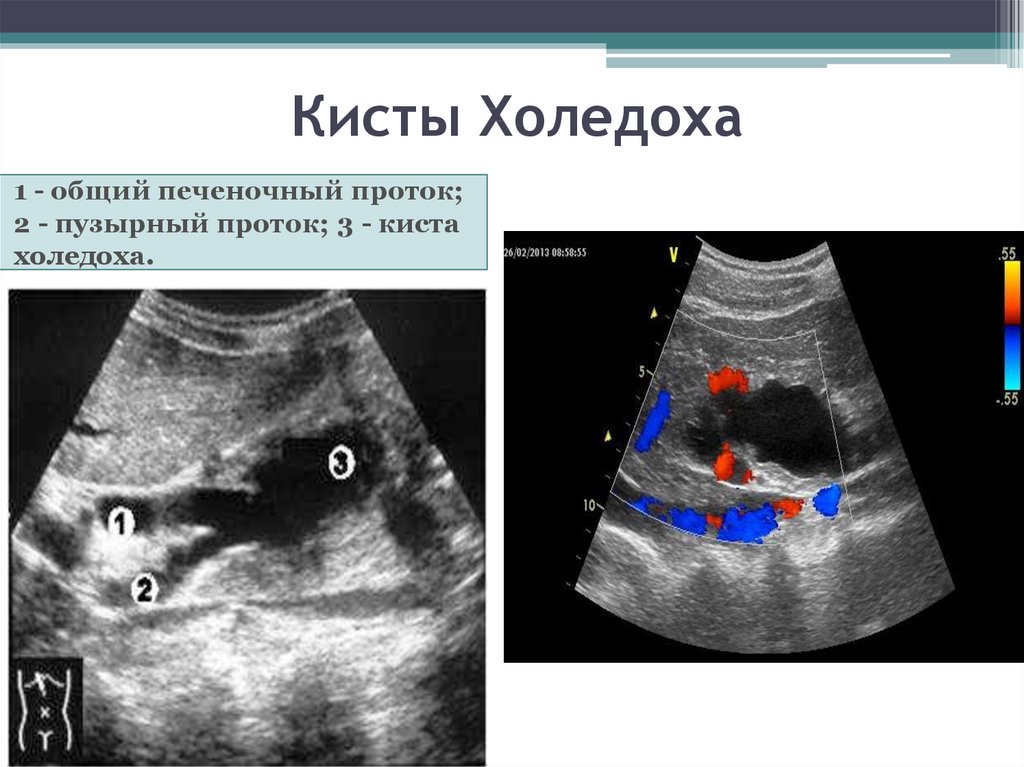
Кисты могут перерождаться в карциному, злокачественную опухоль. При проявлении клинических симптомов доброкачественное образование удаляют.
Желчнокаменная болезнь
В ОЖП образуются коричневые смешанные конкременты с содержанием холестерина, билирубина и примесью других минералов. Этот процесс называется холедохолитиазом. К причинам относят проникновение инфекции из двенадцатиперстной кишки, нарушение проходимости протока, застой желчи. Камни из желчного пузыря могут мигрировать и вызвать обструкцию ОЖП.

К рискам возникновения ЖКБ относят гормональные сбои, наследственный фактор, многократную беременность, инфекцию, преобладание в рационе пищи с высоким содержанием холестерина. Заслуженный врач России, доктор медицинских наук Н.В. Мерзликин в комментариях к статье «Методы лечения холедохолитиаза» отмечает, что у 20% больных ЖКБ начинают образовываться камни в желчном протоке.
В 10–20% случаев конкременты не проявляют себя клинически. На УЗИ будет видно увеличение размеров холедоха. К основным проявлениям заболевания, осложненного механической желтухой, относят:
- диспепсия;
- боль может быть постоянной, в виде приступов колики, иногда отсутствует;
- кожный зуд;
- кал имеет светлый цвет, моча темнеет и пенится;
- окрашивание кожи и склер глаз;
- умеренное снижение массы тела;
- умственное и физическое истощение, головные боли.
Приступ печеночной колики провоцируют погрешности в диете, тряская езда, тяжелые физические нагрузки, стрессовые ситуации.
При возникновении симптомов холедохолитиаза проводится хирургическое или медикаментозное лечение. Удаление 90% камней выполняют с помощью механической и ударно-волновой литотрипсии. Для восстановления проходимости ОЖП и сфинктера Одди устанавливают эндопротез.
В течение 5 лет проявляется рецидив ЖКБ у 40% людей. Альтернативой оперативного вмешательства является лекарственная терапия препаратами с желчными кислотами, которую рекомендуют для растворения холестериновых конкрементов небольшого размера.
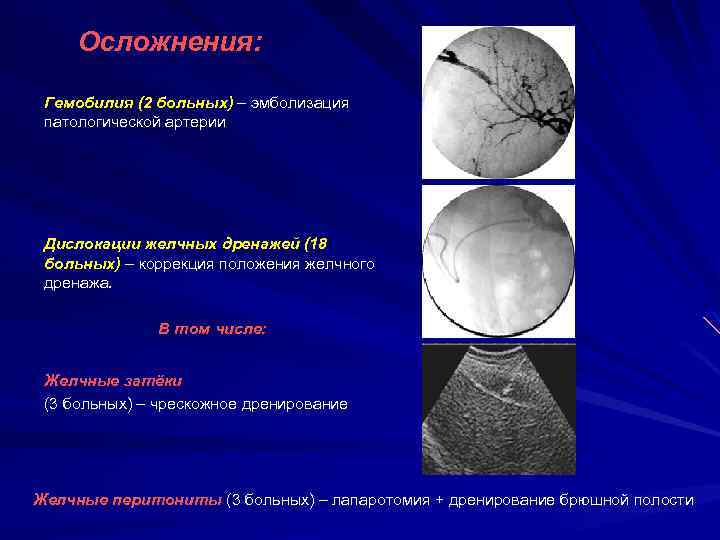
Гемобилия
При возникновении кровотечения в печени или желчном пузыре появляется угроза нарушения проходимости ОЖП из-за скопления сгустков крови. Данное заболевание возникает как патологическое осложнение пункции печени, травм, варикозного расширения вен, деструктивного холецистита.
Пациент начинает жаловаться на тупую боль в правом боку, отдающую в спину. Гемобилия сопровождается увеличением печени. Диагноз подтверждается УЗИ, МРТ. Лабораторные анализы покажут наличие крови в кале.
Холангит
Воспаление ОЖП обычно вызвано повреждением эпителия конкрементами, проникновением инфекции. К характерным симптомам холангита относят желтуху, повышение температуры тела, сильный болевой синдром, спутанность сознания. Острая обтурационная форма болезни наиболее опасна. В этом случае необходима скорая медицинская помощь.
Лечение включает прием антибиотиков. Тяжелое состояние больного требует проведение декомпрессии желчных протоков любыми способами. Дренирование выполняется с помощью эндоскопа или чрескожной, чреспеченочной пункции. В первом случае летальность доходит до 10%, во втором – до 40%.

Хроническая форма холангита проявляется в виде повторяющихся приступов или вялотекущего воспаления со стертой симптоматикой. Активный инфекционный процесс может подняться далее по билиарному дереву.
Травмы общего желчного протока
Во время проведения холецистэктомии в 1 случае из 400 повреждается структура холедоха. Основные травмы:
- инфицирование;
- стриктуры;
- перфорации, свищи.
Лечение травм может быть хирургическим и эндоскопическим. В первом случае – это ушивание раны, операция по удалению стриктуры и создание анастомоза с двенадцатиперстной кишкой, пластика билиарного дерева.
Лечение может проводиться во время эндоскопии. В область сужения вводят специальный баллон, который раздувают до 8 мм на 5–20 минут. Процедура болезненная, из-за большого количества нервных окончаний в ОЖП, поэтому применяют разные виды обезболивания. Когда проток достаточно расширен, устанавливают съемный катетер сроком до одного года.
Заражение паразитами
Глистные инвазии нарушают проходимость ОЖП и работу всего билиарного тракта. Паразиты вырабатывают канцерогены и токсины, влияют на ДНК клеток слизистой. В отсутствии своевременного лечения развиваются злокачественные опухоли. Патология чаще встречается в странах Азии.
Методы исследования
Основными методами диагностики патологии холедоха является УЗИ и МРТ. В сложных случаях используют инвазивные способы обследования.
Точность ультразвукового исследования составляет 95%. У больных с непроходимостью желчевыводящих протоков удается выявить причину в 60% случаев. Стандартная компьютерная томография (КТ) позволяет отличить холестериновые камни от конкрементов, содержащих кальций.
Магнитно-резонансная томография дополняет результаты УЗИ без необходимости введения контрастного вещества или эндоскопа. Метод применяют у пациентов со сложным строением желчных протоков.
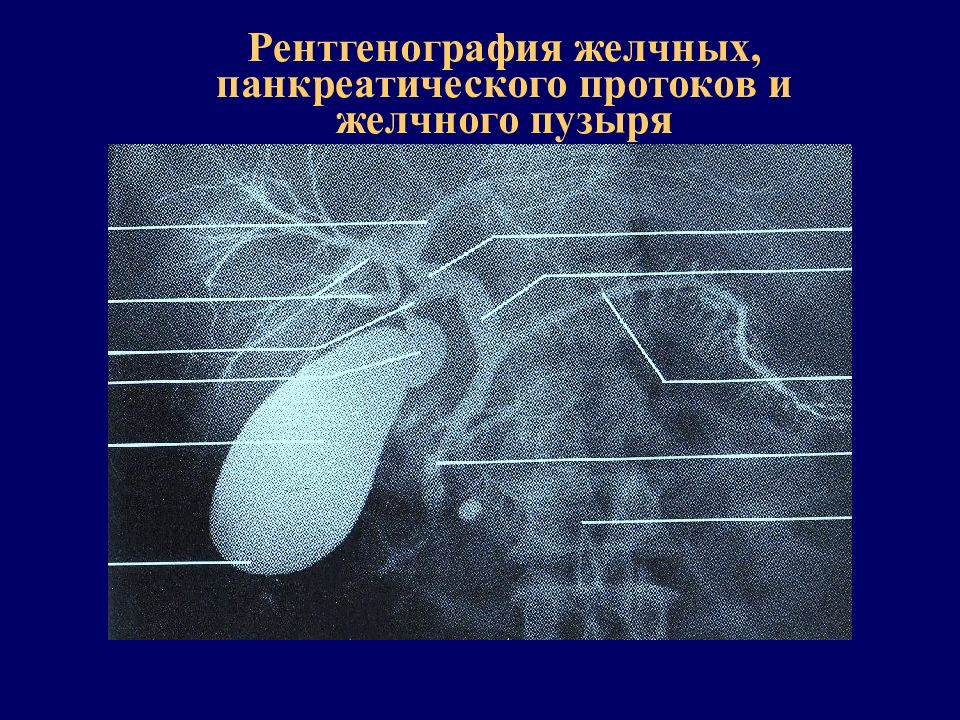
Рентгенография
При нарушении оттока желчи важно выявить морфологические и функциональные изменения желчных протоков. Для этой цели выполняют рентгенографию. Существует три основных способа:
- холеграфия;
- холангиография;
- холецистография, исследование состояния желчного пузыря.
Все методы объединяет одно условие: необходимость введения в желчные протоки рентгеноконтрастного вещества. При холангиографии раствор вводится опосредованно: перорально, внутривенно, внутримышечно. Небольшая часть препарата выводится почками, основная доза поглощается печенью и попадает в желчь.
Для проведения холангиографии контрастное вещество вводится напрямую в желчные протоки. В зависимости от способа введения препарата различают четыре типа процедуры:
- ретроградная панкреатохолангиография;
- чрескожная чреспеченочная;
- интраоперационная;
- постоперационная.
Для проведения ретроградной панкреатохолангиографии используется эндоскоп. Прибор вводится в двенадцатиперстную кишку, через фатеров сосочек вводят контрастное вещество. Иногда панкреатохолангиографию совмещают с механической литотрипсией: разрушением конкрементов. Во время обследования эндоскопист может провести катетеризацию холедоха для дренирования или введения лекарств. Панкреатохолангиография проходит успешно у 80–90% больных. Если метод не дает результата, применяют чрескожную чреспеченочную холангиографию.
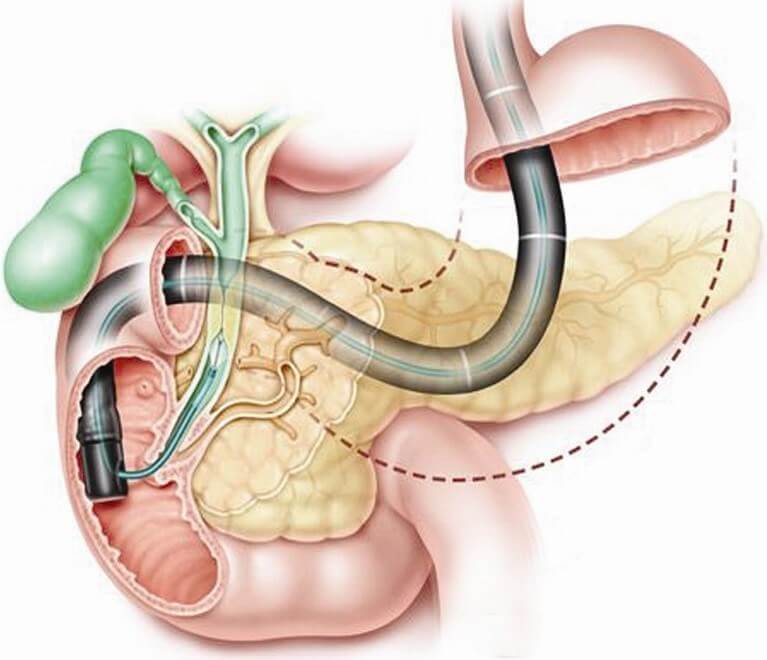
Этот вид обследования проводится после анестезии. В области восьмого межреберья делают прокол сверхтонкой иглой в один из печеночных каналов. В область протоков поступает до 60 мл контрастного вещества. При расширенных желчных путях внедрение иглы происходит удачно у 100% пациентов. При узких – у 80%. Чреспеченочная холангиография позволяет провести лечебные процедуры, установить дренаж протоков. Серьезными осложнениями этого метода обследования являются истечение желчи и крови в брюшную полость, гемобилия, ранения близлежащих органов пищеварительной системы.
Интраоперационная холангиография выполняется во время операции перед инструментальным обследованием желчных протоков. У 50% пациентов позволяет получить точную информацию о состоянии желчных протоков и не проводить их ревизию инструментальными методами.
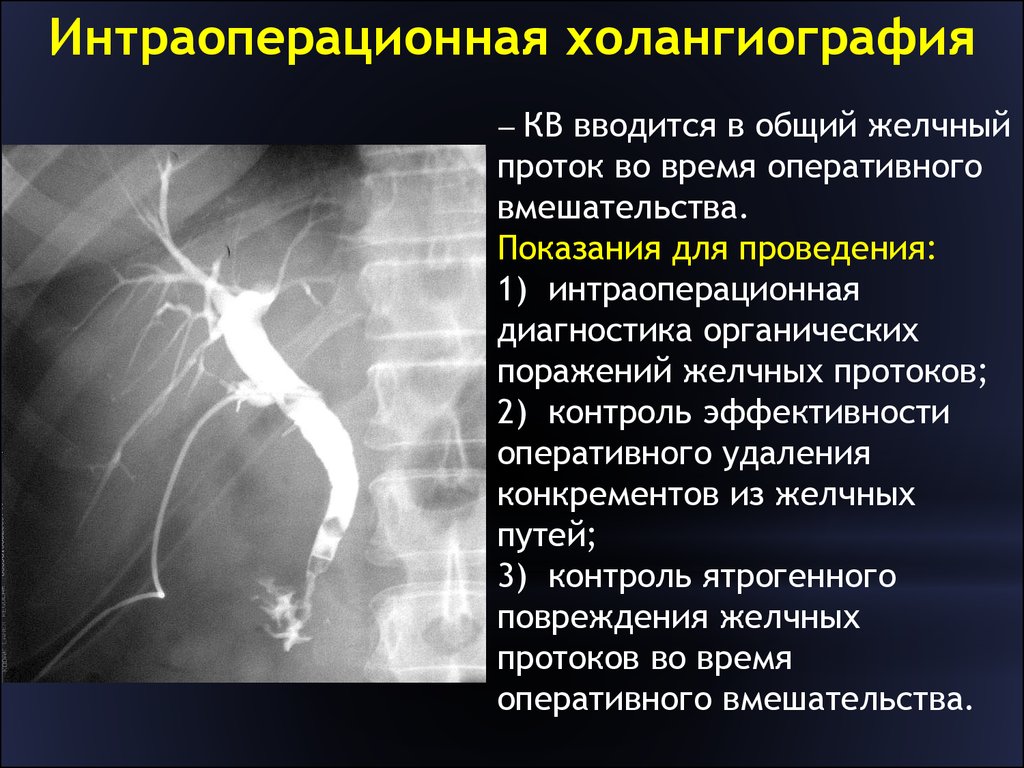
После хирургического вмешательства в области желчного пузыря и холедоха врач может оставить дренаж. Такая мера позволяет провести послеоперационную холангиографию и своевременно выявить возникшие осложнения: стриктуры, свищи, оставшиеся конкременты. Оставленный катетер используется для введения лекарств.
Внешний дренаж ОЖП или холедохостомия позволяет очищать проток от воспалительной жидкости, инфицированной желчи, доставлять лекарства непосредственно в область воспаления. Своевременно проводить рентген с контрастным веществом.
Холедохотомия
Вскрытие холедоха обычно проводят для устранения стойкой непроходимости протока. В 30% случаев холедохотомия осуществляется во время холецистэктомии и связана с удалением конкрементов. Вскрытие общего желчного протока позволяет одновременно убрать вколоченные камни, дренировать проток при гнойных инфекциях, выполнить ревизию желчных протоков.
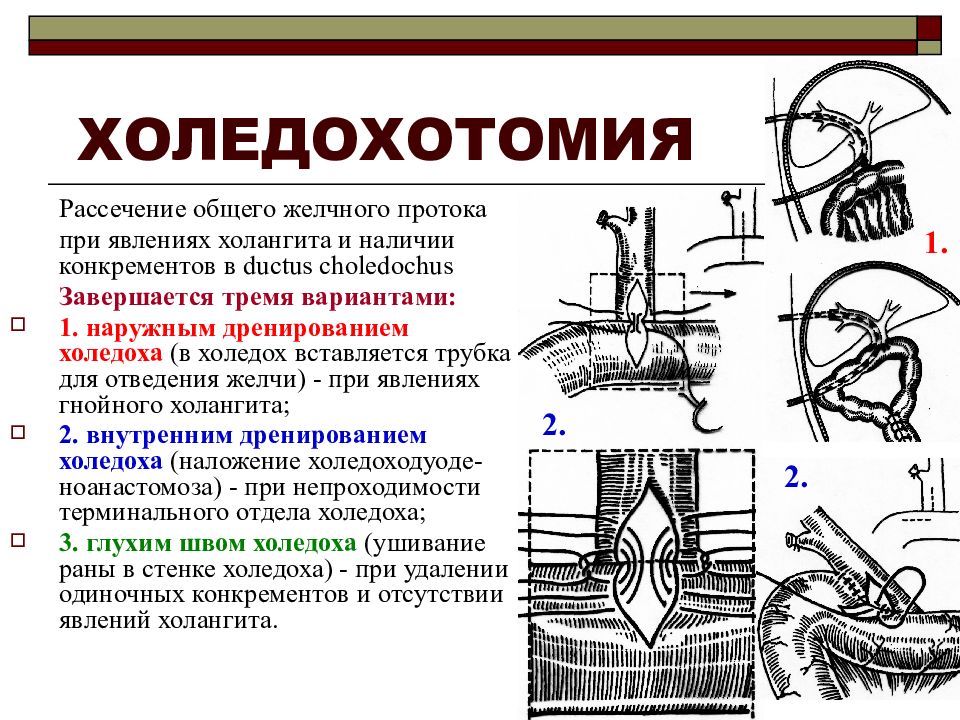
При устойчивой непроходимости дуоденального сосочка возможно наложение анастомоза. Операция представляет собой создание нового пути отвода желчи. Холедох могут соединять напрямую с двенадцатиперстной кишкой, желудком, тонким кишечником.
Холедоходуоденостомия, наложение анастомоза между ОЖП и двенадцатиперстной кишкой, – соединение органов в обход дуоденального сосочка и сфинктера Одди. На сайте Большой Медицинской энциклопедии указано, что операция приводит к падению давления в билиарной зоне и дисфункции желчного пузыря, поэтому ее совмещают с холецистэктомией.
Заключение
ОЖП – это основной ствол билиарного дерева, который обеспечивает вывод желчи из печени и желчного пузыря, иногда и ферментов поджелудочной железы. Если на УЗИ обнаруживается расширение холедоха, важно определить, почему это произошло. Патологии канала приводят к поражению остальных органов билиарной зоны.
Симптомами заболеваний ОЖП является боль в правом подреберье, признаки желтухи, нарушение пищеварения. При развитии воспалительного процесса начинается лихорадка, рвота. Наиболее частые заболевания этой зоны: желчнокаменная болезнь, холангит. Лучшим средством профилактики является регулярный медицинский осмотр, ежегодное УЗИ желчного пузыря и других органов брюшной полости.
Источник
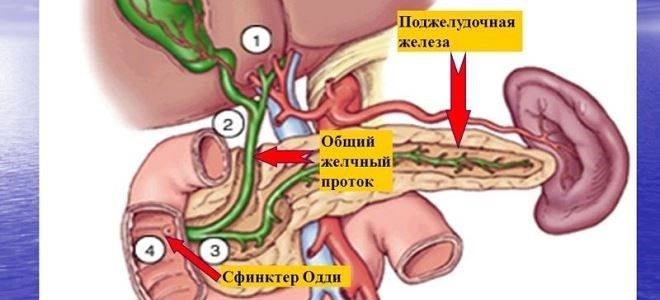 Протоки поджелудочной железы – это система крупных коллекторов, образованных протоками первого порядка, впадающими в основной выводной канал. В свою очередь, они сформированы из протоков меньшего диаметра. Благодаря им, происходит транспортировка ферментов панкреатического сока, выделяемого секреторными клетками ацинусов в просвет тонкой кишки, куда открывается проток поджелудочной железы. Образовавшиеся в железе энзимы попадают в двенадцатиперстную кишку через основной (вирсунгов) проток в месте фатерова сосочка ДПК благодаря сфинктеру Одди.
Протоки поджелудочной железы – это система крупных коллекторов, образованных протоками первого порядка, впадающими в основной выводной канал. В свою очередь, они сформированы из протоков меньшего диаметра. Благодаря им, происходит транспортировка ферментов панкреатического сока, выделяемого секреторными клетками ацинусов в просвет тонкой кишки, куда открывается проток поджелудочной железы. Образовавшиеся в железе энзимы попадают в двенадцатиперстную кишку через основной (вирсунгов) проток в месте фатерова сосочка ДПК благодаря сфинктеру Одди.
Общие сведения о протоковой системе ПЖ
Система выводных протоков ПЖ начинается в ацинусах: мелкие выводные канальцы долек объединяются в более крупные, которые выходят из долей (каждая из них состоит из нескольких долек) и впадают в общий выводной проток. Он тянется через всю железу прямолинейно, начинаясь в хвосте и заканчиваясь в головке органа. Там к вирсунгову каналу присоединяется добавочный проток — санториниев. Его название происходит от имени итальянского анатома Д. Санторини, обнаружившего и описавшего его. Затем главный выводной канал соединяется с общим желчным протоком (холедохом).
Проток поджелудочной железы впадает в ДПК через большой фатеров сосочек тонкой кишки. Впадение санториниева канала в ДПК в 40% происходит отдельно от главного выводного протока. Он выводится через ее малый сосок, который находится на 2 см выше фатерова. Описаны случаи, когда дополнительный проток отсутствует.
Санториниев и вирсунгов каналы соединяются между собой широкой сетью анастомозов. Дренажная система главного протока имеет рассыпное или магистральное строение:
- магистральное: имеет примерно 30−34 мелких протоков, впадающих в вирсунгов, они располагаются на расстоянии 5 мм,
- рассыпное: 55−60 протоков на расстоянии 1−2 мм между собой.
Анатомия протоков
Протоки ПЖ и желчного пузыря выводят ферменты в составе панкреатического секрета в просвет ДПК. Существует 4 типа анатомической локализации конечных отделов панкреатического и желчного протоков:
1 тип − отмечен в 55% случаев: вирсунгов и общий желчный проток (холедох) объединяются в одну ампулу, которая выходит через фатеров сосок благодаря сфинктеру Одди.
2 тип − (33%): оба выводных канала соединяются в непосредственной близости от сфинктера Одди без образования общей ампулы.
3 тип − (4%): каждый проток входит в просвет кишки раздельно, независимо от другого, через большой и малый фатеровы соски.
4 тип − (8%): оба канала объединяются на значительном расстоянии от большого фатерова соска.
Что такое вирсунгов проток?
Автор открытия общего выводного канала ПЖ — немецкий анатом Иоганн Вирсунг. Главный канал ПЖ носит его имя — вирсунгов проток. Он прямолинейно располагается вдоль всей железы, в ее толще от хвоста до головки. Образован множественными слившимися дольковыми протоками. В самой головке вирсунгов проток повторяет ее форму и делает изгиб.
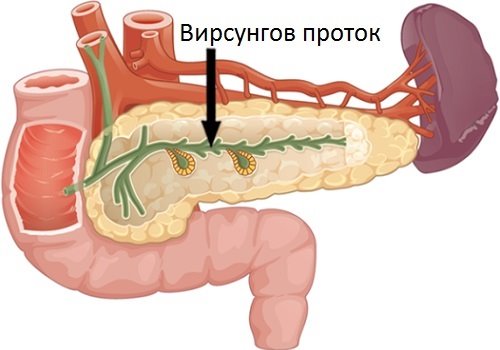
Длина главного канала ПЖ — 16−23 см, размер его просвета в хвосте — 1 мм, к головке увеличивается до 3−4 мм. Он хорошо визуализируется во время осмотра при проведении УЗИ.
Форма вирсунгова протока индивидуальна:
- дугообразная,
- S-образная,
- коленообразная.
В головке ПЖ в главный проток впадает дополнительный выводящий канал. На конце вирсунгова канала располагается сфинктер Одди, открывающийся в просвет ДПК. Основной проток контролирует и регулирует выделение энзимов в составе поджелудочного сока в тонкую кишку.
Патологии протоков ПЖ
Изменение строения и отклонения в структуре протоков являются аномалиями развития. Но описана и приобретенная патология.
Генетические дефекты могут вызвать раздвоение общего канала: он разделяется на две ветви.
К основной патологии протоков относятся:
- стеноз,
- расширение,
- обструкция,
- воспаление.
В паренхиме ПЖ развивается кистозный фиброз — из-за застоя и изменения жидкости.
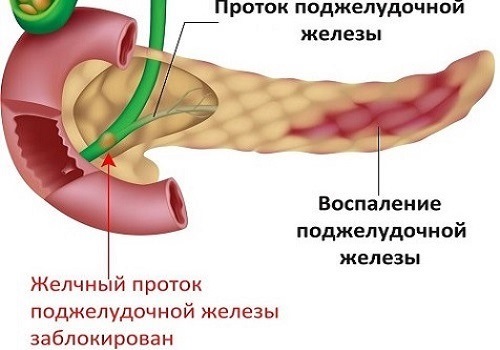
При сужении протоков участки, предшествующие стенозу, расширяются, что приводит к застою в них. При расширении вирсунгова протока в этом месте создается повышенное давление.
Закупорка главного протока — основная причина развития панкреатита. Встречается закупорка мелких каналов и их расширение за местом стеноза — в них создается повышенное давление.
Причины и симптоматика
Норма протока установлена: у него должны быть гладкие стенки, а просвет — чистым, без конкрементов. При патологии протока поверхность его внутренних стенок становится неровной – в дальнейшем это ухудшает его состояние. Для выявления таких изменений на УЗИ нужно визуализировать не только головку ПЖ, но и весь билиарный тракт.
К причинам расширения протоков относятся:
- злокачественное образование головки ПЖ или ампулы фатерова сосочка ДПК — это сопровождается механической желтухой,
- камни, перекрывающие проходимость общего поджелудочного протока, которые часто сочетаются с желчными камнями и дилятацией (расширением) холедоха,
- хронический воспалительный процесс в ПЖ,
- стриктуры, развившиеся после операций (частичной панкреатэктомии, резекции по Уипплу).
При развитии опухоли или образовании конкрементов симптоматика отсутствует до тех пор, пока образование не увеличивается до 4 см. Это повышает опасность заболевания и сложность диагностики: лишь при достижении внушительных объемов опухоль или камень начинает нарушать функционирование органа. Как правило, рак ПЖ выявляется на 3 или 4 стадии, когда новообразование уже активно разрастается в жизненно важных органах и сосудах, что делает невозможным его полное удаление. Шансы на выживаемость в таких случаях крайне низкие.
Поскольку в процесс вовлекается и общий желчный проток, соединяющийся в большинстве случаев в области головки ПЖ с вирсунговым протоком, одним из первых признаков является желтуха. По механизму развития она — обтурационная, механическая. Развивается холецистит. В дальнейшем образуются конкременты, которые могут забивать желчный пузырь и его протоки. Патологический процесс усиливается, забитый камнями пузырь воспаляется и трансформируется в желчнокаменную болезнь (ЖКБ).
Помимо желтухи, появляются другие симптомы:
- боль различной интенсивности в левом подреберье с иррадиацией в поясницу,
- снижение аппетита и быстрое снижение веса,
- тошнота, рвота, дискомфорт в желудке при приеме пищи — поскольку желудок, печень, тонкая кишка и толстая (ободочная) и другие пищеварительные органы граничат с ПЖ и вовлекаются в патологический процесс,
- жажда, общая слабость, резкое снижение трудоспособности.
По медицинской статистике, камни в протоках развиваются редко, но входят в список патологии ПЖ. Они могут возникать самостоятельно или быть результатом панкреатита. Если же камень сформировался в вирсунговом канале, в месте его локализации возникает обструкция, повышается внутрипротоковое давление. Ферменты не отводятся в ДПК, под давлением ретроградно попадают в ткани железы, и начинается процесс аутолиза — самопереваривания. Паренхима железы разрушается — развивается панкреонекроз, происходит массовая гибель клеток ПЖ. Это соответствует тяжелому панкреатиту с высокой летальностью. Консервативная терапия неэффективна. Лечение проводится хирургическим путем.
Диагностика
Диагностика осуществляется с помощью лабораторных и инструментальных методов исследования.

К лабораторным относится определение биохимических анализов:
- диастаза крови и мочи,
- трансаминазы (АЛТ, АСТ, ГГТ), билирубин, общий белок и фракции,
- копрограмма – анализ кала.
Помимо этого, применяются:
- УЗИ органов брюшной полости и забрюшинного пространства,
- ЭФГДС – эзофагодуоденоскопия,
- КТ или МРТ,
- ангиография ПЖ,
- лапароскопическая диагностика.
Самый простой метод функциональной диагностики — УЗИ. Если смотреть ПЖ полностью, от головки к хвосту — заметно изменение диаметра главного общего протока: просвет канала увеличивается в размерах. Также можно четко увидеть прилегающие к нему паренхиматозные органы, определить увеличение или уменьшение размеров самой железы и главного протока, определить патологические образования в виде кист, конкрементов, опухолей, оценить плотность и однородность тканей. Воспаление в паренхиме органа может значительно повысить его плотность, а также толщину стенок протоков. В таком случае вирсунгов проток и изменения в нем могут не визуализироваться, и для уточнения диагноза необходимо провести дополнительные методы исследования.
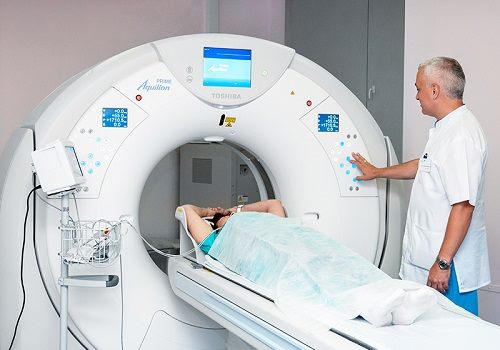
ФГДС позволяет с помощью специального оптического прибора оценить состояние слизистой пищевода, желудка, луковицы ДПК, обнаружить сужение ДПК при кольцевидной ПЖ.
Для получения послойных срезов назначается МРТ — самый точный способ детального изучения вирсунгова протока.
Лечение
Бессимптомные аномалии протоков ПЖ не требуют лечения. Терапия патологии выводных каналов ПЖ сводится к коррекции заболеваний, которые вызвали изменения в протоках или их осложнения. Она зависит от тяжести заболевания и объема поражения ПЖ. Применяются консервативные и оперативные лечебные методы.
Всем пациентам с функциональными нарушениями ПЖ в плане комплексной терапии назначается диета № 5п по Певзнеру. Она исключает из употребления жирную, жареную, острую, копченую, соленую еду. В период обострения заболеваний пищеварительного тракта, возникших из-за ферментных нарушений, пищу рекомендуется принимать небольшими порциями 5−6 раз в день. Еда должна быть приготовлена на пару, ее необходимо варить или тушить, но не жарить. Необходимо включать достаточное количество легкоусвояемых белков (нежирное мясо, рыба), много клетчатки (каши, обработанные термически и измельченные фрукты и овощи).
Назначается заместительная ферментная и, при необходимости, сахароснижающая терапия при нарушении углеводного обмена.
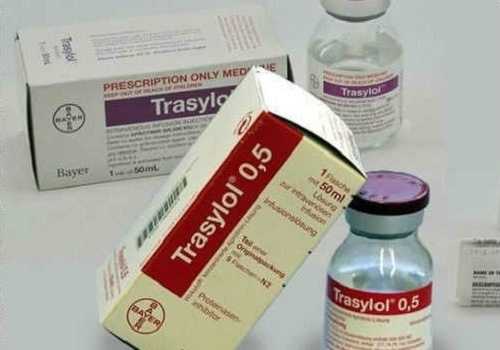
В условиях отделения реанимации используется группа препаратов, оказывающих антисекреторное действие, — ингибиторы протеаз. Они ингибируют секрецию ферментов поджелудочной железой — Контрикал, Трасилол, Гордокс. Пантрипин. В последнее время их роль в лечении снизилась, а применение ограничено из-за высоких побочных действий — выраженных аллергических реакций, которые по тяжести и опасности превышают терапевтический эффект.
Помимо этого, терапия состоит из комплекса мероприятий, способствующих восстановлению функциональной деятельности пищеварительных органов. Для этого используются:
- спазмолитические, холинолитические, анальгетические препараты для купирования болевого симптома,
- новокаиновая блокада при боли высокой интенсивности,
- искусственный соматотропин − гормон роста (Октреоцид, Сандостатин), для снижения выработки ферментов,
- ингибиторы протонной помпы при повышенной кислотности желудочного сока, который значительно усиливает синтез ферментов поджелудочной железы,
- антибактериальные препараты для лечения или профилактики инфекции в сочетании с противомикробным препаратом (Метронидазол),
- антигистаминные препараты,
- мочегонные при отеке ПЖ.
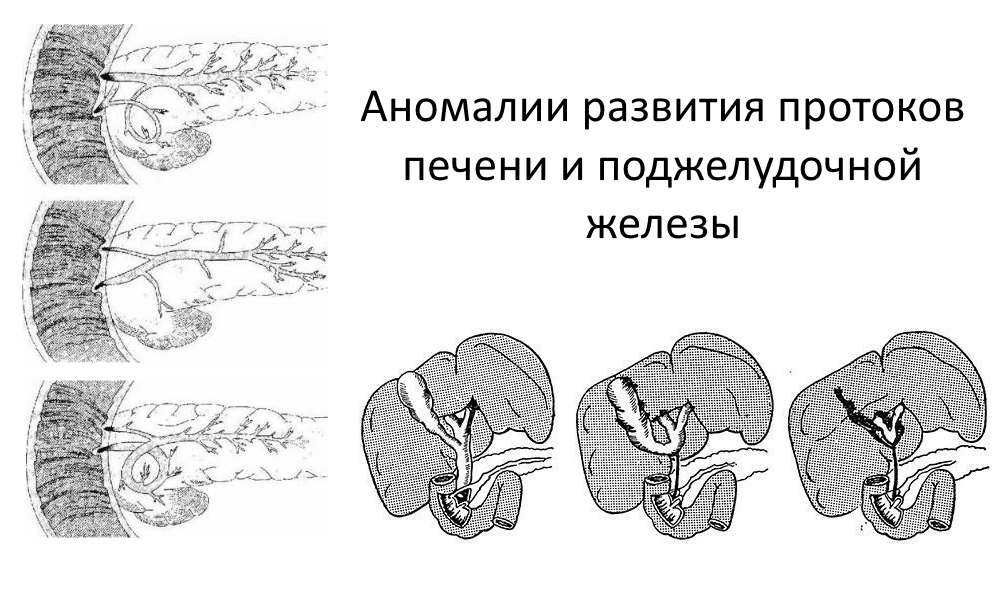
Аномалии развития протоков
Аномалии протоков — это отклонение от нормы их анатомического строения или функциональной деятельности. Аномалии выводных каналов ПЖ бывают:
- врожденными,
- приобретенными.
К аномалиям, которые имеются при рождении, относятся:
- отсутствие санториниева выводного канала,
- раздельное впадение в тонкую кишку вирсунгова и дополнительного протока,
- кистозные изменения протоков,
- кольцевидная ПЖ, у которой проток имеет форму петли,
- спиральная ПЖ (общий канал железы также спиралевидный),
- добавочная ПЖ.
Приобретенные аномалии включают кистозно-фиброзный панкреатит, развивающийся, преимущественно, у младенцев. Это чаще всего связано с атрезией – патологическим недоразвитием или полным отсутствием каналов, в результате которой возникают кистозные образования. Отсутствие или резко уменьшенное количество канальцев приводит к тому, что ферменты не поступают в кишку, и их количество в кишечном соке резко снижено. Это вызывает нарушение процессов переваривания и всасывания в кишечнике питательных веществ. Такое состояние постепенно приводит:
- к низкому набору веса младенца при хорошем аппетите,
- к постепенному истощению ребенка без видимых причин,
- к отставанию в росте,
- к кишечной непроходимости.
Если ребенок родился с аномалией, представленной кольцевидной ПЖ, в течение всей жизни она может не проявляться никакими клиническими признаками. Иногда обнаруживается случайно при детальном обследовании только в преклонном возрасте. Проток ПЖ в таких случаях образует петлю. Неправильное развитие заключается в том, что ткани ПЖ опоясывают нисходящую часть ДПК, постепенно со временем суживая ее просвет. При этом неполное развитие протоков приводит к застою в антральном отделе желудка и, как следствие, к нарушению работы в луковице ДПК. На этом фоне развиваются:
- язвенная болезнь желудка или ДПК,
- желчнокаменная болезнь.
Установлено также, что развитие всех ацинозных желез, к которым относится и ПЖ, и слюнные (в том числе — подъязычная), протекает одинаково. Существует связь между врожденной патологией этих желез. Иногда встречается врожденное расширение холедоха — общего желчного протока — с дальнейшим развитием воспалительного процесса — холангита.
Причины возникновения аномалий
Причины аномального развития протоков в большинстве случаев неизвестны. Чаще всего их вызывают:
- генетические изменения,
- неблагоприятные факторы, которым подвергается беременная женщина: курение, алкоголь, наркотики, а также влияние облучения, высокой температуры,
- инфекции у женщины в период беременности: краснуха, герпес, листериоз (поражает иммунные ткани и печень) и другие,
- постоянные стрессовые ситуации,
- употребление запрещенных для беременных лекарственных препаратов.
Из-за несвоевременной диагностики и отсутствия адекватного лечения изменения в протоках ПЖ постепенно могут привести к нарушению процессов пищеварения и необратимым последствиям в тканях органа. Чтобы этого избежать, необходимо внимательно относиться к своему здоровью, отказаться от вредных привычек, правильно питаться, избегать стрессов и при плохом самочувствии обращаться к специалистам, не занимаясь самолечением.
Тест: на определение риска сахарного диабета 2 типа

Источник