Что такое кистозно солидное образование хвоста поджелудочной железы
Киста поджелудочной железы представляет собой полостное образование, формирующееся в паренхиматозном слое и заполненное жидкостным содержимым. Это вырабатываемый органом панкреатический секрет и частички омертвевшей ткани.
Подобная патология опасна по причине того, что имеется высокая вероятность перехода новообразования в злокачественную форму. Среди населения кисты в поджелудочной железе встречаются с одинаковой частотой у женщин и мужчин. Не являются исключением и дети.
Классификация
Киста в поджелудочной железе относится к категории кистозно-солидных образований. Их классификация осуществляется по двум признакам: строение кисты и особенности ее расположения в органе. Так, в соответствии со строением образования выделяют истинную и ложную кисту. Первая характеризуется наличием эпителиальной выстилки. Образование истинных кист в результате развития непроходимости протоков приводит к формированию фиброзной ткани, в таком случае ставится диагноз «кистозный фиброз».
Ложная или псевдокиста образуется после перенесения пациентом основного заболевания, и она не имеет железистого эпителия. Согласно статистике, чаще встречаются ложные кисты. Кистофиброз же, как и истинные кисты, крайне редко встречающиеся врожденные пороки развития. Классифицируют кисты поджелудочной железы и по месту расположения. Она может появиться в головке, теле и на хвосте органа.
В большинстве случаев она образуется на теле поджелудочной железы. При таком расположении, возможно ее смещение в сторону желудка и ободочной кишки. В 30% случаев киста образуется в области хвоста железы. Лишь в 17% случаев встречается киста головки. При таком расположении происходит сдавливание двенадцатиперстной кишки.
Причины и факторы возникновения
Поджелудочная железа участвует в процессе пищеварения, способствует расщеплению и усвоению жиров, белков и углеводов посредством выработки специальных ферментов. По особенностям своего строения орган имеет предрасположенность к образованию в ней кист. Но это не считается нормой и объясняется врожденными аномалиями ее развития либо результатом других нарушений функционирования желудочно-кишечного тракта (ЖКТ).
Чаще всего подобная патология является следствием хронического панкреатита. Киста, образовавшаяся в результате травмы поджелудочной железы или воспалительного процесса, именуется как постнекротическая. Кисты поджелудочной железы появляются у людей любого возраста. Подобные образования могут быть множественными и единичными и различаться по размеру.
Нередко киста в тканях поджелудочной железы возникает, когда у больного наблюдается общий поликистоз в организме. Специалисты в области гастроэнтерологии считают, что образование кисты в здоровом организме невозможно. Это означает, что предрасполагающими факторами являются различные патологии, связанные с функционированием желудочно-кишечного тракта.
Так, выделяются следующие наиболее частые причины появления кисты в поджелудочной железе:
- острый панкреатит;
- закупорка выводящего протока;
- травма поджелудочной железы;
- заражение гельминтами;
- развитие опухоли в железе.
Медицинские исследования выявили, что существуют определенные предрасполагающие к развитию кисты факторы. Это злоупотребление алкогольными напитками, ожирение, сахарный диабет, желчнокаменная болезнь и хирургические манипуляции в пищеварительной системе.
Признаки патологии
Симптомы кисты поджелудочной железы различны и зависят от ее размера, особенностей расположения и причины образования. Кисты, диаметр которых меньше 5 см могут протекать без симптомов. Это обусловлено тем что, они не сдавливают близлежащие органы и не затрагивают нервные сплетения. Для крупных образований характерен болевой синдром.

Клиническая картина кисты в поджелудочной железе отличается выраженной симптоматикой
Если сдавливается воротниковая зона, то образуется отек нижних конечностей. Если затрагивается кишечник или мочевой пузырь, то соответственно возможна задержка мочеиспускания или кишечная непроходимость. Когда ущемляется солнечное сплетение, у пациента возникает постоянная и выраженная жгучая боль, которая отдает в спину. Этот симптом усиливается даже от стесняющей одежды. Боль настолько сильная, что облегчить ее могут только наркотические анальгетики.
Наиболее выраженная боль наблюдается, когда причиной патологии является острый панкреатит. По мере развития заболевания интенсивность боли снижается, на смену приходит ощущение дискомфорта. Иногда резкая и сильная боль указывает на перфорацию кисты. Если же у больного проявляются симптомы интоксикации и повышается температура, значит, началось нагноение.
В большинстве случаев для кисты поджелудочной железы характерны такие проявления, как:
- опоясывающая боль, усиливающаяся после еды или употребления спиртных напитков;
- рвота, после которой больной не чувствует облегчения;
- вздутие живота и метеоризм;
- диарея;
- «жирный» стул;
- «светлый промежуток» т.е., симптомы исчезают через 4–5 недель от начала появления;
- повторное усиление симптомов.
Кроме того, у больного появляется общая слабость, незначительное повышение температуры, тяжесть в левом подреберье. Редко, но может развиться желтуха. Такой симптом проявляется, когда киста располагается в области головки железы. Кистозное образование приводит к нарушению выработки гормонов поджелудочной железы, к которым относится глюкагон, инсулин и соматостатин. В результате этого у больного возникает сухость во рту, частое и обильное мочеиспускание. В тяжелых случаях бывают эпизоды потери сознания.
Методы выявления
При подозрении на образование панкреатической кисты необходима консультация гастроэнтеролога. Он поможет выявить заболевание по характерным жалобам и анамнезу. Если осмотреть живот больного, то выявляется асимметрия, в частности, в области расположения кисты образуются выпячивание. Точно определить наличие кисты посредством лабораторных анализов невозможно.
Посредством их определяется лишь незначительный лейкоцитоз и повышение уровня СОЭ (скорости оседания эритроцитов), увеличение билирубина и щелочной фосфатазы. Наиболее информативными методами выявления кисты считается ультразвуковое исследование поджелудочной железы. Оно позволяет определить не только размеры, но также выявляет косвенные признаки развития осложнений.
Если происходит нагноение кистозного содержимого, то наблюдается неравномерность эхосигнала и неоднородность контуров образования. В случае возникновения диагностических трудностей назначается проведение компьютерной или магнитно-резонансной томографии. Этот метод позволяет более детально изучить ткани органа, определить точное расположение кисты и выяснить, имеется ли ее связь с общим желчным протоком.
Последнее важно для определения тактики хирургического лечения.
Выявление кисты поджелудочной железы осуществляется через эндоскопическую ретроградную холангиопанкреатографию. Она также позволяет выявить связь между кистой и протоками железы. В диагностической практике этот метод используется в том случае, когда принимается решение о хирургическом лечении заболевания.
Консервативное лечение
Терапевтическая тактика определяется в соответствии с такими показателями, как:
- связь с общим протоком;
- стадия развития заболевания;
- особенности течения;
- наличие и характер осложнений.
Если размер образования не превышает 2 см, границы четко ограничены, количество кист не более одной, отсутствует выраженный болевой синдром и осложнения, то лечение кисты поджелудочной железы осуществляется лекарственными препаратами и при соблюдении диеты. Назначаются обезболивающие препараты.
Диета предполагает ограничение в рационе жиров и белков. В течение 1,5 месяца после назначения лечения проводится динамическое наблюдение за состоянием кисты. Если размеры не изменяются в сторону увеличения, то пациенту рекомендуется дальнейшее соблюдение диеты и систематический контроль посредством УЗИ. Консервативное лечение проводится с использованием:
- обезболивающих средств;
- замещающих лекарственных препаратов;
- препаратов для нормализации уровня сахара.

Консервативное лечение не обходится без соблюдения диеты. Она основывается на исключении тех продуктов, которые могут усугубить состояние больного. Ограничения налагаются на жирную и жареную пищу, поскольку она не будет нормально расщепляться из-за нарушения синтеза ферментов поджелудочной железы. При этом заболевании возникают трудности в переваривании грубой клетчатки.
Ее необходимо исключить, так как ее употребление приведет к повышенной нагрузке на воспаленную железу, из-за чего возникает боль и нарушение стула. Развитию болевого синдрома будет способствовать присутствие в рационе представителей семейства бобовых и белокочанной капусты. Все блюда, приготовленные из пшена под полным запретом, поскольку этот злак содержит высокий уровень углеводов, а воспаленная железа не в состоянии нормально переработать их.
Не рекомендуется употреблять продукты, которые будут вызывать раздражение слизистой панкреатическим соком, провоцируя ее усиленное выделение. Это относится к помидорам и различным пряностям. Алкоголь и курение тоже обладают таким действием, и поэтому от них следует воздержаться. Ограничения касаются хлеба и кондитерских изделий.
Питание должно быть дробным, рекомендуется принимать пищу каждые 3–4 часа. По способу приготовления следует отдать предпочтение варке, тушению или запеканию. Основа рациона – это легкая белковая пища, при этом белки растительного происхождения не должны превышать 30% от общей суточной дозы.
Разрешается употреблять молочные продукты с пониженной жирностью, куриное мясо и индейку, вареные куриные яйца, запеченные или отварные овощи. Лечение народными средствами кисты поджелудочной железы допускается для устранения спазма и болевых ощущений, а также для снятия воспалительного процесса. Применение лекарственных трав должно обсуждаться с лечащим врачом.

После обследования назначают медикаментозную терапию или операцию
Хирургические методы лечения
Если медикаментозное лечение не проявило эффекта в течение 2 месяцев, то проводится хирургическое вмешательство. Оно показано и в случае, когда диаметр кисты больше 5 см, имеется тенденция к увеличению и повышенный риск развития таких осложнений, как разрыв, кровотечение или абсцесс поджелудочной железы. В современной хирургической практике операция по удалению панкреатической кисты проводится с использованием малоинвазивных методик.
Для снижения развития риска осложнений хирургические манипуляции проводятся под контролем УЗИ аппарата. Такой способ применяется, если кистозное образование располагается в области тела железы и в его головке. В этом случае достигается наилучший эффект. Операция проводится через прокол в области эпигастрия, в который вводится пункционная игла или аспиратор, с помощью которой удаляется киста.
В зависимости от размера кисты манипуляции проводятся одним из следующих способов:
- Чрескожное дренирование. После очистки внутреннего содержимого полости в ней устанавливается дренаж. Это обеспечит непрерывный отток экссудата. После того как он полностью выйдет дренаж извлекается. В результате такого способа происходит самостоятельное зарастание дефекта соединительной тканью. Подобная методика применяется для кист небольшого объема, а также если образование не перекрывает проток железы.
- Склерозирование. В полость кисты после опорожнения вводится специальный раствор, который обладает химической активностью. Под его воздействием происходит зарастание капсулы соединительной тканью.
Если по тем или иным причинам применение чрескожных манипуляций невозможно, операция проводится лапароскопическим методом. Вмешательство осуществляется через небольшие разрезы в брюшной полости, куда вводится эндоскоп. Этот метод также является малоинвазивным, но отличается большей вероятностью развития осложнений.
Существуют следующие методы лапароскопической операции по удалению кисты поджелудочной железы:
- Окклюзия кисты и ее иссечение. Применяется при поверхностном расположении образования. Оно вскрывается и санируется антисептическим раствором, после чего наглухо уживается. В некоторых случаях для закрытия полости используется электрокоагулятор, но тогда потребуется установить дренаж.
- Частичная резекция железы. Применяется, если в тканях органах образовался выраженный дефект. Так, при размере кисты головки более 70 мм, необходимо провести удаление этой части органа. В этом случае риск повторного образования кисты сводится к минимуму, хотя операция отличается повышенной травматичностью.
- Операция Фрея. Предполагает резекцию головки поджелудочной железы с последующим созданием панкреатоеюнального анастомоза. Такой способ применяется, если проток железы сильно расширен. Для нормализации выделения ферментов после удаления головки проток напрямую вшивается в стенку тонкой кишки. Это позволит снизить риск развития панкреонекроза.
Если невозможно удалить кисту вышеописанными методами, прибегают к лапаротомии со вскрытием брюшной полости. Этот тип хирургического вмешательства становится необходимым, если наблюдается воспаление кисты с образованием гноя, а также когда у пациента имеются признаки сдавливания желчного протока. Операция такого типа требует более длительного реабилитационного периода. Но в то же время увеличиваются возможности для проведения хирургических действий любой сложности.
Так, с помощью этого метода проводится открытая резекция пораженной части железы, иссечение и дренирование кисты наружным способом, а также марсупилизация. Последнее предполагает вскрытие и очищение полости образования, после этого стенки подшиваются по краям разреза. Затем операционная рана послойно ушивается. Недостатком этого метода является то, что в результате могут образовываться свищи.

Способы хирургического вмешательства определяются особенностями заболевания
Профилактика и прогноз
При кисте поджелудочной железы прогноз развития заболевания во многом зависит от причин его вызвавших, своевременности диагностики и успешности хирургического лечения. Рассматриваемая патология отличается высоким риском развития осложнений. Более половине всех случаев сопутствуют такие осложнения, как нагноение кисты или ее перфорация, образование свищей, внутрибрюшное кровотечение, переход заболевания в злокачественную форму.
Даже после проведения хирургических манипуляций не исключается риск рецидива. Но при строгом соблюдении рекомендаций врача и регулярном наблюдении удается продлить жизнь. Лицам, у которых наблюдаются признаки заболевания поджелудочной железы, рекомендуется соблюдать ряд профилактических правил, для предотвращения образования кисты. Они заключаются в следующем:
- здоровый образ жизни с исключением алкоголя и курения;
- своевременное лечение сопутствующих заболеваний ЖКТ;
- умеренное питание без перееданий;
- контроль уровня сахара в крови;
- соблюдение диеты;
- снижение веса при ожирении.
При диагнозе «киста поджелудочной железы» редко удается миновать операции, поскольку подобное образование имеет тенденцию к воспалению. Если это происходит, то заболевание угрожает жизни больного и только экстренная операция может спасти его.
Источник
Лучевая диагностика муцинозной кистозной опухоли поджелудочной железы
а) Терминология:
1. Сокращения:
• Муцинозная кистозная опухоль поджелудочной железы (mucinous cystic neoplasm — MCN)
2. Синонимы:
• Муцинозное кистозное новообразование поджелудочной железы
• Муцинозная цистаденома/цистаденокарцинома
• Макроцитарная цистаденома/цистаденокарцинома
• Макроцитарная аденома
3. Определения:
• Кистозное разделенное перегородками новообразование, образованное муцин-продуцирующим эпителием и характерной стромой овариального типа, по степени злокачественности варьирующее от потенциально злокачественных новообразований до инвазивной карциномы
б) Визуализация:
1. Общая характеристика:
• Основные диагностические признаки:
о Толстостенное многокамерное кистозное образование, разделенное внутренними перегородками, и, иногда, имеющее узловатую стенку
• Локализация:
о Тело и хвост поджелудочной железы (чаще)
• Размер:
о Диаметр варьирует от 2 см до > 10 см
о Средний размер 8,7 см
2. УЗИ при муцинозной кистозной опухоли поджелудочной железы:
• УЗИ в черно-белом режиме:
о Четко отграниченное анэхогенное или гипоэхогенное образование, обычно локализующееся в теле или хвосте поджелудочной железы
о Однокамерное или многокамерное с эхогенными перегородками:
— Содержимое кисты может быть анэхогенным или эхогенным, содержать детрит ± солидный компонент
о Не сообщается с системой протоков поджелудочной железы
о Может содержать кальцинаты
о Узловатость стенки указывает на злокачественность новообразования:
— При малигнизации: возможна лимфаденопатия ± толстостенные кистозные новообразования печени
• Цветовая допплерография:
о Новообразование со слабо развитой сосудистой сетью
о Может окружать селезеночную вену или смещать близлежащие сосуды
• Изменения при УЗИ неспецифичны, необходимо дальнейшее обследование — КТ или МРТ
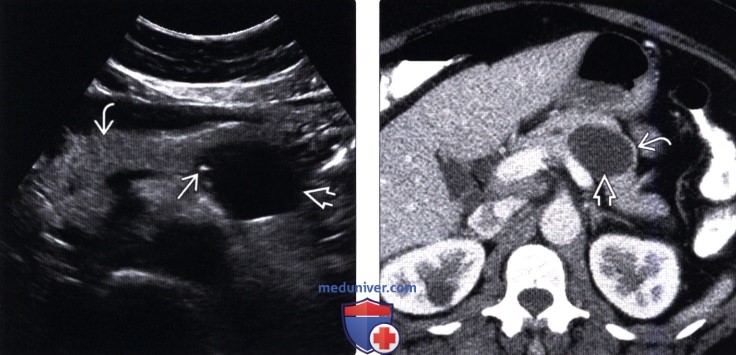
(Левый) На поперечном УЗ срезе брюшной полости в теле поджелудочной железы определяется четко отграниченное анэхогенное кистозное новообразование с единичными периферическими гиперэхогенными очагами. Обратите внимание на неизмененную поджелудочную железу.
(Правый) При КТ с контрастным усилением на аналогичной аксиальной томограмме в теле поджелудочной железы визуализируется кистозное образование овальной формы с контрастной капсулой. Внутри образования имеются перегородки, невидимые на КТ.
3. КТ при муцинозной кистозной опухоли поджелудочной железы:
• КТ с контрастным усилением:
о Хорошо отграниченное образование с ровными контурами
о Однокамерное или многокамерное кистозное новообразование с низким коэффициентом ослабления:
— Многокамерные образования обычно содержат до шести кистозных компонентов
— Каждое размером > 2 см
о Может наблюдаться кальциноз-перегородок или периферический криволинейный
о Контрастирование стенки кисты, интрамуральных узлов и внутренних перегородок
о Симптомы, указывающие на малигнизацию:
— Солидные интрамуральные узлы
— Толстые перегородки
— Утолщение стенки
4. МРТ при муцинозной кистозной опухоли поджелудочной железы:
• Т1-ВИ:
о Вариабельная интенсивность сигнала определяется содержимым кисты:
— Может быть гипоинтенсивной, изоинтенсивной или гиперинтенсивной при Т1 МРТ с подавлением жира в зависимости от белкового содержимого
о Гипоинтенсивные очаговые кальцинаты
• Т2-ВИ:
о Т2 гипоинтенсивные кисты с внутренними перегородками, дающими смешанный сигнал
о Т2 гипоинтенсивная капсула и кальцинаты
• Т1-ВИ с контрастным усилением:
о Контрастирование фиброзной стенки кисты на более поздних постконтрастных томограммах
о Симптомы, указывающие на малигнизацию
— Контрастирование перегородок и солидного компонента
• МР холангиопанкреатография:
о Проток поджелудочной железы может быть смещен или сдавлен опухолью
о Необходимо убедиться в отсутствии сообщения с протоком поджелудочной железы
5. Другие методы исследования:
• Эндоскопическое УЗИ:
о Высокое пространственное разрешение; возможно выявление внутренних перегородок, интрамуральных узлов и оценка толщины стенки
о Может использоваться как метод контроля при аспирации жидкости и биопсии солидного компонента, тем самым повышая диагностическую точность этих манипуляций по сравнению с КТ и МРТ
— Содержимое кисты:
Высокий уровень ракового эмбрионального антигена (СЕА) (<5 нг/мл фактически исключает муцинозную опухоль)
Низкий уровень амилазы (хотя может быть повышен)
При наличии злокачественной опухоли высокий уровень онкомаркера СА 19.9
Положительная окраска на муцин
6. Рекомендации по визуализации:
• Оптимальный метод визуализации:
о КТ или МРТ:
— Обеспечивают точную характеристику морфологии кисты
о Эндоскопическое УЗИ:
— Инвазивная методика
— Часто выполняется в комбинации с аспирацией жидкого содержимого кисты для уточнения диагноза
• Рекомендации по методике проведения исследования:
о КТ или МРТ следует выполнять с контрастным усилением:
— Двухфазный протокол исследования поджелудочной железы (поздняя артериальная и воротно-венозная фазы)
— Повышается детализация особенностей морфологии, в том числе внутренних перегородок и интрамуральных узлов
о МР холангиопанкреатография:
— Позволяет уточнять взаимоотношения новообразования и протока поджелудочной железы
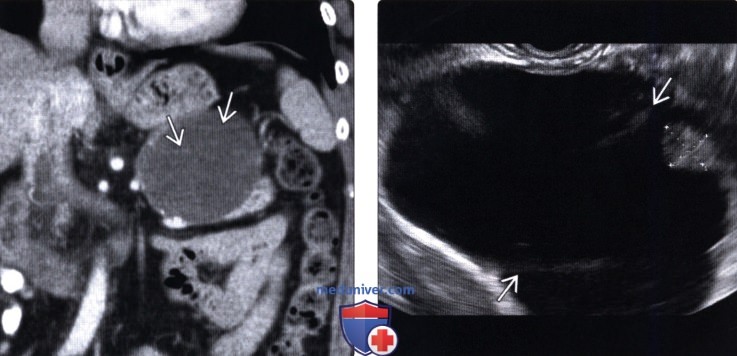
(Левый) При КТ с контрастным усилением на корональной томограмме в хвосте поджелудочной железы визуализируется четко отграниченное округлое кистозное образование с плохо различимыми внутренними перегородками.
(Правый) При эндоскопическом УЗИ в той же зоне выявлено крупное кистозное образование с внутренними перегородками и мелким интрамуральным узлом (метки измерителя), не видимыми при КТ.
в) Дифференциальная диагностика муцинозной кистозной опухоли поджелудочной железы:
1. Псевдокиста:
• Однокамерная анэхогенная или гипоэхогенная киста без перегородок и солидного компонента
• Могут определяться соустья с протоком поджелудочной железы
• Инфильтрация перипанкреатической жировой клетчатки
• Анамнез болезни отягощен по панкреатиту
2. Внутрипротоковая папиллярная муцинозная опухоль:
• Опухоль ветви протока: скопления мелких кист по типу виноградной грозди
• Сообщается с протоком поджелудочной железы
• Как правило, локализуется в головке или крючковидном отростке поджелудочной железы
3. Макрокистозный вариант серозной цистаденомы:
• Однокамерное кистозное новообразование, обычно локализующееся в головке поджелудочной железы
• Обычно обладает более тонкой неконтрастной трудно визуализируемой стенкой
4. Солидная псевдопапиллярная опухоль (solid pseudopapillary tumor — SPN):
• Крупное солидное и гетерогенно кистозное образование, обычно локализующееся в хвосте поджелудочной железы
• Кровоизлияние в ткань опухоли более характерно для солидной псевдопапиллярной опухоли; при муцинозной кистозной опухоли кровоизлияния наблюдаются редко
• Как правило, развивается у молодых женщин
5. Кистозная нейроэндокринная опухоль поджелудочной железы:
• Богато васкуляризованное образование, содержащее неконтрастные кистозные/некротические компоненты
• Могут быть множественными
• Может развиваться метастатическое поражение печени
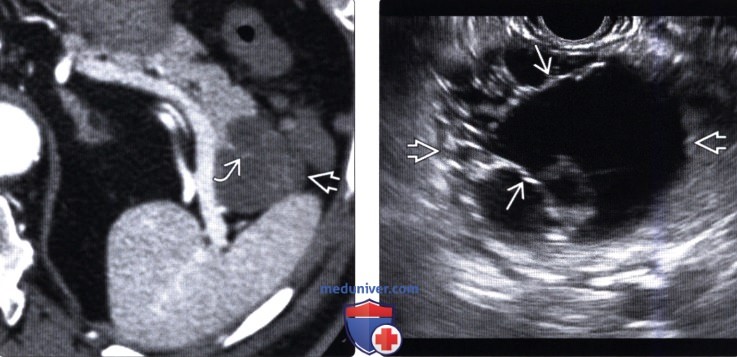
(Левый) При КТ с контрастным усилением на аксиальной томограмме в хвосте поджелудочной железы определяется четко отграниченное округлое кистозное образование с контрастными плохо различимыми внутренними перегородками.
(Правый) При эндоскопическом УЗИ в хвосте поджелудочной железы выявлено четко отграниченное многокамерное кистозное новообразование с внутренними перегородками.
г) Патология:
1. Классификация муцинозной кистозной опухоли поджелудочной железы:
• Опухоли этой группы включают в себя:
о Доброкачественная муцинозная цистаденома (72%)
о Пограничная муцинозная кистозная опухоль (10,5%)
о Муцинозная кистозная опухоль с карциномой in situ (5,5%)
о Муцинозная цистаденокарцинома (12%)
• Любая опухоль этой группы может перерождаться в инвазивную карциному
2. Макроскопические и хирургические особенности:
• Крупное образование с толстой фиброзной капсулой
• Муцин-содержащая кистозная полость:
о Может быть заполнена густой слизистой/прозрачной/зеленой/с примесью крови жидкостью
• Не сообщается с протоком поджелудочной железы
• В полость опухоли могут пролабировать солидные папиллярные выросты
3. Микроскопия:
• Кисты выстланы цилиндрическим муцин-продуцирующим эпителием на стромальном каркасе овариального типа:
о Строма овариального типа отличает муцинозную кистозную опухоль от внутрипротоковой папиллярной муцинозной опухоли (intraductal papillary mucinous neoplasm-IPMN), источником которой является строма протоков
• По степени злокачественности эпителий варьирует от доброкачественного до карциномы:
о В одном новообразовании зоны доброкачественных клеток могут соседствовать с участками ткани инвазивной карциномы
о По этой причине результаты биопсии, выполненной с целью дифференцировки доброкачественной опухоли от злокачественной, недостоверны
д) Клинические особенности:
1. Проявления муцинозной кистозной опухоли поджелудочной железы:
• Наиболее частые жалобы/симптомы:
о Зачастую бессимптомна
о Может проявляться болями в эпигастрии, наличием пальпируемого образования или припухлости
2. Демография:
• Возраст:
о Средний возраст: 50 лет
о Возрастные рамки: 20-82 лет
• Пол:
о М:Ж=1:20
3. Эпидемиология:
о 10% кистозных опухолей поджелудочной железы о 1 % новообразований поджелудочной железы
4. Течение и прогноз:
• Неизбежно перерождается в цистаденокарциному
• При отсутствии инвазивной карциномы резекция приводит к излечению
• Риск рецидива 0%
• При инвазивной муцинозной кистозной опухоли пятилетняя выживаемость составляет 75%
5. Лечение муцинозной кистозной опухоли поджелудочной железы:
• Все опухоли этой группы считаются хирургической патологией:
о Обычно встречаются в группе более молодых пациентов, отказ от операции требует регулярного выполнения дорогостоящих лучевых исследований высокого разрешения влечение многих лет
о Кроме того, лучевая диагностика и биопсия не позволяют достоверно исключить наличие инвазивного компонента
о Даже при доброкачественных новообразованиях имеется риск их озлокачествления
• Опухоли <4 см при отсутствии интрамуральных узлов:
о Возможно выполнение лапароскопического вмешательства
о Возможно выполнение резекций с сохранением паренхимы (например, средней панкреатэктомии) и дистальной панкреатэктомии с сохранением селезенки
• Наблюдение показано престарелым ослабленным неоперабельным пациентам
е) Диагностическая памятка:
1. Следует учесть:
• Необходимо дифференцировать от других кистозных новообразований поджелудочной железы
• В качестве дополнительных методов исследования выполняются эндоскопическое УЗИ и аспирация содержимого кисты
2. Советы по интерпретации изображений:
• Крупное округлое солитарное имеющее капсулу одно- или многокамерное кистозное объемное образование с контрастными стенкой и внутренними перегородками
ж) Список использованной литературы:
1. Khashab МА et al: Should we do EUS/FNA on patients with pancreatic cysts? The incremental diagnostic yield of EUS over CT/MRI for prediction of cystic neoplasms. Pancreas. 42(4):71 7-21, 2013
2. Sahani DV et al: Diagnosis and management of cystic pancreatic lesions. AJR Am J Roentgenol. 200(2):343-54, 2013
3. Dewhurst CE et al: Cystic tumors of the pancreas: imaging and management. Radiol Clin North Am. 50(3):467-86, 2012
4. Tanaka M et al: International consensus guidelines 2012 for the management of IPMN and MCN of the pancreas. Pancreatology. 12(3): 183-97, 2012
5. Sakorafas GH et al: Primary pancreatic cystic neoplasms revisited: part II. Mucinous cystic neoplasms. Surg Oncol. 20(2):e93-101, 2011
6. Reddy RP et al: Pancreatic mucinous cystic neoplasm defined by ovarian stroma: demographics, clinical features, and prevalence of cancer. Clin Gastroenterol Hepatol. 2(11):1026-31, 2004
— Также рекомендуем «УЗИ, КТ серозной цистаденомы поджелудочной железы»
Редактор: Искандер Милевски. Дата публикации: 9.11.2019
Источник



