Что такое отмирание хвоста поджелудочной железы
Некроз поджелудочной железы – одно из наиболее опасных заболеваний брюшной полости, в основе которого — травмирование соединительной ткани и стенок сосудов. Первопричина заболевания – тяжелый панкреатит, который при несвоевременной диагностике и негативных вспомогательных факторах приобретает тяжелые формы, что в свою очередь приводит к негативным последствиям. Начинает проявляться жировой панкреонекроз, процесс, когда клетки поджелудочной железы прекращают свою жизнедеятельность.
Спровоцировать заболевание могут многие факторы. Неумеренное употребление лекарственных препаратов, алкоголя и жирной пищи способствуют закупориванию проток поджелудочной железы, которое происходит за счет преждевременной активации собственных ферментов, вынуждая орган самостоятельно переваривать себя.
Переваренные участки некротизируются (отмирают), это помогает некрозу распространяться на прилегающие органы. Стенки кишечника, которые находятся в тесном контакте с поджелудочной, воспаляются. Образующаяся рыхлость тканей помогает болезнетворным бактериям без труда преодолевать преграды и заражать все органы вокруг.
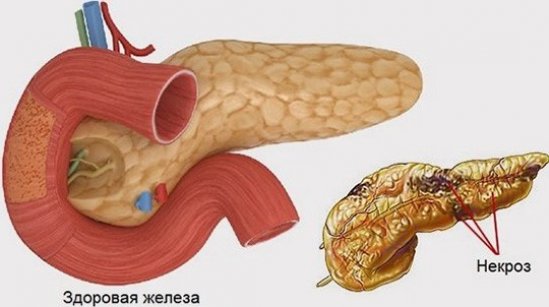
Водно-солевой баланс организма нарушается, происходит заражение крови, которая начинает свертываться в разных местах, провоцируя кровотечения. Одновременно выходят из строя остальные органы желудочно-кишечного тракта. В результате чего появляется полиорганная недостаточность.
Прогноз на успешное выздоровление зависит исключительно от своевременного диагностирования.
Шансы на полное выздоровление небольшие и составляют от 30 до 60%. Во время повреждения соединительнойткани, процесс выходит за пределы органа и становится почти необратимым. Если некроз диагностировать несвоевременно, шансы больного равны нулю.
Причины заболевания
Чтобы добиться максимального эффекта, нужно выявить первопричину болезни. Статистика утверждает, что почти 70% пациентов с диагнозом некроз злоупотребляли спиртным. Оставшиеся проценты приходятся на больных страдающих желчекаменной болезнью и рядом причин, среди которых:
- Калькулезный холецистит;
- Инфекционные заболевания;
- Язвенная болезнь;
- Переедание;
- Регулярное употребление жирной пищи;
- Инфекционные заболевания;
- Операции на брюшной полости и ее травмы.
 Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
- Отечный;
- Гемостатический;
- Деструктивный;
- Геморрагический.
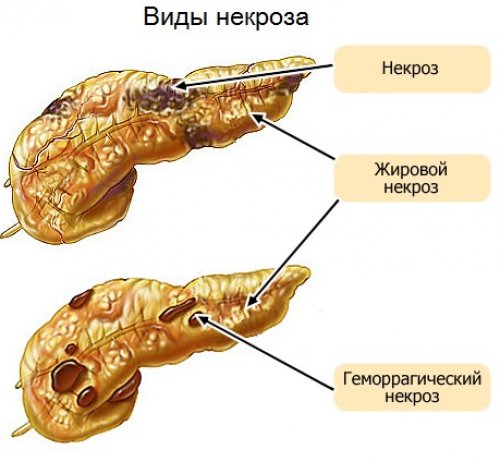
При отечной форме протекания болезни, шансы больного на выздоровления увеличиваются. Это наиболее благоприятный паталогический тип, при котором перенхима органа отекает, за счет чего происходит нарушения микроцеркуляции с увеличением давления на нее. При грамотно подобранном и своевременном лечении, шансы пациента на выздоровление очень высоки.
Симптомами некроза могут быть как индивидуальные особенности организма, так и какой-либо патологический процесс организма. Боль в левом подреберье, отдающая порой выше, в грудную клетку или зону плеча — один из основных симптомов. Иногда пациенту трудно описать локацию боли, так называемую боль опоясывающую.

Чтобы отличить некроз от сердечного приступа, которые имеют схожую природу болевых ощущений, нужно иметь представление о главном отличии: если в положении сидя подтянуть колени к области живота, боль при панкреонекрозе становиться слабо выраженной или вовсе сходит на нет.
Основные признаки
- Боль. Сила болевого синдрома зависит от степени тяжести и течения болезни, поэтому не всегда ярко выражена. Нестерпимые и изнуряющие боли встречаются почти у 90% больных, некоторые из них сопровождаются внезапной сердечно-сосудистой недостаточностью (коллапсом), иногда со смертельным исходом. Остальная же часть пациентов отмечают у себя боли умеренного характера.
- Рвотные позывы или рвота, которая не имеет отношения к приемам пищи и необлегчают самочувствие пациента. В связи с разрушением кровеносных сосудов, всвоем составе рвотная масса имеет кровь в виде сгустков с примесью желчи. Изнуряющая рвота способствует обезвоживанию организма, происходит снижение диуреза, которое влечет за собой отсутствие мочеиспускания и сильную жажду.
- Метеоризм. Процессы брожения в кишечнике способствуют повышенному газообразованию. Это приводит к задержке газов и влечет сильное вздутие живота, провоцируя запоры за счет ослабления перистальтики.
- Интоксикация. В период прогрессирующего развития некроза, токсины бактерийприводят к интоксикации организма. Ко всем вышеописанным симптома присоединяется сильная слабость, снижение давления. У больного появляется одышка и учащается сердцебиение. Под действием большого количества токсинов, возможно возникновение энцефалопатии, которая помимо дезориентации больного может привести к развитию комы.
- Бледность кожных покровов (гиперемия). На запущенной стадии болезни, после сильной интоксикации организма, кожа больного становятся желтого цвета с землистым оттенком. В следствии внутренних кровоизлияний, по обе стороны живота и спины, а иногда и в области пупка, появляются синие пятна.
- Гнойные осложнения – достаточно запущенная стадия некроза. В силу воспаления и интоксикации поджелудочная сильно увеличивается в своих объемах, это приводит к образованию гнойного инфильтрата, развитию токсического гепатита и неутешительных прогнозах.
 Осложнения некроза:
Осложнения некроза:
- Ферментная недостаточность;
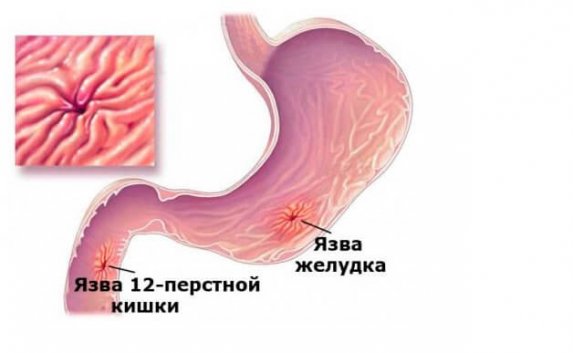
- Язва желудка и абсцесс;
- Желудочные кровотечения;
- Перитонит и свищи;
- Тромбоз мезентериальных вен.
Диагностика
При своевременном обращении за медицинской помощью, при малейших подозрениях или симптомах, некроз можно диагностировать на его ранней стадии и давать утешительные прогнозы. Острый панкреатит в начале заболевания успешно поддается медикаментозному лечению и не требует оперативного вмешательства.
Диагноз устанавливается при обращении больного, на основании его жалоб и проведении соответствующего обследования. При постановке диагноза используют два вида обследования:
Лабораторное обследование заключается в расширенном анализе крови.
- при наличии заболевания, повышается зернистость нейтрофилов и лейкоцитов, растет количество СОЭ;
- подымается уровень сахара в крови;
- вследствие обезвоживания организма повышается гематокрит, эластаз и трипсин;
- признаком воспаления железы является рост печеночных ферментов.
Второй этап диагностирования некроза – инструментальный. Сюда относят
- Диагностическую лапароскопию;
- Магнитно-резонансную томографию;
- Пункцию жидкостных образований;
- Ангиоргафию сосудов железы;
- УЗИ помогает определить неравномерность структуры данного органа, наличие либо отсутствие в брюшной полости жидкости и камней в желчных путях, кисты и абсцессы с характерным местом локализации.
- Компьютерная томография выявляет очаги некроза, наличие воспаления клетчатки, размеры самой железы.
Лечение заболевания и прогноз
В зависимости от паталогических процессов и изменений в органе, которые были выявлены одним из методов диагностики, может быть назначено медикаментозное или же хирургическое лечение.
При медикаментозном лечении помимо антибактериальных, антиферментных и иммуностимулирующих препаратов, больному подбирают индивидуальную диету и схему питания.
Поскольку диагностировать острый некроз возможно на ранней стадии, хирургические методы в начале развития болезни неоправданы. На начальном этапе практически невозможно определить и выявить часть железы, которая пострадала от паталогических процессов.
Оперативное вмешательство проводится методом лапароскопии или лапаротомии. Недостатки этих методов в послеоперационных осложнениях и отсутствии полной гарантии.
Прогнозы при некрозе давать очень трудно. Поскольку смертность при данном диагнозе имеет очень высокий показатель, и даже в условиях своевременной диагностики достигает 70%. Однако шансы на выздоровление достаточно велики. Благоприятный исход зависит прежде всего от своевременного обращения к врачу, а также степени тяжести заболевания и возраста пациента. Если некрозом повреждена большая часть поджелудочной железы, летальный исход практически неизбежен.
Источник
Атрофия поджелудочной железы – это уменьшение объема органа, проявляющееся недостаточностью внешнесекреторной (продукция пищеварительных ферментов, бикарбоната) и внутрисекреторной (синтез инсулина, глюкагона) функции. Наиболее частыми причинами патологии являются хронический панкреатит, сахарный диабет, соматические заболевания с выраженным истощением, а также цирроз печени, нарушение кровоснабжения, сдавление опухолью. Диагностика основана на лабораторных данных, выявляющих дефицит ферментов и низкий уровень инсулина, УЗИ поджелудочной железы, результатах биопсии. Лечение заключается в назначении заместительной терапии: ферментных препаратов, инсулина; восстановлении кишечной флоры; коррекции дефицита нутриентов.
Общие сведения
Атрофия поджелудочной железы – состояние, характеризующееся уменьшением размеров органа, уплотнением его структуры и недостаточностью функций. Данный процесс может развиваться вследствие физиологических возрастных изменений, а также заболеваний, сопровождающихся повреждением паренхимы, сдавлением, нарушением кровоснабжения, при длительно протекающих истощающих заболеваниях. При этом вес железы, который в норме составляет около 80-90 г, уменьшается до 30-40 и ниже.
Атрофия поджелудочной железы
Причины
Атрофия поджелудочной железы может быть физиологической, развивающейся в результате естественных процессов старения организма. Она сопровождает тяжелые истощающие заболевания (кахектическая форма). Также атрофия является исходом всех форм хронического панкреатита, при этом значительная часть стромы замещается фиброзной тканью, что сопровождается прогрессированием эндокринной и экзокринной недостаточности.
Своеобразным типом атрофии является липоматоз, при котором большая часть паренхимы органа замещена жировой тканью. Отдельное место занимает атрофия панкреас при сахарном диабете. К более редким случаям заболевания в гастроэнтерологии относится атрофия железы при циррозе печени, системной склеродермии, сдавлении опухолью, перекрытии выводных протоков конкрементами.
Патанатомия
Данная патология сопровождается существенным уменьшением размеров железы – до 20-18 г, консистенция значительно уплотнена, поверхность органа бугристая, капсула сращена с окружающей ее жировой тканью, а также соседними органами. Изменяется структура поджелудочной железы, характерно избыточное развитие соединительной ткани, которая может пролиферировать вокруг долек (перилобулярный склероз) либо диффузно (интралобулярный склероз). На микроскопическом уровне поражение характеризуется диффузным разрастанием фиброзной ткани (интраацинозный склероз), гибелью клеток железистой паренхимы.
При липоматозе, несмотря на то, что данное состояние характеризуется сохранением или даже увеличением размеров органа (псевдогипертрофия), его большая часть замещена жировой тканью, в которой находятся отдельные железистые участки. По наблюдениям специалистов в области клинической гастроэнтерологии и эндокринологии, большинстве случаев при данной патологии сохраняется островковый аппарат и эндокринная функция органа.
Симптомы атрофии
Клиническая картина атрофии поджелудочной железы определяется причиной ее развития (сахарный диабет, хронический панкреатит и другие). Однако в любом случае характерными симптомами являются экзокринная и эндокринная недостаточность. Экзокринная (внешнесекреторная) недостаточность железы характеризуется пониженной продукцией пищеварительных ферментов, а также бикарбонатов и других электролитов, которые нейтрализуют содержимое желудка, обеспечивая благоприятную для действия панкреатических ферментов среду. Типичными симптомами являются послабление стула, ухудшение аппетита, снижение веса.
Ранним симптомом недостаточности внешнесекреторной функции является стеаторея (повышенное выведение жиров с калом). Этот признак развивается при снижении секреции на 10% от нормы. Снижение веса происходит вследствие нарушения переваривания пищи, всасывания веществ в кишечнике, потери аппетита. При длительно существующей патологии развиваются признаки дефицита витаминов.
Эндокринная (внутрисекреторная) недостаточность проявляется нарушениями углеводного обмена, протекающими по типу гипергликемического синдрома. При этом симптомы сахарного диабета развиваются лишь у половины пациентов. Это объясняется тем, что инсулинпродуцирующие клетки обладают способностью лучше сохраняться при патологии в сравнении с ацинарными. Развивается дефицит инсулина, глюкагона. Пациента может беспокоить выраженная слабость, головокружение, жажда.
Диагностика
При обследовании пациента с атрофией поджелудочной железы определяется дефицит массы тела. Кожные покровы сухие, шелушащиеся. При уменьшении размеров железы пропальпировать ее не удается. Если причиной состояния стал панкреатит, возможна болезненность при прощупывании. Алгоритм диагностики включает:
- Анализы. При проведении биохимических анализов крови определяется снижение активности панкреатических ферментов. Характерными симптомами являются выявляемые при проведении копрограммы стеаторея (обнаружение в кале более 9% жиров от суточного употребления) и креаторея (большое содержание в кале мышечных волокон). Зачастую диагностируется повышение уровня глюкозы крови, что является поводом для консультации у эндокринолога или диабетолога.
- Визуализирующие методики. При УЗИ поджелудочной железы определяется уменьшение ее размеров, уплотнение структуры, повышение эхогенности, неровность контуров. Для более детальной визуализации органа, выяснения причины атрофии проводится МРТ поджелудочной железы. С целью оценки состояния протоковой системы, изменения которой характерны для хронического панкреатита, показана РХПГ — эндоскопическая ретроградная холангиопанкреатография (контрастное рентгенологическое исследование). С ее помощью можно выявить сужение главного панкреатического протока, неровность стенок, извилистость. Для исключения новообразований панкреаса проводится ангиография.
- Биопсию. Важным диагностическим методом является биопсия поджелудочной железы. При исследовании биоптата оценивается степень фиброза и деструкции паренхимы, степень повреждения железистых элементов, островков Лангерганса (инсулинпродуцирующие зоны). В случае липоматоза обнаруживается жировая дистрофия органа. Проведение биопсии позволяет оценить прогноз заболевания.

КТ ОБП. Выраженное диффузное истончение поджелудочной железы, изменение ее структуры.
Лечение атрофии поджелудочной железы
Консервативные мероприятия
При атрофии панкреас обязательно назначается диетотерапия. Питание должно быть с минимальным содержанием жиров. Достаточно внимания следует уделять белково-энергетическому дефициту, коррекции гиповитаминозов. Обязательным мероприятием является полное прекращение курения, поскольку никотин нарушает продукцию бикарбонатов поджелудочной железой, в следствие чего значительно повышается кислотность содержимого двенадцатиперстной кишки.
Основным направлением терапии данной патологии является замещение экзокринной и эндокринной секреции поджелудочной железы. Для компенсации нарушенных процессов полостного пищеварения врач-гастроэнтеролог назначает ферментные препараты. Для достижения клинического эффекта препараты должны обладать высокой активностью липазы, быть устойчивыми к действию желудочного сока, обеспечивать быстрое высвобождение ферментов в тонкой кишке, активно содействовать полостному пищеварению. Данным требованиям соответствуют ферменты в виде микрогранул.
Поскольку именно липаза из всех ферментов панкреаса быстрее всего теряет активность, коррекция производится с учетом ее концентрации в препарате и выраженности стеатореи. Эффективность лечения оценивается по содержанию эластазы в кале и степени уменьшения стеатореи. Действие ферментных препаратов направлено и на устранение болевого синдрома, уменьшение вторичного энтерита, создание условий для нормализации кишечного микробиоценоза, улучшение углеводного обмена.
Коррекция эндокринной недостаточности проводится путем инсулинотерапии. При атрофии поджелудочной железы частично сохраняются островки Лангерганса, поэтому инсулин в организме продуцируется, но в малых количествах. Дозировка и режим введения инсулина определяются индивидуально в зависимости от течения патологии, этиологического фактора, данных суточного мониторирования глюкозы крови. Назначение ферментных препаратов значительно улучшает функцию поджелудочной железы в целом и углеводный обмен в том числе. Поэтому режим инсулинотерапии определяется в зависимости от дозировки и эффективности заместительной ферментной терапии.
Важным условием эффективной коррекции пищеварительных функций является нормализация микробиоценоза кишечника, поскольку на фоне приема ферментов создаются благоприятные условия для заселения патогенной флоры. Применяются пробиотики, пребиотики. Обязательно назначается витаминотерапия инъекционно, а также препараты магния, цинка, меди.
Хирургическое лечение
Хирургическое лечение данной патологии проводится в специализированных центрах. Осуществляется трансплантация островков Лангерганса с последующим удалением железы и заместительной ферментной терапией. Однако, поскольку атрофия зачастую является следствием тяжелых заболеваний с выраженным нарушением общего состояния пациента, такое лечение проводится редко.
Прогноз и профилактика
Прогноз при атрофии поджелудочной железы определяется степенью поражения экзокринных и эндокринных структур органа. Поскольку островковый аппарат частично сохранен, существует и остаточный синтез инсулина. Ввиду этого редко развивается кетоацидоз, но часто возникают гипогликемические состояния. Определение этиологии заболевания, устранение основной патологии, своевременное начало лечения позволяют достичь хороших результатов.
Профилактика заключается в своевременном лечении заболеваний, которые могут стать причиной атрофии панкреас. При наличии хронического панкреатита обязателен полный отказ от алкоголя, соблюдение диеты, поддержание достаточного уровня ферментативной активности железы.
Источник