Деформация ткани поджелудочной железы
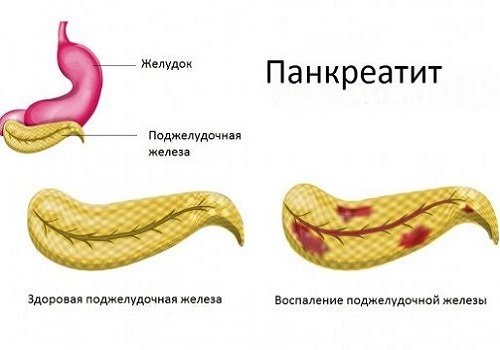
Ткань поджелудочной железы имеет высокую эластичность. Это свойство дает органу возможность скручиваться, перегибаться, расправляться снова и даже образовывать кольцо. Диагноза загиб поджелудочной железы в медицине не существует, поскольку данное состояние далеко не во всех случаях представляет собой заболевание. Нередко это явление просто бывает временной особенностью органа.

Ткань поджелудочной железы имеет высокую эластичность, это свойство дает органу возможность скручиваться, перегибаться, расправляться снова и даже образовывать кольцо.
1Причины возникновения
Поджелудочная железа может изменить свои очертания и без видимых причин. Например, при активных движениях, беге или прыжках она может принять угловатую в виде буквы Л или скрученную форму. С течением времени она возвращается в свое нормальное положение. Однако бывают и более настораживающие причины для перекрута или загиба органа:
- перенесенное недавно или протекающее в момент обнаружения деформации железы ее острое воспаление – панкреатит (при этой болезни орган выгибается и немного смещается кверху);
- доброкачественные или злокачественные новообразования в системе пищеварения;
- спаечные процессы, возникающие чаще всего после хирургических вмешательств на внутренних органах человека или воспалительных заболеваний в них;
- врожденные аномалии развития желудка или поджелудочной;
- кистозные образования органа;
- неправильное питание;
- травмы органов брюшной полости;
- наследственная особенность.

Одной из причин для перекрута или загиба органа может быть перенесенное недавно или протекающее в момент обнаружения деформации железы ее острое воспаление – панкреатит.
2Симптомы
Чаще всего деформированный орган не беспокоит пациента. Изменения нормальных контуров железы никак себя не проявляют и обнаруживаются случайно во время УЗИ, проводимого по поводу патологий других органов брюшной полости.
Но если поджелудочная железа свернулась в кольцо, она может пережать двенадцатиперстную кишку. Это сопровождается типичными признаками непроходимости кишечника:
- сильной схваткообразной болью в животе;
- запором;
- метеоризмом;
- тошнотой и рвотой.
Появление таких симптомов требует безотлагательного обращения к врачу. Данное состояние нуждается в дифференциальной диагностике между прободной язвой желудка или его раковой опухолью, прорастающей в двенадцатиперстную кишку.

Изменения нормальных контуров железы никак себя не проявляют и обнаруживаются случайно во время УЗИ, проводимого по поводу патологий других органов брюшной полости.
Если же деформирование вышеупомянутой железы произошло вследствие острого панкреатита, то преобладают симптомы последнего. К основным его признакам принадлежат нарушения работы органов пищеварительной системы:
- неукротимая рвота, не приносящая облегчения;
- жидкий и частый стул;
- небольшое повышение температуры тела;
- интенсивная опоясывающая боль в животе распирающего характера;
- синюшность кожи передней брюшной стенки;
- повышение уровня сахара в крови.
3Лечение
Пациенты, которым перекрученная или неестественно изогнутая поджелудочная железа не причиняет боли и дискомфорта, в лечении не нуждаются. Достаточно систематического наблюдения у врача. Если же это явление было вызвано опухолью либо воспалительным процессом, то способ терапии подбирается специалистом в зависимости от провоцирующей патологии.
Новообразования после обследования лечатся онкологом, при травмах и кишечной непроходимости больному может понадобиться операция. Для борьбы с панкреатитом, который изменяет контуры данного органа чаще всего, применяются по общепринятой схеме лекарственные препараты, физиотерапевтические процедуры и лечебное питание.
Медикаменты
Полное выздоровление после перенесенного панкреатита восстанавливает физиологическое положение поджелудочной железы. Для лечения воспаления органа используются медикаменты следующих типов:
- анальгетики (Индометацин, Вольтарен);
- спазмолитики (Дюспаталин, Бускопан, Папаверин, Но-Шпа);
- противоферментные средства (Трасилол, Контрикал);
- мочегонные, обеспечивающие эвакуацию из организма лишних ферментов естественным путем (Фуросемид);
- антибактериальные средства широкого спектра действия для ликвидации воспалительных изменений в желудочно-кишечном тракте (Ампициллин и т.п.).
Если после стихания острого воспалительного процесса сохранились нарушения функции органа, то больному назначается долговременный прием специальных ферментов (Панкреатин) и препаратов, нормализующих уровень глюкозы в крови (Инсулин, Глибенкламид, Сиофор и др.)
При панкреатите, осложнившемся гнойным абсцессом поджелудочной, или сочетании его с острым воспалением желчного пузыря больному показано хирургическое вмешательство.
Фитотерапия
Лекарственные травы могут использоваться при лечении изменений контуров поджелудочной железы только в том случае, если они были вызваны панкреатитом. Фитотерапия применяется после консультации с врачом и только в стадии стихания острого воспалительного процесса в железе.
Например, больному могут быть полезны:
- ягоды клюквы (1 стакан в день);
- свежеотжатый картофельный сок;
- отвары осиновой коры и овса;
- настои цветков мальвы, цикория, тмина, репешка обыкновенного, подорожника.
Для фитотерапии больному панкреатитом можно посоветовать приготовить средство такого состава:
- цветки пижмы – 1 часть;
- кукурузные рыльца – 1 часть;
- плоды хмеля – 1 часть;
- семена укропа – 1 часть;
- цветки ромашки аптечной – 1 часть;
- плоды жостера – 3 части.
Залить 1 стаканом кипятка 1 ст.л. сбора. Дать настояться до остывания, после чего процедить. Принимать по 1/3 стакана трижды в день перед едой.

Лекарственные травы могут использоваться при лечении изменений контуров поджелудочной железы только в том случае, если они были вызваны панкреатитом.
Для снятия болей в органах пищеварительной системы пригодится и такой сбор:
- цветки ромашки аптечной – 1 часть;
- корни аира – 1 часть;
- цветки бессмертника песчаного – 1 часть;
- листья мяты – 2 части;
- корни валерианы – 2 части.
Заварить 300 мл кипящей воды 1 ст.л. сбора. Настоять 30 минут, процедить и пить утром и вечером по 1 стакану средства через 1 час после приема пищи.
При деформации органа, спровоцированной опухолями, кистами или травмами, и врожденной аномалии железы фитотерапия не только бесполезна, но иногда еще и опасна.
Физиотерапия
Физиотерапевтическое лечение применяется во время ремиссии воспаления поджелудочной железы. В целях нормализации функциональности органов пищеварения и восстановления в их пораженных областях циркуляции крови пациенту могут быть назначены:
- лечебные грязевые аппликации;
- хлоридно-натриевые, радоновые, кислородные ванны;
- гидротерапия специальными душами и водными массажами;
- прием внутрь кислородных коктейлей и лечебных минеральных вод;
- электрофорез со спазмолитическими и обезболивающими препаратами;
- иглорефлексотерапия;
- лазеротерапия;
- промывание желудка и кишечника специальными минеральными водами.

В целях нормализации функциональности органов пищеварения и восстановления в их пораженных областях циркуляции крови пациенту могут быть назначены лечебные грязевые аппликации.
По возможности больного направляют на санаторно-курортное лечение (Трускавец, Ессентуки, Минеральные Воды, Кисловодск).
Питание
Поскольку самой частой причиной деформации поджелудочной бывает ее воспаление, то в комплекс лечебных мероприятий должна быть включена специальная щадящая железу диета №5 по Певзнеру. Она предполагает повышенное употребление пациентом белковой пищи и ограничение в рационе жиров и углеводов. На столе больного панкреатитом ежедневно должны присутствовать следующие продукты:
- молодая телятина;
- курица;
- кролик;
- рыба нежирных сортов;
- крупяные и тыквенные каши;
- отварные овощи;
- фрукты;
- хлеб из муки грубого помола.
Мясо для диетического питания должно быть измельчено в виде фарша и приготовлено на пару. Пищу нужно принимать маленькими порциями 5-6 раз в день. Не следует употреблять слишком горячую или холодную еду. Сладости, кондитерские изделия, жареные и острые блюда необходимо убрать из повседневного меню.
Прием крепких напитков и кофе во время лечения недопустим. Лучше пить зеленый чай или отвары лекарственных трав: ромашки, зверобоя, пустырника, бессмертника. Они устраняют воспаление, нормализуют продукцию ферментов рассматриваемой железы и восстанавливают функцию пищеварительного тракта.
4Опасна ли
Изменение формы железы не опасно для человека, если оно не причиняет ему дискомфорта и не нарушает процесс пищеварения.
Единственной критической ситуацией является оборачивание деформированного органа вокруг двенадцатиперстной кишки в виде плотного кольца. Вызванная этим острая непроходимость кишечника опасна для жизни.
Медиками установлено, что форма поджелудочной железы не влияет на качество работы органа и никак не отражается на самочувствии пациента. Ее деформация не обязательно свидетельствует о наличии у человека какого-либо заболевания, а только служит поводом для регулярного посещения врача и углубленного обследования органов брюшной полости. Для этого пациента направляют на более информативные, чем ультразвуковое исследование, диагностические процедуры: компьютерную или магнитно-резонансную томографию.
5Особенности у детей
У детей нередко отмечается деформация поджелудочной железы в зоне ее хвоста, что легко объяснимо большой подвижностью этого органа в раннем возрасте. У малышей железа имеет вид клина, который со временем изменяется, становится более вытянутым или образует изгибы.

Деформированная поджелудочная и в самом деле может быть признаком опасной патологии, нужно тщательно обследовать ребенка.
Чаще всего это явление постепенно проходит с ростом ребенка и не является поводом для опасений. От рождения до 12-летнего возраста железа увеличивается в размере втрое, при этом неоднократно изменяет форму. Во время ее роста могут происходить перекручивания и изгибы. Орган заканчивает свое формирование к 14 годам. До этого возраста у родителей нет весомых причин для беспокойства.
Однако деформированная поджелудочная и в самом деле может быть признаком опасной патологии. Нужно тщательно обследовать ребенка на наличие камней, абсцессов, кистозных или опухолевых включений в железе, болезней желчного пузыря и двенадцатиперстной кишки.
6Специфика у подростков
В подростковом возрасте под влиянием активной выработки гормонов происходит бурный рост всего организма, в том числе и железы. Период полового созревания можно считать временем повышенного риска образования перекрута или загиба данной анатомической структуры. Однако и у этой категории пациентов данная особенность нередко имеет временный характер.
Что не любит поджелудочная железа
О самом главном ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
Преходящие отклонения в форме поджелудочной железы – достаточно распространенное явление. Они одинаково часто встречаются как у малышей первых лет жизни, так и у подростков.
Источник
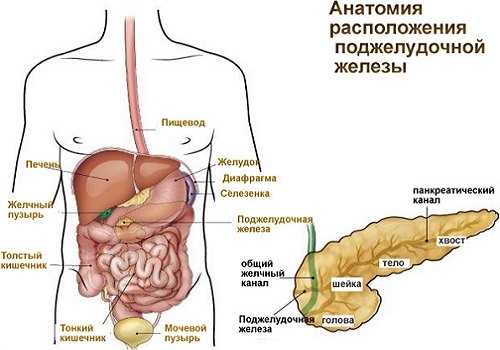
 Поджелудочная железа (ПЖ) располагается забрюшинно, перед ней находится желудок, который отделен сальниковой сумкой. ПЖ имеет вытянутую форму: ее головка локализуется правее от белой линии живота и охватывается петлей двенадцатиперстной кишки. Тело вытянуто в сторону селезенки, хвост граничит с левым надпочечником, соприкасается с селезенкой и углом поперечно-ободочной кишки, может быть загнут вверх.
Поджелудочная железа (ПЖ) располагается забрюшинно, перед ней находится желудок, который отделен сальниковой сумкой. ПЖ имеет вытянутую форму: ее головка локализуется правее от белой линии живота и охватывается петлей двенадцатиперстной кишки. Тело вытянуто в сторону селезенки, хвост граничит с левым надпочечником, соприкасается с селезенкой и углом поперечно-ободочной кишки, может быть загнут вверх.
При искривлении поджелудочной железы или другой деформации необходимо продолжить обследование для исключения патологии как самой ПЖ, так и прилежащих к ней органов. Его нужно провести своевременно, поскольку железа является вторым по размеру паренхиматозным органом системы пищеварения после печени, а по значимости занимает ведущее место. Она вырабатывает панкреатический сок с ферментами и секретирует гормоны. От ее здоровья зависят практически все органы и системы, и любой сбой в ее работе приведет к заболеваниям с сомнительным прогнозом.
Форма поджелудочной железы
ПЖ имеет вытянутую форму, располагается практически горизонтально. Состоит из трех частей: головки, тела, хвоста. Головка — наиболее утолщенная часть, к хвосту ПЖ суживается. У каждого человека в норме железа имеет свои особенности формы. Она может быть:
- изогнута под некоторым углом,
- как буква Л,
- вытянута безо всяких изгибов,
- в форме гантели,
- в виде кольца.
Паренхима ПЖ обладает высокой эластичностью, что делает возможным ее сгибание, распрямление и даже образование кольца. Загиба поджелудочной железы в виде диагноза в медицине не существует, поскольку это не всегда относится к патологии — является отклонением в форме органа. Опасность такого изменения формы бывает в случае, когда железа охватывает кольцом луковицу ДПК. Такое положение ПЖ проявляется выраженной клинической симптоматикой.
При изгибе поджелудочной железы ее функции не нарушаются. Только значительный перегиб ПЖ приводит к резкому ухудшению состояния: луковица ДПК оказывается зажатой тканью железы. Но такое крайнее изменение формы отмечается редко и кратковременно. Хотя в литературе описаны случаи развития непроходимости ДПК — тогда требуется срочное врачебное вмешательство. У ребенка часто это явление встречается в области тела или хвоста, объясняется повышенной подвижностью органа, которая уменьшается с возрастом.
В большинстве случаев такое изменение формы ПЖ неопасно. Из-за связи с тонкой кишкой и желудочной брюшиной железа хорошо зафиксирована и редко изменяет локализацию по отношению к близлежащим органам, в зависимости от положения тела в пространстве.
Что такое деформация поджелудочной железы?
ПЖ — орган, чрезвычайно уязвимый к воздействию внешних и внутренних факторов. Патология, которую они вызывают, приводит к деформации — изменению нормальных размеров и формы со значительным смещением железы или без него. Такое отклонение необходимо выявлять, пока ребенок маленький, с целью дальнейшей коррекции возможных патологий в будущем.
Почему деформируется поджелудочная железа?
Главные причины, приводящие к деформации:
- острое воспаление,
- киста,
- новообразование различной природы,
- аномалии развития,
- травматические поражения,
- неправильное питание,
- спаечный процесс в месте расположения органа,
- ожирение.

У ребенка причиной деформированной поджелудочной железы, помимо неправильного питания, может стать наследственность.
После острого панкреатита возможно небольшое изменение формы железы или смещение ее вверх. Деформация выражается в углообразном загибе или многократном перегибе. В дальнейшем заболевание приобретает хроническое течение, что при частых рецидивах также может приводить к патологическим изменениям формы.
Киста ПЖ только при ее размере больше 6—7 см может вызвать деформацию органа. Сама киста не всегда хорошо визуализируется даже на сонографии, но при больших размерах заподозрить ее наличие можно по измененному контуру ПЖ.
Неровные контуры, выпуклости на поверхности ПЖ с локальными асимметричными выпячиваниями, необычные перегибы указывают на новообразования или метастазы из другого органа.
Аномалии развития поджелудочной железы
Аномалии развития ПЖ — это отклонения от нормального анатомического строения и функционирования органа, которые формируются в период развития плода. Среди пороков ЖКТ встречаются часто.
Регистрируются достаточно часто. Код по МКБ — Q 45.3
Классификация основана:
- на специфике нарушения анатомии органа,
- на этапах формирования, когда возникла неправильная закладка.
Выделяют аномалии:
- недоразвития — агенезия (несовместима с жизнью) и гипоплазия,
- расположения — кольцевидная и добавочная ПЖ, а также эктопия сосочка ДПК.
Патология формирования протоков ПЖ вызывает ее расщепление:
- полное (вирсунгов проток делит ПЖ на 2 части),
- неполное (на 2 части делится один из участков ПЖ),
- развитию изолированной головки железы.
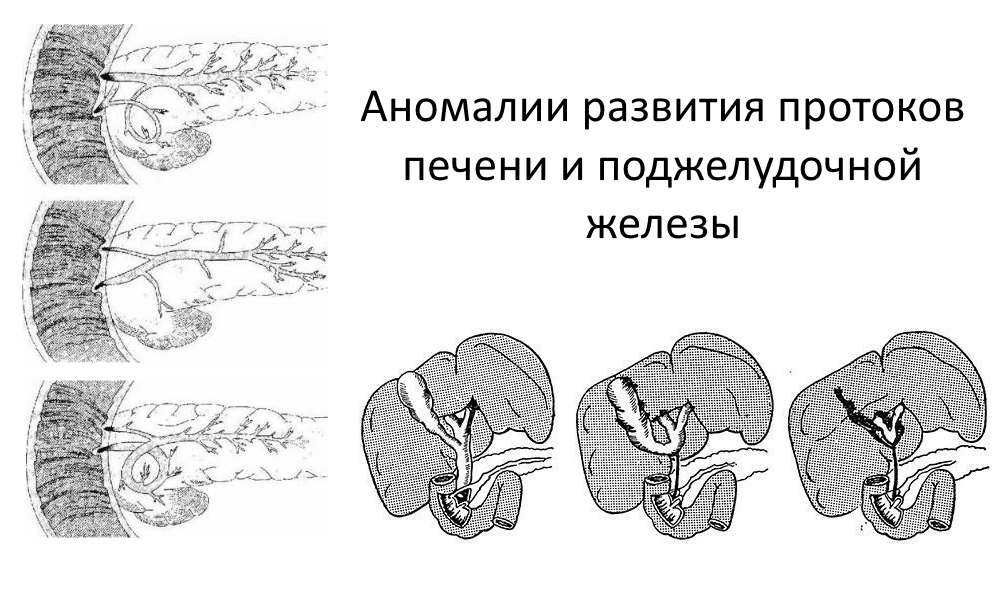
В отдельную группу аномалий входят:
- атипичные изменения вирсунгова протока (в виде петли или спирали),
- врожденные кисты.
Они не вызывают жалоб и обнаруживаются как находка при диагностике других органов. Но могут проявляться картиной панкреатита:
- болью в животе,
- тошнотой,
- рвотой без облегчения,
- кишечной непроходимостью.
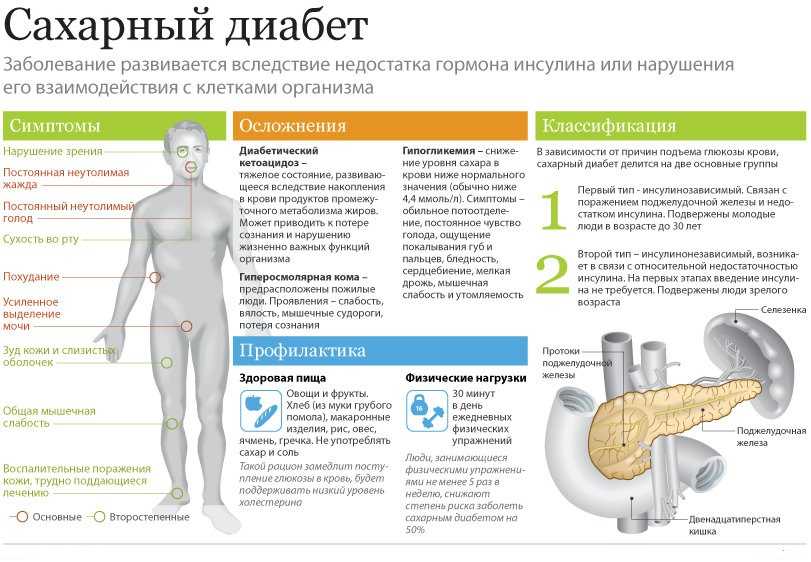
Последствие патологии — сахарный диабет с жаждой и полиурией (при поражении островков Лангерганса).
При гипоплазии ПЖ выражена внешняя и внутренняя секреторная недостаточность. Клинически это сопровождается стеатореей, тошнотой, рвотой, гипергликемией.
Появление перекрученной поджелудочной железы с рождения не зависит от того, как протекала беременность. ПЖ в процессе развития из-за ее эластичности может перекрутить, но с ростом организма возможно восстановление нормального положения, если нарушалась проходимость протока и не сдавливались ткани железы.
Кольцевидная ПЖ может охватывать двенадцатиперстную кишку на любом уровне. Это вызывает развитие полной или частичной непроходимости и сопровождается:
- рвотой,
- полным отсутствием стула,
- резким снижением веса.
Состояние необходимо дифференцировать с раком головки ПЖ, прорастающим в стенку кишки.
Аномальное расположение в другом органе панкреатической ткани вместе с сосудами и собственным протоком называется аберрантным. Это образование ничем не связано с нормально расположенной ПЖ. При эктопированной поджелудочной железе овальное образование с четкими контурами, толщиной 1,5—2,5 см может локализоваться в антральном отделе желудка, ДПК или желчном пузыре. Иногда ее обнаруживают в достаточно отдаленных органах грудной или брюшной полости.
При расположении в вертикальной части ДПК может сдавливаться проток аберрантной железы за счет отека с развитием обструктивного процесса в добавочной железе. При УЗ исследовании есть сходство с полипом, но, в отличие от него, в центре визуализируется большая плотность за счет имеющегося выводного протока. Опасность такой дистопированной железы в том, что в ней также может развиваться воспаление — эктопический панкреатит. Эта редкая патология у детей.
Удвоению могут подвергаться тело или хвостовая часть при общей головке ПЖ. Возможно образование двух полных желез, располагающихся параллельно. Расщепление ПЖ и аномалии вирсунгова протока сопровождаются внутрипротоковой гипертензией, которая приводит к воспалению.
Из-за врожденных кист масса полноценной паренхимы резко уменьшается. Это проявляется симптомами недостаточности всех функций ПЖ.
Методы диагностики патологии
Диагностика изменений ПЖ затруднена из-за ее забрюшинной локализации. Пальпаторно определить нельзя ни расположение органа, ни его параметры. Лишь в редких случаях значительного увеличения ПЖ можно ее прощупать при осмотре.
В случае деформации, вызванной панкреатитом, диагноз выставляется на основании лабораторных исследований и при подробном выяснении жалоб и анамнеза заболевания.
Для подтверждения патологии необходимо исследовать:
- амилазу крови и мочи,
- копрограмму,
- эластазу кала.
Для верификации диагноза используются функциональные методы:
- УЗИ (ультразвуковое исследование),
- ЭФГДС (эзофагофиброгастродуоденоскопия),
- ФКС (фиброколоноскопия),
- КТ и МРТ (компьютерная и магнитно-резонансная томография).
Самым удобным, доступным, относительно безопасным методом, получившим хороший отзыв врачей всех специальностей, является УЗИ. Это скриннинговое исследование органов брюшной полости и забрюшинного пространства (УЗИ ОБП и ЗП). Оно позволяет определить:
- изменение размеров ПЖ и соседних органов,
- четкость границ,
- наличие диффузных или очаговых изменений,
- эхогенность тканей,
- имеющееся искривление органа.
Поскольку при деформации ПЖ клинические проявления встречаются редко, а лабораторные показатели могут быть нормальными, основными методами диагностики, помимо УЗИ, являются МРТ или КТ. При подозрении на злокачественное новообразование обязательно проведение МРТ и гистологическое исследование.
ЭГДС используется для обнаружения эктопии, степени уменьшения просвета кишки кольцевидной железой.
ФКС – осмотр слизистой оболочки кишечника выявляет дополнительные участки ПЖ.
Объем исследований, необходимый для установления точного диагноза, определяется врачом. По их результатам решается, какие методы лечения необходимы в каждом случае.
Методы лечения недуга
Выбор способа лечения зависит от спровоцировавших деформацию заболеваний: он может быть консервативным или оперативным. Бессимптомные аномалии не требуют лечения.
При воспалении ПЖ применяется комплексная терапия с использованием медикаментозных средств, назначения диетического питания, физиотерапии. Опухоли с первых дней должны наблюдать и лечить онкологи. Травмы и кишечная непроходимость лечатся оперативно.
Медикаменты
Поскольку самая частая причина изгиба ПЖ — панкреатит, его лечение восстанавливает нормальную форму и расположение органа. Используется несколько групп медикаментов:
- спазмолититические препараты,
- обезболивающие,
- антибиотики,
- антиферментные средства.

При отсутствии воспалительного процесса, но нарушенной внешнесекреторной и инкреторной функции показана длительная заместительная терапия:
- ферментами,
- сахароснижающими препаратами или инсулином.
Фитотерапия
Фитотерапия для лечения патологии, приводящей к деформации ПЖ, не подходит. При остром панкреатите или обострении хронического этот метод противопоказан из-за большой вероятности развития аллергии. Воспаление ПЖ протекает тяжело, имеет много осложнений с неблагоприятным прогнозом, из-за этого использовать растения и препараты из них не рекомендуется. При выявлении опухоли таким лечением можно спровоцировать рост новообразования.
В случаях обнаруженных кист, травматических повреждений, врожденных аномалий метод неэффективен.
Физиотерапия
Физиотерапевтическое лечение используется в стадии стойкой ремиссии панкреатита. В остром периоде детям и взрослым назначаются только минеральные воды. Применяется негазированная щелочная вода. Через несколько недель от начала обострения возможно применение отдельных физиотерапевтических методов с целью:
- уменьшения спазма,
- нормализации секреции панкреатического сока,
- купирования воспаления,
- восстановления кровоснабжения пораженных участков.
Эффективны следующие процедуры:
- электрофорез со спазмолитиками,
- лечебные грязи,
- импульсная ультразвуковая терапия.
Хирургическое вмешательство
Оперативные методы используются при выявлении различных образований в ПЖ. Их объем зависит от обнаруженной патологии и ее тяжести. Если есть выраженные нарушения функций, проводятся:
- сфинктеропластика,
- удаление кисты (либо используются методы, позволяющие забрать жидкость из кисты),
- формируются кишечные анастомозы.
При аберрантной ПЖ также рекомендуется хирургическое лечение. Мнения специалистов разделяются:
- одни считают, что необходимо удалять дополнительную железу из-за риска малигнизации, независимо от наличия проявлений, расположения, размеров,
- другие — только при длительных жалобах и формировании осложнений.
Операция часто приводит к компенсаторной гипертрофии основной поджелудочной железы.
Сегодня радикальное лечение заменяется, по возможности, альтернативным эндоскопическим вмешательством. Исследования последних лет выявили положительный эффект применения синтетических аналогов соматостатина длительного действия (Ланреотида). Но в настоящее время эта терапия не имеет подтверждения доказательной медициной.
Радикальные методы лечения показаны также:
- при образованиях (камни, опухоли, кисты, абсцессы), деформирующих ПЖ,
- при панкреонекрозе, вызывающем отек железы,
- при различных стенозах.
Сегодня широко применяются современных малоинвазивные технологии и бескровные вмешательства, которые:
- практически не травмируют орган,
- уменьшают развитие осложнений,
- снижают сроки реабилитации,
- улучшают прогноз и качество жизни.
Но в тяжелых и запущенных случаях применяется лапаротомия (вскрытие брюшной полости) и люмботомия (вскрытие забрюшинного пространства). В каждом конкретном случае выбор метода лечения индивидуален.
Возможные осложнения аномалий развития ПЖ
Осложнения при аномалиях ПЖ связаны с развитием панкреатита. В свою очередь, воспаление приводит:
- к затруднению оттока панкреатического секрета и желчи,
- к абсцессам,
- к сахарному диабету либо гипогликемии.
При появлении первых признаков нездоровья и своевременном обращении к специалисту для обследования, дальнейшего лечения вероятность осложнений снижается при выполнении всех рекомендаций.
Диета во время болезни
При панкреатите применяется диета — стол № 5 по Певзнеру. Специальное питание включает:
- повышение в рационе белков (мясо птицы, кролика, нежирная рыба, говядина — его необходимо перекручивать, получая измельченную массу),
- каши и клетчатку в виде овощей, фруктов, цельнозернового хлеба,
- ограничение жиров,
- исключение жареного, копченого, острого.
Перетертая, измельченная пища должна приниматься небольшими порциями 4—6 раз в день теплой. При всех видах патологии ПЖ необходимо исключить употребление алкогольных напитков.
Такая диета назначается при панкреатите. В других случаях в ней нет необходимости.
Изменение локализации или формы ПЖ не всегда сопровождаются выраженной симптоматикой. Но являются показанием к дальнейшему детальному обследованию, чтобы своевременно предупредить развитие заболевания и его осложнения.
Тест: на определение риска сахарного диабета 2 типа

Источник



