Диабет отказала поджелудочная железа
 Отказ поджелудочной железы может случиться у пациента любого возраста и пола. Острый панкреатит в тяжелой форме или осложнения после него могут привести к летальному исходу в течение нескольких часов.
Отказ поджелудочной железы может случиться у пациента любого возраста и пола. Острый панкреатит в тяжелой форме или осложнения после него могут привести к летальному исходу в течение нескольких часов.
Если происходит поражение значительной части органа (тотальный или субтотальный панкреонекроз), несмотря на своевременно адекватную помощь, проведенную в полном объеме, лучшим прогнозом может стать выживание с последующей инвалидизацией пациента. Железа, по данным различных авторов, отказывает при крупноочаговом инфицировании поджелудочной более чем на 80% даже при лечении в специализированных клиниках. Некроз клеток происходит молниеносно: после неотложной операции не всегда удается добиться положительного результата, и шанс сохранения жизни сводится к нулю. При мелкоочаговом панкреонекрозе отдельной части ПЖ (головки, тела или хвоста) отмечается летальность от 11 до 40%.
Особенности функционирования поджелудочной железы
Поджелудочная железа (ПЖ) — орган, секретирующий одновременно пищеварительный сок, содержащий ферменты, и гормоны, контролирующие метаболические процессы в организме. Особенности ее функционирования связаны со строением паренхимы, которая состоит из долек с железистыми клетками, производящими энзимы, и островков Лангерганса, синтезирующими гормоны.
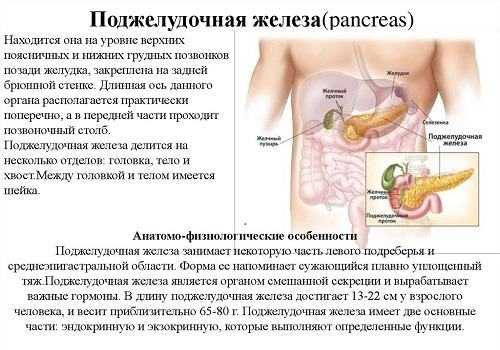
В целом ПЖ состоит из железистой ткани. Она очень нежная, легкоранимая, подвержена воздействию внешних и внутренних факторов. Оперировать железу или близлежащие органы чрезвычайно сложно: клетки разрушаются даже от прикосновения. Изменения, происходящие в паренхиме ПЖ, необратимы: погибшие панкреатоциты не восстанавливаются, функции органа теряются безвозвратно. Если большая часть нормальной ткани будет заменена жировой или соединительной, ПЖ перестанет действовать. Лечение, которое сводится в таких случаях к заместительной терапии, приводит к большим физическим и финансовым потерям.
В результате патологических процессов в ПЖ происходит гибель всех структурных компонентов ткани с развитием:
- сахарного диабета при недостаточном количестве бета-клеток, вырабатывающих инсулин,
- острого панкреатита со всеми его осложнениями.
Сбой в деятельности и возможная смерть органа может быть вызвана различными причинами, но патогенез во всех случаях примерно одинаков и является токсической энзимопатией вследствие активации агрессивных ферментов с последующим самоперевариванием ПЖ.
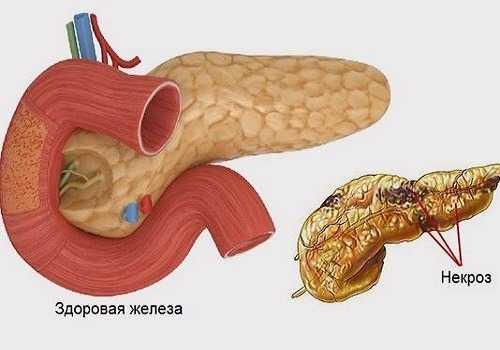
При гибели тканей pancreas и освобождении ферментов возникают кровоизлияния, некрозы в окружающих железу тканях.
При более тяжелых формах развивается прогрессирующий отек. Он приводит к сдавлению питающих орган сосудов, их тромбозу и образованию значительных очагов некроза. Развивается гиповолемия. Из поджелудочной железы и забрюшинной клетчатки в кровь происходит выброс:
- токсинов,
- биологически активных веществ (активированных ферментов, кининов, гистамина).
В результате их действия:
- расширяются сосуды,
- повышается проницаемость сосудистой стенки,
- уменьшается сократимость миокарда,
- возникает эндотоксикоз,
- развивается шок и полиорганная недостаточность, которая наиболее выражена при присоединении инфекции.
Причины отказа ПЖ
Острый панкреатит — основное заболевание ПЖ, протекает тяжело и с осложнениями. Стремительное развитие болезни труднопредсказуемо: больной может умереть в течение нескольких часов или на протяжении первой недели после появления первых симптомов. Основные причины, приводящие к возникновению болезни и ее последствиям:
- злоупотребление алкоголем (25–30%) — вызывает острое поражение ПЖ у мужчин,
- желчнокаменная болезнь (40–70%) — приводит к гибели ПЖ у женщин.
Помимо них, к глубоким изменениям в тканях ПЖ приводят:
- травма в области локализации органа, в том числе оперативное вмешательство на самой железе или соседних органах,
- осложненная язвенная болезнь желудка или двенадцатиперстной кишки с пенетрацией в головку ПЖ,
- атеросклеротические поражения сосудов, приводящие к развитию ишемии — нарушению кровоснабжения железы и некротическим изменениям в ее тканях,
- вирсунголитиаз — камни в главном протоке, нарушающие его проходимость и выделение панкреатического сока,
- тяжелая пищевая аллергия,
- вирусные инфекции,
- гипопаратиреоз.
В группе риска находятся люди:
- злоупотребляющие жирной, жареной и острой пищей,
- с наследственной предрасположенностью,
- с ожирением (риск тяжелого панкреатита повышается в 3 раза, смертности — в 2).
Всего в литературе описано более 40 причин, инициирующих развитие острого воспалительного процесса в ПЖ. Наибольшее количество случаев фиксируется в зимний период, летом их число (особенно деструктивных форм) сокращается в связи с изменением характера питания. В летнее время употребление овощей, фруктов, зелени увеличивается, а жиров и мяса — снижается.
Симптомы и признаки отказа поджелудочной железы
К основным симптомам сбоя поджелудочной железы относятся:
- боль,
- тошнота,
- многократная рвота, не приносящая облегчения,
- диарея,
- слабость,
- вздутие живота.
Место возникновения боли в животе различно, но в 95% она локализуется в эпигастрии, может быть опоясывающего характера. В 50% болевой симптом имеет высокую интенсивность, сопровождается коллапсом. Вздутие живота в начале заболевания связано с парезом (параличом) поперечной ободочной кишки.

При объективном осмотре и у взрослого человека, и у ребенка общее состояние после сбоев функций ПЖ тяжелое. Обнаруживаются:
- мраморность кожных покровов,
- цианоз,
- одышка,
- тахикардия,
- падение АД вплоть до коллапса.
При пальпации живота выявляется резкая болезненность в подреберьях и эпигастрии, иногда напряжение мышц. При развившемся панкреонекрозе прощупывается инфильтрат в эпигастральной области. Срыв, сопровождающийся обширным некротическим процессом в ПЖ, характеризуется симптомами полиорганного расстройства и оказывает влияние на нарушение:
- дыхательной,
- сердечно-сосудистой,
- печеночно-почечной функции.
К нарушению работы ПЖ приводят и частые обострения хронического панкреатита. При каждом рецидиве симптомы нарастают, человек начинает худеть, поносы характерного вида (серого цвета с жирным блеском и непереваренным остатками пищи) становятся постоянными, боли учащаются и усиливаются, исчезает аппетит, железа начинает постепенно умирать и вскоре перестает работать. Если своевременно не будут проведены экстренные медицинские мероприятия, это может грозить гибелью пациента.
Последствия отказа поджелудочной железы
ПЖ имеет ограниченный запас прочности. Последствия панкреатита могут быть довольно тяжелыми и опасными для жизни. При геморрагической или смешанной форме панкреонекроза вероятность летального исхода повышается. Во многих случаях при остром панкреатите приходится делать срочную операцию, но и после нее не всегда прогноз благоприятный.
Возможно ли восстановить работу ПЖ после сбоя?
В случае удачного исхода острой патологии ПЖ после оперативного или интенсивного медикаментозного лечения для восстановления работы органа пациенту придется приложить немало усилий. Утраченные клетки ПЖ не восстанавливаются, поэтому для относительно качественной жизни назначается длительная жесткая диета и заместительная лекарственная терапия. Только при строгом и абсолютном точном выполнении всех рекомендаций можно избежать очередного рецидива с неблагоприятным прогнозом. Лечение, как и соблюдение диеты, проводится под наблюдением врача, который проводит коррекцию питания, а также принимаемых препаратов и их дозировок.

Строгая диета продолжается в течение года. Во многих случаях ограничений в еде приходится придерживаться всю жизнь. Основу составляет стол № 5п по Певзнеру. Ограничиваются жирные, жареные, острые, копченые, соленые блюда. Помимо этого, нужно соблюдать режим питания — оно должно быть дробным и частым. Небольшими порциями необходимо съедать суточное количество еды за 6−8 раз. При этом пища должна быть комфортной температуры — недопустимо употреблять слишком горячую или холодную еду, это может негативно сказаться на процессах пищеварения. Пища при приготовлении должна измельчаться до кашицеобразной консистенции. Нельзя есть большими кусками — это приводит к функциональному напряжению ПЖ: для переваривания железе приходится вырабатывать повышенное количество пищеварительного сока с высоким содержанием соответствующих ферментов, что может обострить процесс. При приготовлении продукты подвергают обработке путем отваривания, пропаривания, тушения, запекания в духовке.
Если после острого панкреатита развился сахарный диабет, назначается диета № 9 со значительным снижением или исключением из рациона углеводов и соответствующее лечение. В любом случае необходим полный отказ от алкоголя (даже от слабоалкогольных напитков), курения.
Рекомендуется модификация образа жизни в виде:
- повышенной двигательной активности (особенно при ожирении, которое является значимым фактором риска),
- уменьшения стрессовых ситуаций,
- нормализации режима труда и отдыха с полноценным сном в достаточном количестве.
Назначается также лекарственная терапия:
- при сахарном диабете — соответствующие сахароснижающие препараты,
- после перенесенного панкреатита с нарушением процессов переваривания пищи — длительное применение ферментов.
Все медикаменты прописываются индивидуально: дозировка, длительность приема препарата и конкретное лекарственное средство подбирается исходя из тяжести состояния, лабораторных показателей и функциональных способностей органа после перенесенного острого процесса. Нужно помнить, что поджелудочная железа убивает стремительно, поэтому самолечение недопустимо. Медлить при патологиях ПЖ нельзя — при первых симптомах необходимо обращаться к специалисту. Это даст шанс сохранить здоровье на долгие годы.
Тест: на определение риска сахарного диабета 2 типа

Источник
Как взаимосвязаны панкреатит и диабет

Многие годы безуспешно боретесь с ДИАБЕТОМ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить диабет принимая каждый день…
Читать далее »
Панкреатит и сахарный диабет — это болезни, от которых страдает поджелудочная железа.
Хронический панкреатит – это воспаленный процесс в этом органе, который длиться продолжительное время, поражает его клетки и приводит к изменениям в его тканях. Если он длиться долго, то заболевание становится хроническим и приводит к замещению здоровых тканей органа на жировые ткани или соединительные.
Это вызывает внешнесекреторную недостаточность, которая проявляется в том, что вырабатывается мало пищеварительных ферментов. Одновременно развивается и внутрисекреторная дисфункция, во время которой появляется толерантность клеток организма к глюкозе, которая позже вызывает сахарную болезнь.
Но такая последовательность развития заболеваний не является обязательной. Иногда люди при диабете 2 типа начинают болеть панкреатитом. А люди с хроническим заболеванием поджелудочной не обязательно должны стать диабетиками.
Как развивается сахарная болезнь при панкреатите
Сначала заболевание проявляется болевым синдромом, затем начинается пищеварительная дисфункция, после этого развивается сахарная болезнь.
Первый этап может длиться несколько лет, сопровождаясь болями разной силы.
На втором этапе у больного появляется изжога, вздутие. Он теряет аппетит, его беспокоят частые диареи. Эти состояния являются следствием инсулиновых выбросов раздраженных бета-клеток.
На третьем этапе, когда клетки этого органа уже частично разрушены болезнью, поднимается уровень сахара в крови выше нормы после приема пищи. Это состояние в 30% случаев заканчивается сахарной болезнью 2 типа.
к содержанию ↑
Изменения в поджелудочной железе при сахарной болезни

При диабете 2 типа в этом органе происходят пагубные необратимые изменения. Заболевание приводит к дистрофическому поражению островков Лангерганса. При этом эндокринные клетки уменьшаются, и часть их гибнет.
Дальше начинается один из вариантов патологических изменений в поджелудочной. В первом случае развивается панкреатит, во втором – орган вовсе перестает выполнять свои функции. Он перестает работать потому, что место погибших клеток занимает соединительная ткань. Разрастаясь, она сдавливает здоровые клетки, и они тоже погибают. Так сахарная болезнь приводит к полному разрушению поджелудочной железы.
к содержанию ↑
Как лечить панкреатит и диабет
- привести в норму углеводный обмен;
- устранить нехватку пищеварительных ферментов.
Больному при диабете 2 типа и панкреатите назначаются препараты и ферментативные, и гормональные.
Одновременно с приемом лекарств больной должен соблюдать диету. Исключив из рациона еду, вредную для поджелудочной, и принимая лекарства, назначенные врачом, при диабете можно успешно лечить воспаление этого органа.
к содержанию ↑
Особенности диеты
- соусы и острые специи;
- майонез;
- жирные бульоны;
- колбасы, копчености;
- яблоки и капусту, а также другие продукты, в которых много клетчатки.
При диабете 2 типа углеводы нужно подсчитывать и ограничивать их употребление. Сахар надо исключить из меню полностью.
- овощи по 300 г в сутки;
- фрукты в небольшом количестве;
- жиры до 60 г;
- белковые продукты до 200 г в день.

При непереносимости сахара организм должен быть обеспечен всеми необходимыми витаминами, чтобы не развивались осложнения связанные с этой болезнью. Пищу принимают 4-5 раз в день, обязательно соблюдая распорядок дня. Это делается для того, чтобы желудочный сок выделялся в определенное время перед едой.
Рацион человека должен быть сбалансированным и содержать много овощных блюд приготовленных в пароварке или духовке. При диабете можно овощные супы, рагу, печеный лук, а картофель и каши нужно ограничивать. Жареное при этих заболеваниях кушать запрещено.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
к содержанию ↑
Лекарства при хроническом панкреатите
Можно ли помочь поджелудочной с помощью медикаментов? Да! Кроме диеты врачи при сахарном диабете 2 типа и хроническом панкреатите назначают таблетки, содержащие ферменты, которые поджелудочная железа не может вырабатывать в нужном количестве из-за этих заболеваний. Чаше всего они выписывают панкреатин и фестал.
Эти препараты отличаются количеством активных веществ. В фестале их больше, но он имеет много противопоказаний и может вызывать запоры, тошноту и аллергические реакции. Панкреатин переносится легче и редко вызывает аллергию. Врач в каждом конкретном случае подберет препарат и его дозировку, чтобы нормализовать работу поджелудочной железы.
Соблюдение рекомендаций врача и правильное питание поможет этому органу восстановить свои функции. Постепенно состояние больного улучшиться. Диета при сахарном диабете и панкреатите одновременно с приемом лекарств помогает человеку избежать осложнений этих тяжелых заболеваний.
к содержанию ↑
Видео
Гестационный сахарный диабет
Сахарный диабет — достаточно распространенное заболевание, которое усложняет процесс выздоровления многих болезней. Гестационный сахарный диабет можно определить как специфическое состояние беременных женщин, у которых временно повышается содержание сахара в крови. Также его определяют как неправильную толерантность к глюкозе.

На сегодняшний момент критерии диагностики этого заболевания не имеют международных стандартов, медики разных стран несколько разошлись во мнениях, как именно проводить тесты и после какого из них можно считать назначение гормонов правомерным. На первый взгляд, это лишь технический момент, но все гораздо серьезней, поскольку необходимость лечить гестационный диабет для будущего ребенка может иметь непредвиденные последствия, которых, хочется верить, можно избежать.
Сахарный диабет как патогенез
Патогенез сахарного диабета заключается в недостатке инсулина или невосприимчивости организма к его достаточному присутствию в крови. Поскольку инсулин является гормоном, который не опасен и способствует сжиганию излишка глюкозы, участвует в биосинтезе жиров, белков и гликогена, его нормативное присутствие в крови крайне важно. Недостаток этого гормона приводит к тому, что гликемия человека выходит из нормативных пределов, начинает развиваться гипергликемия.
 Если до беременности женщина имела нормативные показания содержания сахара в крови, при этом ее организм работал отлажено, как часовой механизм. Плод однозначно вносит коррективы в его работу. Многие органы начинают работать иначе, этого требует поддержание развития плода.
Если до беременности женщина имела нормативные показания содержания сахара в крови, при этом ее организм работал отлажено, как часовой механизм. Плод однозначно вносит коррективы в его работу. Многие органы начинают работать иначе, этого требует поддержание развития плода.
Вызванные естественными физиологическими процессами изменения в углеводном обмене начинают влиять по- своему на все органы человеческого организма. Количество инсулина, выделяемое поджелудочной железой, даже при увеличении своего объема может быть слишком мало, чтобы поддерживать содержания сахара в крови на нормальной отметке.
В результате происходящее отступление от толерантности к глюкозе, когда уровень сахара высок, но все же диагностировать состояние как сахарный диабет причин нет, определяют как гестационный диабет.
 На первых порах для беременной не имеет значения, есть ли у нее признаки сахарного диабета или нет. Сегодняшняя медицина требует, чтобы женщины при наступлении беременности, проходила все лабораторные анализы. В поликлинике сдают анализ кала, мочи, крови, проходят некоторые развернутые обследования с помощью УЗИ и другой современной техники.
На первых порах для беременной не имеет значения, есть ли у нее признаки сахарного диабета или нет. Сегодняшняя медицина требует, чтобы женщины при наступлении беременности, проходила все лабораторные анализы. В поликлинике сдают анализ кала, мочи, крови, проходят некоторые развернутые обследования с помощью УЗИ и другой современной техники.
Но при выявлении даже малейшего увеличения сахара женщина мгновенно попадает под контроль акушеров. Это связано со многими причинами.
ГСД в первые месяцы беременности
Сейчас обсуждаются именно те случаи, когда врачи неизбежно диагностируют гестационный диабет.
Стоит рассказать, что при первых симптомах заболевания, женщине рекомендуется специальная диета при гестационном диабете, строгое соблюдение которой, прежде всего в интересах самой беременной и ее плода. Если же предпринятые действия не помогают и уровень сахара остается высоким, симптомы заболевания усиливаются:
-
 сухость во рту;
сухость во рту; - зуд кожи;
- увеличение массы тела, набор веса превышает общепринятые нормы;
- снижение аппетита и активности;
- частое мочеиспускание.
Врач может назначить инъекции инсулина. Будущие роженицы обычно пугаются этого факта, им есть чего бояться.
На ранних этапах развития плода введение гормона может негативно отразиться на плоде. Надо сказать, гестационный сахарный диабет у беременных может проявить себя в несколько этапов. Первый начинается примерно с 10 недели, как раз в этот период идет формирование жизненно важных органов ребенка. Последствия инсулинового воздействия в таких случаях трудно предвидеть.
 Отказ же от лечения ни к чему хорошему не приведет. Поскольку ребенок будет недополучать от матери всего необходимого на начальной стадии развития, возможно, будет наблюдаться гипоплазия плода на ультразвуковом обследовании. Поэтому лечение, которое назначает врач, надо принимать как обязательное и желательное и быть готовым к любым поворотам событий.
Отказ же от лечения ни к чему хорошему не приведет. Поскольку ребенок будет недополучать от матери всего необходимого на начальной стадии развития, возможно, будет наблюдаться гипоплазия плода на ультразвуковом обследовании. Поэтому лечение, которое назначает врач, надо принимать как обязательное и желательное и быть готовым к любым поворотам событий.
Современное оборудование уже достаточно точно может определить допустимые дозы, при помощи того же УЗИ можно контролировать воздействие препарата на плод. И помнить, что диета для беременных и специальные упражнения являются чуть ли не единственным правильным решением при гестационном сахарном диабете. Выполнение всех начальных требований врача поможет справиться с болезнью без инсулиновых инъекций.
ГСД в более поздние сроки беременности
На 24 неделе беременности у женщины берут венозную кровь на анализ с целью выявить гестационный диабет. Заболевание на этой стадии имеет некоторые последствия для разрешения родов.
Проявляется ГСД так же, как и на начальной стадии, и контролируется, уточняется при помощи тестов на сахар. Назначается такое же ограниченное питание.
Не все случаи гестационного сахарного диабета критичны. Если не менять энергетическую ценность своего питания, регулируя количество сахара путем отказа от углеводов, которые легко усваиваются, например, сдоба, конфеты, сгущенное молоко, вероятность того, что роды пройдут успешно и в положенные сроки очень велика.
 Но если, несмотря на соблюдение диеты в течение недели гестационный сахарный диабет не отступает, врач вправе назначить введение инсулина. На этой стадии беременности при поступлении дополнительного гормона плод будет интенсивно расти. Поэтому будущий вес плода при родах и возможность роженицы справиться со сложными потугами составляют основные причины беспокойства акушеров.
Но если, несмотря на соблюдение диеты в течение недели гестационный сахарный диабет не отступает, врач вправе назначить введение инсулина. На этой стадии беременности при поступлении дополнительного гормона плод будет интенсивно расти. Поэтому будущий вес плода при родах и возможность роженицы справиться со сложными потугами составляют основные причины беспокойства акушеров.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют DiabeNot. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Есть еще одна причина для назначения инсулина. Связана она с тем, что в эти сроки начинает функционировать собственная поджелудочная железа ребенка. И если уровень глюкозы матери все еще будет превышать норму, то организм ребенка начнет вырабатывать повышенное количество инсулина для себя и своего носителя. А это уже может закончиться гипергликемией плода с последующим удушьем.
Можно утешать себя всевозможными словами и мыслями, это правильно. Но чаще всего будущую мамочку начинают готовить к кесареву сечению. Конечно, это не случается с каждой беременной, но все же статистика показывает, что таких случаев все больше. Опять же нередки случаи наступления преждевременных родов. Они могут быть назначены планово, если плод достиг слишком большого веса или если у беременной наблюдаются показания к ним, например, нефриты различной степени.
Таким образом, гестационный диабет представляет большую опасность для материнства, даже несмотря на тот факт, что заболевание может просто «улетучиться» после родов.
 Еще не было сказано о проблемах мам и их младенцев сразу после родов, как подчеркивается, гестационный сахарный диабет, который лечили в последние сроки беременности с помощью введения инсулина, не оставляет младенца незатронутым. Хотя к препарату не вызывает привыкания, сразу после родов ребенок перестает получать его от матери, и иногда это имеет также негативные последствия.
Еще не было сказано о проблемах мам и их младенцев сразу после родов, как подчеркивается, гестационный сахарный диабет, который лечили в последние сроки беременности с помощью введения инсулина, не оставляет младенца незатронутым. Хотя к препарату не вызывает привыкания, сразу после родов ребенок перестает получать его от матери, и иногда это имеет также негативные последствия.
Сразу после родов младенец, мать которого получала инсулин, отличается от детей, рожденных без вмешательства подобных препаратов. Существует большая вероятность, что ребенок в процессе грудного вскармливания заболеет сахарным диабетом, о чем предупреждают родителей.
Соблюдение, некоторых правил, в том числе диеты, избавит малыша от многих трудностей, со временем его отличия от сверстников сгладятся.
В заключение о диагностике
Здесь не рассматривались случаи, когда женщина, уже болея сахарным диабетом, решила забеременеть. Поскольку этот случай выпадает из рамок просто нарушения толерантности к глюкозе и может иметь гораздо более серьезные последствия для плода и роженицы. Этот случай нельзя определять как обычный гестационный диабет.
Суть в том, что диагностики гестационного сахарного диабета как таковой не существует. Сначала обнаруживают просто повышенный сахар в крови, наблюдают некоторые симптомы, подтверждающие наличие болезни. Но для окончательной постановки диагноза проводят тесты на сахар еще несколько раз, натощак, контролируют этот процесс какое-то время. Пока нельзя будет подтвердить или опровергнуть, что наблюдается гестационный диабет. Правом на такую постановку диагноза будут колебания сахара в крови, но не по нарастающей, а достигающие определенного не слишком завышенного максимума и вновь снижающиеся почти к нормальной отметке.
Многие роженицы боятся, что если у них при первом течении беременности наблюдался гестационный диабет, то и второе вынашивание плода может привести к повтору заболевания. Но в данном случае, можно предпринять некоторые меры в виде диеты, гимнастики, отваров трав еще до наступления желанной беременности. Если после родов женщина наблюдалась у эндокринолога, выполняла его назначения, рецидива, возможно, удастся избежать.
Новый прибор облегчит жизнь диабетика
Устройство, которое контролирует уровень сахара в крови и через инфракрасный канал передает информацию инсулиновой помпе, в будущем полностью изменит жизнь диабетиков. Так называемая искусственная поджелудочная железа, представляет собой небольшой прибор, который самостоятельно определяет уровень глюкозы в крови и вводит нужное количество инсулина. Прибор впервые был испытан в домашних условиях пятью больными сахарным диабетом первого типа. Все пациенты отозвались о новом устройстве положительно.
 Искусственная поджелудочная железа, над которой несколько лет работает Кембриджский университет, — это спасение для больных сахарным диабетом первого типа. При сахарном диабете первого типа собственная поджелудочная железа не вырабатывает достаточное количество инсулина для переработки сахара, потому требуются постоянные инъекции этого гормона. Разумеется, необходимость данных процедур усложняет жизнь диабетиков: они должны сами контролировать уровень сахара и самостоятельно вводить нужное количество инсулина шприцем или другими инструментами до нескольких раз в день. Наличие инсулиновой помпы немного облегчает задачу, но и в этом случае сам больной измеряет уровень сахара в крови и настраивает время и частоту ввода инсулина.
Искусственная поджелудочная железа, над которой несколько лет работает Кембриджский университет, — это спасение для больных сахарным диабетом первого типа. При сахарном диабете первого типа собственная поджелудочная железа не вырабатывает достаточное количество инсулина для переработки сахара, потому требуются постоянные инъекции этого гормона. Разумеется, необходимость данных процедур усложняет жизнь диабетиков: они должны сами контролировать уровень сахара и самостоятельно вводить нужное количество инсулина шприцем или другими инструментами до нескольких раз в день. Наличие инсулиновой помпы немного облегчает задачу, но и в этом случае сам больной измеряет уровень сахара в крови и настраивает время и частоту ввода инсулина.
Пока инсулиновая помпа является лучшим решением для диабетиков. Но «искусственная поджелудочная железа» обещает быть более удобной и простой в использовании. Она полностью изменить жизнь диабетиков
Искусственная поджелудочная железа максимально упрощает процесс контроля за состоянием организма, и автоматически, без участия больного, совершает все процедуры — измерение глюкозы, расчет нужной дозы инсулина, введение инсулина. Таким образом, новое устройство не только улучшает качество жизни больного диабетом, но и помогает избежать огромного количества побочных эффектов болезни — почечной недостаточности, проблем с глазами, инсульта, ампутации конечностей и т.д.
Искусственную поджелудочную железу только сейчас впервые испытали в домашних условиях, до этого все испытания проходили в больнице под наблюдением медиков. Планируется, что до конца года более 24 пациентов смогут опробовать это устройство. Правда, до массового применения нового прибора придется ждать еще несколько лет. Да и то в первую очередь устройство будут применять только в ночное время, чтобы не допустить опасного падения уровня инсулина.
Но в течение ближайших 10 лет, по предположениям ученых, уровень технологии достигнет такого уровня, что диабетики смогут забыть о таких процедурах, как измерение сахара крови и введение инсулина. Исследователи надеются, что в будущем больным будет достаточно рано утром прикрепить прибор и в течение всего дня даже не думать о болезни, количестве сахара в крови и необходимости делать инъекции инсулина. В перспективе искусственная поджелудочная железа могла бы помочь и больным сахарным диабетом второго типа.
Сахарный диабет — очень распространенное и опасное заболевание. Распространение заболевания в разных странах мира колеблется от 1 до 8,6% населения. По данным Международной диабетической федерации (IDF) за 2012 год, сахарным диабетом в мире болеет 370 миллионов человек, это сравнимо с населением США. При этом количество больных диабетом каждые 10-15 лет удваивается, что делает эту болезнь опасной в том числе с социальной точки зрения.
В России диабетом, по официальным данным, болеют более 3 миллионов человек, однако их реальное число в три раза превышает эти данные и составляет 9-10 миллионов, считает директор института диабета ФГУ «Эндокринологический научный центр» Марина Шестакова.
Задача современных исследователей — повысить качество жизни больных диабетом и уберечь их от возникновения связанных с болезнью осложнений. Искусственная поджелудочная железа как раз выполняет эти задачи.
Источник



