Диффузные изменения паренхимы печени и структуры поджелудочной железы
Диффузные изменения паренхимы – процесс, который разрушает поджелудочную железу или печень и влечет за собой серьезные патологии.
Однако своевременно обнаруженное заболевание и грамотное лечение гарантируют положительный исход проблема в большинстве случаях. Поэтому, услышав непонятное название болезни, не нужно пугаться. Понять суть патологии – нетрудно. А разобравшись в вопросе – легко предупредить ее развитие.

Что такое диффузия органов?
На самом деле, структурная трансформация тканей – это не диагноз. Это своеобразный синдром, с которого начинается та или иная патология. При неблагоприятном течении событий они перерастают в недуг внутреннего органа. Так, ДИ в печени может обернуться гепатитом, а в поджелудочной железе – панкреатитом. В современной медицине ДИ паренхимы печени или поджелудочной соответствует название – гепатомегалия.
Что же это за явление – диффузные изменения? Это деструкция и замещение тканей под воздействием нарушения биохимического баланса. Иначе говоря, здоровые клетки погибают, а их место заполняют жировые отложения или соединительные ткани. То есть, меняется структура и состав ткани.
Эти клеточные трансформации обнаруживаются, как правило, на УЗИ. Измененная ткань становится неоднородной и меняет эхогенность:
- здоровый орган – слабоэхогенен;
- с появлением патологии, ее развитием – увеличивается и показатель ультразвукового исследования.
Но для подтверждения подозрения, одних эхографических признаков мало. Нужны также биохимические анализы крови и мочи.
Что такое паренхима поджелудочной железы?
Внутренние органы могут быть полыми или паренхиматозными. К полым относят, например, желудок или кишечник, имеющие внутри определенную полость. А паренхиматозные органы – это такие, как печень или поджелудочная железа, – напоминают однородную губку.
Паренхима является основной составляющей в поджелудочной железы в структурном плане. Она тот материал, из которого строятся железистые слои ткани в этом пищеварительном органе. Через нее прокладывают себе путь сосуды и кровеносные капилляры. Они питают ткани кислородом и химическими элементами. А вырабатываемые в железистой ткани ферменты выводятся в главный панкреатический проток.
При отмирании и замещении клеток паренхимы нарушается процесс нормальной работы поджелудочной железы. И, как следствие, происходят сбои в выработке панкреатического сока, так необходимого для расщепления жиров, белков и углеводов.

Причины появления изменений в структуре паренхимы
Причин для появления паренхимного недуга. Толчком для начала синдрома могут стать следующие физиологические факторы:
- нарушения в обмене веществ;
- недостаточное насыщение органа кровью;
- проблемы с желчепротоками;
- возрастная деградация клеток.
Трансформация паренхимной ткани паренхимы может начаться на фоне иных хронических проблем:
- сердечной недостаточности;
- патологии щитовидной железы;
- желчекаменной болезни;
- воспаления селезенки.
Большое влияние на биохимический состав клеток паренхимы оказывает систематическое отравление организма алкоголем, никотином, производственными ядохимикатами, лекарственными препаратами.
Еще одной распространенной причиной гепатомегалии является нездоровое питание – предпочтение жирным и острым блюдам, содержащим много вредных добавок и консервантов.
У детей ДИ находят крайне редко. Ребенок может получить синдром как врожденную или генетическую особенность. В большинстве случаях, патология является следствием естественного старения организма или же результатом халатного отношения к здоровью.
Что такое диффузные изменения паренхимы печени
Синдром диффузных изменений в паренхиме печени в медицине называют гепатомегалией. Отмирающие клетки ткани образуют пустоты, которые заполняются жидкостями, жировыми отложениями или соединительной тканью.
Подобные трансформации ведут к тому, что печень перестает быть эффективным внутренним «заводом» по переработке поступающих химических элементов. Она плохо справляется с задачей и начинает отравлять организм.
Признаки синдрома те же, что у начинающегося гепатита: боль в области под диафрагмой, пожелтение кожного покрова и склер глаз, подташнивание, потеря аппетита.
Развитие гепатомегалии приводит к циррозу печени, и в конечном итоге (без лечения), может стать причиной комы и летального исхода. Этот сценарий развития событий врачи обычно констатируют у заядлых алкоголиков. У человека же, ведущего здоровый образ жизни, диффузные изменения паренхимы случаются крайне редко.
Лечение
В терапии диффузных изменений паренхимы печени важна общая диагностика и выявление иных патологий. Болезни организма взаимосвязаны. А на деструкцию структуры печени напрямую могут влиять сахарный диабет, панкреатит или наличие желчных камней в протоках.
Традиционное лечение, в первую очередь, включает диетотерапию. При проблемах с печенью назначают стол №5 и его вариации (диета номер 5п или 5а). Рацион исключает вредные напитки и продукты следующего плана:
- алкоголь, кофе и газированные сладкие напитки;
- жирные сорта мяса, рыбы;
- копченые колбасы, сушеную рыбу, консервы;
- маринованные овощи или фрукты;
- сгущенку, мороженое и жирные пирожные с кремом;
- копченные и плавленые сыры, очень жирную домашнюю сметану, простоквашу или масло (кисломолочная продукция допускается только в малых количествах или с низким содержанием жирового процента).
Современная фармацевтика имеет эффективные средства для борьбы с гепатомегалией. Есть ряд препаратов, действие которых направлено на блокирование распространения изменений в паренхиме и даже на восстановление клеток. Но они не работают, если пациент нарушает режим питания. И они напрасны в уже запущенных случаях, когда помочь может только операция.

Традиционное медикаментозное лечение обязательно включает и мочегонные средства. Помимо синтетических аптечных лекарств, врачи рекомендуют натуральные: специальные сборы трав, отваренную свеклу, настой шиповника.
Насколько опасны изменения?
Несут угрозу диффузно-паренхимные деструкции или нет, зависит от степени патологии:
- При только намечающихся нарушениях в тканях пациент может ограничиться соблюдением диеты и периодическими обследованиями. Многие люди живут всю жизнь с таким явлением, как ДИП, и не испытывают особого дискомфорта.
- При значительных изменениях паренхимы, помимо диетической терапии, понадобится медикаментозная терапия. Традиционные методы направлены на стабилизацию панкреатической ферментации и на предупреждение дальнейшей замены паренхимных клеток жировыми или соединительными.
Во втором случае, если не провести необходимое лечебное корректирование, ДИ продолжат разрушать структурное единство поджелудочной. Это приведет к приобретению более серьезной проблемы:
- заболеванию панкреатитом и даже панкреонекрозом;
- появлению сахарного диабета;
- развитию дуоденита или холецистита;
- хроническому страданию из-за гепатита.
На определенном этапе развития патологии, диффузное изменение становится необратимым. И тогда приходится бороться с недугом хирургическим вмешательством.
Диагностические мероприятия
Для направления на обследование нужно первоначально обратиться к терапевту или гастроэнтерологу. Врач расспросит о беспокоящих признаках, проведет внешний осмотр и составит клиническую картину. Далее – направит на анализы и аппаратное обследование эндокринной части поджелудочной железы.
Обычно назначают лабораторное исследование для изучения концентрации биохимических веществ:
- амилазы в моче и в крови;
- панкреатических ферментов в моче и в крови;
- панкреатической эластазы №1 в кале.
Из аппаратного диагностирования, в первую очередь, применяют УЗИ и рентген.

Центральной задачей УЗ-изучения панкреатического органа является выявление эхопризнаков, указывающих на наличие ДИ паренхимы. Ультратонкими звуковыми волнами «прощупывают» плотность и структуру внутреннего органа. Повышенная эхогенная проводимость свидетельствует о том, что орган увеличен, а его паренхима – изменена (заменена соединительными или жировыми тканями).
Характерные эхогенные проявления помогают не только в определении диффузных изменений, но и в диагностике панкреатита, сахарного диабета, опухолей, фиброзов и абсцессов.
Лечение
В запущенных случаях изменения структуры паренхимы могут назначить операцию. Хирургическим методом борются с последствиями разрушения внутренних тканей:
- устраняют метастазы;
- удаляют образования (кисты, опухоли);
- уменьшают портальную гипертензию (снижают давление в системе воротной вены, которая была нарушена из-за диффузных изменений).
В очень редких случаях дело доходит и до пересадки поджелудочной железы, если орган невозможно восстановить.
Но обычно диффузные изменения паренхимы вполне поддаются консервативной терапии:
- медикаментозной;
- лечению диетой.
В борьбе с ДИППЖ используют несколько видов медикаментов:
- гепатопротекторы (для восстановления клеток паренхимы);
- ферменты (для регулирования работы панкреатического сока);
- диуретики (для выведения лишней жидкости из органов и тканей).
В зависимости от ситуации, врач может прописать препараты для подавления симптоматики:
- болеутоляющие или спазмолитики;
- желчегонные;
- средства для подавления тошноты, диареи или вздутия живота;
- успокоительные.
Хороший результат дает комбинирование медикаментозного метода с домашними средствами. Народная медицина знает много полезных рецептов лечения поджелудочной железы:
- заваривание корней цикория, кукурузных рыльцев или сухих плодов шиповника;
- использование мяты перечной, зверобоя, тысячелистника и других лечебных растений для панкреатических сборов.
Сырье для приготовления домашних снадобий можно приобрести и в аптеках.
Но самым главным пунктом в лечении ДИППЖ остается диета. Она исключает все жирные, консервированные и острые блюда. Метод приготовления еды – щадящий. То есть продукты хорошо провариваются и тщательно измельчаются.
Профилактические мероприятия
Диффузное изменение во внутренних органах может существенно портить качество жизни. Перестройка структуры паренхимы в большинстве случаях необратима. Лучше не доводить свою печень или поджелудочную железу до критического состояния, а всячески способствовать их здоровью.
Профилактическими мероприятиями можно обеспечить здоровые внутренние органы. Соблюдать их несложно. По сути, они полностью совпадают с постулатами ЗОЖ:
- Питаться умеренно и качественно. Не гнаться за сомнительным удовольствием, насыщая желудок жирными пирожными, вредным фастфудом или копченой колбасой. Такая пища тяжела для переваривания, но «пуста» в питательном плане. Организму нужны витамины и природные микроэлементы. Их могут предоставить каши, овощи, фрукты, нежирная рыба и мясо.
- Уважать себя и исключить яды в виде алкоголя или никотина. Эти два вещества – самые опасные разрушители структуры печени и поджелудочной железы. Желательно свести к минимуму и кофе. Есть замечательная альтернатива – цикорий и душистые травяные чаи, которые и бодрость дарят, и оказывают естественное профилактическое воздействие на желудочно-кишечный тракт.
- Не забывать о режиме питания и сна. Выработанные привычки помогают заботиться об организме системно, избавляя от беспорядочных перекусов на ходу, от бессонницы, переутомления и истощения.
- Обеспечивать себя прогулками на свежем воздухе. Движение плюс кислород – факторы, необходимые для улучшения кровообращения, а значит – для стимулирования нормальной работы внутренних органов.
И не нужно избегать профилактических медицинских осмотров. Если есть проблема со здоровьем, лучше узнать о причинах как можно раньше. Успех лечения напрямую зависит от того, насколько своевременно были замечены самые первые признаки диффузных изменений или любых других патологий в поджелудочной железе или в печени.
Источник
При обследовании гепатобилиарной системы врач может сделать такой вывод, как диффузные изменения. Это не говорит о каком-либо значительном отклонении, но является предрасполагающим фактором. Рассматривая, что это такое – диффузные изменения печени и поджелудочной железы, следует взять во внимание этиологию и сопутствующие нарушения. Это отклонение указывает на патологическое увеличение органов, и требует проведения дополнительных диагностических процедур. Качественное лечение под контролем врача приводит к полному восстановлению.
Почему они появляются?
Диффузные отклонения органов гепатобилиарной системы характеризуются нарушением плотности по всему органу. Влияют на это самые разные факторы, включая застой крови в венах, хронические болезни, продолжительный прием лекарственных веществ. Однако узнать основную причину можно после комплексной диагностики гепатобилиарной системы.
Последствие влияния различных раздражающих факторов на здоровые ткани поджелудочной и печени можно наблюдать при УЗИ. Оно показывает нарушения плотности паренхиматозных тканей гепатобилиарной системы.
Какое патологическое воздействие может стать основной причиной:
• хронические гепатиты;
• длительное злоупотребление алкогольными напитками;
• наличие новообразований;
• жировая дистрофия печени;
• болезни сердца и сосудов;
• стеаноз печени;
• заболевания поджелудочной.
К увеличению этих органов приводят и инволюционные, то есть возрастные изменения, характерные для каждого организма. При сбое обменных процессов начинается замещение нормальных клеток жировыми. Фактором нарушения может стать генетическая предрасположенность.
Дополнительная симптоматика
Диффузные изменения печени и поджелудочной железы на начальном этапе никак не проявляются. Однако в запущенных ситуациях уже появляются определенные симптомы.
Общими проявлениями патологий поджелудочной с печенью можно выделить:
• приступы тошноты, иногда с рвотой;
• горький привкус;
• слабая головная боль;
• общая слабость;
• повышение температуры тела (при остром воспалении);
• ухудшение аппетита и диспепсия.
Нарушения различной степени тяжести могут повлиять на репродуктивное здоровье. У женщин отмечается нарушение менструального цикла, у мужчин – ухудшение потенции.
Симптоматика зависит и от формы нарушения поджелудочной железы вместе печенью:
1. Незначительное поражение никак себя не проявляет, оно возникает преимущественно под воздействием гепатита или неблагоприятных факторов.
2. Умеренное поражение имеет слабый симптоматический комплекс, возникает в результате влияния алкоголя или вредного питания.
3. Выраженное поражение имеет специфические проявления, появляется при диабете, злокачественных новообразованиях, гепатите.
Для поджелудочной железы
Дегенеративные отклонения паренхимы поджелудочной — результат панкреатита и липоматоза, тогда симптомы соответствуют этим заболеваниям. Острое воспаление сопровождается повышением температуры, ухудшением состояния кожи. Общие болезни могут проявляться плохим аппетитом, диспепсией, кишечными расстройствами.
Для печени
При отклонениях со стороны печени отмечаются умеренные или средней выраженности болезненность в районе пораженного органа, в правом подреберье. Когда эхопризнаки изменений отмечают значительное повреждение, сопутствует этому отечность, лишний вес, нарушение питания.
Диагностические методы
УЗИ – основной метод диагностики этого нарушения. Эхографические признаки могут показывать незначительные, умеренные изменения и тяжелое отклонение. Также необходимы дополнительные лабораторные исследования – анализы кала, урины, крови. Они могут указать на воспаление и инфекцию или показать специфические для отдельного заболевания изменения.
Эхопризнаками патологий поджелудочной вместе с печенью будут:
• уплотнение тканей;
• объединение сосудов;
• изменения на протяжении всего органа.
В редких ситуациях обнаруживаются поражения ограниченного участка поджелудочной. Дополнительно может назначаться рентгенография. Она покажет однородную тень треугольной формы, верхний контур которой отвечает куполу диафрагмы.
При выполнении КТ и МРТ также можно визуализировать увеличенные структуры печени. На уровне 10 ребра визуализируется тень правой доли, на уровне 11 – левой.
Ставьте лайк и подписывайтесь на канал!
Источник
Диффузные изменения могут затрагивать многие органы человека, особенно часто они выявляются при обследовании пищеварительной системы. Паренхима печени и поджелудочной железы страдает в большинстве случаев, поскольку именно эта часть желудочно-кишечного тракта выполняет главные функции.
Причины диффузных изменений паренхиматозных тканей печени и поджелудочной железы
Паренхима печени и поджелудочной железы состоит в основном из соединительной ткани, которая выстилает органы внутри и снаружи. Диффузные изменения представляют собой болезненное состояние, при котором эта ткань повреждается, но не в отдельном участке, а по всей площади.
Сегодня специалисты определили, что подобное состояние не развивается в качестве самостоятельного заболевания, а выступает в роли осложнения других болезней.
 Диффузное изменение паренхимы печени
Диффузное изменение паренхимы печени
Основными причинами диффузного поражения будут следующие:
- табакокурение на протяжении многих лет, провоцирующее регулярное отравление организма продуктами распада никотина;
- употребление больших доз алкоголя на постоянной основе, провоцирующее нарушение функций органов;
- неправильное питание с преобладанием жирной, соленой, жареной, копченой и острой пищи;
- редкие приемы пищи, употребление натощак крепкого чая и кофе;
- длительный прием сильнодействующих медикаментов из группы антибактериальных и нестероидных противовоспалительных средств, прохождение курса химиотерапии;
- наркотическая зависимость;
- профессиональная деятельность, связанная с частым контактом с вредными веществами, ядами;
- генетическая предрасположенность к болезням поджелудочной железы и печени;
- аутоиммунные заболевания, оказывающие воздействие на весь организм (системная красная волчанка, ревматизм);
- сахарный диабет, провоцирующий нарушение усвоения белков и углеводов, что приводит к появлению очагов в печени и нарушению функционирования поджелудочной железы;
- тяжелые болезни органов: гепатит вирусной природы, цирротические изменения, панкреатит.
Диффузное изменение паренхимы печени и поджелудочной железы может стать результатом сразу нескольких причин.
Клинические проявления патологии
Симптоматика заболевания проявляется не сразу. Врачи связывают это с отсутствием чувствительных рецепторов в паренхиме печени. Орган не может болеть, поэтому пациенты не обращаются к специалисту. Только на запущенных стадиях появляются признаки нарушения.
Первым симптомом будет тяжесть в правом подреберье, обостряющаяся после приема пищи. Стоит отметить, что дискомфорт возникает из-за увеличения органа и трения его о края реберных дуг. Помимо этого, нарушается продуцирование и отток желчи, поскольку при поражении печени обязательно затрагивается желчный пузырь.
Явным признаком вовлечения в процесс поджелудочной железы будет тошнота, приступы рвоты, частый жидкий стул, периодически сменяющийся запором. Это говорит о нарушении выработки органом ферментов, необходимых для нормального пищеварения.
Аппетит человека в большинстве случаев ухудшается, прием любой жареной пищи провоцирует тяжесть и отрыжку. Иногда появляется изжога, но симптом не является характерным для этого состояния. Если причиной диффузных изменений стал цирроз или гепатит, кожные покровы и слизистые оболочки приобретают желтый оттенок.
При длительном течении болезни состояние пациента ухудшается, кожа становится сухой, шершавой на ощупь, появляются участки шелушения, раздражения, а также сосудистые звездочки в местах, где покровы тонкие. Больной теряет вес, становится слабым, апатичным.
Взаимосвязь болезней печени и поджелудочной железы
Диффузное изменение паренхимы печени редко затрагивает только один орган, поскольку поджелудочная железа в большинстве случаев вовлекается в процесс. На протяжении нескольких десятилетий специалисты не могли выявить взаимосвязь, пока не существовало точных сведений об анатомии органов пищеварительного тракта.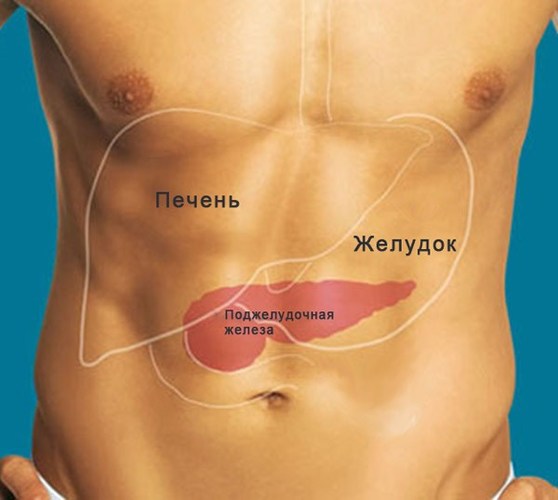
Однако после тщательного изучения структуры и строения органов было выявлено, что поджелудочная железа соединяется с печенью и желчным пузырем с помощью общих протоков, которые открываются в двенадцатиперстную кишку. Именно поэтому поражение одного органа непременно приводит к нарушению функций другого. Помимо этого, если в процесс вовлекается железа и печень, нарушается работа желудка, тонкого и толстого кишечника.
ДИП у детей
Диффузные изменения могут выявляться даже у маленьких детей и ребят школьного возраста. Иногда признаки присутствуют у новорожденных, что является следствием воспалительных процессов в организме матери во время беременности или генетических заболеваний, поражающих паренхиму печени.
У детей постарше признаки диффузных изменений могут появиться после перенесения вирусного гепатита или прохождения курса лечения с применением сильнодействующих медикаментов.
Стоит отметить, что клинические проявления в большинстве случаев выражены слабо или вовсе отсутствуют, что осложняет диагностику на ранних стадиях. Единственным способом выявить болезнь считается периодическое диагностическое обследование ребенка.
Структурные преобразования
Диффузные изменения могут быть незначительными, умеренными и выраженными. Первые почти не проявляются, диагностируются только с помощью аппаратуры. Вторые проявляются чаще, но симптомы сглажены и не провоцируют серьезное беспокойство.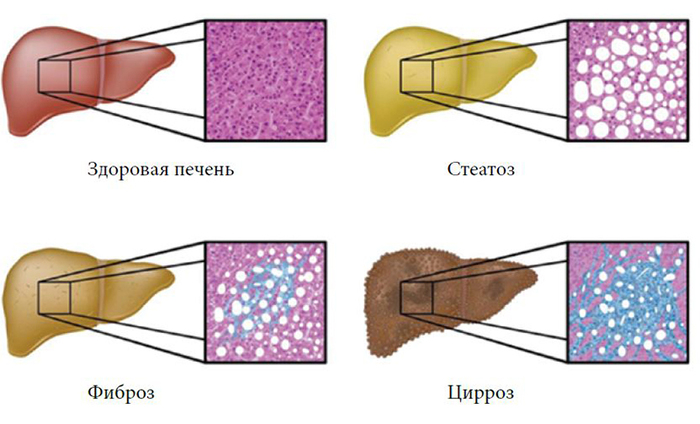
При выраженных изменениях симптоматика яркая, печень часто увеличена, состояние пациента тяжелое. Помимо этого, состояние может проявляться как стеатоз, то есть сосудистый рисунок ярко выражен при ультразвуковом исследовании, присутствуют очаги скопления липидов.
При гепатозе изменения сопровождаются образованием жировых отложений, постепенно они заменяют все клетки соединительной ткани. Запущенные формы характеризуются жировым перерождением органа, что приводит к нарушению его функционирования. Существуют также другие виды ДИП.
Диффузно-негомогенное
Диффузное изменение паренхимы печени может протекать по негомогенному типу. Это проявляется в уменьшении или увеличении отдельных участков органа. На обследовании специалист отмечает неоднородность структуры печени, появление на ней бугорков и жировых островков.
Состояние чаще всего становится результатом нарушения обменных процессов при сахарном диабете, ожирении, вирусного поражения органа, а также закупорки печеночных вен при других болезнях.
Диффузно-дистрофическое
Изменение паренхимы по этому типу характеризуется уменьшением органа из-за уничтожения некоторых его клеток и нарушения функционирования. Чаще всего состояние развивается в результате вирусных заболеваний, частой интоксикации организма, приема сильнодействующих антибиотиков, седативных средств и мочегонных препаратов. Иногда ДИП проявляется после перенесения пациентом нескольких тяжелых операций, требующих использования общего наркоза.
Диффузная трансформация каналов железы
Печень состоит из долей, между которыми проходят венозные сосуды и желчевыводящие каналы. При изменениях паренхимы отмечается деформация каналов, что отражается на работе органа и желчного пузыря. Пациенты, злоупотребляющие острой, жирной, жареной пищей, алкоголем, диетами на постоянной основе, чаще всего страдают такой формой заболевания.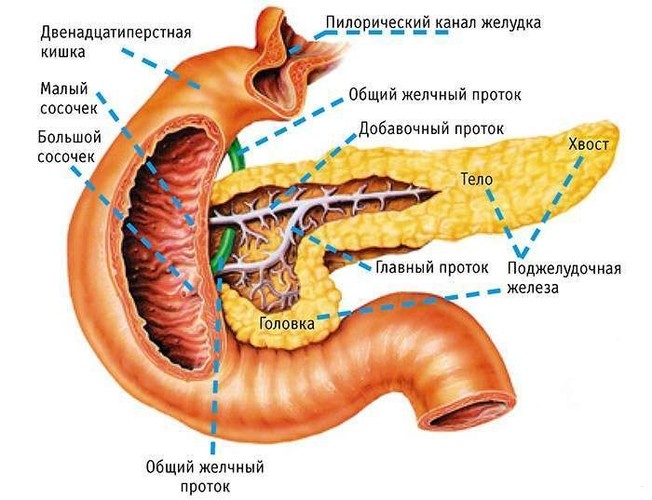
Регулярное и неправильное голодание также может стать причиной.
Диффузное поражение на фоне холецистита
Холецистит представляет собой заболевание желчного пузыря, характеризующееся воспалением его внутренних оболочек и нарушением функционирования. У большинства пациентов с такой болезнью отмечается изменение в паренхиме печени. Обычно нарушения выражены слабо, но при отсутствии лечения холецистита состояние усугубляется.
Увеличение органа и ДИП
Диффузные изменения на фоне увеличения органа появляются довольно часто. Паренхима печени в этом случае разрастается. Состояние в медицине носит название гепатомегалия. Оно также не выступает в роли самостоятельного заболевания, а возникает в ответ на какие-либо провоцирующие факторы.
Дискомфорт у пациента появляется при физических нагрузках. При пальпации (прощупывании) печени болезненность усиливается.
Поражение по реактивному типу
Реактивные поражения паренхимы всегда сопровождаются нарушениями со стороны поджелудочной железы. Возникают в результате острых заболеваний органов желудочно-кишечного тракта. Состояние больного при этом ухудшается стремительно, симптомы появляются почти сразу, что облегчает диагностику.
Очаговое преобразование
При диффузных поражениях при диагностике можно увидеть, что в процесс вовлечен весь орган. Но при очаговых изменениях участки поражения чередуются со здоровой тканью. При ультразвуковой диагностике врач может четко различить количество очагов и их приблизительный размер.
Диагностика
Для полноценного обследования печени и поджелудочной железы используются различные способы, дополняющие друг друга:
| Метод | Описание |
| Общий осмотр пациента | При первом посещении специалист осматривает кожные покровы и слизистые оболочки пациента, оценивает их состояние, степень увлажненности, упругость, цвет |
| Пальпация границ печени | Проводится после полного осмотра, помогает определить, увеличена ли печень, присутствует ли дискомфорт при пальпации |
| Клиническое и биохимическое исследование крови | Первый анализ помогает оценить общее состояние больного, отметить отклонения, второй считается наиболее важным для диагностики заболеваний печени и поджелудочной железы. Основным параметром будут печеночные пробы, то есть уровень прямого и непрямого билирубина. В норме прямой в анализе не определяется |
| УЗИ печени и поджелудочной железы | Наиболее важным этап диагностики, помогает увидеть изменения в паренхиме печении поджелудочной железе. В зависимости от механизма развития диффузных изменений на экране аппарата врач увидит различные отклонения в виде очагов жира на соединительной ткани, изменения структуры, уменьшения или увеличения органа, его отечности |
| МРТ | Магнитно-резонансная томография проводится не всегда, только в случае, когда УЗИ не показало отклонений, но признаки болезни присутствуют. Метод позволяет обнаружить даже небольшие очаги |
 После получения результатов обследования врач устанавливает окончательный диагноз и назначает соответствующее лечение.
После получения результатов обследования врач устанавливает окончательный диагноз и назначает соответствующее лечение.
Лечение диффузных изменений печени
Диффузное изменение паренхимы печени требует правильного и своевременного лечения, поскольку может привести к неприятным последствиям. Сегодня специалисты используют медикаменты, народные средства, назначают диету. В тяжелых случаях требуется трансплантация органа.
Диета и вспомогательные методы
Первым шагом к выздоровлению станет соблюдение диеты №5 по Певзнеру. Она предполагает исключение из рациона всех продуктов, которые могут отрицательно повлиять на состояние и работу печени, поджелудочной железы. Диетическое питание полностью исключает прием алкоголя, газированных напитков, кофе.
Следует избегать употребления соленого, острого, жареного, кислого, копченого, консервированных продуктов. Не следует включать в рацион выпечку и кондитерские изделия, грибы в любом виде, наваристые мясные бульоны и жирное мясо птицы, например, гуся или утки.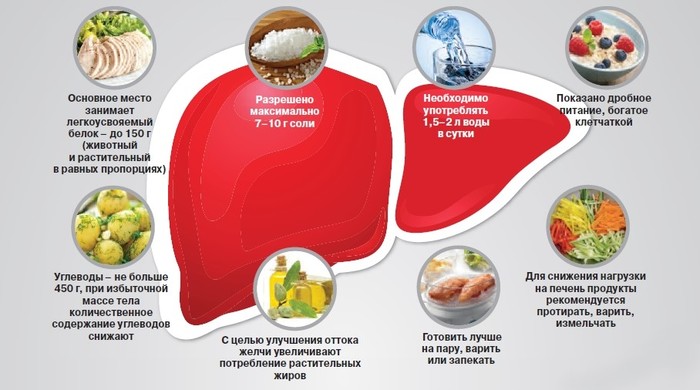
Ежедневное меню должно состоять из супов на курином нежирном бульоне, крупяных каш, небольшого количества отварного картофеля, галетного печенья, ягод и фруктов, тушеных овощей, вареной печени, рыбы, нежирного мяса. Не стоит готовить пищу на сковороде, лучше отдать предпочтение пароварке. Порции должны быть маленькими, приемы пищи частыми.
Среди вспомогательных методов специалисты выделяют употребление чая из трав и других натуральных продуктов. Полезно готовить напиток на основе цветов аптечной ромашки, зверобоя, плодов шиповника и калины с добавлением меда (на 300 мл кипятка понадобится 1 ч. л одного из ингредиентов). Дополнительно необходимо регулярно употреблять нежирные кисломолочные продукты.
Медикаменты
Медикаментозное лечение приносит хороший эффект при условии своевременного его начала.
Наиболее эффективными на сегодняшний день препаратами будут следующие:
- Эссенциальные фосфолипиды (Левенциале, Эссенциале) помогают восстановить структуру органа и предотвращают дальнейшее прогрессирование заболевания, улучшают обменные процессы во всем организме, стимулируют выздоровление. Препараты назначаются только врачом, курс длится от 2 недель до 3 месяцев в зависимости от степени запущенности состояния.
- Гепатопротекторы (Фосфоглив, Гептрал) назначаются для предотвращения распространения очагов поражения на все здоровые участки органа. Они помогают восстановить клетки печени, улучшают работу органа, нормализуют показатели билирубина в крови. Минимальная продолжительность приема – 14 дней. При необходимости врач продлевает курс.
- Средства растительного происхождения (Карсил, Легалон, Силимар, Гепабене) назначаются, когда больному предстоит длительный курс. Препараты обладают щадящим составом, содержат натуральные компоненты, позволяющие мягко восстанавливать структуру печени.
- Желчегонные медикаменты, например, Аллохол позволяют стимулировать образование и отток желчи, предупреждают ее застаивание, улучшают состав для нормализации пищеварения. Показаны при появлении выраженных симптомов болезни, сопровождающихся нарушением процесса переваривания пищи.
- Иммуностимулирующие средства (Эргоферон, Цикловир) обладают дополнительно противовирусными свойствами, поэтому помогают стимулировать выздоровление, предупреждают развитие осложнений, значительно улучшают состояние пациента. Всегда используются в случае, когда диффузные изменения стали результатом вирусного гепатита.
При необходимости врач назначает витаминные комплексы (Компливит, Витрум) после прохождения пациентом основного курса, что позволяет восстановить баланс полезных веществ в организме. Любые из препаратов могут назначаться в форме капсул или таблеток, а также инъекций. Самостоятельный прием без предварительного обследования категорически запрещается.
Народные средства
Рецепты нетрадиционной медицины предполагают прием настоев и других средств на основе натуральных ингредиентов. Это помогает улучшить общее состояние и минимизировать отрицательные последствия медикаментозного лечения.
Наиболее действенными средствами будут следующие:
- Овсяный отвар является исключительно полезным для печени и поджелудочной железы напитком. Приготовить его можно из 1 л кипятка и 150 г овсяных хлопьев. Продукт стоит проварить в воде 5 мин, оставить на 2 часа для настаивания, профильтровать. Полученный отвар принимать небольшими порциями в течение дня. Повторять не менее 21 дня подряд.
- Настой на основе пижмы обладает хорошими лечебными свойствами. На 300 мл кипятка понадобится 3 г измельченной травы, время настаивания – 30 мин, принимать ежедневно в течение месяца.
- Чай с шалфеем можно употреблять на протяжении 2 недель. Для приготовления понадобится 500 мл кипятка и 5 г травы, время настаивания – 20 мин. Полученный чай принимать в течение дня небольшими порциями.
- Мед и маточное молочко оказывает исключительно положительное влияние на печень. Ежедневно необходимо употреблять смесь из 15 г меда и 10 г маточного молочка. Длительность лечения – 3 недели. Эффективность метода научно доказана специалистами.
- Кукурузные рыльца обладают желчегонными и гепатопротекторными свойствами. Из травы готовят настой, заливая 1