Дифузные изменения печени поджелудочный железы
При обследовании гепатобилиарной системы врач может сделать такой вывод, как диффузные изменения. Это не говорит о каком-либо значительном отклонении, но является предрасполагающим фактором. Рассматривая, что это такое – диффузные изменения печени и поджелудочной железы, следует взять во внимание этиологию и сопутствующие нарушения. Это отклонение указывает на патологическое увеличение органов, и требует проведения дополнительных диагностических процедур. Качественное лечение под контролем врача приводит к полному восстановлению.
Почему они появляются?
Диффузные отклонения органов гепатобилиарной системы характеризуются нарушением плотности по всему органу. Влияют на это самые разные факторы, включая застой крови в венах, хронические болезни, продолжительный прием лекарственных веществ. Однако узнать основную причину можно после комплексной диагностики гепатобилиарной системы.
Последствие влияния различных раздражающих факторов на здоровые ткани поджелудочной и печени можно наблюдать при УЗИ. Оно показывает нарушения плотности паренхиматозных тканей гепатобилиарной системы.
Какое патологическое воздействие может стать основной причиной:
• хронические гепатиты;
• длительное злоупотребление алкогольными напитками;
• наличие новообразований;
• жировая дистрофия печени;
• болезни сердца и сосудов;
• стеаноз печени;
• заболевания поджелудочной.
К увеличению этих органов приводят и инволюционные, то есть возрастные изменения, характерные для каждого организма. При сбое обменных процессов начинается замещение нормальных клеток жировыми. Фактором нарушения может стать генетическая предрасположенность.
Дополнительная симптоматика
Диффузные изменения печени и поджелудочной железы на начальном этапе никак не проявляются. Однако в запущенных ситуациях уже появляются определенные симптомы.
Общими проявлениями патологий поджелудочной с печенью можно выделить:
• приступы тошноты, иногда с рвотой;
• горький привкус;
• слабая головная боль;
• общая слабость;
• повышение температуры тела (при остром воспалении);
• ухудшение аппетита и диспепсия.
Нарушения различной степени тяжести могут повлиять на репродуктивное здоровье. У женщин отмечается нарушение менструального цикла, у мужчин – ухудшение потенции.
Симптоматика зависит и от формы нарушения поджелудочной железы вместе печенью:
1. Незначительное поражение никак себя не проявляет, оно возникает преимущественно под воздействием гепатита или неблагоприятных факторов.
2. Умеренное поражение имеет слабый симптоматический комплекс, возникает в результате влияния алкоголя или вредного питания.
3. Выраженное поражение имеет специфические проявления, появляется при диабете, злокачественных новообразованиях, гепатите.
Для поджелудочной железы
Дегенеративные отклонения паренхимы поджелудочной — результат панкреатита и липоматоза, тогда симптомы соответствуют этим заболеваниям. Острое воспаление сопровождается повышением температуры, ухудшением состояния кожи. Общие болезни могут проявляться плохим аппетитом, диспепсией, кишечными расстройствами.
Для печени
При отклонениях со стороны печени отмечаются умеренные или средней выраженности болезненность в районе пораженного органа, в правом подреберье. Когда эхопризнаки изменений отмечают значительное повреждение, сопутствует этому отечность, лишний вес, нарушение питания.
Диагностические методы
УЗИ – основной метод диагностики этого нарушения. Эхографические признаки могут показывать незначительные, умеренные изменения и тяжелое отклонение. Также необходимы дополнительные лабораторные исследования – анализы кала, урины, крови. Они могут указать на воспаление и инфекцию или показать специфические для отдельного заболевания изменения.
Эхопризнаками патологий поджелудочной вместе с печенью будут:
• уплотнение тканей;
• объединение сосудов;
• изменения на протяжении всего органа.
В редких ситуациях обнаруживаются поражения ограниченного участка поджелудочной. Дополнительно может назначаться рентгенография. Она покажет однородную тень треугольной формы, верхний контур которой отвечает куполу диафрагмы.
При выполнении КТ и МРТ также можно визуализировать увеличенные структуры печени. На уровне 10 ребра визуализируется тень правой доли, на уровне 11 – левой.
Ставьте лайк и подписывайтесь на канал!
Источник
Принято считать, что печень и поджелудочная железа являются непарными органами, которые не предполагают наличие пазух. Но это не совсем так.
Органы соединены между собой каналами. Это означает, что нарушение работы одного органа ведет к расстройству функциональности другого.
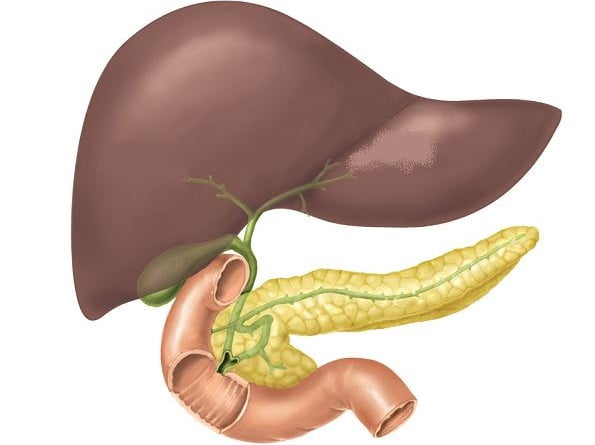
Что такое диффузные изменения
Диффузные повреждения — это повреждения, возникшие в структуре ткани. При таких изменениях органы утрачивают здоровый вид, массивность, величину.
Самостоятельное лечение этой патологии недопустимо, так как ее внешние проявления похожи на симптомы гепатомегалии.
Это свидетельствует об одновременном увеличении объемов печени и селезенки, а, значит, пациент нуждается в разных способах терапии.
Диффузные изменения печени и поджелудочной железы развиваются вследствие:
- желчнокаменных болезней;
- изменений в обменных процессах;
- воспалительных процессов в организме;
- инфекционных заболеваний.
Стрессы, алкоголизм, панкреатит, хронический холецистит также способны привести к диффузным изменениям паренхимы печени и поджелудочной железы. При воздействии на организм негативных явлений у человека может возникнуть стеатоз, предполагающий появление жировых включений в тканях.

Симптомы
Для диффузных нарушений печени и поджелудочной железы характерно ощущение боли и тяжести в области правого подреберья. Болевой синдром обычно появляется во время бега, физических нагрузок, после употребления жирных продуктов. Боль при этом постоянна и может становиться интенсивнее под влиянием раздражающих факторов. Как правило, у больного также появляются:
- многократные эпизоды рвоты;
- постоянное ощущение тошноты;
- систематические головные боли;
- ухудшение аппетита;
- быстрая утомляемость;
- изжога;
- общая слабость;
- отрыжка горечью после еды.
Диффузные изменения часто сопровождаются скоплением крови в подкожно-жировой клетчатке. У мужчин из-за патологий печени может возникнуть расстройство половой функции. Женщины могут страдать от гормонального дисбаланса, сопровождающегося нарушением менструального цикла.
Таким образом, патологические процессы в печени и поджелудочной железе отрицательно влияют на репродуктивную функцию мужчин и женщин.
Также для диффузных нарушений печени свойственно изменение цвета кожи и белковой оболочки глаза. В самом начале заболевания заметна небольшая желтушность глазных яблок, потом меняется цвет кожи, обесцвечивается кал и темнеет моча. Во время осмотра врач, как правило, выявляет изменение размера печени, иногда – ее выпячивание за границы передних стенок ребер.
Формы изменений
Выделяют три формы дегенеративно-дистрофических изменений в печени и поджелудочной железе:
- Несильное поражение органов, которое означает воздействие на организм гепатита или различных негативных факторов.
- Умеренные изменения органов, спровоцированные интоксикацией, неправильным питанием, употреблением спиртных напитков.
- Существенные изменения, для которых характерны сильные отеки. Нередко нарушение обусловлено наличием диабета, доброкачественных и злокачественных новообразований, избыточного веса, хронического гепатита, цирроза.
Также выделяют следующие особенности патологических изменений конкретно поджелудочной железы:
- уменьшается плотность ткани органа, что характерно для панкреатита;
- тканевая структура замещается жировыми клетками, а это наблюдается при липоматозе.
Методы диагностики
Когда появляются характерные признаки диффузных изменений печени и поджелудочной железы, необходимо как можно скорее обратиться к врачу. Обычно специалисты назначают прохождение УЗИ, которое считается самым эффективным способом диагностики.
УЗИ позволяет врачу обнаружить изменения паренхимы поджелудочной железы и печени. Однако для постановки диагноза осуществления одного лишь ультразвукового исследования недостаточно.
Чтобы получить всю информацию о заболевании, вызвавшем диффузию органов, необходимо прохождение дополнительных обследований. К ним относятся:
- анализ кала и урины;
- общий анализ крови для установления воспалительных очагов;
- биопсия пунктата печени;
- магниторезонансная томография (МРТ);
- анализ на гликированный гемоглобин;
- биохимический анализ крови (БАК);
- рентгеноскопическое исследование;
- компьютерная томография (КТ);
- тесты на онкомаркеры при подозрении на злокачественные опухоли в печени.
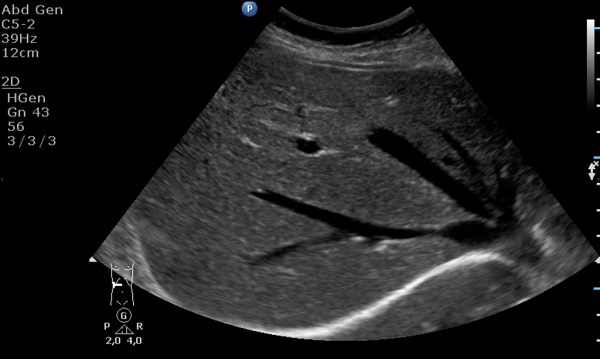
Эхография (в переводе с греческого «эхо» – изображать) является неинвазивным способом изучения поджелудочной железы, печени и других органов. В ходе процедуры УЗИ могут быть установлены следующие эхопризнаки диффузных повреждений:
- Уменьшение массивности структуры паренхимы. Такой синдром указывает на ее неоднородность. Возникает тенденция к росту печени и поджелудочной.
- Понижение эхоплотности. Размер поджелудочной железы и печени остается неизменным. Отступление провоцируется хронической формой панкреатита.
- Увеличение эхографических показателей. Для такого состояния характерна плотность паренхимы со сменой перегородок жировой тканью.
- Уплотнение органа и наличие гиперэхогенности. Размер органа при этом нормальный или уменьшенный.
- Изменение величины синусов, болезненные явления гнойного течения, тромбоз.
- Повышенная плотность паренхимы печени и поджелудочной железы.
Терапия
Всем больным, у которых диагностировали диффузные изменения паренхимы печени и поджелудочной железы, показано базовое лечение, зависящее от:
- природы заболевания;
- патогенеза;
- стадии поражения.
Для каждого больного составляется индивидуальный план лечения. Для борьбы с диффузно-неоднородными явлениями необходимо придерживаться режима дня и лечить другие имеющиеся заболевания.
Важно соблюдение диеты, предполагающей отказ от токсичных продуктов, консервантов, различных химических добавок, алкоголя, газированных напитков.
При наличии панкреатита следует ограничить употребление жирной, острой и соленой еды. При появлении первых признаков отравления нужно полностью исключить из рациона такие блюда.

Запрещено в период терапии принимать гепатотоксичные препараты, ставить прививки. Кроме того, лучше не заниматься в этот период лечением заболеваний желудочно-кишечного тракта.
Диета подбирается в индивидуальном порядке, исходя из чувствительности к определенным продуктам и наличия аллергии у пациента. Выбранный рацион необходимо соблюдать минимум 6 месяцев. Предпочтение нужно отдавать еде, богатой витаминами. Можно есть творог, яблоки, яйца, говядину и рыбу. Еда готовится на пару либо варится.
Лечение препаратами направлено на нормализацию функционирования органов. В зависимости от первопричины диффузных изменений, могут быть назначены следующие медикаменты:
- Антибиотики («Амоксициллин», «Кларитромицин», «Азитромицин») – блокируют воспалительный процесс, обусловленный бактериями.
- Гепатопротекторы («Эссенциале», «Фосфоглив») – способствуют защите печени от негативных факторов внешней и внутренней среды.
- Противовирусные средства, содержащие интерферон.
- Лекарства, нормализующие кишечную микрофлору («Бифиформ», «Бифидумбактерин»).
- Препараты против туберкулеза («Пиразинамид», «Рифампицин») — прописывают в составе комплексной терапии гепатита.
- Спазмолитические медикаменты («Но-шпа», «Папаверина гидрохлорид») – показаны для снятия боли и профилактики задержки желчи.
- Ферменты пищеварения («Фестал», «Панкреатин») – назначаются для снижения пищеварительного давления и улучшения усваивания пищи.
При отсутствии необходимого эффекта от лекарственного лечения показано хирургическое вмешательство.

Меры профилактики диффузных изменений
- Чтобы предотвратить развитие такого рода изменений внутренних органов, следует отказаться от приема спиртного, пагубно воздействующего на весь организм в целом.
- Многие специалисты рекомендуют перейти на дробное питание, предполагающее прием пищи минимум 5-6 раз в день. В рационе должны быть «медленные» углеводы (овощи, ржаной хлеб, крупы) и пищевые волокна (орехи, бобы, ягоды). Медленное переваривание такой пищи способствует наполнению организма питательными элементами и борьбе с лишним весом.
- Также следует уменьшить количество употребляемой жирной, острой, соленой пищи или же вовсе от нее отказаться.
- Одной из самых эффективных мер профилактики считается систематический плановый осмотр. Это позволит выявить патологию на начальной стадии. При вовремя начатом лечении вероятность благоприятного прогноза увеличивается.
Автор статьи врач-инфекционист, гепатолог
© 2019. Все права защищены.
Источник
Ставим лайки и подписываемся на канал. Новые материалы публикуются ежедневно!
Если хотите поддержать проект, в конце страницы есть форма для доната. Спасибо за внимание!
При развитии гепатомегалии наблюдаются диффузные изменения печени и поджелудочной железы.
Симптомы бывают ярко-выраженные или смазанные. Диагностировать болезнь может только врач, который и назначает необходимое комплексное лечение.
Гепатомегалия: код по МКБ
Гепатомегалия Всемирной Организацией Здравоохранения внесена в нормативный документ МКБ 10. Болезнь приписана к группе R 16.
Причины
Причины гепатомегалии самые разнообразные. При обследовании выявляют увеличение печени и диффузные изменения паренхимы.
Спровоцировать такие диффузные изменения могут следующие факторы:
- гепатит;
- цирроз;
- сбой в обмене веществ;
- вирусные и инфекционные болезни;
- функциональные нарушения в сердечно-сосудистой системе;
- паразиты;
- жировой гепатоз;
- алкоголизм и наркомания;
- злоупотребление некоторыми видами лекарственных препаратов;
- болезни почек;
- болезни поджелудочной железы;
- лейкемия;
- фиброз;
- злокачественные образования;
- перикардит;
- закупорка в желчных протоках;
- амилоидоз;
- генетические патологии;
- спленомегалия;
- кисты.
Болезнь наблюдается у взрослых людей и даже у новорожденных детей. При гепатомегалии печень бугристая, так как происходит разрастание фиброзной ткани. Она перестает правильно функционировать и по мере развития патологии увеличивается в размере.
Симптомы гепатомегалии
Симптомы гепатомегалии связаны с причинами, которые вызвали это заболевание.
Главный признак — возможность легко ощутить при пальпации ее увеличение.
Во время проведения осмотра больной жалуется на болезненные ощущения.
Гепатомегалия также имеет такие признаки:
- отечность;
- увеличение почек;
- тошноту или рвоту;
- искажение вкуса;
- отвращение к некоторым продуктам питания;
- изжогу;
- желтушность кожи;
- повышенную утомляемость;
- запах из полости рта;
- зуд;
- дискомфорт в животе;
- диарею или запор;
- появление пигментных пятен на лице.
Виды
Болезнь подразделяется на виды с характерными для каждого особенностями:
- Невыраженная гепатомегалия выражается в незначительном увеличении в размерах печени. Болезнь диагностируют у маленьких детей. Если у ребенка нет негативной симптоматики и самочувствие не вызывает у него дискомфорта, врач не назначает лечение. Чаще всего этот вид гепатомегалии со временем проходит самостоятельно. Если же со временем будет наблюдаться увеличение органа, врач подбирает комплексную терапию.
- Выраженная гепатомегалия диагностируется, если орган увеличился до 5 см и более. Из-за этого происходит увеличение объема брюшной полости, что можно наблюдать при визуальном осмотре. По мере развития болезни у человека появляется лейкоз или гемобластоз.
- Умеренно выраженный вид характеризуется незначительным увеличением размера, который превышает норму до 2-5 см. При этом у больного редко наблюдается негативная симптоматика. Если соблюдать диету и не употреблять алкоголь, орган может самостоятельно восстановиться и со временем принять нормальные размеры. Если умеренно увеличена печень, назначение лекарственной терапии назначается только, когда со временем начинают появляться негативные симптомы.
Формы гепатомегалии
Гепатомегалия левой доли
Гепатомегалия за счет левой доли встречается редко. Увеличение органа могут спровоцировать инфекции или проблемы с сердцем, селезенкой, почками. Из-за расположения левой доли вблизи от поджелудочной железы, развитие болезни может начаться из-за панкреатита или из-за диффузных изменений.
Гепатомегалия правой доли
Эта форма заболевания диагностируется часто. Увеличение происходит из-за генетических особенностей. Воспалительные болезни, токсины, злоупотребление некоторыми видами продуктов могут спровоцировать гепатомегалию. Гепатомегалия правой доли негативно отражается на всем организме, так как она на 60% выполняет все необходимые функции печени.
Диффузная
При данной форме орган увеличивает от 12 см и выше. Диффузные изменения затрагивают любую часть. Это повреждает нервные окончания, негативно отразжается на кровообращении и желчевыведении. Изменения возникают из-за инфекционных процессов. Для этой формы характерна следующая негативная симптоматика:
- усиленное сердцебиение;
- ощущаются ноющие боли;
- боль иррадиирует в руку или лопатку;
- если болезнь спровоцировал алкоголизм, наблюдается увеличение в размерах селезенки;
- появляется сильный озноб.
Медикаментозное лечение при такой форме не помогает. Больным назначают хирургическую операцию.
Парциальная
Увеличение органа происходит неравномерно. Одна из долей может быть больше, а другая меньше. Могут наблюдаться неровности по нижнему краю печени. Во время пальпации чувствуется бугристость и неровность поверхности.
Гепатомегалия и спленомегалия
Болезни могут возникнуть одновременно. И если гепатомегалия характеризуется увеличение размера печени, то спленомегалия — увеличением размера селезенки. Эту форму болезни вызывают:
- болезнь Гоше;
- нарушение кровообращения вен этих органов;
- паразиты и инфекции;
- болезни желчного пузыря;
- порок сердца;
- перикардит;
- туберкулез;
- малярия.
Из-за жирового гепатоза
Заболевание, развившееся на фоне жирового гепатоза появляется, когда начинается перерождение здоровых клеток в жировые. Провоцируют болезнь алкоголизм, частый прием лекарств, регулярная диета или частое голодание, злоупотребление пробиотиками и жирной пищей. Жиры не перерабатываются, а накапливаются в клетках, что и провоцирует развитие гепатомегалии из-за жирового гепатоза.
Гепатомегалия у плода
У плода болезнь связана с сильным увеличением органа. Задача врача при диагностике — выявить фактор, спровоцировавший болезнь. Чаще всего это связано:
- с внутриутробной инфекцией;
- из-за сбоя метаболизма;
- если женщина переболела сифилисом.
У новорожденных
Гепатомегалия у новорожденных слабо выражена.
Увеличение составляет максимум 2 см. Вызвать заболевание может очень много факторов:
- неправильное питание;
- вакцинация;
- аутоиммунные болезни;
- инфекции;
- злокачественные образования;
- закупорка или протоков;
- синдром Дебре;
- болезнь Гирке;
- синдром Мориака;
- эхинококкоз;
- синдром Ворингера.
Определить гепатомегалию можно по следующим симптомам:
- рвота или тошнота;
- желтушность кожи;
- появление пигментных пятен;
- набухание пупка;
- диарея;
- анемия;
- вялость.
Все симптомы характерны и для детей более старшего возраста.
Гепатомегалии при беременности
У женщин во время вынашивания ребенка диагностируется болезнь довольно часто. Из-за увеличения при беременности матки происходит смещение печени вверх. Она наполняется кровью, происходит ее увеличение в объеме. Оказывая давление на диафрагму, она затрудняет выведение желчи.
Гепатомегалия появляется если:
- орган поражается из-за длительного токсикоза;
- есть внутрипеченочный холестаз;
- если произошло резкое смещение.
_____________________________________________________________________________________
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
_____________________________________________________________________________________
Источник


