Дискинезия и поджелудочная железа симптомы
Само понятие «дискинезия» трактуется как
функциональное нарушение органа, развивающееся в результате нарушения работы
мышц, ответственных за отток содержимого желчного пузыря. Опасность такого
состояния заключается в том, что желчь либо слишком рано, либо с опозданием
поступает в двенадцатиперстную кишку.
Также это меняет консистенцию желчи: при раннем ее выводе она слишком жидкая, а
при позднем – чрезмерно концентрированная. Итогом дискинезии является нарушение
переваривания пищи и работы ЖКТ в целом.
Стоит отметить, что понятия дискинезия
поджелудочной железы не существует. Данное нарушение происходит в
желчевыводящих протоках. Безусловно, оно сказывается на работе поджелудочной,
что, возможно, и спровоцировало такое понятие. В частности, при болезни
происходит сбой моторики панкреатического протока.
Симптоматика и причины заболевания
Если говорить о симптоматике нарушения моторики
панкреатического протока, характерными проявлениями являются:
- тупые
приступообразные боли в области поджелудочной железы; - опоясывающие
боли в верхней части живота (похожи на те, что бывают при остром панкреатите); - общее
усугубление проблемы, ухудшение состояния человека.
Причиной болевых приступов может быть, как
определенная пища либо ее избыточное употребление, инфекционная болезнь, так и
чрезмерная физическая нагрузка.
Важно! Болевой синдром, как правило, продолжается
около 3-х часов, после чего боли могут рассеиваться к области спины и грудной
клетке.
Также есть симптомы и признаки болезни, которые можно
увидеть только в результатах лабораторного исследования крови: усиление
концентрации амилазы и липазы в 2 раза больше нормы. Результаты УЗИ такого
больного покажут увеличение диаметра панкреатического прохода на 5 см больше
нормы.
Рассматривая симптоматику дискинезии желчевыводящих
путей, главным образом недуг проявляется желчной коликой разной степени
интенсивности и характера. Например, при гиперкинетической форме
(преждевременное выделение желчи низкой концентрации) заболевания – боль острая
в подреберье, сопровождается учащением пульса. При гипокинетической форме
(запоздавшее выделение высококонцентрированной желчи на фоне сниженной моторики
сфинктера) – тупая, ноющая боль в правом подреберье.
Что касается причин нарушения выделения желчи, к ним
стоит отнести сбои в работе вегетативной нервной системы, нерегулярное питание,
в частности «голодные» диеты, чрезмерное употребление специй и пряностей (это
не относится к коренному населению жарких стран, в которых такая пища является
основной), глистные инвазии, инфекционные заболевания. Также нарушают работу
желчевыводящих путей алкоголь и никотин, длительное пребывание в промышленной
зоне.
Помимо описанных выше, есть причины, связанные с
врожденными либо посттравматическими дефектами желчного пузыря: наличие
перегородки, деформаций, загиба, врожденной пассивной перистальтики.
Важно! Осложнением дискинезии желчевыводящих
протоков является панкреатит, который протекает более сложно, чем развивается
на фоне иных причин.
Диагностика заболевания
При наличии показаний, специалист выписывает
направление на сдачу анализов крови, кала и мочи, прохождение ультразвукового
исследования печени, поджелудочной железы и желчного пузыря. В некоторых
случаях, врач направляет пациента на гастроскопию, холецистографию и
холангиографию, если предыдущая диагностика оказалась малоинформативной для
постановки точного диагноза, определения причин и назначения адекватного
лечения.
Ранее была популярной такая диагностика, как
определение скорости сокращения сфинктеров. На сегодняшний день ее результаты
не столь важны для постановки диагноза, так как они не объясняют причину
снижения либо увеличения этой скорости.
До проведения указанного обследования, врач проводит
осмотр, пальпирует область живота, изучает анамнез и жалобы пациента. В
некоторых случаях проводится сбор анамнеза ближайших родственников с целью
подтверждения либо опровержения наследственной причины болезни.
Наиболее информативными считаются результаты
ультразвукового исследования, так как они демонстрируют наличие характерных
изменений контуров органов, их плотности и эхогенности.
Лечение и профилактика заболевания
По результатам обследования доктор назначает лечение.
Направлено оно на устранении первопричины. Например, если ею стала глистная
инвазия – назначается курс лечения противоглистными препаратами.
Наряду с лечением основной причины проводится курс
симптоматической терапии, направленный на устранение болей, дискомфорта. С этой
целью пациенту выписываются медикаментозные препараты.
Основой же является диета. При таком заболевании
крайне важно внимательно относиться к питанию, чтобы избежать осложнения в виде
панкреатита и других опасных недугов.
Главная рекомендация по питанию состоит в том, что оно
должно быть дробным – до 6 раз в день небольшими порциями. Второе – сведение к
минимуму жирной, острой и жареной пищи. В периоды обострения необходимо
употреблять пищу в протертом виде.
Крайне не рекомендуется переедание и голодание. И то и
другое ведет к нарушению работы всего организма и обострению имеющейся болезни.
Конечно же, не стоит курить и употреблять алкоголь, который повышает сахар в
крови и в целом негативно влияет на организм.
Что касается профилактики, состоит она в умеренном и регулярном питании,
употреблении качественной пищи, нормальном питье, разумной и регулярной
физической активности. Если дискинезия вторичная, рекомендуется делать
терапевтический осмотр несколько раз в год с целью контроля состояния организма
и предупреждения обострения.
Источник
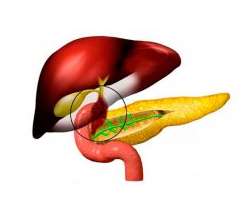
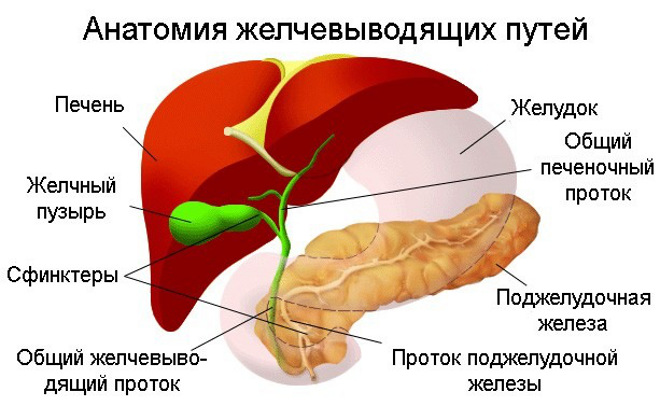
Дискинезия желчного пузыря представляет собой функциональное нарушение его моторики, которое приводит к нескоординированным действиям органов желудочно-кишечного тракта. Если в норме выделение желчи в двенадцатиперстную кишку происходит в ответ на поступление пищи, то при развитии патологии этот процесс имеет самопроизвольный характер. Несвоевременное попадание желчи в кишечник приводит к снижению ее бактерицидной активности, в результате чего происходит количественное изменение состава микрофлоры.

Патологическое поступление желчи в просвет кишечника носит название дискинезии
Такая несогласованность провоцирует расстройство пищеварения и влечет нарушение функции поджелудочной, приводя к панкреатиту.
В чем опасность дискинезии
Переваривание пищи, расщепление питательных веществ и преобразование их в форму, которая усваивается в кишечнике, осуществляется при помощи желчи, желудочного и панкреатического сока. Желчь расщепляет молекулы жиров на простые составляющие, а далее ферменты поджелудочной железы трансформируют их в жирные кислоты, используемые тканями организма.
Оптимальная скорость передвижения желчи по желчевыводящим протокам обеспечивается за счет сжатия и расслабления сфинктеров, контролируемого гормонами желудка и поджелудочной.
Ускорение перемещения желчи приводит к уменьшению концентрации, а снижение данного показателя — увеличивает и тормозит поступление ее в кишечник. В обоих случаях наступает гормональный дисбаланс, влекущий развитие патологий кишечника, желчного и поджелудочной.
Виды дискинезии

В зависимости от скорости прохода желчи, ДЖВП включает две разновидности:
- гипокинетическая;
- гиперкинетическая.
Они различаются причинами возникновения, клиническими признаками и принципами лечения.
Гипокинетическая дискензия
Гипомоторная дисфункция связана со снижением сократительной способности мускулатуры протоков, приводящей к недостаточной передаче желчи в 12-перстную кишку. Данная патология в часто развивается у женщин после сорока лет в связи с гормональными изменениями, предшествующими климаксу. Также гипокинетической дискинезии подвержены люди с неустойчивой психикой, которые очень эмоционально реагируют на стрессовые факторы. Это объясняется тем, что во время стресса снижается активность симпатической нервной системы, поддерживающей тонус гладкой мускулатуры органов ЖКТ.
Симптомами заболевания являются:
- продолжительная ноющая боль в правом подреберье, интенсивность которой снижается после еды или препаратов, обладающих желчегонным действием;
- появление горечи и неприятного запаха в ротовой полости;
- тошнота, провоцирующая снижение или отсутствие аппетита;
- диареи, чередующиеся с запорами;
- усиление мочеотделения.
При дальнейшем развитии данного типа дискинезии, моча приобретает темный оттенок, а кал светлеет. Появляется кожный зуд и пожелтение слизистых, роговицы глаза и верхних слоев кожи.

В тяжелых случаях дискинезии происходит пожелтение кожи и слизистых оболочек
В большинстве случаев появлению симптомов гипокинетической формы предшествуют сильные стрессы, длительное эмоциональное напряжение, голодание или употребление большого количества пищи с преобладанием жиров.
Отсутствие лечения и устранения причин заболевания приводит к:
- снижению работоспособности;
- бессоннице;
- нарушению сердечного и дыхательного ритма;
- частым головным болям;
- повышению потливости;
- сбою менструального цикла у женщин;
- проблемы с потенцией у мужчин.
Поджелудочная реагирует на гипотоническую ДЖВП снижением уровня ферментов и гормонов, что может спровоцировать развитие сахарного диабета.
Гиперкинетическая дискензия
Гипертоническая ДЖВП развивается вследствие повышения тонуса парасимпатической нервной системы и характеризуется нарушением ритма транспорта желчи в кишечник. Это происходит при частом сокращении сфинктеров протоков и стенок желчевыводящих протоков.
Неконтролируемый выброс желчных кислот при отсутствии в просвете кишечника частичек пищи приводит к постоянному раздражению его стенок. Но с другой стороны, поступающая желчь не содержит кислот, которые обеспечивают полное расщепление жиров.
В результате совмещения этих двух факторов происходит:
- развитие патогенной микрофлоры в кишечнике за счет снижения антибактериальных свойств желчи;
- формирование воспалительных процессов в желудке и тонком кишечнике;
- метеоризм, вызванный усилением бродильных процессов при застое пищи;
- забрасывание желчи в желудок;
- камнеобразование в желчных путях за счет застоя желчи.
Симптомами таких изменений являются:
- приступообразная непродолжительная боль после еды или физических нагрузок, локализующаяся в области правого подреберья;
- изжога;
- вздутие живота;
- тошнота, сопровождаемая рвотой;
- вялость;
- диарея;
- появление на языке налета, имеющего выраженный желтый оттенок.

Постоянная тошнота и частая рвота может указывать на развитие дискинезии ЖВП и панкреатита
Если на фоне гипертонической форме, развивается воспаление поджелудочной железы, то происходит повышение температуры тела, приступы боли становятся более продолжительными, отдающими под лопатку или в район пупка.
Внимание! Характерным признаком, указывающим на развитие панкреатита, является отсутствие облегчения после рвоты. Об этом необходимо сообщить врачу во время описания признаков патологии, так как это поможет быстрее поставить правильный диагноз и начать лечение.
Осложнения дискинезии

Осложнение дискинезии ЖВП панкреатитом сопровождается коликами
При отсутствии лечения и изменения образа питания приступы ДЖВП будут учащаться. В конечном итоге это приведет к развитию высшей стадии болевого синдрома — коликам, при которых боль не снимается нестероидными анальгетиками, и необходима срочная госпитализация пациента.
К другим не менее тяжелым последствиям запущенной формы дискинезии относится формирование камней в желчном и развитие острой формы панкреатита.
Панкреатит, первопричиной которого явилась дисфункция протоков, проходит тяжелее, чем воспаление, вызванное другими этиологическими факторами.
Внимание! Лечение патологии поджелудочной без устранения нарушений деятельности протоков не приносит результатов.
Предупредить развитие осложнений поможет ранняя диагностика заболевания, соблюдение правил здорового питания и испоьзование методов релаксации, позволяющими менее эмоционально реагировать на стрессы.
Понравился материал: оцени и поделись с друзьями
Источник
Оглавление:
Классификация
Причины развития дискинезии желчевыводящих путей
Симптомы дискинезии желчевыводящих путей
Методы диагностики
Методы лечения дискинезии желчевыводящих путей
— Лечение дискинезии желчевыводящих путей народными средствами
6. Возможные осложнения
Классификация
Именно от того, каким образом происходит сокращение желчного пузыря, зависит и определение формы дискинезии:
- гипермоторная – в этом случае сокращение органа очень частое и быстрое. Подобная форма рассматриваемого заболевания присуща молодым людям;
- гипомоторная – сокращение происходит медленно, активность этой функции желчного пузыря значительно снижена. По статистике гипомоторная дискинезия желчевыводящих путей часто диагностируется у пациентов старше 40 лет и у больных с устойчивыми неврозами/психозами.
В зависимости от причины развития рассматриваемой патологии врачи могут разделить ее на два вида:
- первичная дискинезия – обычно она связана с врожденными аномалиями строения желчевыводящих путей;
- вторичная – заболевание приобретается в течение жизни и является следствием патологий в других органах желудочно-кишечного тракта (например, вторичная дискинезия желчевыводящих путей часто «сопровождает» панкреатит – воспалительный процесс в поджелудочной железе).
Причины развития дискинезии желчевыводящих путей
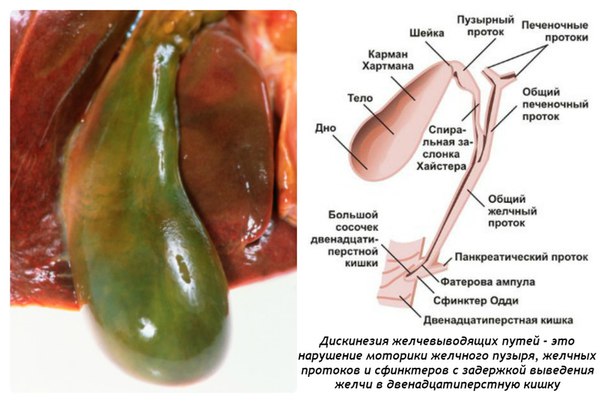
Если речь идет о первичном виде рассматриваемого заболевания, то его причинами являются:
- сужение желчного пузыря;
- удвоение (раздвоение) желчных протоков и пузыря;
- расположенные непосредственно в полости желчного пузыря перетяжки и перегородки.
Все эти причины являются врожденными аномалиями и выявляются в раннем детстве при обследовании.
Вторичный вид дискинезии желчного пузыря и протоков может развиться на фоне присутствия следующих факторов:
- гастрит – воспалительный процесс на слизистой внутренних стенок желудка;
- образование язв на слизистой желудка и/или двенадцатиперстной кишки – язвенная болезнь;
- холецистит – воспаление желчного пузыря;
- панкреатит – воспалительный процесс в поджелудочной железе;
- дуоденит – патологический процесс воспалительного характера на слизистой двенадцатиперстной кишки;
- гепатит вирусной этиологии – заболевание системного характера, при котором вирусами поражается печень;
- гипотериоз – снижение функциональность щитовидной железы.
Кроме этого, к причинам, которые могут привести к развитию дискинезии желчного пузыря и протоков, относятся и неврозы – психические расстройства, которые не только отлично осознаются самим больным, но и подлежат лечению, вплоть до полного выздоровления.
Указанные причины первичной и вторичной дискинезии желчевыводящих путей не должны приниматься за единственно возможные – врачи выделяют и несколько факторов, которые способствуют началу рассматриваемого заболевания, но необязательно приводят к нему. К таковым относятся:
- генетическая предрасположенность – по некоторым данным дискинезия желчного пузыря и его протоков может передаваться по наследству от родителей к детям;
- кишечные заболевания инфекционной этиологии;
- глистные инвазии – особенно часто рассматриваемое заболевание диагностируется на фоне выявления лямблий или плоских/круглых червей-паразитов;
- вегето-сосудистая дистония – заболевание поражает часть нервной системы, которая «отвечает» за нормальную функциональность пищеварительной системы.
Есть зафиксированные случаи диагностирования дискинезии желчевыводящих путей на фоне малоподвижного образа жизни, лишнего веса (ожирение 2-3 стадии), чрезмерных физических нагрузках (особенно, если постоянно поднимаются тяжести) и после психоэмоциональных срывов.
Симптомы дискинезии желчевыводящих путей
Клиническая картина описываемой патологии достаточно выражена, поэтому диагностика не представляет трудностей специалистам. Основными симптомами дискинезии желчевыводящих путей являются:
- Боль в области правого подреберья, желчного пузыря и желчных протоков – в правом подреберье. Она может иметь разный характер:
- при повышенной сократительной активности желчного пузыря – острая, приступообразная, с иррадиацией в лопатку и правое плечо. Возникает либо после сильной физической нагрузки или употребления жирной пищи в больших количествах;
- если сократительная активность пузыря снижена, то боль будет носить совершенно другой характер – тупая, ноющая, постоянная (эпизоды отсутствия болевого синдрома очень редки), пациенты ощущают чувство распирания в правом подреберье;
- желчная колика – всегда возникает остро, внезапно, отличается интенсивностью, сопровождается учащением сердцебиения. Повышением артериального давления (не во всех случаях). Так как боль слишком сильная, пациент испытывает чувство тревоги и страха смерти.
- Холестатический синдром (проявления патологии в печени и желчевыводящих путей):
- желтуха – в желтый цвет разных оттенков окрашиваются кожные покровы, склеры глазных яблок, слизистая рта и слюны;
- увеличение печени – в некоторых случаях больной сам может ее прощупать;
- смена цвета кала – он становится выраженно светлым;
- смена цвета мочи – она становится выраженно темной;
- зуд кожных покровов без конкретной локализации.
- Расстройства пищеварительной системы:
- вздутие живота;
- потеря аппетита;
- тошнота и рвота;
- зловоние из ротовой полости;
- горький привкус во рту;
- сухость в ротовой полости.
- Невроз – расстройство психики, которое можно вылечить (обратимое):
- раздражительность и бессонница;
- повышенное потоотделение (гипергидроз);
- синдром хронической усталости;
- головные боли – они не постоянные, носят периодический характер.
Вышеперечисленные симптомы не могут появляться одновременно. Например, холестатический синдром диагностируется только у половины пациентов с дискинезией желчевыводящих путей, а горечь и сухость в ротовой полости больше присущи гипердискинезии (сократительная активность желчного пузыря повышена).
Методы диагностики
Опираясь исключительно на ярко выраженные симптомы дискинезии желчевыводящих путей, поставить диагноз не сможет ни один специалист. Чтобы вынести окончательный вердикт, врачи проводят следующие мероприятия:
- Опрос больного и анализ описания болезни – как давно появились первые приступы болевого синдрома или другие симптомы, с чем они могут быть связаны (по мнению пациента).
- Сбор анамнеза жизни больного – были ли случаи диагностирования рассматриваемого заболевания у его родственников, есть ли диагностированные хронические заболевания желудочно-кишечного тракта, принимались ли какие-либо лекарственные препараты длительное время, диагностировались ли у него опухоли доброкачественного/злокачественного характера, в каких условиях трудится пациент (имеется ввиду присутствие/отсутствие токсичных веществ на производстве).
- Осмотр физикальный – врач определяет, какого цвета у пациента кожные покровы, склеры и слизистые (есть желтушность или нет), присутствует ли ожирение, пальпация (ощупывание) поможет выявить увеличение печени.
- Лабораторное исследование – общий и биохимический анализы крови, общий анализ мочи, липидограмма (выявляет уровень содержания жиров в крови), маркеры гепатитов вирусной этиологии, изучение кала на яйцаглист.
Уже после этого обследования врач может поставить диагноз дискинезия желчевыводящих путей, но для его подтверждения больному будет назначено и инструментальное обследование организма:
- ультразвуковое исследование всех органов брюшной полости;
- ультразвуковое исследование желчного пузыря «с пробным завтраком» — сначала проводится УЗИ натощак, затем пациент съедает достаточно жирный завтрак и через 40 минут проводится повторное УЗИ желчного пузыря. Такая процедура позволяет выяснить, в какой форме протекает рассматриваемое заболевание;
- дуоденальное зондирование – с помощью специальной кишки-зонда исследуют двенадцатиперстную кишку и забирают для лабораторного исследования образцы желчи;
- ФЭГДС (фиброэзогастродуоденоскопия) – исследуются слизистые желудка, двенадцатиперстной кишки, пищевода;
- холецистография пероральная – больной выпивает контрастное вещество и через полчаса можно исследовать желчный пузырь на предмет наличия в нем аномалий развития;
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатиграфия – в одном исследовании сочетается и рентгенологический и эндоскопический методы. Что позволяет обследовать непосредственно желчные протоки;
- сцинтиграфия гепатобилиарная – радиоизотопный метод, при котором пациенту вводится радиоактивный препарат (внутривенно), который накапливается в печени и желчевыводящих путях, что дает возможность изучать их полное и точное изображение.
Методы лечения дискинезии желчевыводящих путей
Цель лечебных процедур – обеспечить полноценный отток желчи из печени. Сделать это исключительно медикаментозными средствами не получится – нужен комплексный подход.
Терапия при дискинезии желчевыводящих путей включает в себя:
- Составление и соблюдение режима дня:
- грамотное сочетание труда и отдыха – например, ночной сон не должен быть меньше 8 часов;
- регулярно совершать прогулки на свежем воздухе;
- при выполнении сидячей работы каждые 2 часа делать гимнастику – речь идет о простейших наклонах, приседаниях, поворотах туловища.
- Строгая диета:
- из меню исключается острая/жирная/копченая пища и консервация (домашняя и промышленная);
- сокращается употребление соли — в день позволительно принимать не более 3 грамма соли;
- регулярно употреблять минеральную воду – она может быть разной, какая подходит конкретному пациенту уточняет лечащий врач или диетолог;
- пищу принимать нужно небольшими порциями, но частота приемов должна быть большой – до 6-7 в сутки.
- Лекарственные препараты:
- желчегонные препараты – холеретики;
- ферментные препараты;
- холеспазмолитики.
- Дополнительные медицинские процедуры:
- тюбаж желчного пузыря (очищение) – прием желчегонных препаратов в положении лежа на правом боку с грелкой в области анатомического расположения печени и желчевыводящих путей;
- регулярное дуоденальное зондирование – очищение двенадцатиперстной кишки после выброса желчи;
- электрофорез;
- иглоукалывание;
- диадинамотерапия;
- точечный массаж;
- гирудотерапия (лечение пиявками).
Хирургическое вмешательство абсолютно нецелесообразно, поэтому оперативное лечение дискинезии желчевыводящих путей никогда не назначается. По рекомендации гастроэнтеролога или терапевта больной может направляться к психотерапевту (если у него имеются неврозы).
Лечение дискинезии желчевыводящих путей народными средствами
Лечение дискинезии желчевыводящих путей травяными сборами одобрено и официальной медициной – врачи рекомендуют дважды в год проходить курс употребления отваров/настоек лекарственных трав. Вот два наиболее эффективные и безопасные рецепты:
- Приготовить следующие травы:
- корень девясила – 10 г;
- корень алтея – 10 г;
- календула (цветки) – 15 г;
- ромашка аптечная (цветки) – 10 г.
Смешать указанные растения и взять только 2 столовые ложки полученной смеси. Их следует залить поллитром воды, закипятить и варить на медленном огне не менее 7 минут. Затем отвар настаивается (40-60 минут), процеживается и полученное количество выпивается маленькими глотками за полчаса до еды трижды в день. Длительность приема – 3 недели.
- Смешать листья подорожника (30 г), цветы календулы и листья шалфея (по 10 г), мяту/шиповник/тмин (по 15 г), лапчатки гусиной (трава) и малины (листья) (по 20 г). А схема приготовления и приема такая же как и для предыдущего отвара.
Из народных методов можно выделить и следующие рецепты:
-

- в течение месяца утром натощак выпивать стакан молока, смешанного с морковным соком в пропорции 1:1;
- при болевом синдроме на фоне диагностированной гипертонической дискинезии следует делать клизму с кукурузным маслом – одна столовая ложка масла на литр теплой воды.
Существуют еще методы лечения песком и глиной, эфирными маслами и овощными соками, но подтверждения от официальной медицины по поводу целесообразности проведения таких процедур нет. Любое лечение народными средствами должно проводиться только после консультации с лечащим врачом и при регулярном контроле динамики заболевания.
Возможные осложнения
Как правило, при дискинезии желчевыводящих путей пациенты обращаются за помощью к врачам практически сразу же после первого приступа болевого синдрома. Но многие из них, сняв неприятные симптомы, прекращают назначенное лечение, тем самым провоцируя развитие осложнений:
- хронический холецистит – воспаление желчного пузыря, которые длится более 6 месяцев подряд;
- образование камней в желчном пузыре и его протоках – желчекаменная болезнь;
- панкреатит хронического характера – воспаление поджелудочной железы в течении 6 месяцев;
- атопический дерматит – кожное заболевание, которое является следствием снижения уровня иммунитета;
- дуоденит – воспалительный процесс на оболочке двенадцатиперстной кишки.
Дискинезия желчевыводящих путей имеет достаточно благоприятный прогноз и не сокращает продолжительность жизни пациента. Но при отсутствии полноценного лечения и несоблюдении рекомендаций диетолога развитие вышеперечисленных осложнений неизбежно. И даже эти заболевания не являются опасными для жизни человека, но состояние больного будет значительно ухудшаться, со временем приведет к инвалидизации.
Полезные советы пациентам, у которых диагностирована ДЖВП, вы получите, просмотрев данный видео-ролик:
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
37,656 просмотров всего, 6 просмотров сегодня
Загрузка…
Источник



