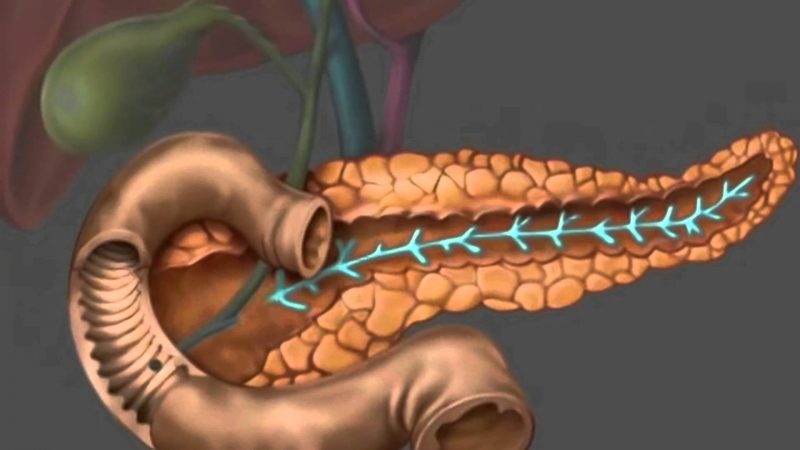
Дисплазия поджелудочной железы у ребенка
Болезни поджелудочной железы у детей
Поджелудочная железа в детском организме — одна из важнейших. Она не только помогает ребенку полноценно и правильно усваивать пищу, особенно жировую и углеводистую. Ее особыми участками выделяются гормоны, влияющие на количество глюкозы крови, которая питает все клетки тела. Если ребенок не получает сбалансированного питания, его кормят слишком «тяжелыми» для его организма продуктами, это может привести к срывам в работе поджелудочной железы. Однако, первые проявления страдания органа распознать способны далеко не все родители, хотя в начальном периоде они еще обратимы и можно восстановить здоровье.
Воспаление поджелудочной железы

Сегодня врачами-педиатрами отмечается тенденция все более частого возникновения воспаления поджелудочной железы у детей школьного возраста и даже у дошкольников. Помимо того, что это серьезная проблема сама по себе, актуальность ее возрастает в связи с тем, что патологию трудно вовремя и полноценно диагностировать. Помимо этого, родители зачастую заниматься самолечением, применяя для детей разнообразные препараты, начиная от ферментов и антибиотиков, заканчивая средствами для коррекции микрофлоры, что приводит к плачевным результатам. Как результат, воспаление поджелудочной железы перетекает в острый панкреатит или хроническую фазу и в дальнейшем необходимо уже длительное и серьезное лечение, а также серьезные ограничения в плане питания и образа жизни. Между тем, в начальной стадии воспаление поджелудочной железы можно достаточно активно и быстро устранить за счет особой диеты и отказа от «тяжелых» продуктов, порой совсем без применения медикаментов.
Заболевания поджелудочной железы у детей
У детей встречаются разнообразные заболевания поджелудочной железы, для разных возрастных категорий типичны свои особые проблемы. Так, дети раннего возраста нередко страдают от недостаточности поджелудочной железы. Такое состояние распознают при наличии проблем с пищеварением и наличию кусочков пищи в стуле, приступам тошноты и неустойчивости стула. Зачастую такая проблема имеет врожденное происхождение и полностью вылечить ее не удается, хотя за счет диетической коррекции и постоянного врачебного контроля можно существенно улучшить процесс пищеварения. Помимо проблем с перевариванием пищи, данное заболевание поджелудочной железы опасно еще и тем, что приводит также к недостаточности эндокринных функций, слишком малому выделению инсулина. Это грозит развитием у детей сахарного диабета, что еще сильнее осложнит жизнь маленькому пациенту.
Также, нередко у детей обнаруживаются признаки такого заболевания поджелудочной железы, как реактивный панкреатит. Врачи не считают его самостоятельной патологией, а скорее ответной реакцией со стороны организма на негативные внешние и внутренние факторы. В ответ на раздражение формируется воспалительная реакция.
Почему возникает реактивный панкреатит?
Среди всех негативных факторов, провоцирующих реактивный панкреатит, можно выделить несколько лидирующих групп:
- Инфекционные заболевания, затрагивающие внутренние органы и железы (ангины, грипп, паротит),
- Процессы воспаления в пищеварительной системе (гастриты, колиты, холециститы),
- Отравления и кишечные инфекции,
- Глистные инвазии, особенно аскаридоз,
- Избыток в питании детей фаст-фуда, пищи с «химией» (красители, консерванты, газировки),
- Прием длительными курсами некоторых медикаментов (антибиотики, метронидазол, фуросемид),
- Травмы живота,
- Врожденные дефекты и генетические заболевания (аномалии строения протоков железы, муковисцидоз, врожденный дефицит лактазы),
- Сильные эмоциональные стрессы, переживания.
Как формируется панкреатит у детей?
Дети обладают особым механизмом в формировании реактивного панкреатита. Прежде всего, у них формируется спазм выводных протоков, что не дает пищеварительным сокам нормально оттекать в процессе пищеварения в область кишки. Ферменты, которые были произведены поджелудочной железой, не могут проникать в полость кишки и активизируются внутри протока. Это приводит к тому, что железа начинает «переваривать» саму себя, что дает отечность и боли. Аналогичный механизм развития воспаления имеют дети с врожденной узостью протоков или муковицидозом (пищеварительный сок слишком густой и не может нормально оттекать).
Поджелудочная железа должна вырабатывать секрет регулярно, если дети в течение дня едят нерегулярно, между приемами пищи проходит много времени, это дает застой содержимого и формирование воспаления. Это приводит к отеку выводного канала, что еще сильнее нарушает выделение пищеварительных соков с активными ферментами. Это постепенно формирует панкреатит. Формирование подобной патологии возможно не только у старших детей, но и у малышей первого года жизни. Если нарушаются сроки вода прикорма, когда соки и мясные блюда вводят ранее срока, это может приводить к срыву пищеварения.
Проявления патологии

Если поджелудочная железа воспаляется, проявления возникают остро. Самыми основными из них будут сильные боли в области животика, от которых малыш кричит и заходится в плаче. Однако, точной локализации болей и их иррадиации указать дети не могут в силу возраста, указывая обычно на околопупочную зону. Только в старшем возрасте может отмечаться опоясывающий характер болевого синдрома, либо отражение боли в спину. Для облегчения боли дети поджимают руками живот и наклоняются вперед, либо ложатся на левый бок, в позу «эмбриона».
Дополняется картина тошнотой и частой, не облегчающей состояния рвотой. Изначально в рвотных массах будет пища и сок желудка, затем еще и примеси желчи. У совсем малышей рвота может быть нечастой или совсем отсутствует. Лихорадки при этом также нет, в редких случаях может быть субфебрилитет (скорее, как стрессовая реакция). Помимо этого, могут быть запоры, внезапно сменяющиеся на понос.
Также панкреатит имеет общие признаки в виде слабости, бледности с одышкой и обложенностью языка, головными болями и капризностью, раздражительностью.
Педиатрия. Национальное руководство / под ред. А. А. Баранова. — 2014
Относительная экзокринная недостаточность поджелудочной железы у детей / Хавкин А.И. // Вопросы современной педиатрии. — 2012. — 11(3)
Источник
Еще, будучи мамой, каждая женщина знает, что все органы будущего ребенка формируются в первом триместре беременности и начинают функционировать до его рождения. Были доказаны случаи, когда поджелудочная малыша работала за двоих в случае выявления панкреатита у мамы.
в такой ситуации был высок риск рождения крохи с увеличенным органом, что провоцировало развитие болезни поджелудочной железы у детей, самыми распространенными из которых являлись, панкреатит и сахарный диабет. Были зафиксированы случаи злокачественных новообразований и кисты поджелудочной железы.
Панкреатит
Панкреатит – воспалительное заболевание, характеризующееся поражением тканей поджелудочной железы и ее протоков, вызванный активацией панкреатических ферментов. Процент заболеваемости среди детей варьируется от 5–25%.
Течение болезни у детей немного отличается от взрослого пациента, и имеет свои особенности: болезнь может быть спровоцирована множеством внутренних и внешних причин, протекать вяло, не имея выраженных симптомов, быть замаскирована под другие заболевания ЖКТ (гастрит, дуоденит, дисбиоз кишечника).
Самой главной задачей в педиатрии и детской гастроэнтерологии является раннее выявление и благовременное лечение проблем с поджелудочной железой.
Причины развития болезни
Организм у ребенка намного активнее взрослого человека и более подвержен воздействию различных неблагоприятных факторов. Практически любое заболевание инфекционной или аллергической природы тем или иным образом затрагивает поджелудочную железу и может спровоцировать воспалительный процесс в ней.
Основные причины развития заболевания:
- неправильное и нерациональное питание (нарушение режима – большой перерыв между приемами пищи);
- прием продуктов, которые способствуют раздражению и усиленной работе поджелудочной железы (сладкие газированные напитки, копченые продукты, консервы, полуфабрикаты и т. д.);
- пищевые отравления, интоксикация от приема лекарственных средств;
- прием некоторых медикаментов: некоторые антибиотики, Трихопол, Лазикс и другие;
- у грудных детей непереносимость лактозы;
- тяжелые травмы живота и области спины;
- заболевания органов пищеварения: язвенная болезнь желудка и 12-перстной кишки, острый гастрит или гастродуоденит, гепатит, холецистит, желчнокаменная болезнь;
- иные заболевания: кистозный фиброз, гипотиреоз, системная болезнь Либмана-Сакса, эпидемический паротит, ожирение, ветряная оспа и другие;
- поражение организма паразитами (аскаридоз);
- сильный стресс или длительное пребывание в условиях эмоционального напряжения.

Боль в животе — основной признак патологии
Внимание! Возникновение панкреатита у детей возможно также в случае неправильного введения прикорма на первом году жизни малыша. Все продукты, введенные в прикорм раньше положенного срока, негативно сказываются на работе железы пищеварительного тракта.
Симптоматика заболевания у детей
У детей раннего возраста панкреатит может протекать вяло, без ярко выраженной симптоматики. Чаще всего это легкая форма заболевания, гнойно-некротический панкреатит встречается крайне редко. У детей старшего возраста признаки воспаления поджелудочной железы схожи с симптомами панкреатита взрослого человека.
Самым распространенным и характерным признаком болезни являются выраженные болевые приступы, которые сопровождаются другими признаками:
- тошнота и рвота, не приносящая облегчения;
- отрыжка, иногда изжога;
- вздутие живота, повышенное газообразование;
- расстройство стула: понос или запор;
- чувство тяжести в животе;
- общая слабость, недомогание, повышенная капризность;
- снижение или потеря аппетита;
- бледность кожных покровов, сухость кожи.
Повышение температуры, как правило, не наблюдается или может достигать максимум 37,5 градуса. Но в случае некротических процессов температура может подняться до 40 градусов вследствие общей интоксикации организма. Кроме того, будет отмечаться неполный паралич кишечника с выраженным синдромом раздражения брюшины.
В случае хронического панкреатита, кроме незначительных болей в области живота, будет отмечаться обильный стул, кал при этом будет иметь характерный жирный блеск, из-за чего будет с трудом отмываться от стенок унитаза.
Методы диагностики
Чтобы специалист мог безошибочно поставить нужный диагноз, необходимо пройти комплексное обследование, которое будет включать в себя следующие процедуры: клинический анализ крови, который укажет на воспалительный процесс в организме, кровь на амилазу, повышение которой свидетельствует о панкреатите, УЗИ органов брюшной полости.
В случае затруднения в постановке диагноза могут быть назначены следующие виды исследования:
- КТ органов брюшной полости;
- расширенный копрологический анализ кала;
- рентгенологическое исследование протоков поджелудочной железы с контрастным веществом;
- лапароскопия.
Лечение
Лечение воспаления поджелудочной железы направлено на нормализации работы органа пищеварения, устранение всех неприятных симптомов заболевания и факторов, которые вызвали панкреатит. Важным этапом на пути к выздоровлению является соблюдение строгой диеты как в острой форме, так и в хронической.
Во время обострения детям назначают спазмолитики, витаминный комплекс. После купирования приступов боли специалистами рекомендуются ферменты. В редких случаях показано оперативное вмешательство.
Сахарный диабет
Сахарный диабет – болезнь поджелудочной железы, которая характеризуется нарушением усвоения глюкозы, связанная с относительной или абсолютной нехватки гормона инсулина, в результате чего повышается уровень глюкозы в крови (гипергликемия). Заболевание может быть как приобретенным, так и врожденным (диагностируется очень редко). Средний возраст детей, у которых встречается сахарный диабет, варьируется от 6–12 лет.

Уровень глюкозы у детей, больных сахарным диабетом
Причины развития заболевания у детей
Всего существует два типа сахарного диабета: инсулинозависимый и инсулинонезависимый. Инсулинозависимый сахарный диабет (1 типа) характеризуется нехваткой инсулина из-за того, что клетки поджелудочной железы не вырабатывают инсулин. Чаще всего дети подвержены именно этим типом заболевания.
Вылечить заболевание невозможно, поэтому эндокринологи назначают пожизненный прием инсулина в виде раствора для инъекций. Причиной заболевания 1 типа является перенесенные острые инфекционные заболевания (грипп, ветряная оспа, гепатит, краснуха и т. д.), наследственная предрасположенность.
Инсулинонезависимый сахарный диабет (2 типа) характеризуется достаточной секрецией инсулина, но в измененном виде и поэтому он не работает или клетки организма не реагируют на него. У детей эта форма встречается очень редко в более взрослом возрасте.
Количество глюкозы в крови можно регулировать путем соблюдения необходимой диеты и лекарственными средствами, содержащие инсулин.

Толчком для развития СД 2 типа могут послужить следующие факторы: нарушение жирового обмена веществ (ожирение), малоподвижные образ жизни (гиподинамия), прием гормональных лекарственных средств, заболевания эндокринной системы, период вынашивания плода (у взрослых).
Симптоматика сахарного диабета
Чтобы распознать вовремя патологию, родителям необходимо обратить внимание на поведение ребенка и при первых подозрениях сразу обратиться к эндокринологу. Болезнь протекает очень быстро и если вовремя не оказать помощь, может наступить диабетическая кома.
Существуют следующие симптомы заболевания поджелудочной железы у детей:
- сильная жажда (полидипсия) и сухость слизистых оболочек полости рта;
- частые выделения мочи, при этом моча немного липнет;
- внезапное снижение массы тела при повышенном аппетите (полифагия);
- зуд кожных покровов, появление небольших гнойничков и сухость кожи;
- зуд в области половых органов вследствие большого содержания глюкозы в моче и отсутствия гигиены после туалета;
- повышенная слабость, головные боли, излишняя раздражительность.
У совсем маленьких детей может наблюдаться недержание мочи или полиурия. Многие родители путают этот симптом с ночным недержанием. Именно поэтому необходимо знать основные признаки сахарного диабета. Кроме того, при исследовании крови в ней будет обнаружено содержание глюкозы более 10 ммоль/л.
Методы диагностики
Чтобы поставить диагноз сахарный диабет, достаточно произвести исследование крови на уровень глюкозы в ней. У здорового ребенка уровень сахара не будет превышать 5,0 ммоль/л. Значение до 7,5 ммоль/л может говорить о скрытом течении сахарного диабета. В случае когда уровень глюкозы выше этого показателя, можно смело диагностировать сахарный диабет.
Иногда проводят диагностический глюкозотолерантный тест. Для этого изначально определяют уровень глюкозы натощак, потом дают выпить воду с растворенным в ней сахаром и спустя 2 часа измеряют снова. Если глюкоза крови варьируется в пределах 7,5–10 ммоль/л, то говорят о скрытом течении болезни. Если же показатель равен 11 ммоль/л и выше безоговорочно ставится диагноз сахарный диабет.
Лечение
Сахарный диабет не подвергается лечению. Возможно лишь коррекция питания, помогающая регулировать потребление сахара или пожизненное использование инсулина.
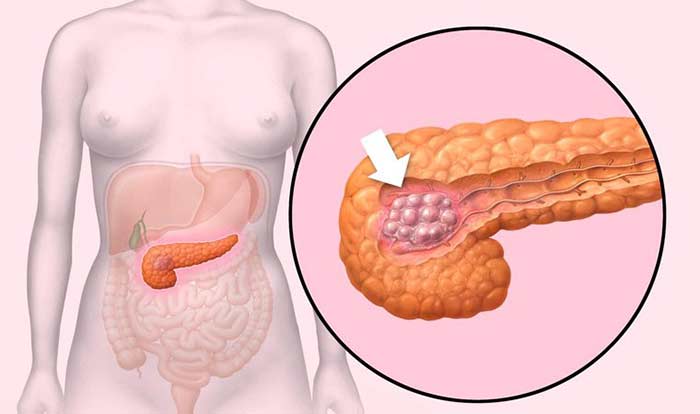
Опухоли поджелудочной железы
Рак железы внутренней секреции встречается у детей очень редко. По статистике это примерно 3% среди всех онкологических заболеваний. Возраст ребенка не имеет никакого значения. Были зафиксированы случаи как у новорожденных детей, так и у подростков.
Причины развития опухолевых новообразований
До сих пор точные причины возникновения опухолей у детей не изучены. Но в одном ученые уверены, что процесс начинается на генетическом уровне. Происходит повреждение какого-нибудь гена, он изменяется, и клетка из нормальной начинает перерождаться в атипичную. Происходит резкое деление таких клеток, в результате которого образуется раковая опухоль.
Существует ряд факторов, которые способствуют перерождению одних клеток в другие:
- неблагоприятный климат (загрязненный воздух, вследствие вредных предприятий, машин);
- серьезное вирусное или бактериальное заболевание, вследствие которого сильно пострадал иммунитет;
- однообразная пища, с преобладанием генномодифицированных продуктов в составе;
- длительное пребывание в стрессовых ситуациях, напряженная обстановка в семье.
На все 100% нельзя сказать, что эти условия могут вызвать рак, но в совокупности они могут провоцировать первый толчок и стать причиной развития опухоли.
Симптоматика заболевания
Все онкологические заболевания коварны тем, что на раннем этапе развития себя никак не проявляют. Первые клинические признаки замечаются тогда, как правило, когда размер опухоли имеет немалое значение. Существует 2 типа симптомов, характерных для рака поджелудочной железы:
Специфические:
- болезненность в подреберье и поясничной зоне, которая усиливается ночью и лежа на спине;
- сильное желание пить;
- увеличение сахара в крови, симптом сахарного диабета;
- пожелтение кожи, появление сильного зуда;
- на фоне желтухи меняется цвет мочи и фекалий: моча принимает цвет темного пива, а кал, наоборот, обесцвечивается;
- желудочное или кишечное кровотечение при распаде опухоли.

Злокачественное новообразование в поджелудочной железе иногда можно пропальпировать
Неспецифические (общие):
- симптомы общей интоксикации организма: слабость, вялость;
- головокружения и обморочные состояния;
- тошнота, частые позывы на рвоту;
- уменьшение аппетита, потеря массы тела;
- при распаде опухоли повышается температура тела.
Чтобы вовремя диагностировать серьезное заболевание, необходимо ежегодно проходить рекомендуемое обследование. Для детей, начиная с 1 года жизни, это УЗ исследование органов брюшной полости и биохимия крови. При подозрении на наличие новообразования назначается КТ или МРТ органов ЖКТ и кровь на онкомаркеры.
Лечение
Проведение терапии рака поджелудочной железы направлено на ликвидацию опухоли, которая со временем может дать множество метастаз по всему организму. Поэтому единственное лечение рака поджелудочной железы у детей на сегодняшний день – оперативное вмешательство. Кроме удаления опухоли, назначается несколько курсов химио– и лучевой терапии в зависимости от стадии и тяжести заболевания.
Киста поджелудочной железы
Киста – патологическое образование, представляющее собой отдельную капсулу или полость, наполненную жидкостью. Образование кист в поджелудочной железе относится к числу редких патологий. Существует 2 типа заболевания: врожденная и приобретенная.
Причины появления
Наиболее часто в детском возрасте патология возникает вследствие некоторых причин: врожденная киста может появиться из-за какого-нибудь сбоя во время внутриутробного формирования поджелудочной железы, приобретенная киста чаще всего появляется после серьезных травм или перенесенных инфекционных заболеваний.
Симптоматика
Когда в поджелудочной железе киста только появляется, она может себя совершенно никак не проявить. Однако с увеличением полости могут появиться следующие признаки:
- боль в области эпигастрия;
- тошнот и постоянные позывы на рвоту;
- желтушность кожи и слизистых;
- изжога, расстройство стула;
- отрыжка и чувство тяжести в животе.
Разрастание новообразования чревато тем, что со временем оно начнет сдавливать соседние органы, и их работа будет осуществляться в неполную силу. Появление желтухи – первый признак того, что капсула сдавливает желчный пузырь и отток желчи нарушается.

Проведение МРТ диагностики с целью выявления опухоли и кисты
Диагностика и лечение
Чтобы верно поставить диагноз, родителям больного ребенка рекомендуется пройти УЗ обследование. Иногда этого бывает недостаточно и врачами может быть назначено МРТ или КТ органов брюшной полости.
Бывает так, что есть необходимость установить верный диагноз и исключить злокачественную опухоль. В таком случае может потребоваться пункция с дальнейшим гистологическим исследованием полученного биоматериала. Проведение терапии может включать в себя как консервативное, так и хирургическое лечение (показано при размере капсулы от 6 и более см).
Источник