Добавочная долька поджелудочной железы в желудке
Добавочная, или аберрантная поджелудочная железа – это редчайшая аномалия развития желудочно-кишечного тракта, когда в дополнение к основной железе появляется еще одна. Орган располагается в антральном участке ЖКТ, у стенки желудка или 12-перстной, подвздошной или тонкой кишки, брыжейке. Он считается аномалией и появляется дополнительно к основному органу, имея такие же ткани, но при этом никак с ним не связан. Как проявляется патология и что необходимо предпринимать, рассмотрим далее.
Что скрывается под термином «аберрантная поджелудочная железа»?
Добавочная железа появляется в результате аномального развития. Считать ее появление заболеванием не стоит, в некоторых случаях она себя никак вообще не проявляет и почти не мешает человеку жить полноценной жизнью. Выявить патологию можно случайно, во время проведения лапаротомии, которая была назначена по другой причине. К примеру, когда проверяется поджелудочная железа на предмет аномалий, при хирургическом вмешательстве по удалению язв в желудке или кишечнике, оперативном излечении холецистита в калькулезной форме.
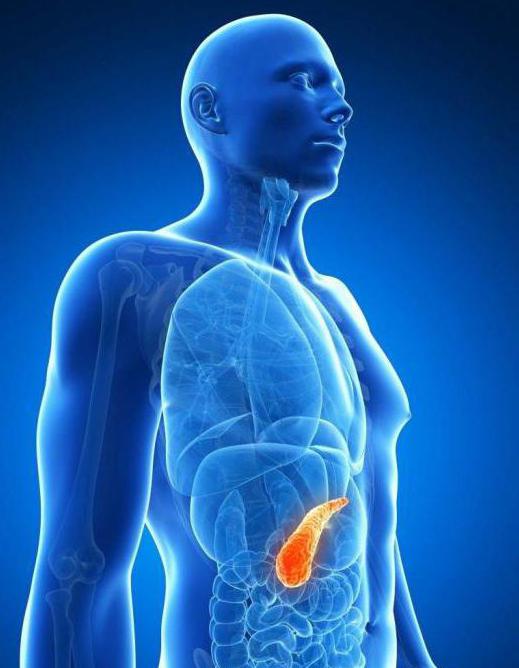
Ткани аномальной железы и нормального органа состоят из одинаковых составляющих. Аберрантная поджелудочная железа состоит из протока, который открывает свой просвет в желудок или кишечник. В результате этого в дополнительной железе может развиться панкреатит в острой форме. К редчайшим недугам можно отнести желудочно-кишечное кровотечение.
Причины развития добавочной железы
До сих пор ученые бьются над главным из вопросов: по какой причине формируется двойной аберрантный проток поджелудочной железы. Но есть достоверные сведения, что возникает аномалия еще в утробе матери, а влияют на его развитие многие нежелательные факторы:
- неблагоприятный экологический фон, влияющий на женщину в период вынашивания малыша;
- генетические патологии;
- курение и прием спиртосодержащих напитков во время беременности;

- частые депрессивные состояния и стрессы;
- инфекционные заболевания, которые были перенесены женщиной во время вынашивания малыша, в их числе — сифилис, краснуха, герпес и другие;
- прием нежелательных для беременной женщины препаратов.
Симптоматика заболевания
Клинические проявления наличия аберрантной поджелудочной железы зависят от ее размеров и места локализации. Если она находится в районе стенок желудка, то симптомы очень схожи с проявлением гастрита, а если расположена в области 12-перстной кишки, то в этом случае проявления могут указывать на развитие язвы. Кроме этого, могут появиться признаки, указывающие на панкреатит, холецистит или аппендицит. Эти признаки не заставляют пациента обратиться к врачу, и патология длительное время может не выявляться.
Но в большинстве случаев симптомы почти не проявляются, жалобы у пациента возникают только при развитии осложнений. Это:
- воспалительные процессы;
- перфорация стенки кишечника или желудка;
- некроз;
- кровотечение;
- непроходимость кишечника.
Чаще всего осложнения появляются, если добавочная железа локализуется в области тонкого кишечника. Осложнением в этом случае является его непроходимость. А если еще дополнительно в организме присутствует воспаление, то у пациента могут развиться диспепсические расстройства, сильнейшие боли в области брюшины.
Во время лабораторного обследования могут быть выявлены гиперлипаземия и гиперамилаземия.
Формы заболевания
Существует несколько форм аберрантной железы. Она может быть представлена:
- всеми существующими компонентами поджелудочной железы: протоками и секреторными частями;
- исключительно экзокринной частью, которая отвечает за выработку желудочного сока;
- непосредственно эндокринной частью, помогающей вырабатывать жизненно важные гормоны, которые регулируют уровень сахара в крови;
- аденомиозом – ткани поджелудочной внедряются в большой 12-перстный сосочек (это место открытия протока железы в 12-перстную кишку).
Место локализации аберрантной железы
Располагаться может аберрантная поджелудочная железа в желудке и в других органах:
- пищеводе;
- двенадцатиперстной кишке;
- стенках желчного пузыря;
- печени;
- селезенке;
- тонкой кишке;
- брыжейке тонкой кишки, в складке или слизистой оболочке брюшной полости.
Как диагностировать болезнь?
Обнаружить патологию можно разными методами, все зависит от места ее локализации. Если аберрантная долька поджелудочной железы расположена на стенке 12-перстной кишки, в толстом кишечнике или желудке, то в этом случае выявить ее будет несложно. В большинстве случаев ее обнаруживают во время скринингового исследования. Возраст пациентов, у которых чаще всего диагностируется недуг, составляет 40-70 лет.
Выявить аномалию можно несколькими методиками:
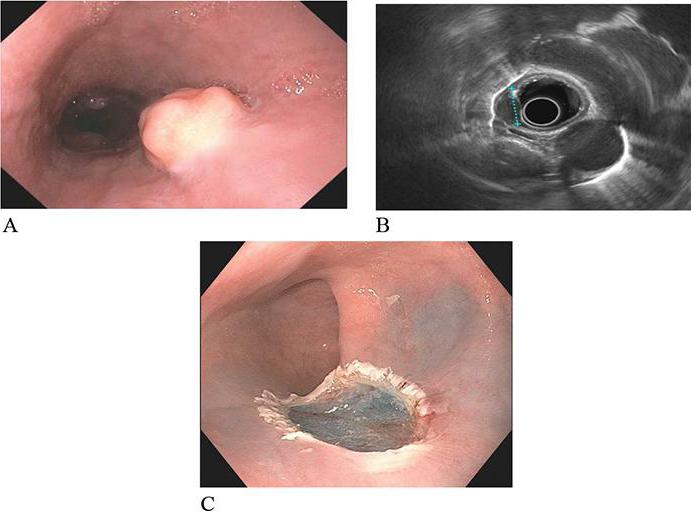
- Эндоскопическим. В этом случае железа представляет собой крупного размера островок железистой ткани, часто напоминающей полип, который располагается на широком основании. Часто на вершине подобного островка может быть вдавление, являющееся эндоскопическим признаком аберрантной железы. Если во время этого исследования взять поверхностную биопсию, то получить точные данные будет сложно.
- Рентген. В этом случае аномалия может представлять собой крупное образование, которое заметно в виде скопления контраста. Но в этом случае может быть заметно и устье протока, которое также контрастируется.
- УЗИ. При проведении ультразвукового исследования дополнительную железу можно заметить, а способствуют этому гипоэхогенная структура, наличие дополнительных полостей и анэхогенный проток.
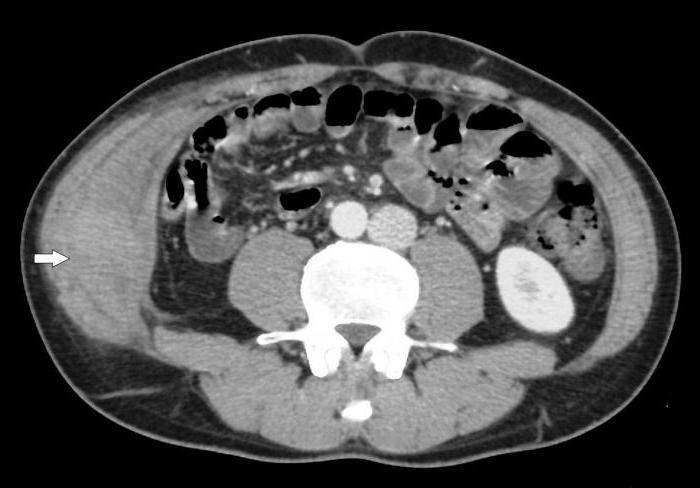
- КТ брюшной полости. Это исследование поможет выявить железу в том случае, если она расположена на стенках полого органа. Это обследование помогает провести дифференциальную диагностику от злокачественного новообразования. В случае наличия опухоли имеется инвазия в соседние с брюшиной органы и наличие метастазов. Но дифференциальная диагностика может быть затруднена, если опухоль локализуется в подслизистых слоях (лейомиома, липома и миосаркома).
Лечение аберрантной поджелудочной железы
Пациенты, у которых была выявлена аномалия, считают, что сразу придется ложиться под нож хирурга. У них возникает резонный вопрос: стоит ли удалять аберрантную поджелудочную железу? Оставлять ее без внимания нельзя, ведь она опасна тем, что может произойти малигнизация тканей. Во время ее обнаружения нужно в срочном порядке пройти ряд исследований, которые помогут исключить развитие злокачественной опухоли. А вот уже после заключительного диагноза рекомендовано удаление аномалии, а вот какой метод для этого выберет хирург, зависит от места расположения железы.

Если дополнительный орган расположен поверхностно, то рекомендована эндоскопическая электроэксцизиция. Если в органе имеются кисты, то в этом случае проводят фенестрацию кист.
Консервативное лечение также хорошо помогает в тех случаях, если нет риска перехода в рак. Рекомендованы препараты длительного действия, лучше всего подойдут аналоги «Соматостатина». Одновременно проводят симптоматическую терапию.
Аберрантная поджелудочная железа антрального отдела желудка не опасна для пациента до тех пор, пока не начнут развиваться патологические процессы. Именно поэтому при наличии дополнительной железы у пациента лечение может не использоваться, но постоянный контроль у специалиста должен быть.
Осложнения и последствия
Стоит помнить, что полностью игнорировать наличие аномалии в поджелудочной железе не стоит, ведь при любом негативном влиянии она легко может привести к развитию таких патологий:
- панкреатит — добавочная железа воспаляется;
- кровотечение в желудке или кишечнике;
- злокачественное новообразование добавочной железы или поджелудочной.
Профилактика развития осложнений со стороны добавочной железы
Если есть добавочная железа, то контролировать ее дальнейшее развитие необходимо регулярно. Чтобы она не вызвала массу осложнений, необходима профилактика:
- Придерживаться диеты: больше в рацион добавлять легкоусвояемого белка, продуктов, обогащенных клетчаткой. Минимум жиров и ничего того, что бы усиливало аппетит.

- Принимать препараты, помогающие процессу пищеварения, например, «Креон» в виде мини-микросфер. Капсулы легко смешиваются в желудке с пищей и проникают в кишечник. Это необходимо при отсутствии выработки собственных ферментов.
- Отказ от курения и алкоголя.
Если соблюдать рекомендации и постоянно наблюдаться у врача, то добавочная железа не вызовет никаких неудобств. В любом случае необходим постоянный контроль со стороны специалиста, чтобы своевременно выявить осложнения и принять необходимые меры.
Источник
Название этих опухолей имеет много синонимов: прогономы, хористобластомы, гетеротопические панкреатические полиаденомы, поджелудочная гетеротопия и т. д. Одни авторы (Е. Л. Березов, 1960) относят их в группу доброкачественных неэпителиальных опухолей желудка, а другие (3. К. Дуплик и соавт., 1968; Б. А. Бердинских, С. 3. Клецкин, 1969; В. В. Чуприна, В. К. Запорожец, 1974; и мн. др.) публикуют как самостоятельную нозологическую единицу, называя добавочными поджелудочными железами. Н. И. Лепорский (1951) рассматривает эту патологию как проявление атавизма в онтогенезе. Из приведенной короткой справки ясно, что названий заболевания много, а сущность его одна — в стенке желудка в виде опухоли имеется ткань поджелудочной железы, которая сама по себе может дать клиническую картину болезни, а также стать началом язвенного или ракового процесса. Макроскопически эти дистопированные поджелудочные железы трудно, а часто невозможно отличить от доброкачественных опухолей желудка, да и развиваются они аналогично опухолевому процессу. Поэтому из практических соображений целесообразно пользоваться одним термином, в смысл которого включалось бы представление об опухоли. Основываясь на этих соображениях, мы и остановились на термине «хористомы» (опухоль из дистопированной ткани, сhoristos — «отделимый») с расшифровкой существа процесса (добавочная поджелудочная железа).
Хористома может располагаться под слизистой оболочкой, в толще мышечной или под серозной оболочкой стенки желудка. Г. А. Берлов, Г. Д. Голуб, Л. С. Суковатых (1966) по внешнему виду делят добавочные поджелудочные железы на следующие формы: узловатую, полипозную, язвенную, кистозную, инфильтрирующую и комбинированную. В эту классификацию целесообразно внести некоторые изменения: «инфильтрирующую» форму — называть диффузной (инфильтрирующий рост свойствен злокачественной опухоли), «комбинированную» заменить смешанной, «кистозную» отнести в группу кист желудка, а «язвенную» трактовать как осложнение. Таким образом, по макроскопической картине следует различать четыре формы хористом: узловатую, полипозную, диффузную и смешанную. Название определяет патологоанатомические особенности каждой формы. При диффузных хористомах ткань поджелудочной железы не дифференцируется как новообразование, а лишь в какой-то мере утолщает стенку желудка.
По гистологическому строению различают четыре типа хористом: 1) опухоль содержит все компоненты поджелудочной железы; 2) все компоненты, кроме островков Лангерганса; 3) имеются только островки Лангерганса и выводные протоки; 4) опухоль состоит только из выводных протоков поджелудочной железы.
Хористома может быть в любом органе пищеварения. В желудке и двенадцатиперстной кишке они встречаются редко, но все же чаще, чем в других органах. По данным Н. И. Лепорского (1951), в стенке желудка они составляют 31,46%, в двенадцатиперстной кишке — 31,83%, в тощей кишке — 21,7%, и подвздошной — 9,36%, в брыжейке — 3,37%, в желчных путях — 1,49%, в селезенке — 0,74%. Что касается распределения хористом в желудке, то Delhougn (А. А. Айзенберг, 1933) установил, что 58,2% их локализуется в привратнике, 20,8% — по малой кривизне, 12,5% — по большой, 8,5% — в области кардии.
И. И. Генкин к 1927 году в литературе нашел описание 60 хористом желудка. Б. А. Берлинских и С. 3. Клецкин (1969) в отечественной литературе к 1967 году насчитали описание 56 добавочных поджелудочных желез и добавили к этой статистике свои 5 наблюдений (всего 61).
Хористома бывает, как правило, небольших размеров (от 0,3—0,4 см до 5—7 см). Однако и при таких небольших размерах они могут оказывать механическое давление на прилежащие ткани, а при локализации в области привратника — вызывать явления стеноза, нарушить трофику и иннервацию стенки органа, а потому быть причиной появления язвенной болезни и ее осложнений. Г. А. Берлов, Г. Д. Голуб, Л. С. Суковатых (1966) в одном из семи своих наблюдений на месте добавочной поджелудочной железы обнаружили язву. В самой добавочной поджелудочной железе могут образоваться некрозы, кровоизлияния, кисты и злокачественные опухоли. Г. А. Берлов и соавт. (1966) приводят два наблюдения, а Ф. М. Жмудиков (1967) — одно, когда рак желудка развился из хористомы.
Клиническое течение зависит от величины, локализации и состояния опухоли (неосложненная хористома, некроз, изъязвление и пр.). Осложненные хористомы дают более выразительную клиническую картину, симулируя язвенную ^болезнь, полип, рак желудка или другие болезни брюшной полости. Из трех больных Н. Н. Каншина и соавт. (1975) у двоих перед операцией был поставлен диагноз язвенной болезни, а у одного — полип антрального отдела желудка. Ф. М. Жмудиков (1967), B. В. Чуприна и В. К. Запорожец (1974), Christeas, Georgoulis, Hadjiyannakis (1968) описали по одному — два случая хористом двенадцатиперстной кишки, которые симулировали язвенную болезнь, осложнившуюся кровотечением. Б. А. Берлинских и C. 3. Клецкин из четырех своих больных с хористомой желудка и двенадцатиперстной кишки, которые тоже симулировали язвенную болезнь, у двоих обнаружили язву с плотными краями, развившуюся в ткани опухоли, у одной больной — язвенный стеноз привратника, а у четвертой — хроническую язву и стеноз привратника. Аналогичных больных описали Laugeri, Вегtego (1962), Goodman (1964), С. Б. Пинский, А. А. Образцов, Г. Б. Гордин (1971). В. А. Самсонов (1975) обнаружил добавочную поджелудочную железу в двенадцатиперстной кишке на аутопсии и упоминает наблюдение Paraf и соавт. (1970), когда хористома явилась причиной механической желтухи.
Понятно, что хористом не имеют характерной клинической картины. Очень часто больные жалуются на боли в эпигастральной области, которые Б. А. Берлинских и С. 3. Клецкин (1969) связывают со спастическим сокращением стенки желудка. Почти неизменным спутником этих образований являются диспептические явления, которые могут быть единственным признаком заболевания.
Одно из наших наблюдений великолепно иллюстрирует это положение. У больной 18 лет добавочная поджелудочная железа размером 7х3х1 см локализовалась в брыжейке тощей кишки (утолщенной частью соприкасалась с кишкой), вызывая рвоты после каждого приема пищи, что привело больную в состояние крайнего истощения. Во время операции при выделении дополнительной поджелудочной железы из брыжейки периодически наступало резкое спастическое сокращение кишки, что, по-видимому, и было причиной рвоты. После операции все явления исчезли, больная быстро набрала нормальный вес.
Понятно, что при изъязвлении слизистой над тканью добавочной поджелудочной железы или при некрозе и распаде ее боли усиливаются и становится реальной возможность кровотечения и даже прободения образовавшейся язвы.
Диагностика хористом трудна, но иногда возможна при макроскопическом исследовании препарата (при значительных размерах его), но чаще является уделом морфологов. Рентгенологическое исследование дает округлый дефект наполнения с четкими границами, а при некрозе — нишу или пятно бария на фоне дефекта наполнения. В некоторых случаях выявляется выводной проток, как скопление бария в центре круглого дефекта наполнения (А. Н. Протопопов, 1957). Нередко добавочные поджелудочные железы бывают находкой на операционном или на секционном столах. Описано немало случаев сочетания дополнительной поджелудочной железы с другими болезнями желудка или болезнями других органов. Нам пришлось оперировать больного, у которого добавочная поджелудочная железа сочеталась с бессимптомно протекавшим раком щитовидной железу, давшем метастазы в передние шейные узлы справа. Это наблюдение заслуживает внимания.
Больной П., 62 лет, поступил в факультетскую хирургическую клинику 20. 06.63 с жалобами на наличие опухолевидного образования в правой половине шеи, общую слабость, одышку, незначительную потерю веса. Считает себя больным с декабря 1962 года. В начале июня 1963 года был обследован в онкологическом институте, где обнаружили полип желудка и увеличение лимфоузла в области шеи справа. Из перенесенных заболеваний больной отмечает корь, полиомиелит, натуральную оспу, сыпной тиф, возвратный тиф, малярию. С 1930 года болеет фиброзно-кавернозным туберкулезом лёгких. В данное время у больного — фиброзно-очаговый туберкулез легких.
Состояние больного средней тяжести. Он правильного телосложения, удовлетворительного питания. Кожа и видимые слизистые очень бледные. На шее справа на уровне средней трети грудино-ключично-сосковой мышцы и кзади от нее определяются два плотных, болезненных и малоподвижных лимфатических узла размером 1,5х1 см и 2,5х1,5 см. Самая тщательная пальпация щитовидной железы патологии не обнаружила.
Грудная клетка правильной формы, равномерно участвует в акте дыхания. При перкуссии — легочный звук, при аускультации — масса сухих хрипов, особенно четко прослушиваемых в области верхушки правого легкого. Границы сердца в пределах нормы, тоны сердца приглушены, но чистые. Пульс ритмичный, удовлетворительного наполнения 76 ударов в минуту.
Язык чистый, влажный. Живот правильной формы, равномерно участвует в акте дыхания, при пальпации мягкий, безболезненный во всех отделах. Печень и селезенка не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон.
Исследование крови от 21.06.63: гемоглобин — 39 ед (6,5 гр%); эритроциты — 3100000 в 1 мм3; цветной показатель — 0,62; резкая олигохронемия, анизо-пойкилоцитоз; лейкоцитов — 4300 в 1 мм3; э—1,5; б—1; п — 3,5; с —55; л —35; м — 4; РОЭ — 36 мм в час. Анализ мочи от 22.06.63 без патологии.
21.06.63 года произведена операция — удален шейный лимфатический узел. Гистологическое исследование от 24.06.63 (№ 44013) показало, что в лимфатическом узле имеется метастаз солидного рака.
Для выяснения первичной локализации злокачественной опухоли проведено дополнительное исследование: рентгеноскопия и рентгенография органов грудной клетки, пищевода, желудка и кишечника; хромоцистоскопия.
При рентгеноскопии желудка установлено, что у астрального отдела ближе к большой кривизне складки обрываются вокруг дефекта наполнения, не имеющего четких, ровных контуров. При тугом заполнении этот дефект почти перекрывается бариевой взвесью, но вновь четко выявляется при дозированной компрессии. Перистальтика прослеживается по обеим кривизнам за исключением антрального отдела. Эвакуация свободная. Луковица двенадцатиперстной кишки не изменена. Заключение: полип или рак антрального отдела желудка.
Тщательное исследование больного показало, что у него имеется метастатический рак (солидный рак) в шейном лимфатическом узле справа при одновременном наличии дефекта наполнения желудка, который, по-видимому, обусловлен малигнизировавшимся полипом. Поэтому было решено сделать резекцию желудка независимо от того, будут ли идентифицированы опухоль желудка и метастаз в лимфатический узел.
После соответствующей подготовки, включающей неоднократные переливания эритроцитарной массы, 03.07.63 больной оперирован. Под эндотрахеальным эфиро-кислородным наркозом с управляемым дыханием верхнесрединным разрезом послойно вскрыта брюшная полость. При ревизии в пилорическом отделе желудка прощупывается плотное круглое образование диаметром до 2 см. Признаков метастазирования и прорастания опухоли нет. При тщательной ревизии органов брюшной полости патологии не обнаружено, кроме некоторого уплотнения головки поджелудочной железы. Выполнена резекция желудка по Гофмейстеру—Финстереру.
Препарат. Серозная оболочка над опухолью желудка не изменена. Слизистая тоже не представляется измененной и только на передней поверхности пилорического отдела желудка она приподнята округлым плотным подвижным образованием, располагающимся в подслизистом слое. В центре выпячивания имеется выводной проток в диаметре до 1 мм. На разрезе: плотная желтоватая дольчатая ткань, напоминающая по виду поджелудочную железу. Гистологическое исследование препарата резецированного желудка от 05. 07. 63: «в подслизистой оболочке желудка добавочная поджелудочная железа. В слизистой оболочке желудка гиперплазия желез».
Послеоперационный период в течение 7 дней протекал без особых осложнений, а на восьмой день состояние больного резко ухудшилось, поднялась температура, появилась одышка, клокочущее дыхание с массой сухих и влажных хрипов в легких. Несмотря на принятые меры, явления легочно-сердечной недостаточности нарастали, и 13.07. 63 больной умер.
Патологоанатомическое исследование показало наличие рака правой доли щитовидной железы с метастазами в шейные лимфатические узлы и паратрахеальные — справа. Правая доля щитовидной железы размером 6x3x3 см плотная на разрезе — темно-красная, в центре на протяжении 4X2 см желтовато-белого цвета. Правая доля железы плотно сращена с трахеей. Левая доля щитовидной железы размером 4X2X2 см дряблая, темно-красная, содержит мало коллоида. Перешеек такого же вида, как и левая доля. Патологоанатомическое исследование показало также наличие истощения, гиперемии дистрофических изменений внутренних органов, тромбоза вен малого таза, отека легких, общего резко выраженного атеросклероза с поражением аорты и венечных артерий сердца, фиброзно-очагового туберкулеза верхушек обоих легких и аденомы простаты.
В приведенном наблюдении добавочная поджелудочная железа ничем клинически не проявлялась, но при рентгенологическом исследовании дала дефект наполнения желудка, что повело к неправильному выводу о наличии первичного рака желудка и необоснованной резекции желудка.
Хористома подлежит удалению — иссечению в пределах здоровых тканей. Осложненные формы могут потребовать более широкого вмешательства, а неясный диагноз и подозрение на злокачественную опухоль — радикальной операции. Изучение литературы показывает, что многим больным с доброкачественными поджелудочными железами выполняются резекции желудка, что подтверждает трудности дифференциальной диагностики даже во время операции. В. М. Воскресенский (1950) предостерегает об опасности удаления добавочной поджелудочной железы при инкреторной недостаточности основной.
Источник



