Двойная пересадка почки и поджелудочной железы
В 9 ГКБ столицы минчанке Инессе Попко пересадили поджелудочную железу и почку.
Связаны одним маркером
Пересадка поджелудочной железы без почки затрудняет диагностику возможного отторжения трансплантата: биопсия ткани панкреаса — сложная процедура, да и трактовка результатов бывает неоднозначной, поскольку панкреатит и отторжение имеют схожие лабораторные показатели, отметил Олег КАЛАЧИК, руководитель Республиканского центра нефрологии и почечно-заместительной терапии (на базе 4 клиники). Единственный надежный маркер отторжения поджелудочной железы — аналогичный процесс в почечном трансплантате, легко выявляемый и требующий немедленного купирования. В первый год после пересадки комплекса выживают свыше 90% реципиентов, а после трансплантации только панкреаса — чуть более 60%.
Возможность пересадки родственных почки и части поджелудочной железы от живых доноров в настоящее время даже не обсуждается: в ходе крупного исследования в США выяснилось, что у 100% доноров в среднем через 15 лет после забора развивался диабет.
Трансплантация: 6 часов вместо 12
Инессе Попко сообщили о возможной пересадке после констатации смерти мозга у потенциального донора. Тяжелое поражение β-клеток поджелудочной железы у пациентки привело к абсолютной инсулиновой недостаточности и таким осложнениям, как полинейропатия с полной потерей чувствительности стоп, ангиопатия с частичной потерей зрения, катаракта, артериальная гипертензия, диабетическая нефропатия, терминальная стадия ХПН.
Перед операцией врачи провели комплекс исследований. Уровень глюкозы был повышен, в связи с чем назначили инфузию 50 ЕД инсулина со скоростью 4 мл/ч (к началу вмешательства содержание глюкозы в крови необходимо нормализовать в пределах 5–8 ммоль/л). Чтобы заработавшая сразу после пересадки поджелудочная железа не вызвала резкого падения глюкозы в крови, параллельно вводили 50% раствор глюкозы со скоростью 10–12 мл/ч.
Забор почки и поджелудочной железы (вместе с участком двенадцатиперстной кишки, которым окружена головка железы) осуществлен у одного донора. Состояние поджелудочной железы оценивали визуально: оптимальный для пересадки орган — без жировых, фиброзных и опухолевых изменений, выраженного спаечного процесса (признака перенесенного панкреатита).
В 5.30 донорские органы доставили в 9 клинику. Специалисты ушили места, где могли развиться кровотечения; обработали участок двенадцатиперстной кишки, а в артерии панкреаса вшили естественные графты (участки сосудов донора) для анастомозирования с сосудами реципиента.
Пациентке установили катетеры в сосуды шеи и рук (для компенсации потерь жидкости, возможности гемотрансфузии при кровопотере, а также инвазивного контроля артериального давления), назогастральную трубку (для декомпрессии желудка) и катетер в мочевой пузырь (для отведения мочи в раннем послеоперационном периоде).
В 7.50 началась операция; длилась 6 ч. Трансплантологи должны были справиться за 12 ч.: потом результат трансплантации значительно хуже, а через сутки орган нежизнеспособен.
Сделав срединный разрез, мобилизовали правый отдел толстого кишечника, выделили подвздошные сосуды и нижнюю полую вену. Поджелудочную железу анастомозировали с нижней полой веной и общей подвздошной артерией. Взяли под контроль все очаги кровотечения на поверхности панкреаса — кровопотеря во время операции была минимальной. Время холодовой ишемии составило около 9 ч.
Следующий этап — кишечный анастомоз. Выполнен между донорским участком двенадцатиперстной кишки и тощей кишкой реципиента, чтобы пищеварительные ферменты, продуцируемые поджелудочной железой, попадали в кишечник.
Затем — трансплантация почки, менее чувствительной к холодовой ишемии. Донорский орган имплантировали в брюшную полость, а не забрюшинно, как при исключительно почечной пересадке. Выполнили 3 анастомоза: артериальный, венозный, а также между мочеточником трансплантата и мочевым пузырем.
После включения поджелудочной железы уровень глюкозы в крови составил 15 ммоль/л, но уже через несколько часов начал снижаться и к концу первых суток после вмешательства достиг 6 ммоль/л. Почечный трансплантат также заработал сразу после пересадки.
После операции
У всех реципиентов появляются лабораторные признаки панкреатита (реакция на ишемию). Однако на фоне хорошего кровоснабжения железы эти явления полностью купируются через 7–10 дней.
В первые 3 месяца после пересадки самый высокий риск отторжения поджелудочной железы; в первые 6 месяцев — ее инфицирования и тромбоза (последний — причина удаления органа в 70% случаев). Поэтому полгода пациенты принимают антиагреганты и антикоагулянты.
Наиболее распространенная причина для повторной операции в первые сутки — кровотечение в панкреас.
Иммуносупрессивный протокол предусматривает быструю отмену стероидов, способных приводить к сахарному диабету.
Рекомендации по ограничению контактов и диете те же, что и после трансплантации других органов. Обязательна ежегодная вакцинация против гриппа.
Участники первой в Беларуси «двойной» пересадки: руководитель Республиканского центра нефрологии и почечно-заместительной терапии Олег КАЛАЧИК и сотрудники 9 ГКБ Минска — врач-хирург Юрий СЛОБОДИН, заместитель главврача Олег РУММО, врач-анестезиолог-реаниматолог Евгений САНТОЦКИЙ, врач-хирург Дмитрий ЮРЛЕВИЧ.
Елена НАУМЧИК, «МВ».
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 10 января 2019;
проверки требует 1 правка.
Трансплантация поджелудочной железы — это хирургическая операция, которая предусматривает имплантацию здоровой поджелудочной железы (которая может производить инсулин) у человека, который обычно имеет сахарный диабет . Поскольку поджелудочная железа является жизненно важным органом, который выполняет функции, необходимые в процессе пищеварения, родная поджелудочная железа реципиента остается на месте, а донорская поджелудочная железа прикрепляется в другом месте. Получают здоровую поджелудочную железу у донора, который только что умер, или это может быть часть поджелудочной железы от живого донора.[1] В настоящее время трансплантации поджелудочной железы обычно проводят у лиц с инсулинозависимым диабетом, у которых могут развиться тяжелые осложнения. Пациенты с наиболее распространенной и опасной формой рака поджелудочной железы, как правило, не имеют права на трансплантацию, так как состояние, как правило, имеет очень высокий уровень смертности. Рак поджелудочной железы имеет склонность к рецидивам.[2] Трансплантация поджелудочной железы остаётся важной альтернативой в лечении больных диабетом до тех пор, пока не будут разработаны другие стратегии, которые могут обеспечить равный гликемический контроль с меньшим иммуносупрессией .
ИсторияПравить
Первая попытка вылечить диабет 1 типа путем трансплантации поджелудочной железы была сделана в Миннесотском университете, в Миннеаполисе, 17 декабря 1966 года[3].
24 ноября 1971 первая трансплантация поджелудочной железы с использованием мочевого дренажа была проведена Марвином Глэдман в больнице Монтефиоре в Нью-Йорке .
С середины 1980-х до середины 1990-х годов дренаж мочевого пузыря стал наиболее распространенным методом во всем мире, поскольку снижение активности амилазы мочи может использоваться как чувствительный, если неспецифический маркер отторжения.
Сегментарная трансплантация в основном применялась в живых доноров. Трансплантация поджелудочной железы началась в университете Миннесоты, а лапароскопическая дистальная панкреатэктомия была введена в 2001 году в том же центре.[4]
Начиная с 1986 года, терапия на основе такролимуса использовалась примерно в 20 % случаев, её заменила новая микроэмульсия циклоспорина, которая используется в современной посттрансплантационном иммуносупрессии.
В период с 1994 по 1997 годы показатели потери иммунологического трансплантата снизились до 2 %.
В течение 1997 года во всем мире было проведено более 10 000 трансплантаций поджелудочной железы, при этом 88 % из них — это одновременно трансплантации почек и поджелудочной железы.[5]
По состоянию на 31 декабря 2004 года, в мире было выполнено более 23000 операции по пересадке поджелудочной железы, о которых было сообщено в Международный реестр патентов и товарных знаков. Более 17000 трансплантаций проведено в США и почти 6000 в других странах.[6]
ОсложненияПравить
Осложнения сразу после операции включают тромбоз, панкреатит, инфекции, кровотечения и отторжения.[7] Отторжение может произойти немедленно или в любое время после операции. Это происходит потому, что пересаженная поджелудочная железа поступает из другого организма, а иммунная система реципиента рассматривает её как агрессию и пытается бороться с ней. Для того, чтобы не допустить этого, пациенты должны принимать иммуносупрессивные препараты. Препараты принимаются в комбинации, обычно это: циклоспорин , азатиоприн и кортикостероиды . Но поскольку эпизоды отторжения могут повторяться в течение всей жизни пациента, точный выбор и дозировка иммунодепрессантов могут быть изменены с течением времени.[5] Иногда такролимус дается вместо циклоспорина[8] и микофенолата мофетила вместо азатиоприна[9] .
ПрогнозПравить
Прогноз после трансплантации поджелудочной железы очень хороший. За последние годы долгосрочный успех улучшился, а риски снизились. Через год после трансплантации более 95 % всех пациентов все ещё живы и 85 % всех поджелудочной желез все ещё функциональны.[10] После трансплантации пациенты нуждаются в пожизненной иммуносупрессии . Иммуносупрессия увеличивает риск развития целого ряда различных видов инфекции.[11] До конца не понятна роль стероидов, которые часто используются в качестве иммунодепрессанта.[12]
ПримечанияПравить
- ↑ diabetes FAQ: treatment (part 3 of 5)Section — Type 1 cures — pancreas transplants (англ.). www.faqs.org. Дата обращения 24 июля 2018.
- ↑ Fischer. Early Recurrence of Pancreatic Cancer after Resection and During Adjuvant Chemotherapy, Saudi Journal of Gastroenterology : Official Journal of the Saudi Gastroenterology Association (2012), С. 118–121. Дата обращения 24 июля 2018.
- ↑ Squifflet. The history of pancreas transplantation: past, present and future, Acta Chirurgica Belgica (2008-5), С. 367–378. Дата обращения 25 июля 2018.
- ↑ Han. Pancreas Transplantation, Gut and Liver (декабрь 2010), С. 450–465. Дата обращения 25 июля 2018.
- ↑ 1 2 Stratta. Immunosuppression in pancreas transplantation: progress, problems and perspective, Transplant Immunology (1998-6), С. 69–77. Дата обращения 25 июля 2018.
- ↑ Gruessner. Pancreas transplant outcomes for United States (US) and non-US cases as reported to the United Network for Organ Sharing (UNOS) and the International Pancreas Transplant Registry (IPTR) as of June 2004, Clinical Transplantation (2005-8), С. 433–455. Дата обращения 25 июля 2018.
- ↑ Yadav. Significant arterial complications after pancreas transplantation-A single-center experience and review of literature (англ.), Clinical Transplantation (19 September 2017), С. e13070. Дата обращения 24 июля 2018.
- ↑ Dieterle. Glucose metabolism after pancreas transplantation: cyclosporine versus tacrolimus, Transplantation (27 мая 2004), С. 1561–1565. Дата обращения 25 июля 2018.
- ↑ Rigotti. Mycophenolate mofetil (MMF) versus azathioprine (AZA) in pancreas transplantation: a single-center experience, Clinical Nephrology (2000-4), С. suppl 52–54. Дата обращения 25 июля 2018.
- ↑ Пересадка поджелудочной железы (рус.) (неопр.) ?. transplantaciya.com. Дата обращения 24 июля 2018.
- ↑ Fishman. Infection in Organ-Transplant Recipients (англ.), New England Journal of Medicine (11 June 1998), С. 1741–1751. Дата обращения 24 июля 2018.
- ↑ Montero. Steroid avoidance or withdrawal for pancreas and pancreas with kidney transplant recipients, The Cochrane Database of Systematic Reviews (15 сентября 2014), С. CD007669. Дата обращения 24 июля 2018.
Источник
Пересадка поджелудочной железы проводится нечасто в сравнении с трансплантацией других органов. Подобные оперативные вмешательства сопряжены с огромным риском. К операции обычно прибегают, когда других методов воздействия недостаточно. Такие вмешательства имеют определенные технические и организационные сложности в плане выполнения.
Большинство пациентов, переживших операцию по трансплантации, тяжело проходят период реабилитации. В настоящее время такие оперативные вмешательства выполняются довольно редко, так как риск развития осложнений очень высок. Имеется большая вероятность отторжения пересаженного органа даже при применении современных средств, предназначенных для необходимого ослабления иммунитета.
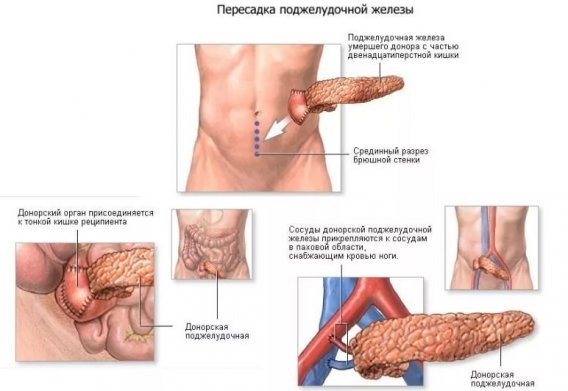
Показания к проведению трансплантации поджелудочной железы
Подобные оперативные вмешательства являются опасными, поэтому назначают их в самых крайних случаях. Часто показана пересадка поджелудочной железы при сахарном диабете, который невозможно контролировать медикаментозными и физиотерапевтическими методами. Обычно подобные оперативные вмешательства рекомендуются в случаях, когда уже имеются явные осложнения. Показаниями для проведения трансплантации могут выступать следующие состояния, вызванные сахарным диабетом:
- ретинопатия, грозящая полной слепотой;
- патологии функционирования микрососудов и крупных артерий;
- прогрессирующая нефропатия;
- терминальная нефропатия;
- гиперлабильность.
Выделяется еще ряд состояний, которые вызывают нарушение работы этого органа, и при этом могут служить показанием для трансплантации. Такой радикальный метод лечения может дать положительный эффект при наличии вторичного сахарного диабета, вызванного раком поджелудочной железы или же гемохромотозом. Кроме того, оперативное вмешательство такого плана может быть единственным возможным выходом при тяжелом течении панкреатита, сопровождающемся панкреонекрозом. Поджелудочную железу нередко пересаживают в случаях, когда имеется выраженная невосприимчивость к инсулинозаместительной терапии, вызванная гестационным сахарным диабетом, синдром Кушинга или акромегалией.
В редких случаях пересадка поджелудочной железы проводится при наличии патологий, сопровождающихся значительными структурными повреждениями органа. Трансплантация показана при формировании доброкачественных и злокачественных опухолей. Поводом для пересадки может стать некроз тканей железы, а также гнойное воспаление в брюшной полости, ставшее причиной поражения этого органа. Стоит отметить, что в этих случаях трансплантация выполняется крайне редко, причем не только из-за финансовых и организационных сложностей, но и из-за рисков, сопряженных с самим хирургическим вмешательством.
Противопоказания для пересадки
Как и любое другое оперативное вмешательство, трансплантация этого органа может выполняться далеко не во всех случаях. Противопоказания к пересадке:
- Неоперабельные формы ишемической болезни сердца.
- Атеросклероз, протекающий с поражением подвздошных сосудов и аорты.
- При необратимых осложнениях сахарного диабета.
- Кардиомиопатия, которая сопровождается сниженной фракцией функции выброса.
- Тяжелые психические заболевания. В этом случае оперативное вмешательство может вызвать серьезные осложнения.
- Наркомания и алкоголизм, так как подобное хирургическое лечение оказывается неэффективным.
- Слабый иммунитет или СПИД. В этом случае оперативные вмешательства не выполняются из-за риска развития тяжелых септических осложнений.
Необходимо учитывать, что подобные трансплантации проводят только в случае удовлетворительного общего состояния пациента. В противном случае крайне высок риск летального исхода.
Диагностика перед назначением трансплантации
Перед тем как определить возможность проведения пересадки органа и показаний для такого вмешательства, выполняет комплексное обследование. В схему предварительной диагностики обычно входят такие лабораторные и инструментальные исследования, как:
- анализ на группу крови;
- ЭКГ;
- КТ;
- биохимический анализ крови;
- УЗИ сердца и органов брюшной полости;
- серологические анализы крови;
- общий анализ крови и мочи;
- анализ на антигены тканевой совместимости;
- рентгенография грудной клетки.
Проводится полный осмотр у терапевта, абдоминального хирурга и гастроэнтеролога. В некоторых случаях требуется консультация у ряда узконаправленных специалистов, к примеру, эндокринолога, кардиолога, анестезиолога, гинеколога, стоматолога и т. д. Комплексное обследование позволяет определить риски отторжения органа после пересадки. В случае, если все параметры, уточненные при диагностике перед пересадкой, находятся в пределах нормы, врачи могут начать планировать операцию и подыскивать донора. Забор тканей проводится как у живых людей, так и у тех, у кого была констатирована смерть мозга.
Как проводится операция по пересадке?
Особенности проведения хирургического вмешательства зависят от того, какие данные были получены во время проведения диагностического обследования, степени повреждения этого органа и общего состояния пациента. В настоящее время выполняются трансплантации:
- всей железы;
- хвоста;
- части тела;
- панкрео-дуоденального комплекса;
- культуры бета-клеток железы.
Подобное оперативное вмешательство является технически сложным. Оно может занять очень продолжительное время. Обычно трансплантацию органа проводят под общей анестезией, которая обеспечивает значительную анальгезию после вмешательства и снижает риск развития осложнений. Для достижения нужного эффекта используются такие препараты для анестезии и миорелаксации, как:
- Мидазолам.
- Фентанил.
- Пропофол.
- Гексобарбитал.
- Изофлуран.
- Динитроген оксид.
- Мидазолан.
- Бупивакаин.
В некоторых случаях выполняется установка спинального катетера. Он необходимо для проведения эпидуральной анестезии в послеоперационный период для облегчения состояния человека. Необходима вспомогательная терапия для поддержания высокого ЦВД. Это очень важно для сохранения и приживания органа или его части на новом месте, чтобы не произошло отторжение.
Операция по пересадке поджелудочной железы выполняется в несколько этапов:
- Донору через чревную артерию вводится раствор для антикоагуляции, а затем консервирующий раствор.
- Поджелудочная железа извлекается и охлаждается ледяным соленым раствором.
- Проводится запланированные процедуры операции. У реципиента делают большой разрез. Новый орган или его часть пересаживается в область подвздошной ямки.
- Последовательно соединяют артерии вены и выходной проток железы.
В случае, если у пациента на фоне сахарного диабета имеются нарушения работы почек, может быть рекомендована двойная операция по пересадке органов. Это значительно повысить шансы на благоприятный исход. Если трансплантация прошла успешно, то быстро нормализируется углеводный обмен, поэтому у пациента пропадает необходимость регулярного введения инсулина. Человеку необходимо до конца жизни принимать иммуносупрессивные препараты. Их использование позволяет избежать отторжения пересаженной поджелудочной железы. Для иммуносупрессивной терапии обычно подбираются 2–3 препарата, отличающихся разным механизмом действия. К распространенным осложнениям, возникающим после проведения подобной операции, относится скопление жидкости вокруг трансплантата, кровотечения и инфекции. В некоторых случаях требуется аспирация экссудата под контролем УЗИ.
При неблагоприятном исходе наблюдается отторжение пересаженной поджелудочной железы. В этом случае орган начинает набухать. При проведении исследования с помощью УЗИ его практически невозможно определить, так как он имеет очень размытые границы. Для подтверждения процесса отторжения может потребоваться проведение биопсии через цистоскоп.
Прогноз после операции по трансплантации
Согласно статистике, выживаемость в 2 года у переживших пересадку органа от донора-трупа составляет 87%. На степень благоприятности исхода такой трансплантации оказывает влияние множество факторов, в том числе состояние здоровья и возраст донора-трупа на момент операции, совместимость тканей, гемодинамический статус больного, а также функциональное состояние трансплантата во время пересадки. Пятилетняя выживаемость при проведении трансплантации поджелудочной железы составляет не более 50%.
При пересадке части органа от живого человека годичная выживаемость составляет около 86%. В то же время в долговременной перспективе прогноз более благоприятен, так как полное восстановление наблюдается примерно у 38% людей. В настоящее время проводится трансплантация эмбриональных клеток и структур Лангерганса, взятых у донора-трупа. Такие вмешательства оказывают положительный эффект на непродолжительное время. Однако подобные трансплантации являются более безопасными для пациентов.
В начале отторжения органа в послеоперационный период исход, как правило, неблагоприятен. В этом случае остановить процесс крайне сложно. Обычно гибель пациентов наблюдается в течение нескольких дней, а иногда недель. Больной должен в полной мере осознавать степень риска проведения подобной процедуры, так как трансплантация поджелудочной железы может стать причиной смерти пациента.
Источник



