Фото кисты на поджелудочной железе
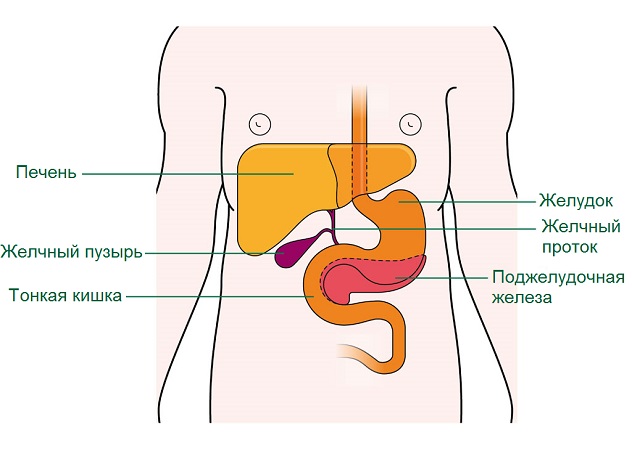
Любой объемный процесс, располагающийся во внутренних органах, может привести к стойкому нарушению функций этого же органа. Киста поджелудочной железы также не является исключением. Это некая полость, стенки которой выполнены соединительной тканью.
В ходе формирования кисты начинает разрушаться ткань органа, что вызывает снижение секреции гормонов и ферментов, которые необходимы для нормальной жизнедеятельности человеческого организма. Для восстановления прежнего качества жизни больного необходимо своевременно обнаружить данную патологию и подобрать правильную тактику лечения.
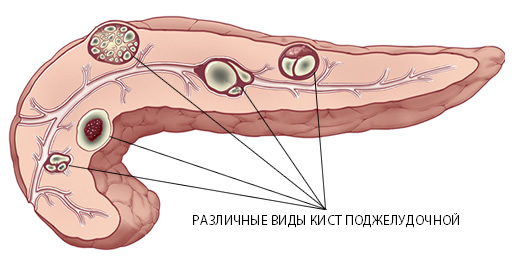
Классификация кист
Национальные клинические рекомендации по хирургии выделяют два варианта классификации кист поджелудочной железы. Первый вариант базируется на строении образования:
Истинная киста – киста, которая имеет эпителиальную выстилку. Такая киста относится к врожденным порокам развития и встречается очень редко.
Ложная киста – образование, которое возникает после перенесенного заболевания и не имеет в своих стенках железистого эпителия.
Вторая классификация базируется на локализации кисты в органе:
в полости сальниковой сумки (на головке) – такая локализация образования встречается в 16,8% случаев (данные профессора Вилявина). Она особенна тем, что может сдавливать двенадцатиперстную кишку;
на теле – на такую локализацию приходится около 47 % случаев. Это наиболее распространенное расположение кисты поджелудочной железы, при котором наблюдается смещение желудка и ободочной кишки;
на хвосте – такая локализация наблюдается в 38,2% случаев. Учитывая тот факт, что киста находится в забрюшинной области, ее особенностью является крайне редкое повреждение внутренних органов.
Поскольку частота встречаемости истинного варианта кисты незначительна, а клиническая картина и принципы лечения совпадают во многом, то далее будут подробно описаны ложные формы патологии.
Причины возникновения и предрасполагающие факторы
Киста поджелудочной железы может появиться независимо от возраста пациента, иметь различный размер и являться как единичной, так и множественной. Некоторые больные, особенно если киста имеет врожденное происхождение, могут страдать от системного поликистоза (поликистоз печени, мозга, кисты почек, яичников).
Ложная киста не может возникнуть в здоровом органе, поскольку процесс ее образования является следствием имеющейся в органе патологии. Основываясь на данных профессора Курыгина, чаще всего причиной развития кисты поджелудочной железы является:
острый панкреатит – составляет около 84,3% всех случаев;
травмы поджелудочной железы – составляют 14% от всех случаев заболевания и занимает второе место по частоте встречаемости;
непродолжительное перекрытие выводящего протока (пережатие сосудом, камнем), а также выраженное нарушение моторики может стать причиной возникновения кисты;
гельминтоз – при эхинококкозе, цистицеркозе;
результат наличия опухолевого процесса в поджелудочной железе.
На сегодняшний день Российским хирургическим сообществом выделено пять основных факторов, способных спровоцировать развитие патологии. В ходе исследований была доказана их значимость и определен риск вероятности развития кисты в процентах:
злоупотребление алкоголем высокой степени крепости – 62,3%;
наличие желчекаменной болезни – 14%;
ожирение – нарушение липидного обмена (в лабораторных исследованиях проявляется в виде повышения уровня холестерина и бета-фракций липидов) – 32,1%;
наличие в анамнезе оперативного вмешательства на любом из элементов пищеварительного тракта;
сахарный диабет (в большинстве случаев 2 типа) – 15,3%.
Наличие у пациента хотя бы одного и перечисленных выше факторов является поводом, чтобы заподозрить у больного наличие кисты поджелудочной железы.
Симптомы кисты поджелудочной железы
Начало образования кисты имеет характерные особенности. Практически 90% всех пациентов с этой патологией отмечают следующее:
сильный приступ панкреатита (острого):
выраженная опоясывающая боль, которая усиливается после приема спиртных напитков и пищи. При этом эффект от приема спазмолитиков («Но-Шпа», «Дротаверин»), НПВС («Нимесулид», «Кеторолак», «Ибупрофен») отсутствует;
появляется рвота, которая не приносит существенного облегчения;
развиваются симптомы кишечной диспепсии (вздутие живота, метеоризм, диарея);
появляется характерный «жирный стул», которые базируется на нарушении секреции липазы;
симптомы заболевания исчезают на 4-5 недель;
через некоторое время происходит повторное проявление симптомов поражения поджелудочной, которые в большинстве случаев становятся более стойкими и выраженными.
Также у пациента может наблюдаться:
сильная тяжесть в животе (особенно в левом подреберье);
общая слабость;
субфебрильная температура;
желтуха развивается в 6% случаев и проявляется окраской кожи, слизистых рта, склер.

Симптомом кисты поджелудочной железы также является относительный недостаток в выработке гормонов: «Глюкагона», «Соматостатина», «Инсулина». В таких случаях пациент жалуется на:
сухость во рту;
увеличение объемов и количества мочеиспусканий (до 15 л/сутки);
потерю сознания (если присутствует гипер- или гипогликемическая кома).
В ходе осмотра в области эпигастрия визуализируется выпячивание передней брюшной стенки. Этот признак нельзя отнести к постоянным, поскольку он характерен только при кистах не менее 200 мл в объеме и кистах, локализированных в головке железы. Основываясь на статистике профессора Курыгина, такой признак наблюдается у 56 % больных.
Диагностика патологии
Золотым стандартом в сфере диагностики кист, включая кисту поджелудочной железы, является ультразвуковое исследование органов брюшной полости. В нормальном состоянии поджелудочная железа отображается на мониторе аппарата в виде эхогенного образования (черное на цвет), имеющего бугристую поверхность. Если в органе присутствует развитие образования, то на мониторе будет отображаться округлая структура более светлая по своему цвету. Довольно часто киста ограничивается четким ровным контуром, который является стенкой образования. В таких местах поверхность поджелудочной железы является сглаженной. При наличии затруднений в диагностике можно выполнить МРТ или КТ сканирование органа. Обычное рентгенологическое исследование является малоинформативным. Лабораторные исследования при наличии кисты в поджелудочной железе также не представляют особой ценности, единственным показателем, который может вызвать опасение врача при расшифровке биохимического анализа крови, является длительное повышение уровня фермента амилазы.
Осложнения при крупных размерах кисты
Киста крупных размеров, которая существует длительное время, может, помимо непосредственного механического сдавливания соседних органов, сопровождаться такими осложнениями:
кровотечением, вследствие повреждения сосудов;
формированием гнойного абсцесса или нагноением;
формированием свищей;
разрывом.
Консервативное лечение патологии
Лечение кисты поджелудочной железы проводится терапевтическими случаями, если:
нет выраженного болевого синдрома и симптомов механической желтухи;
образование является единичным;
киста имеет небольшие размеры (до 2 см) и объем;
патологический очаг ограничен четко.
Все остальные случаи являются предлогом для осуществления хирургического лечения.
В первые 2-3 дня пациент переводится на голодную диету. После этого необходимо ввести ограничения относительно соленой, жареной, жирной пищи, поскольку она способствует выработке ферментативных веществ в органе и соответственно усиливает разрушение тканей. Курение и алкоголь также необходимо исключить. Больной должен соблюдать постельный режим в течение 7-10 дней. Применяют антибактериальные препараты цефалоспоринового или тетрациклинового ряда, которые необходимы для профилактики риска проникновения в полость кисты бактериальной инфекции и последующего заполнения ее гноем. Если это не предотвратить, то высока вероятность расплавления стенок органа и последующего распространения процесса по соседним тканям и самой железе.

Уменьшить силу болевого синдрома, а также секрецию ферментов можно при помощи применения препаратов «ингибиторов протонной помпы» («Рабепразол», «Омепразол», «ОМЕЗ»). Для обеспечения нормального перетравливания углеводов и жировых соединений применяют ферментную терапию – препараты, имеющие в своем составе «Амилазу» и «Липазу», однако исключающие жирные кислоты («Креон», «Панкреатин).
При отсутствии эффекта от консервативного лечения в течение 4 недель следует перейти к хирургической терапии патологии.
Современные методы хирургического лечения
Свыше 92% больных, имеющих кисту поджелудочной железы, подвергаются лечению в условиях хирургического стационара. На сегодняшний день существует около семи вариантов выполнения операции, позволяющей избавить пациента от патологии поджелудочной железы. Российское хирургическое сообщество отдает свое предпочтение малоинвазивным методикам хирургического вмешательства (при которых практически не повреждаются кожные покровы).
Наименьшим количеством развития осложнений отличаются чрескожные операции по удалению кисты, которые проводятся под контролем аппарата УЗИ. Они имеют наибольшую эффективность в тех случаях, когда объемный процесс локализируется в теле или головке железы. Принцип этой операции является достаточно простым. После того, как место операции обезболено, через прокол в эпигастральной области вводится инструмент (пункционная игла или аспиратор). Учитывая размеры образования, хирург может произвести:
чрескожное склерозирование кисты – методика, которая базируется на введении в полость кисты специального химически-активного вещества. Инъекция выполняется после очистки полости кисты от содержимого. В результате имеем санацию полости и разрастание соединительной ткани, которая и закрывает полость кисты;
чрескожное пункционное дренирование кисты – после выполнения очистки полости кисты от жидкости в образование устанавливают дренаж (резиновую трубку), которая обеспечивает постоянный отток патологической жидкости из образования. Дренаж не извлекается до полного прекращения выделения экссудата. Эти манипуляции необходимы для самостоятельного закрытия дефекта (зарастания соединительной тканью). Такая операция не выполняется, если киста имеет большой объем (свыше 50-100 мл) или перекрывает проток железы.
Если выполнить чрескожные манипуляции невозможно, то следует перейти к лапароскопическому варианту операции. Она предусматривает выполнение двух разрезов не более 2 см в длину, через которые в брюшную полость и вводят эндоскопические инструменты. Такие операции отличаются большим количеством вероятных осложнений, даже несмотря на свою малоинвазивность. К ним относятся:
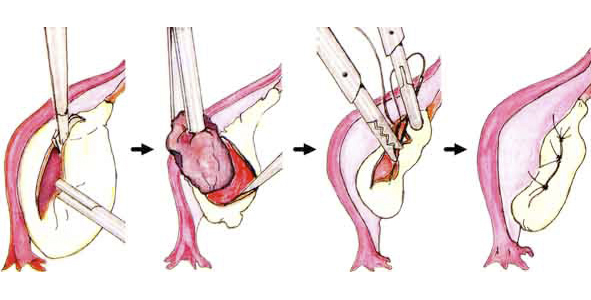
иссечение и окклюзия образования – применяется в случае, если киста располагается поверхностно. Операция заключается во вскрытии полости кисты, санации при помощи антисептических средств и ушивании дефекта. Одним из вариантов, является использование электрокоагулятора для полного закрытия полости, но в таком случае необходимо применять дренаж в течение 3-7 дней;
лапароскопическая резекция части органа – это травматичная операция, которая рекомендуется при наличии внутри ткани железы большого дефекта. К примеру, при наличии кисты 5-7 см в диаметре на головке железы рекомендуют удалить всю головку органа. Преимуществом такой операции является низкая вероятность рецидива заболевания;
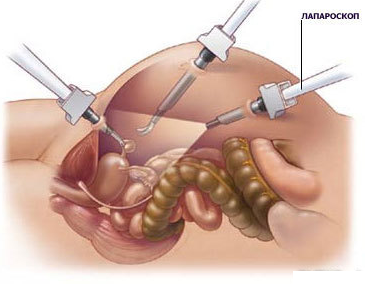
операция Фрея (удаление головки железы с созданием панкреатоеюнального анастомоза) – это одна из модификаций рассмотренного выше хирургического вмешательства. Она необходима при наличии сильного расширения протока железы. Техника выполнения такого рода операции заключается в вшивании протока железы в тонкий кишечник напрямую. Это позволяет нормализировать процесс выделения ферментов и снизить до минимума вероятность развития панкреонекроза.
Если выполнение чрескожной или эндоскопической операции невозможно, то следует прибегнуть к лапаротомической операции (открытой операции). Такие вмешательства требуют длительного реабилитационного периода, однако отличаются тем, что появляется возможность совершать хирургические действия в любом объеме. Выделяют такие методики выполнения операций с открытым доступом:
иссечение и наружное дренирование образования;
открытая резекция части поджелудочной железы;
марсупилизация кисты – такая операция впервые была проведен в семидесятых годах и на сегодняшний день не потеряла своей актуальности. Ее техника весьма оригинальна и заключается во вскрытии и санации кисты, после чего стенки подшивают к краю разреза. Далее проводят послойное ушивание всей раны. Главным недостатком такого способа является частое образование свищевых ходов.
Киста поджелудочной железы – это весьма редкая патология. Частота встречаемости такого заболевания составляет 0,006% в мире (согласно данных профессора Виноградова). Однако, наличие выраженных симптомов, существенно влияющих на качество жизни больного, требуют своевременного проведения диагностических мероприятий и терапии патологии. В наше время современная медицина способна без особых трудностей справляться с этим заболеванием. Единственным условием для обеспечения положительного исхода лечения кисты поджелудочной железы является своевременное обращение за квалифицированной помощью.
Источник
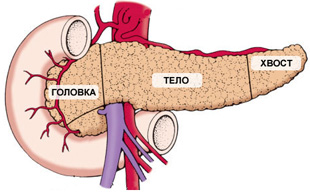 Некоторые патологии долго развиваются бессимптомно и обнаруживаются случайно. К таковым можно отнести кисту поджелудочной железы – жидкостное новообразование снаружи или внутри органа. Заболевание все чаще встречается у молодых людей. Врачи связывают это с ростом алкогольных и токсических поражений железы, распространенностью различных форм панкреатита. Киста требует пристального наблюдения, а в некоторых случаях – срочного хирургического вмешательства.
Некоторые патологии долго развиваются бессимптомно и обнаруживаются случайно. К таковым можно отнести кисту поджелудочной железы – жидкостное новообразование снаружи или внутри органа. Заболевание все чаще встречается у молодых людей. Врачи связывают это с ростом алкогольных и токсических поражений железы, распространенностью различных форм панкреатита. Киста требует пристального наблюдения, а в некоторых случаях – срочного хирургического вмешательства.
Механизм возникновения кист в органе
Поджелудочная железа – сложный орган с альвеолярной структурой паренхимы. Все ее микрополости соединяются между собой протоками. По ним перемещается панкреатический сок – секрет поджелудочной, содержащий ферменты. Если отток из одной или нескольких альвеол нарушается, возникает застойный процесс. Из-за расщепляющего действия ферментов он перетекает в воспаление. На его фоне нарушается кровообращение, что способствует распространению патологических изменений по всей структуре органа.
Чтобы остановить процесс, срабатывают защитные механизмы, а зона воспаления обрастает соединительно-тканными или фиброзными волокнами (капсулируется). На этом патология не заканчивается. Во время обрастания плотной капсулой могут быть задеты кровеносные сосуды. Тогда в патологическую полость поступает кровь, экссудат.
Давление в капсуле увеличивается, она растет в размерах, давит на соседние ткани, приводит к появлению новых воспалений и фиброзных тяжей. Внутри нее может начаться гнойно-некротический процесс.
Так формируются кисты. Из-за специфического строения поджелудочной даже современные медики не могут дать этому термину точное определение. Поэтому название объединяет новообразования в любой формы, типа содержимого, размеров и природы.
Причины формирования
Киста может сформироваться в периоде внутриутробного развития. Аномалия обусловлена генетической предрасположенностью и сбоями во время закладки внутренних органов плода. Частота встречаемости врожденных кист не превышает 1,5% среди выявленных новообразований в поджелудочной железе.
Гораздо чаще к появлению патологических капсул приводит острое или хроническое воспаление железы (панкреатит). По статистике, у 54% людей с таким диагнозом через некоторое время диагностируется киста. Патологии вызывают общие факторы:
- пристрастие к жирной пище;
- переедание;
- употребление крепкого алкоголя;
- курение;
- камни в желчном пузыре;
- травмы брюшной полости с ушибом железы.
Кисты образуются при нарушении проходимости панкреатических путей, скоплении в них сока. Такое бывает при долгом голодании и нерациональном питании. Риск появления новообразований повышают любые оперативные вмешательства на органах ЖКТ. Закупорки провоцируют кальцинаты в поджелудочной железе.
Конкременты возникают на фоне нарушений обменных процессов, иногда патологию активизируют глистные инвазии.
Риск образования кисты повышает сахарный диабет, ожирение, желчнокаменная болезнь.
Виды образований
Врачи разделяют новообразования в поджелудочной на истинные и ложные. К первым относят врожденные кисты, их главное отличие – в структуре капсулы. Она образована эпителиальной тканью. В течение жизни такие новообразования не увеличиваются в размерах и редко доставляют дискомфорт, могут исчезнуть без какого-либо лечения.
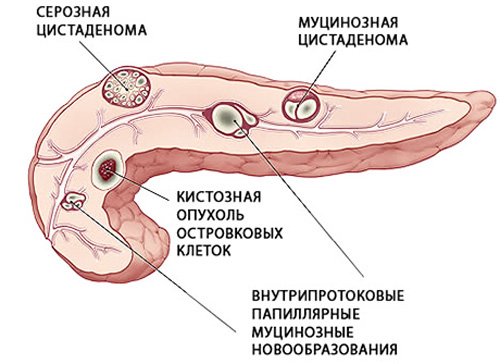
Ложные кисты состоят из содержимого и фиброзной капсулы, формируются в ответ на воспалительные изменения, могут увеличиваться с различной скоростью, некротизироваться, превращаться в абсцессы, малигнизироваться (становиться злокачественными).
По месту расположения выделяют кисты:
- головки поджелудочной железы – чаще всего вызывают яркую симптоматику, могут провоцировать кишечную непроходимость, застои желчи;
- тела – способны сдавливать ободочную кишку и желудок, встречаются чаще других;
- хвоста – редко вызывают дискомфорт, так как даже при крупных размерах не задевают соседние органы.
По природе кисты дифференцируют на:
- неопластические – склонные к перерождению или злокачественные опухоли;
- травматические – возникают после механических травм;
- паразитарные – спровоцированы гельминтами или простейшими;
- воспалительные – появились на фоне панкреатита.
Острой называют кисту в самом начале ее появления. Стенки капсулы в этом случае не сформированы, пространство ограничено основной тканью поджелудочной железы. После появления стенок образование называют подострым или хроническим. При заполнении полости гноем или некротическими массами киста получает название абсцесс.
Новообразования могут быть единичными (четко отграниченные и локализованные только в одной части органа), множественными (выявляются в 2 частях железы) либо диффузными (мелкие кисты по всей паренхиме).
Важная характеристика – размер кисты. До 5 см в диаметре она считается неопасной. Большие образования могут нарушать кровообращение, ущемлять нервы и органы.
К чему ведет киста
Все кисты поджелудочной железы в той или иной степени влекут за собой дисфункцию органа. Небольшие образования могут увеличиваться. При этом они начинают сдавливать кровеносные сосуды, протоки железы, провоцируют застои, все это вскоре перетекают в воспаление. Нарушается выход пищеварительного сока, появляются диспептические расстройства.
В процесс вовлекается все больше клеток органа. Здоровые заменяются фиброзной тканью и орган теряет эластичность. Отток сока может прекратиться полностью. Нарушается метаболизм (белковый, жировой, углеводный), появляются дисфункции других внутренних органов.
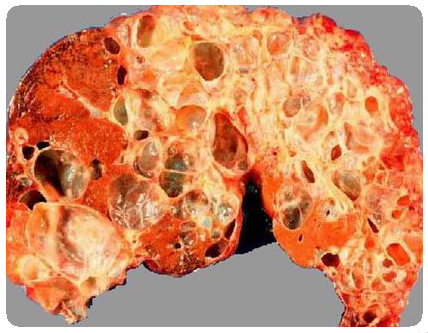
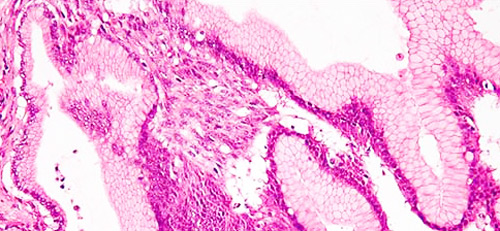 Киста поджелудочной железы — вид под микроскопом
Киста поджелудочной железы — вид под микроскопом
При образовании фиброзных тяжей могут травмироваться кровеносные сосуды, что чревато внутренним кровотечением. Реакция иммунитета на длительное и обширное воспаление непредсказуема: вовлеченные в патологию клетки могут становиться атипичными, и киста превращается в рак.
Рост количества мертвых клеток, гнойных масс, экссудата и кровянистых включений внутри капсулы может закончиться ее разрывом. Это чревато распространением инфекции на весь орган, обширным панкреонекрозом, перитонитом, заражением крови, летальным исходом.
Увеличивающаяся киста затрагивает близлежащие органы и нервные окончания. Она вызывает неприятные ощущения, нарушения пищеварения. Киста поджелудочной железы может существенно снизить качество жизни больного и закончиться плачевно.
Какие симптомы выдают кисту
До значительного увеличения диаметра новообразование никак себя не выдает. Больной может периодически испытывать дискомфорт в левом подреберье, списывать его на невралгию или мышечную боль. Проблемы возникают, когда опухоль становится более крупной – рост кист запускает очередное (или первое) обострение панкреатита.
Боль
Пациент испытывает резкие боли в левом подреберье или в районе желудка, чаще всего после еды. Интенсивность зависит от размеров опухоли. Если ущемлены нервы солнечного сплетения, возникают резкие жгучие боли сразу под грудиной, простреливающие в спину. Если киста давит на мочевыводящие органы, больной чувствует тянущие боли в пояснице и внизу живота.
Характерная особенность – болевые приступы не купируются анальгетическими средствами или спазмолитиками. Лекарства лишь временно ослабляют неприятные ощущения, однако не ликвидируют их полностью. Если киста не спровоцировала некроз тканей, боль через несколько дней отступает. Облегчение может длиться до месяца, после этого приступы возобновляются.
Диспепсия
Из-за нарушенного дренажа поджелудочной железы страдает работа всего пищеварительного тракта. Больного беспокоит тяжесть в животе после еды (даже при мизерных порциях), возникает тошнота. При необратимых поражениях железы развивается неукротимая рвота, которая не приносит облегчения (результат интоксикации организма).
Изменяется работа кишечника. Из-за недостатка ферментов нарушается процесс переваривания пищи, возникает метеоризм, у пациента появляется сильная диарея. В кале присутствуют примеси непереваренной еды и вкрапления жира (стеаторея).
Другие признаки
На фоне тошноты и слабости больной теряет аппетит, а нарушение расщепления еды приводит к дефициту питательных веществ и потере веса. Из-за воспаления и интоксикации поднимается температура. Показатели редко превышают субфебрильные значения, однако при осложнениях наблюдается лихорадка и сильная гипертермия.
Большие кисты вызывают синдром сдавливания внутренних органов. Дополнительные симптомы зависят от силы и локализации давления:
- если сдавлены почки, нарушается отток мочи;
- при давлении на кишечник могут быть задержки стула и симптомы непроходимости (боли, спазмы, асимметрия живота);
- воздействие на печень провоцирует застой желчи и появление желтухи.
При прощупывании зоны проекции поджелудочной на переднюю брюшную стенку может быть выявлена бугристость или выпячивание отдельных участков железы.
Диагностика
Лечением патологий поджелудочной железы занимается гастроэнтеролог. Подозрения на кисту возникают в отношении всех пациентов с панкреатитом и травмами брюшной полости. Им рекомендовано периодически проходить профилактические обследования на предмет новообразований.
Наиболее информативный и быстрый способ обнаружения кисты панкреаса – УЗИ. С помощью ультразвука можно определить само новообразование, приблизительные размеры, форму, положение. С помощью эхоснимка врачи делают предположения о его природе. Четкие границы говорят о доброкачественной кисте, размытые указывают на рак.
Чтобы получить более полную информацию об опухоли, назначают КТ или МРТ. Эти методики хорошо визуализируют кисту, дают сведения о ее природе, размере, связи с кровеносными сосудами и патологическими изменениями в других участках органа.
При необходимости сбора дополнительных сведений назначают инвазивные диагностические мероприятия: сцинтиграфию, ЭРХПГ (исследования протоков с помощью контрастных веществ).
Лечение заболевания
Тактика терапии зависит от характеристик кисты. Доброкачественные новообразования, менее 50 мм в диаметре, не провоцирующие нарушения пищеварения, контролируют с помощью УЗИ. Все большие опухоли подлежат удалению. Небольшие кисты с нечеткими границами подлежат дальнейшему изучению (биопсия, эндоскопия) и срочному удалению при подтверждении злокачественной природы.
Консервативная терапия
Недавно возникшие псевдокисты можно устранить консервативным путем, если быстро купировать воспалительный процесс и возобновить нормальную работу поджелудочной. Рассосаться могут новообразования до 2 см в диаметре. Для этого назначают:
- 7-10 дней постельного режима;
- 2-3 дня голодания;
- строгую диету;
- регуляторы секреции (Омез, Пантопразол);
- спазмолитики (Но-Шпа, Бускопан, Спазмомен);
- антибиотики (для предотвращения распространения инфекции);
- заместительную терапию ферментами (Креон, Мезим, Пангрол, для снижения функциональной нагрузки на орган).
Если в течение месяца киста не исчезает, медикаменты отменяют и контролируют новообразование на случай интенсивного роста. При необходимости планируют операцию.
Хирургическое лечение
Радикальное лечение кисты необходимо в 92% случаев диагностики новообразования. Предпочтительными считаются малоинвазивные методики операций (без больших разрезов брюшной стенки). Они обеспечивают хороший результат, низкий риск рецидива заболевания и послеоперационных осложнений.
Для устранения одиночных кист объемом до 100 мл рекомендуют чрескожные техники операций. Проводят пункционное дренирование и склерозирование новообразований. В первом случае удаляют содержимое кисты, вставляют дренаж. После полного прекращения выделения экссудата трубку извлекают. Склерозирование подразумевает введение в полость кисты химически активного раствора, который обеспечивает очищение капсулы и провоцирует спадание ее стенок. Обе манипуляции приводят к фиброзному зарастанию кисты.
Если малотравматичные способы не могут быть использованы, назначают лапароскопические вмешательства. При них на передней брюшной стенке делают 2-3 небольших разреза, через которые вводят оптическое и хирургическое оборудование. Технологии позволяют провести:
- операцию Фрея – используют в случае сильного расширения панкреатического протока, вычищают полость кисты и создают анастомоз (ушивают стенки протока) в 12-перстную кишку;
- частичную резекцию – назначают при образованиях свыше 5 см в диаметре внутри паренхимы, удаляют сразу часть железы, в которой сосредоточена киста;
- иссечение новообразования – применяют для удаления поверхностных единичных кист, их вскрывают, проводят санацию, наглухо ушивают ткани органа.
С помощью лапаротомных (открытых) операций проводят иссечение и наружное дренирование кист, резекцию больших участков поджелудочной, марсупиализацию новообразований (подшивание краев кисты к контурам разреза с последующим послойным ушиванием раны). Такие методики связаны с высоким риском инфекционных осложнений, образованием свищей, кровотечений, расхождений швов. Недостатками также считается сложность открытых манипуляций, их травматичность и длительный реабилитационный период.
Это интересно! Инновации в лечении
На Международной научно-практической конференции «Современная медицина: актуальные вопросы», проводившейся в России, г. Новосибирск, 6 июля 2016 г., были опубликованы результаты усовершенствованного хирургического метода лечения крупных кист поджелудочной. Метод двойного внутреннего с наружным дренирования применили к 11 пациентам из 59, с диаметром кист более 10 см.
При лапаротомном (открытом) доступе через желудок или зону левого подреберья (при поражении «хвоста» железы) проводили пункцию кисты. Взятый биоматериал сразу отправляли на биохимический и гистологический анализ. Если природа образования была доброкачественная, вскрывали стенку кисты, удаляли некротические массы и другие плотные образования. Далее выполняли анастомоз через желудок и с помощью кетгута вшивали небольшую силиконовую трубку, второй конец которой выводили наружу.
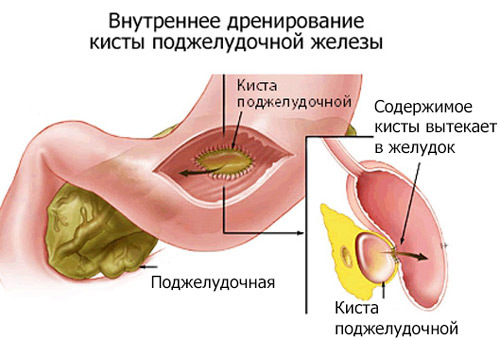
С помощью дренажа добивались возможности промывания полости кисты сильными антисептиками, функциональность анастомоза контролировали с помощью рентгеноконтрастного исследования. Санация кисты в послеоперационном периоде приводила к ускорению ее облитерации (зарастания). После контроля анастомоза и при отсутствии выделений из дренажа трубку удаляли.
Метод способствует формированию состоятельного анастомоза и предотвращает формирование остаточных полостей в поджелудочной железе. Успешность такого лечения подтверждается сокращением периода пребывания пациентов в стационаре (до 10 дней). У всех больных, прооперированных таким способом, не было осложнений после операции и не зарегистрировано рецидива кисты.
Народные способы терапии
Чтобы избежать операции, некоторые целители и фитотерапевты рекомендуют лечиться травами. Метод может быть полезен при «свежих» кистах небольших размеров. Использовать народные рецепты лучше после согласования с врачом и параллельно медикаментозной терапии.
Эффективность трав против кисты поджелудочной не имеет научных подтверждений. Применение только нетрадиционной терапии может привести к увеличению кист в размерах, ускорению ее созревания и разрыву, что чревато фатальными последствиями.
Действие растений базируется на противовоспалительном, секреторном и обезболивающем эффектах. В лечении кист поджелудочной железы рекомендуют употреблять вытяжки из:
- ромашки;
- тысячелистника;
- очитка;
- пижмы;
- сушеницы;
- девясила;
- алоэ;
- бессмертника;
- зверобоя;
- подорожника;
- душицы;
- мяты;
- фенхеля.
Более эффективным считается лечение сборами из перечисленных трав. Составление рецепта лучше доверить опытному фитотерапевту. Ниже представлены наиболее популярные варианты растительных смесей против кист поджелудочной.
Рецепт 1
Смешивают равные количества календулы, тысячелистника и травы чистотела. Чайную ложку растительной смеси заливают стаканом кипятка, оставляют настаиваться под крышкой на 2 часа. После этого вытяжку процеживают, разделяют на 3 равные части. Каждую из них выпивают за 30 минут до приема пищи. Курс лечения длится месяц, через неделю перерыва его повторяют или готовят лекарство по следующему рецепту.
Рецепт 2
Смешивают 2 столовые ложки сушеных цветков календулы и такое же количество измельченных стрелок подорожника, 1 столовую ложку травы пижмы. Чайную ложку сбора заваривают в стакане кипятка на протяжении полутора часов. После процеживания делят вытяжку на 3 части, принимают за полчаса до еды. Курс лечения месяц
В некоторых источниках рекомендуют чередовать 2 сбора между собой. Чтобы избавиться от кист, необходимо пройти 3 цикла терапии.
Рецепт 3
Берут брусничный, земляничный, черничный лист, а также створки фасоли и измельченные кукурузные рыльца. Столовую ложку смеси заваривают стаканом кипятка в термосе на протяжении ночи. Утром вытяжку процеживают, натощак выпивают половину стакана. Курс лечения 2 недели, затем нужно проконсультироваться с врачом и при необходимости продолжить терапию.
Рецепт 4
Смешивают зверобой, листья мяты, ромашку, подорожник, тысячелистник и сушеницу. Чайную ложку сбора заваривают на протяжении 2 часов в стакане кипятка. После процеживания принимают 3 раза в день за полчаса до еды. Настой обладает выраженными спазмолитическими свойствами и останавливает рост кисты.
Прогноз для жизни и рекомендации
Кисты поджелудочной железы имеют не слишком благоприятные прогнозы. Даже при своевременном диагностике, тщательном контроле и удалении новообразования есть риск развития осложнений и перерождения его в рак. С разрывами кист и нагноением тканей сталкивается около 55% больных. Приблизительно четвертая часть операций заканчивается рецидивами.
Образ жизни
Пациенту с выявленной кистой нужно отказаться от вредных привычек, употребления алкоголя, курения. Залогом правильной работы железы станет рациональное питание и соблюдение всех врачебных предписаний. Раз в 3 месяца следует проходить профилактическое УЗИ. Аналогичные рекомендации актуальны и для тех пациентов, которые перенесли операции по удалению кисты.
Диета
В первые дни после операции больного не кормят. Голод и покой обеспечат ускоренное восстановление тканей панкреаса. Через 2-3 дня в рацион вводят протертые крупы, нежирные сорта мяса и нейтральные овощи после температурной обработки в виде пюре. Дальнейшие указания относительно диеты врач дает в индивидуальном порядке.
Режим питания при кисте и после выписки из стационара организовывают по таким правилам:
- полный отказ от жирного, копченого, жареного, соленого, маринованного;
- ограничение сладостей;
- употребление неволокнистых овощей и фруктов только после температурной обработки;
- мягкая консистенция всех блюд для легкого усваивания;
- отказ от стимуляторов секреции панкреатического сока (бобовые, щавель, специи, наваристые бульоны, грибы);
- частые приемы пищи мелкими порциями.
При благоприятном исходе лечения больной постепенно возвращается к обычному режиму питания. Если есть угроза рецидива или установлен хронический панкреатит, диету соблюдают пожизненно.
Заключение
Киста поджелудочной железы может появиться у человека любого возраста и гендерной принадлежности. В группе повышенного риска люди с хроническим и острым панкреатитом (подробнее о симптомах панкреатита и методах лечения читайте по ссылке здесь), любители жирной еды и горячительных напитков.
Новообразование приносит дискомфорт, когда вырастает до внушительных размеров. Оно может преобразоваться в рак железы, грозит распространением инфекции по всему организму. В большинстве случаев необходимо хирургическое лечение. Чем раньше выявлена патология, тем больше шансов устранить ее малоинвазивными операциями.
Источник



