Гипервключения в поджелудочной железе
Поджелудочная железа — один из важных органов пищеварительной системы, и он же — один из наиболее уязвимых. Заболевания поджелудочной железы распространены широко, и каждому необходимо знать, что может их вызвать, каковы их признаки и какие меры следует принять в первую очередь, если вы подозреваете какие-то неполадки.
Поджелудочная железа — основа пищеварительной системы
Поджелудочная железа — это небольшой орган вытянутой формы, который располагается за желудком. Его вес — всего 50–70 граммов. Но несмотря на малые размеры, поджелудочная железа несет на себе огромную нагрузку. Ее основная функция — выработка панкреатического сока, который состоит из солей, воды и пищеварительных ферментов.
Ферменты — это химические соединения, которые расщепляют белки, жиры, углеводы, лактозу и другие вещества, поступающие в организм с пищей. Без ферментов переваривание и усваивание пищи было бы невозможным. Помимо ферментов, поджелудочная железа вырабатывает и гормоны, регулирующие обмен веществ, — в частности, инсулин. Поэтому любые заболевания поджелудочной железы приводят к проблемам с пищеварением и нарушениям метаболизма.
Классификация заболеваний поджелудочной железы
Чаще всего врачи диагностируют такие заболевания поджелудочной железы, как:
- острый и хронический панкреатит;
- панкреонекроз;
- муковисцидоз;
- кисты и опухоли, как доброкачественные, так и злокачественные.
Панкреатит, или воспаление поджелудочной железы, обычно начинается с острой формы, но нередко перетекает в хроническую. К панкреатиту приводят инфекционные заболевания, патологии желчевыводящих путей, а также неумеренное потребление алкоголя, жирной, жареной и острой пищи. При панкреатите ферменты, которые вырабатывает железа, не выходят через протоки и застаиваются в тканях поджелудочной, разрушая ее. При этом из-за застоя панкреатического сока пищеварительная система недополучает ферменты, необходимые для полноценного переваривания пищи. Острый панкреатит сопровождается очень сильной опоясывающей болью, которая может даже привести к болевому шоку, тошноте и рвоте, нарушениям пищеварения и снижению тонуса сосудов. При хроническом панкреатите ткани поджелудочной железы перерождаются, превращаясь в нефункциональную рубцовую ткань. Развивается ферментная недостаточность, а нехватка гормонов, регулирующих метаболизм, может привести к серьезным обменным нарушениям — например, к диабету. Хронический панкреатит часто является причиной потери массы тела, постоянных нарушений пищеварения: отрыжки, метеоризма, диареи, а также регулярных болей в верхней части живота.
На заметку
Средний возраст возникновения панкреатита постоянно снижается — сегодня он составляет 39 лет. Однако этим заболеванием страдают даже дети. Каждый год в России диагноз «острый панкреатит» слышит более 50 000 человек, причем как минимум в 15% случаев эта болезнь протекает с тяжелыми осложнениями.
Панкреонекроз — тяжелое заболевание поджелудочной железы, при котором ее клетки гибнут. Как и панкреатит, эта болезнь может быть вызвана злоупотреблением алкоголем и нездоровой пищей, а также связана с патологией желчных протоков. Зачастую панкреонекроз является следствием панкреатита. Это крайне опасная болезнь, которая сопровождается острой болью, сильной рвотой и интоксикацией с высокой температурой. Токсины от распада клеток отравляют организм, причем первыми страдают сердце, печень, почки и мозг. Панкреонекроз смертельно опасен и требует скорейшей госпитализации, а прогноз зависит от того, насколько далеко зашел процесс отмирания клеток и какая часть железы поражена некрозом.
Муковисцидоз — врожденное генетическое заболевание, одно из самых распространенных заболеваний данного типа в Европе. К счастью, хотя многие люди являются носителями поврежденного гена, сама болезнь встречается не так уж часто. Каждый год в России рождается примерно 150 детей с муковисцидозом. При этом заболевании секрет поджелудочной железы очень густой, он блокирует протоки, и панкреатический сок не попадает в кишечник. Из-за нехватки ферментов нарушается пищеварение, организм не получает достаточно питательных веществ. Дети с муковисцидозом развиваются медленнее, плохо набирают вес. Муковисцидоз нельзя вылечить полностью, но сегодня его рассматривают как хроническое заболевание, которое требует пожизненной поддерживающей терапии.
Кисты — это капсулы в ткани железы, наполненные жидкостью, которые образуются из-за воспалительных заболеваний или травм. Они нарушают работу поджелудочной и вызывают тошноту, несварение, диарею, интоксикацию, частые приступообразные боли в области пупка, солнечного сплетения или в области под ребрами. Кроме того, всегда есть риск разрыва кисты, который может привести к перитониту.
Новообразования в поджелудочной железе нечасто возникают у лиц моложе 40 лет, хотя из любого правила есть исключения. Причины их появления точно неизвестны, однако злоупотребление спиртным, ожирение и воспалительные заболевания поджелудочной определенно являются факторами риска. Симптомы обычно проявляются на поздних стадиях и включают в себя желтуху, потерю веса, слабость, боли в области живота и спины.
Практически все заболевания поджелудочной железы сопровождаются ферментной недостаточностью. Она проявляется изменением аппетита, похудением, метеоризмом, анемией, стеатореей (выделением жира вместе с калом), диареей и полигиповитаминозом — нехваткой множества витаминов одновременно. При дефиците ферментов нарушается пищеварение и всасывание полезных веществ.
Своевременная диагностика — залог успешного лечения
Заболевания поджелудочной железы находятся в ведении врача-гастроэнтеролога. Именно к нему следует обратиться, если какие-то симптомы из перечисленных выше показались вам знакомыми. Для того чтобы выяснить, в чем проблема, вам назначат всестороннее обследование:
- лабораторные исследования. Они дают возможность узнать, насколько хорошо железа выполняет свои функции. Для этого придется сдать общий и биохимический анализ крови, анализ мочи, кровь на сахар и амилазу, анализ кала на панкреатические ферменты и продукты гидролиза;
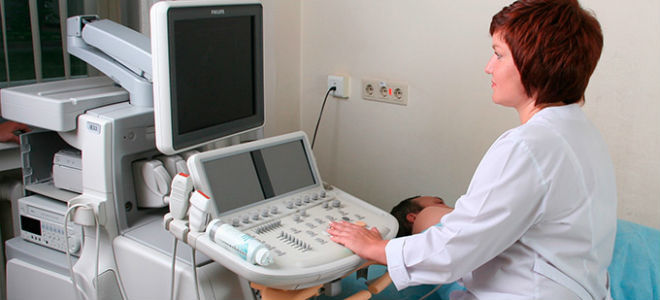
- УЗИ. Ультразвуковое исследование поджелудочной железы покажет размеры и форму этого органа, наличие полостей и кист, диаметр протока. УЗИ — один из основных методов диагностики, он весьма информативен и позволяет определить не только наличие панкреатита, но и то, насколько далеко зашла болезнь;
- КТ. Компьютерная томография — еще более современный тест. Этот метод часто используют для оценки состояния протоков — для этого проводят КТ с контрастом.
Какие группы препаратов назначают при заболеваниях поджелудочной железы?
Любые заболевания поджелудочной железы необходимо лечить строго в соответствии с рекомендациями врача и под его наблюдением. Кроме лечебной диеты или голодания, доктор назначит целый комплекс препаратов для лечения основной болезни и купирования ее симптомов. Как правило, при заболеваниях поджелудочной прописывают:
- обезболивающие. Обычно используют спазмолитики, нередко в сочетании с антигистаминными препаратами;
- ферментные препараты. Для восстановления функции пищеварения прописывают препараты, которые содержат ферменты. Они помогут работе поджелудочной железы и уменьшат диспепсические проявления болезни: тошноту, диарею и другие симптомы. Ферменты назначают при хроническом панкреатите;
- антисекреторные вещества. Они назначаются вместе с ферментными препаратами, выпускаемыми в таблетках, в рамках заместительной терапии и усиливают их эффективность. К таким средствам относятся Н2-блокаторы гистаминовых рецепторов. Такие средства обычно не назначают при приеме ферментов в капсулах с кислотоустойчивой оболочкой.
Умеренность в пище, отказ от алкоголя и вредной еды — очень простые и доступные любому человеку меры, которые помогут сохранить здоровье поджелудочной и избежать всех описанных выше проблем. Кроме того, желательно регулярно проходить обследование у гастроэнтеролога.
Источник
 Нередко в заключительном описании ультразвукового исследования поджелудочной железы многие пациенты могут прочитать о том, что имеются гиперэхогенные включения в поджелудочной железе. Наличие такого симптома может свидетельствовать о развитии серьезного патологического нарушения в исследуемом органе. В данном обзоре подробнее рассмотрим: что такое гиперэхогенные включения, и какие их разновидности существуют.
Нередко в заключительном описании ультразвукового исследования поджелудочной железы многие пациенты могут прочитать о том, что имеются гиперэхогенные включения в поджелудочной железе. Наличие такого симптома может свидетельствовать о развитии серьезного патологического нарушения в исследуемом органе. В данном обзоре подробнее рассмотрим: что такое гиперэхогенные включения, и какие их разновидности существуют.
Понятие гиперэхогенности
Такая терминология, как уровень эхогенности внутренних органов используется только для проведения УЗИ-исследования и обозначает степень возможности исследуемых органов отражать ультразвуковую волну, направленную на него через специальный датчик ультразвукового аппарата.
В каждом органе имеется своя норма данного показателя, которая зависит от его уровня плотности. У органов с большей плотностью уровень эхогенности будет выше, чем у органов с более рыхлой структурой.
Повышение уровня эхогенности поджелудочной железы свидетельствует о разрастании фиброзных тканей и развитии гиперэхогенности.
Во время развития гиперэхогенности в поджелудочной железе могут визуализироваться следующие разновидности гиперэхогенных включений:
Наличие гиперэхогенных включений может определяться при развитии следующих патологических нарушениях:
- липоматозное поражение поджелудочной железы, представляющее собой процесс замещения железистых тканей жировыми, при котором не происходит увеличения данного органа в размерах,
- развитие острого панкреатита с сопровождением возникновения отека железы, проявляющегося резкими болями в области живота, отхождением рвотных масс и развитием диареи,
- возникновение опухолевидных новообразований, сопровождающихся бледностью кожных покровов, резким снижением массы тела, нарушениями стула и снижением аппетита,
- развитие панкреонекроза, характеризующегося отмиранием тканей паренхиматозного органа на клеточном уровне, проявляющегося возникновением нестерпимых болей в зоне живота, способных спровоцировать болевой шок, а также непрерываемый процесс отхождения рвотных масс и диарея,
- фиброзное поражение поджелудочной железы, характеризующееся разрастанием соединительных тканей.

Возникновение гиперэхогенности в исследуемом органе может также носить временный характер течения, проявляющийся в следующих случаях:
- на фоне развития инфекционной патологии верхних дыхательных путей, таких как грипп, пневмония, либо одна из много инфекционных патологий,
- после кардинальной смены рациона питания,
- при резком изменении образа жизнедеятельности,
- при проведении УЗИ после плотного завтрака, или обеда.
В таких случаях уровень эхогенности повышается до умеренного уровня, тогда как гиперэхогенность при патологических нарушениях имеет более высокие показатели результатов.
Разновидности гиперэхогенных включений
Гиперэхогенными включениями в паренхиматозном исследуемом органе могут быть:
- псевдокиста, являющаяся жидкостным образованием, возникающим после устранения острой формы панкреатического поражения железы, характеризуется образованием неровного и зазубренного контура,
- как уже было выше сказано, это могут быть кальцификаты, или мелкие камушки,
- метастатические опухоли,
- определенные сегменты жировых, либо соединительных тканей,
- кистозно-фиброзные участки тканей железы.
Методы лечения
Схема лечения повышенной эхогенности поджелудочной железы должна назначаться только высококвалифицированным специалистом гастроэнтерологического профиля квалификации.
Чтобы приступить к разработке наиболее эффективной схемы лечения, специалист должен изначально установить истинную причину, спровоцировавшую образование гиперэхогенности.
В том случае, если образование данной симптоматики было спровоцировано развитием острой формы панкреатита, то терапевтическое лечение должно заключаться в приеме специальных лекарственных препаратов, фармакологическое действие которых направлено на снижение выработки уровня соляной кислоты в полости желудка и угнетение ферментативной активности в полости поджелудочной.

При повышении данного показателя ультразвукового исследования, вызванного развитием липоматозного поражения, специалисты рекомендуют соблюдение специального диетического рациона питания, исключающего все продукты с содержанием животных жиров.
Если же в качестве этиологического фактора выступает образование кальцинатов, либо развитие фиброзного поражения исследуемого органа, то специалисты изначально назначают соблюдение строго диетического рациона, а при отсутствии положительной динамики, врачи ставят под вопрос лечение патологии путем хирургического вмешательства.
Образование реактивного панкреатического поражения требует терапевтического устранения основной патологии с соблюдением специального диетического рациона.
Важно помнить, что повышенный уровень эхогенности является всего лишь симптомом ультразвукового исследования паренхиматозного органа. Для назначения терапевтического лечения, специалистам не достаточно только данных результатов УЗИ. Чтобы разработать наиболее эффективную тактику устранения патологии, необходимо пройти ряд дополнительных обследований, на основании результатов которых и будет построена тактика терапевтических процедур.
Тест: на определение риска сахарного диабета 2 типа

Источник
Поджелудочная железа – очень важный орган в организме. Она находится за желудком и является органом эндокринной и пищеварительной системы.
Функции поджелудочной железы
Как пищеварительная железа она выделяет около тридцати ферментов, которые расщепляют белки, углеводы, жиры. Они вместе с желчью оказываются в двенадцатиперстной кишке, когда туда поступает пища из желудка. И там эти ферменты очень агрессивно воздействуют на пищу, расщепляя ее. В результате пища превращается в аморфную массу в виде простейших соединений, которые легко усваиваются организмом.
Если неправильно расщепляются белки, у человека часто возникает подагра, аллергия. При неправильном расщеплении жиров происходит увеличение веса, ацитоз, запах ацетона изо рта. При нарушении переваривания углеводов также увеличивается вес и развивается аллергия, дисбактериоз.
Маленькая поджелудочная железа выделяет в сутки до 1,5 л поджелудочного сока.Эта железа выполняет также внутрисекреторную функцию. Ею вырабатываются различные гормоны, поступающие непосредственно в кровеносную систему. Это инсулин, понижающий содержание сахара в крови, а также глюкагон, повышающий этот уровень.
Поджелудочная железа и селезенка очень необходимы для жизнедеятельности человеческого организма, так как именно они являются главными органами для получения энергии и образования крови. Их состояние влияет на эластичность сосудов и проявление их антисклеротических свойств.
Болезни поджелудочной железы: симптомы, лечение
Формы панкреатита бывают очень разные. Каковы особенности острого и хронического панкреатита?
Панкреатит острый
Это очень тяжелая патология. Сущность заболевания, которое часто поражает этот нужный орган, заключается в развитии воспалительного процесса. Оно встречается у каждого десятого жителя планеты и часто остается нераспознанным. Воспаление поджелудочной железы провоцируют многочисленные факторы. При этом собственные ферменты воспринимают поджелудочную железу в качестве инородного тела и действуют ей во вред.
Причины заболевания – многогранные.
До 40% больных в качестве причины этого недуга имеют неумеренное употребление алкогольных напитков. Спиртосодержащая продукция обладает прямым токсическим действием на поджелудочную железу и разрушает ее.
Вторая по частоте причина этого заболевания – желчные камни и патология желчного пузыря (40% случаев).
Остальные 20% – это неправильное питание, наследственность, травмы, инфекции, нарушения электролитного баланса, паразитарная инвазия, эндокринные заболевания, высокий уровень липидов, гормональные нарушения, вирусные гепатиты В, С, употребление лекарств, вредных для поджелудочной железы или другие неизвестные причины.
Человек сам подвергает себя риску развития этого недуга, если нарушена диета, и он употребляет много острой, жирной, сладкой пищи, а также некоторых лекарств: фуросемид, сульфаниламиды и другие. При гепатите происходит заброс желчи в панкреатические протоки.
ВОЗ считает, что до 80% всех заболеваний любой природы органов приходится на паразитарную инфекцию.
Чаще всего это бывают трематоды, аскариды. Они забивают протоки, ферментам некуда деваться. Поэтому начинается самопереваривание, омертвение тканей этого органа. Поэтому нужно периодически чистить себя от паразитов. К тому же, аскарида ежесуточно выпивает до 40 мл крови у человека. Поэтому у носителя этих гельминтов всегда бывает анемия, значительно ослабляющая человеческий организм.
Грибы различного вида (плесневые грибы) поражают эту железу.
На состояние поджелудочной железы напрямую влияют наши эмоции. Отрицательные эмоции разрушают поджелудочную железу. Особенно это относится к женщинам, так как они обычно более эмоциональны. Обида разрушает поджелудочную железу.
Каковы признаки болезни поджелудочной железы в острой форме и ее характерные симптомы?
Панкреатит в острой форме начинается внезапно как приступ сильной боли в брюшной полости, который сопровождается тошнотой, диареей, рвотой, лихорадкой, метеоризмом. Непрекращающийся болевой синдром — это самый характерный признак этой болезни. Боль ощущается чуть меньше, если больной лежит, согнувшись.
Интенсивные боли, которые локализуются в верхнем отделе живота, могут отдавать в бок, плечо, зону сердца, спину. Может появиться опоясывающая боль.Острые болевые ощущения похожи на проявления аппендицита, холецистита или другие патологии.
Больной страдает от тошноты, рвоты. Причем, рвота облегчения не приносит. После акта рвоты боль не уменьшается. Аппетит отсутствует, вздувается живот.
Больного мучает сердцебиение, жажда, ощущение сухости во рту, запах ацетона, общая слабость. Его лицо сначала краснеет, затем наблюдается побледнение его кожи.
Эта железа становится больше в размерах, начинается отек.
Данная патология сопровождается расстройством стула.
Происходит заброс в поджелудочную железу желчи. Активируются ее ферменты, развивается воспалительный процесс. В железе происходит образование тромбов. Это вызывает некроз, то есть омертвение тканей железы. И она начинает сама себя переваривать.
Лечебные мероприятия
Как можно лечить поджелудочную железу?
Лечение проводится на основе современных лекарственных средств, включая антигомотоксикологические препараты, которые воздействуют на организм на клеточном уровне и активизируют защитные силы организма.
Ставятся капельницы с препаратами, которые снимают интоксикацию. Нужно обязательно погасить этот очаг постоянной инфекции в организме.
Необходимы ферменты. Но только те, которые назначены врачом. Мезим форте, который рекламируют в СМИ, можно употреблять только в исключительных случаях, непостоянно. Иначе можно совершенно отучить поджелудочную железу работать.
Большинство пациентов с острым панкреатитом полностью выздоравливают.
Панкреатит хронический
Какие можно наблюдать симптомы болезни поджелудочной железы в хронической форме?
- Это прогрессирующяя патология, связанная с постепенным разрушением поджелудочной железы.
- Частые рецидивирующие приступы панкреатита в острой форме могут переходить в хроническую форму панкреатита.
- Течение этого заболевание проявляется более слабо.
- Хронический панкреатит можно спутать с острой формой патологии, потому что их признаки похожи.
- У пациента наблюдаются диспепсические явления, понос.
- Кал непереваренный, аппетит отсутствует. У больного нет сил, он не хочет даже смотреть на пищу.
- Постепенно у пациентов может наблюдаться значительная потеря веса.
Основным фактором развития этого заболевания является регулярное потребление алкогольных напитков, муковисцидоз и прочие наследственные расстройства поджелудочной железы.
Выбор врачом методов терапии обострения хронического панкреатита будет зависеть от характерных симптомов болезни. Главной целью лечения является снижение ощущения боли. Используются препараты – ферменты поджелудочной железы, чтобы улучшить процесс пищеварения. Отказ от употребления алкоголя занимает основное место в терапии.
Для этого заболевания характерна высокая летальность. Поэтому обязательно нужно лечить панкреатит острый и хронический.
Генетически обусловленный панкреатит (наследственный)
Обычно эта патология развивается в молодые годы, но часто не диагностируется по ряду причин. Болезнь связана с наследственными аномалиями кишечника либо поджелудочной железы. Обычно распространенным наследственным недугом, который становится причиной болезни, является муковисцидоз.
Последние исследования показывают: качественное генетическое тестирование является ценным инструментом в выявлении пациентов, предрасположенных к наследственному панкреатиту.
Как и при хронической форме болезни, наследственный панкреатит является прогрессирующим заболеванием с высоким риском осложнений.
Пациенты с этими расстройствами могут страдать от хронической боли, диареи, недоедания или диабета.
Кисты поджелудочной железы
- Небольшие (менее двух см) патологические образования обычно бессимптомны.
- Киста большого размера может вызвать болевые ощущения в области спины, живота.
- Появляется признаки желтухи (желтеют кожа, белки глаз, темнеет моча) вследствие обструкции (закупорки) желчного протока. Может появиться повышенная температура, озноб.
- Если киста давит соседние органы, развивается непроходимость кишечника. Это приводит к болям в брюшной полости и рвоте.
Рак поджелудочной железы
Какие факторы оказывают влияние на развитие этой онкологической болезни?
- Обычно злокачественные опухоли возникают в первом отделе поджелудочной железы, отвечающем за пищеварение.
- Обычно это происходит у людей, которые имеют склонность к воспалительным заболеваниям либо злоупотребляют алкоголем.
- Болезни десен, зубов, языка могут увеличивать риски развития опухоли поджелудочной железы.
- Есть генетическая связь. Если в семье были случаи заболевания раком, нужно пройти консультацию у генетика.
- Никотин – известный канцероген, который ведет к возникновению этого злокачественного недуга.
- Любые виды переработанного мяса (сосиски, колбаски) являются также причиной этого онкологического заболевания.
- Хронический панкреатит, который не лечится, может привести к развитию этого злокачественного новообразования.
Можно ли заметить симптомы этого заболевания?
Опухоль этого органа нередко долго остается нераспознанной. А когда начинаются метастазы, бывает уже поздно. Потому что поджелудочная железа окружена множеством органов, связана с ними.
Злокачественная опухоль поджелудочной железы считается устойчивой ко многим стандартным процедурам, включая химиотерапию и лучевую терапию.
Такая патология коварна и первоначально не вызывает внешних симптомов.
Классическими характерными признаками рака поджелудочной железы считаются безболезненная желтуха, обесцвечивание кожи без каких-либо других симптомов. Диагноз, как правило, устанавливается с использованием различных рентгенографических методов.
Если в молодом возрасте у человека появился сахарный диабет, не имеющий наследственных причин, нужно проверить у врачей поджелудочную железу, чтобы исключить злокачественное новообразование.
- Симптомами, которые могут насторожить, являются боли.Они отдают в позвоночник.
- Ничем не мотивированная депрессия.
- Тромбофлебиты.
- Резкое похудение.
Можно ли вылечить это заболевание?
Если это случилось, человека можно спасти. Положение не такое уж безвыходное.
Если рак поджелудочной железы обнаруживается на ранних стадиях, его можно вылечить в результате хирургической резекции.
Сегодня с успехом применяется радиотерапевтическое лечение. Оно направлено именно на пораженный участок.
После операции в течение полугода проводится профилактическое лечение. Оно в несколько раз увеличивает возможности человека пережить эту болезнь и жить долгие годы, не думая о рецидиве.
На более поздних этапах лечение может улучшить качество жизни путем местного лечения симптомов.
Профилактика заболеваний поджелудочной железы
Так как поджелудочная железа участвует во всех видах обмена веществ, она является важнейшим органом человеческого организма. К заболеваниям поджелудочной железы нужно крайне серьезно относиться и своевременно лечить. Нужно заниматься их профилактикой.
Правильное применение настойки календулы творит чудеса…
Что вы знаете о рукколе? О пользе чудесной рукколы поведает наш автор.
Расчудесный тимьян — на пользу вашему здоровью!
Если наблюдаются симптомы болезни поджелудочной железы, эту ситуацию нельзя запускать, потому что это заболевание может быть летальным. Нужно обязательно вовремя обращаться к специалисту. Это заболевание можно предупредить, потому что осложнением этого невыявленного и невылеченного недуга может быть сахарный диабет.
Нужно периодически проходить обследования.
Если имеются дисбактериоз, интоксикация, аллергические проявления, а в крови есть повышенный холестерин, атеросклеротические бляшки, нарушение жирового обмена, кристаллы мочевой кислоты, нужно предпринимать меры, назначенные врачом.
Если человек склонен к перееданию, к избыточной массе тела, к излишнему потреблению алкоголя или у него есть другие вредные привычки (например, употребление пепси-колы, чипсов), нужно пройти обследование для профилактики панкреатита.
Недостаточная функция поджелудочной железы требует также срочных мер под руководством врача.
Если наблюдаются симптомы болезни поджелудочной железы, должна соблюдаться диета.
Правильное питание и образ жизни очень важны. Должны быть исключены курение и алкоголь, копченая и острая еда, жирные продукты и наваристые бульоны, пряности и холодцы, масляный крем и фастфуды.
Нужно придерживаться принципов здорового питания.
Чтобы поддерживать поджелудочную железу в хорошем состоянии, нужно питаться пять раз в день.
Если имеются какие-либо проблемы с пищеварением, нужно периодически проводить ультразвуковое обследование брюшной полости, принимать ферменты, назначенные врачом.
Чтобы не было проблем с поджелудочной железой, нужно правильно ухаживать за ней. Если что-то болит, нужно искать причину, чтобы не упустить время.
Болезни поджелудочной железы:
- Панкреатит: острый и хронический
- Камни в желчном пузыре
Лекарства от болезней поджелудочной железы.
ВАЖНО! Перед покупкой препарата проконсультируйтесь с вашим лечащим врачом.
Подпишитесь на группу Вконтакте
Лечение поджелудочной железы народными средствами
Друзья, если вам нравится статья, то ставьте лайк подписывайтесь на канал и делитесь с друзьями в социальных сетях, чтобы не пропускать свежие публикации. Спасибо!
Вы можете помочь в развитии канала отправив нам небольшую сумму! Спасибо за поддержку!
Источник



