Гормон поджелудочной железы повышающий уровень глюкозы

Поджелудочная железа – важнейшая часть пищеварительной системы с экзокринной и эндокринной функцией. Отвечает за метаболизм и деятельность ферментативного аппарата.
Ее гормоны снабжают необходимыми биологическими веществами ткани, обеспечивают сбалансированные процессы жизнедеятельности организма.
Первичные симптомы эндокринной патологии появляются при функциональных расстройствах поджелудочной железы. Рост глюкозы крови на фоне сниженной выработки инсулина или остановки его производства приводит к панкреатическому диабету.
Нарушаются все обменные процессы, отклоняется от нормы кислотно-щелочное равновесие. С целью предотвращения опасной для жизни патологии необходимо знать, насколько велика связь поджелудочной железы и диабета.
Какой гормон поджелудочной железы повышает содержание сахара в крови?
Прежде, чем обнаружить инсулин, выявляли различные группы панкреатических клеток. Гормон глюкагон открыли в 20-е годы. Но только спустя 40 лет определили, что он выполняет важнейшую физиологическую функцию – осуществляет обмен ацетоновых тел и глюкозы.
Глюкагон – антагонист инсулина. Образуется альфа-клетками. Совместно с инсулином корректирует уровень глюкозы крови. Гормоны имеют непосредственное отношение друг к другу. Инсулин обеспечивает стабильность глюкозы, поддерживает необходимый уровень аминокислот. Глюкагон обладает стимулирующими свойствами. Он связывает необходимые вещества, отправляет их в кровь.

Как выглядит поджелудочная
Глюкагон имеет прямое отношение к формированию глюкозы, нормализации ее оптимального содержания. Воздействие гормона на производство моносахарида определяется его функциями.
Глюкагон стимулирует специфические рецепторы, активирующие синтез аминокислот. Таким образом, концентрация глюкозы повышается, а клетки организма получают все необходимые биологически активные вещества.
Нормальная концентрация глюкагона – залог бесперебойной работы организма. Высокие или низкие показатели гормона относительно пороговых значений говорят о патологических состояниях.
Дополнительная функция глюкагона заключается в стимулировании распада липидов соединительной ткани. Это существенно снижает показатели холестерина крови. Переизбыток гормона способствует формированию злокачественных опухолей.
 Такой гормон поджелудочной, как глюкагон активно вырабатывается в следующих случаях:
Такой гормон поджелудочной, как глюкагон активно вырабатывается в следующих случаях:
- низкая концентрация свободной глюкозы;
- физические нагрузки;
- недостаток пищи;
- тяжелый стресс;
- повышенное содержание адреналина и норадреналина.
Как связана работа поджелудочной железы с развитием диабета?
При недостатке или низкой биологической доступности инсулина поджелудочная железа подвергается существенным изменениям.
Отмечается деформация островков Лангерганса. За счет дистрофического поражения уменьшаются размеры эндокринных клеток. Часть из них погибает.
Последующие патологические изменения развиваются по двум сценариям. Первый вариант приводит к панкреатиту. Второй вызывает гибель органа. Следовательно, диабет не только изменяет работу поджелудочной железы, но и способен ее уничтожить.
Поскольку орган вырабатывает биологически активные вещества, управляющие обменными процессами, его функциональные изменения в виде снижения или остановки продукции инсулина классифицируют как диабет. Сбой обмена углеводов первого типа считается опасным.
 Больной использует ежедневные инъекции инсулина.
Больной использует ежедневные инъекции инсулина.
Без достаточного количества гормона процесс преобразования глюкозы становится невозможным, повышенный сахар крови выводится через мочу.
По статистике до 70% пациентов, страдающих гипергликемией, сталкиваются с развитием хронического воспаления пищеварительного органа.
Механизм развития панкреатического сахарного диабета
 Третья часть пациентов с вялотекущим воспалением поджелудочной железы приобретает панкреатический диабет.
Третья часть пациентов с вялотекущим воспалением поджелудочной железы приобретает панкреатический диабет.
Заболевание возникает как следствие хронической патологии, характеризуется продолжительным течением с необратимыми изменениями в клетках.
При тяжелом процессе большой процент здоровой части железы замещается соединительной тканью. Постепенно формируется внешнесекреторная недостаточность, выраженная малым количеством пищеварительных ферментов.
Параллельно развивается внутрисекреторная дисфункция. Она формирует невосприимчивость клеток к глюкозе, затем запускает сахарный диабет. Но механизм формирования патологии не считают закономерным. Пациенты со стойким воспалением поджелудочной железы все же имеют возможность избежать тяжелого осложнения.
Синхронное развитие панкреатита с нарушением усвоения глюкозы заключается в близком расположении экзокринной части органа к островкам Лангерганса. Клеточные структуры эндокринного сегмента синтезируют гормональные вещества. Экзокринная часть органа производит пищеварительные соки.

Островки Лангерганса
Тесное соседство приводит к распространению процессов поражения одной части органа на близлежащие клетки другого типа. Местные патологические изменения поражают пищеварительные клетки. Развивается панкреатит. Он становится предлогом для формирования сахарного диабета.
Параллельное течение гипергликемии и хронического воспаления железы затрудняет лечение. Ликвидация панкреатической неполноценности и восстановление метаболизма углеводов требуют параллельного приема гормональных и ферментных лекарственных средств.
 Внутренняя картина болезни формируется следующим образом:
Внутренняя картина болезни формируется следующим образом:
- острый панкреатит сочетается с периодами ремиссии;
- появляется симптоматика нарушенного пищеварения;
- формируется невосприимчивость к глюкозе;
- развивается гипергликемия.
Диабет после удаления поджелудочной
 Сегодняшние достижения медицины велики, но удаление органа считается тяжелым вмешательством, поэтому физическое существование после него кардинально меняется.
Сегодняшние достижения медицины велики, но удаление органа считается тяжелым вмешательством, поэтому физическое существование после него кардинально меняется.
Серьезное осложнение операции – диабет первого типа. Патология развивается на фоне остановки выработки инсулина.
Полное удаление железы приводит к стойкому подъему глюкозы. Требуется инъекционное введение гормона. Недостаточность ферментов вызывает нарушение пищеварительных процессов. Возникновение гипергликемии требует пожизненной инсулинотерапии.
Норму пищеварительных ферментов и гормона устанавливают индивидуально.
Пациент учится правильно принимать медикаменты, самостоятельно вводить лекарства при помощи инъекций. Несложные процедуры легко осваиваются. Медицина поддерживает людей, перенесших операцию. Приспособиться к новой жизни помогают врачебные рекомендации.
Препараты при сахарном диабете
Карсил
Неблагоприятным сценарием течения диабета считается развитие жирового гепатоза, при котором печеночные клетки накапливают большое количество липидов.
Провоцируют такую патологию специфические изменения обмена веществ: уменьшение запасов полисахарида, повышенное количество жирных кровяных кислот. Прогрессирующий хронический процесс способствует разрастанию межклеточных тканей, вызывает серьезные поражения органа.

Таблетки Карсил и Карсил форте
Так как жировая дистрофия при диабете является следствием стойкого повышения сахара в крови, то устранение нарушений в печеночных клетках подразумевает, прежде всего, терапию основного заболевания. Нормальные показатели усвоения глюкозы – первостепенный вопрос для пациента с нарушенным обменом веществ.
Улучшают функцию печени гепатопротекторы. Терапевтическая схема лечения включает Карсил. В составе препарата нет декстрозы, увеличивающей уровень сахара крови. Диабет требует повышенной суточной дозировки гепатопротектора.
Расторопша, входящая в состав медикамента Карсил, оказывает укрепляющее действие на сосуды, которые ослабляет диабет.
Курс подбирается индивидуально. Острая форма или сильная интоксикация организма требует месячного приема.
Эссенциале форте
Частым спутником развивающегося диабета является изменение обмена веществ в гепатоцитах. Для такого осложнения характерно трансформирование тканей органа невоспалительного генеза.
Отсутствие лечения провоцирует развитие гепатита, а дальнейшее прогрессирование патологии грозит циррозом.
Негативные процессы вызывают нарушение кровообращения, что дополнительно осложняет состояние железы, ведет к развитию недостаточности.
Развитие патологических состояний, влияющих на функционирование клеток органа, провоцирует нарушение связей между сложными липидами и биологическими катализаторами на поверхности клеток, их органелл. Это вызывает сбой ферментативной деятельности, снижение регенеративной способности. Предотвратить обострение помогают восстанавливающие препараты.
К группе гепатопротекторов, возобновляющих функциональность клеток печени относится Эссенциале Форте. Его применение считается отличным способом излечения поджелудочной железы, профилактики развития осложнений.

Эссенциале и Эссенциале Форте
Применение Эссенциале Форте даже при серьезных патологических изменениях прекращает деградацию печеночной ткани, восстанавливает работоспособность органа. Фосфолипиды, которые содержит препарат, за счет наличия эссенциальных жирных кислот попадают в разрушенные участки мембран. Встраивание помогает восстановить целостность структур, усилить процессы регенерации, повысить пористость клеточной оболочки.
Видео по теме
Как восстановить правильную работу поджелудочной:
Подводя итог, можно сказать, что диабет не только существенно снижает функциональные свойства поджелудочной. Заболевание способно погубить весь орган. Деструктивные изменения поджелудочной железы – часто встречающееся явление среди пациентов с диабетом.
Но вопреки непростому медицинскому заключению и присутствию присоединившихся процессов, обеспечить необходимую функциональность органа возможно. Главное – своевременно обратиться за квалифицированной помощью, начать лечение, подобрать рацион и придерживаться установленного режима питания.
Источник
Продолжаем теоретически подковываться по теме гормонального баланса в организме. На очереди – знакомство с гормонами поджелудочной железы и их функциями в углеводном обмене и поддержании нормального уровня веса.
В организме за нормальное усвоение углеводов отвечают два гормона, вырабатываемые поджелудочной железой – глюкагон и инсулин. Глюкагон отвечает за высвобождение и уровень сахара в крови, а инсулин – за доставку этого сахара в клетки и распределение и хранение запасов углеводов.
ГОРМОНЫ ПОДЖЕЛУДКИ И ВЕС
Эти два гормона действуют в связке, четко распределяя свои обязанности: когда уровень сахара понижен, глюкакон подавляет чувств голода и выпускает часть сахара в кровь, накопленную в печени. Инсулин «перехватывает эстафетную палочку» и очищает кровь от сахара и поставляет его клеткам. Таким образом эта «команда» равномерно снабжает организм питанием и энергией и не допускает преобразование поступившей глюкозы в жир.
Для поддержания этого инсулино-глюкагонового баланса необходимо правильное питание, иначе наступит сбой, который приведет к неприятным последствиям для здоровья.
При постоянном превышении и преимущественно углеводной пище уровень сахара в крови будет высоким и печень направит его в жировые отложения, а нехватка глюкозы при белковой пище значительно ухудшит самочувствие и психоэмоциональное состояние.
ИНСУЛИН И ВЛИЯНИЕ НА ВЕС
Чтобы организм получал энергию из потребляемой пищи (глюкозы), поджелудочная железа вырабатывает инсулин постоянно. После каждого приема пищи и повышения уровня сахара в крови начинается секреция инсулина, который связывает глюкозу и поставляет ее в печень (где глюкоза резервируется в виде гликогена), в мышцы и в жировую ткань.
При нормальной выработке инсулина уровень сахара в крови также остается на оптимальном уровне. При повышенных физических нагрузках, когда требуется больше энергии, инсулин сначала расходует запасы гликогена в мышцах и печени, затем начинает брать энергию из жира.
Однако, если гликогена слишком много, а нагрузки мало – жир не сжигается, до него очередь просто не доходит.
Сбой в выработке инсулина называется инсулиновой резистентностью. Очень упрощенно это можно описать так: после повышения уровня сахара в крови (после еды), инсулин начинает выполнять свою основную работу – доносит глюкозу до клеток, «стучится» к ним в дверь, клетки «открывают» дверь, забирают глюкозу и используют ее в качестве энергии. При инсулинорезистентности клетки «не слышат» стук, они устойчивы к инсулину. Поджелудочная железа «понимает», что инсулина мало, надо «стучать громче», и вырабатывает еще большее количество инсулина.
Но постоянно работать на пределе она не может, и в какой-то момент она начинает вырабатывать меньше инсулина – уровень глюкозы в крови начинает расти и оставаться высоким. Начинает развиваться сахарный диабет и все его неприятные последствия.
В группе риска по развитию инсулинорезистентности:
- Люди с избыточным весом.
- Объем талии у мужчин более 96-102 см, у женщин — более 84-89 см.
- Люди старше 40 лет.
- У близких родственников есть сахарный диабет 2 типа, высокое кровяное давление или артеросклероз.
- В прошлом у женщины был гестационный сахарный диабет.
- Люди с высоким кровяным давлением, высоким уровнем триглицеридов в крови, низким уровнем холестерина ЛПВП, атеросклерозом (или другие составляющие метаболического синдрома).
- Синдром поликистозных яичников.
ПРИЗНАКИ ПОВЫШЕННОГО ИНСУЛИНА
Если уровень инсулина в крови постоянно повышен, то начинается процесс накапливания жировых отложений и торможение расщепления жира. Вы не сможете похудеть за счёт сжигания жира, так как в организме постоянно будут сжигаться только углеводы, которые поступили с пищей. До сжигания жира из запасных депо дело не дойдёт, так как уровень инсулина в крови не снижается на протяжении 8-12 часов. Вы становитесь углеводозависимым и присутствует постоянная тяга к сладкому.
Итак, обратите внимание на следующие признаки:
- Вам постоянно хочется есть, причем обильно и часто.
- У вас повышен аппетит.
- Вам постоянно хочется сладкого, особенно шоколада.
- Вы двигательно пассивны и мысль о спорте вызывает отторжение.
- У вас повышается давление.
КАК НОРМАЛИЗОВАТЬ УРОВЕНЬ ИНСУЛИНА ЕСТЕСТВЕННЫМ ПУТЕМ
- Начинать день с правильного завтрака.
- Для поддержания уровня глюкозы в течение дня питаться сложными углеводами.
- Есть больше продуктов, богатых клетчаткой (овощи, отруби, злаки).
- Не переедать, ввести дробное частое питание небольшими порциями (250-300 гр.)
- Отказаться от перекусов сладостями, шоколадом, булками, печеньем.
- Ввести регулярные умеренные физические нагрузки, например, прогулки пешком.
- Не наедаться перед сном, ужинать преимущественно белковыми продуктами.
- Исключить из рациона сахаросодержащие продукты.
Замечательным природным регулятором, способным мягко снижать выработку инсулина и снижать приступы голода, является авокадо.
ГОРМОН ГЛЮКАГОН И ВЛИЯНИЕ НА ВЕС
Глюкагон — еще один гормон поджелудочной железы, который в отличие от инсулина является полезным для похудения, поскольку повышает глюкозу в крови, снижает аппетит и вызывает расщепление жиров.
Также глюкагон резко повышает уровень глюкозы при выбрасывании адреналина, чтобы увеличить энергию организма, поддержать скелетные мышцы и увечить поступление к ним кислорода.
Норма глюкагона в крови у взрослых колеблется в пределах 20–100 пг/мл. Отклонение от нормы говорит возможных заболеваниях поджелудочной железы, печени, почек, а также сильной стрессовой ситуации для организма при физическом или психоэмоциональном напряжении.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА ВЫРАБОТКУ ГЛЮКАГОНА
- Снижение концентрации глюкозы в крови.
- Повышение количества аминокислот, в частности аланина и аргинина.
- Интенсивные тренировки (чем выше нагрузка, тем больше уровень гормона).
Чтобы повысить уровень глюкагона, нужно отказаться от дробного питания, при котором его выработка тормозится и он перестает участвовать в сжигании жиров.
При более длительных перерывах между приемами пищи (например, трехразовом питании без сильного голодания) этот гормон может расщепить большое количество жировых запасов.
Также повысить уровень глюкагона можно регулярными занятиями спортом – гормон начинает вырабатываться после получаса активной физической нагрузки.
При необходимости снижать вес или при трудностях с достижением желаемого веса – обратите внимание на эти важные гормоны.
← ПОНРАВИЛАСЬ СТАТЬЯ? НАЖМИТЕ ЛАЙК ← ←
Источник
К гормонам, регулирующим уровень глюкозы крови относятся:
Инсулин – гормон поджелудочной железы, снижающий уровень глюкозы крови. Он действует как ключ, «открывающий двери» для глюкозы внутрь клетки. Инсулин имеет важное значение для организма и ему посвящен отдельный раздел «Инсулин и его значение для организма».
Глюкагон, адреналин, кортизол, гормон роста – гормоны, повышающие уровень глюкозы крови. Подробней о каждом из них далее в статье.
Зачем организму регулировать уровень глюкозы крови?
У людей без сахарного диабета организм способен регулировать уровень глюкозы крови в узких пределах, примерно между 4 и 7 ммоль/л. Когда уровень глюкозы крови падает ниже 3,5 – 4,0 ммоль/л, человек чувствует себя плохо. Снижение уровня глюкозы крови влияет на все реакции, происходящие в организме, таким образом организм пытается сказать мозгу, что у него осталось мало глюкозы. Организм старается высвободить глюкозу из имеющихся у него источников, а также создать глюкозу из жиров и белков (схема 1).

Схема 1. Источник: Ragnar Hanas Type 1 Diabetes in Children and Adolescents
Мозг не может хранить глюкозу, поэтому он зависит от равномерной и непрерывной подачи глюкозы с током крови.
Мозг не может работать без адекватного снабжения его глюкозой.
Интересно, что мозгу не нужен инсулин для перемещения глюкозы внутрь клетки, он относится к «инсулиннезависимым» органам. На первый взгляд это может показаться нелогичным, однако, в ситуациях, когда в организме низкий уровень глюкозы, продукция инсулина останавливается, тем самым сохраняя глюкозу для наиболее важных органов, а именно для головного мозга. Но если организм и дальше не получит глюкозу (если человек голодает), то мозг адаптируется и будет использовать другой источник энергии, в основном кетоны.
Несмотря на то, что клетки головного мозга извлекают определенную энергию из кетонов, ее все равно меньше чем, когда они используют глюкозу.
Материал по теме:
С другой стороны, если у человека есть сахарный диабет и у него уровень глюкозы крови высокий, инсулиннезависимые клетки будут поглощать большое количество глюкозы, и в результате это приведет к их повреждению и, следовательно, нарушению функционирования органа в целом.
В то время как гормон инсулин снижает уровень глюкозы крови, группа гормонов (глюкагон, адреналин, кортизол, гормон роста) повышают его (схема 2). Низкий уровень глюкозы крови (гипогликемия) представляет собой серьезную угрозу для жизнедеятельности организма. Поэтому целая группа гормонов отвечает за повышение уровня глюкозы крови, также эта группа гормонов называется контринсулярными или контррегуляторными гормонами. А реакции организма, направленные на повышения уровня глюкозы крови, называются контррегуляторными реакциями. Помимо гормонов в контррегуляторных реакциях также участвует вегетативная нервная система.

Схема 2: Контррегуляторные гормоны. Источник: Ragnar Hanas Type 1 Diabetes in Children and Adolescents
Глюкагон
Глюкагон — это гормон, вырабатываемый поджелудочной железой, а именно альфа-клетками островков Лангерганса.

Одной из функций печени является хранение глюкозы. Когда в крови много глюкозы, например, после приема пищи, глюкоза под воздействием инсулина заходит в клетки печени и хранится в них в виде гликогена. Как деньги, которые вы кладете на счет в банке, когда у вас их много (Рис.1).

Рис.1. Источник: Ragnar Hanas Type 1 Diabetes in Children and Adolescents
Когда уровень глюкозы крови снижается, например, через несколько часов после еды или ночью, то начинает действовать глюкагон. Он разрушает гликоген до глюкозы, которая затем поступает в кровь. Также и вы можете снять деньги в банке, если настали тяжелые времена (рис. 2).

Рис. 2. Источник: Ragnar Hanas Type 1 Diabetes in Children and Adolescents
В течение дня человек ощущает чувство голода с интервалами примерно в 4 часа, в то время как в ночное время организм может находиться без пищи 8-10 часов. Это происходит потому, что ночью гликоген из печени под воздействием гормонов глюкагона и адреналина разрушается до глюкозы, которая поступает в кровь.
Людям с сахарным диабетом важно помнить, что если у них не будет запаса гликогена в печени, то глюкагон ночью не сможет повысить уровень глюкозы крови, следовательно, случится гипогликемия. Такое может возникнуть если вы не съели достаточное количество углеводов при занятиях спортом, и вашему организму пришлось тратить свои запасы гликогена днем. Также отсроченные гипогликемии (гипогликемии ночью) наступают после употребления алкоголя, так как алкоголь нейтрализует действие глюкагона.
Материал по теме:
Исследования показывают, что при сахарном диабете 1 типа не только снижается функция бета-клеток (производство инсулина), но также изменяется функция альфа-клеток. Нарушается способность поджелудочной железы производить адекватное количество глюкагона в ответ на гипогликемию. То есть наступает дисбаланс между инсулином и глюкагоном. В свою очередь, это приводит к нарушению контррегуляторного ответа на гипогликемию.
Также у людей с сахарным диабетом не снижается производство глюкагона, когда повышается уровень глюкозы крови. Это происходит потому, что инъекции инсулина делаются в подкожно-жировую клетчатку и к тому времени, когда инсулин дойдет до альфа-клеток поджелудочной железы, его концентрация будет низкой, и он не сможет подавить продукцию глюкагона. Следовательно, в дополнение к глюкозе, полученной из еды, в крови будет глюкоза из печени, полученная при распаде гликогена до глюкозы под воздействием глюкагона.
В настоящее время проходят исследования помпы, содержащие резервуары с инсулином и с глюкагоном, чтобы еще более точно имитировать уровень глюкозы крови у людей без сахарного диабета. В большей степени этот метод используется в исследованиях по разработке искусственной поджелудочной железы. Но есть и свои трудности, так как человеку с сахарным диабетом приходится контролировать не только введение инсулина, но и введение глюкагона, то есть создается в два раза больше проблем. Что, в свою очередь, может привести к синдрому эмоционального выгорания, снижению качества жизни и ухудшению гликемического контроля.
Инъекции глюкагона – это хорошее средство для купирования тяжелых гипогликемий. Тяжелая гипогликемия — это гипогликемия, потребовавшая помощи другого лица, а именно, если человек с сахарным диабетом потерял сознание, у него судороги или он не способен выпить или съесть продукты необходимые для купирования гипогликемии. Всем людям с сахарным диабетом на инсулинотерапии, а также их родственникам и друзьям необходимо иметь при себе глюкагон и знать, как им пользоваться.
Адреналин
Адреналин — гормон стресса, выделяемый надпочечниками (Рис.3).
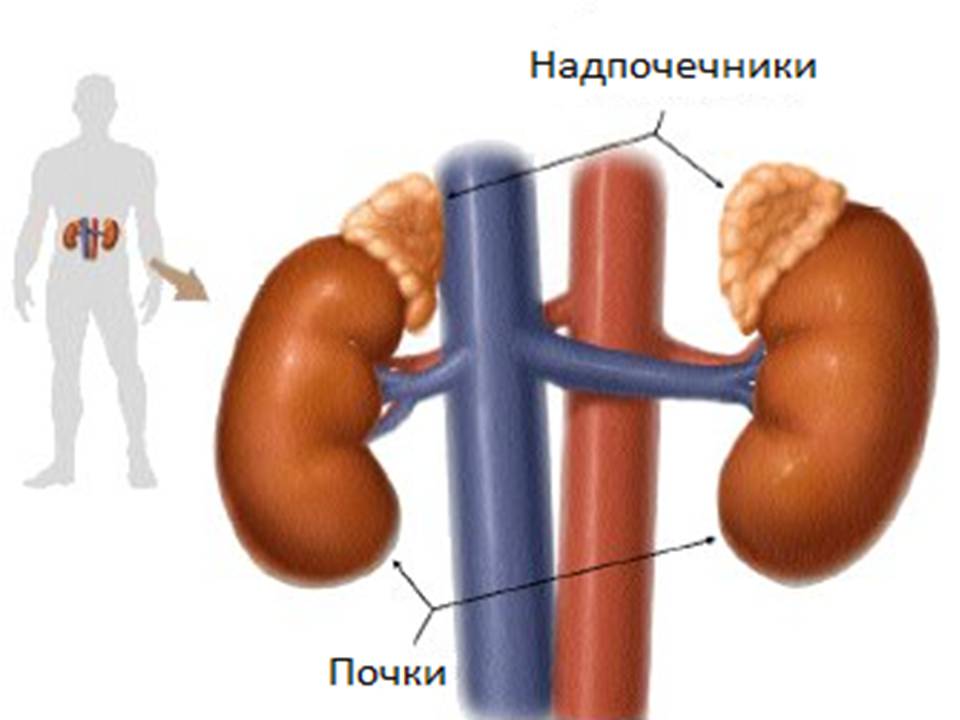
Рис.3. Анатомическое расположение надпочечников и почек.
Адреналин повышает уровень глюкозы крови, прежде всего, за счет разрушения гликогена в печени. Концентрация адреналина повышается, когда организм подвергается воздействию стресса, лихорадки или при ацидозе (например, при диабетическом кетоацидозе). Адреналин также снижает поглощение глюкозы клетками организма. Это может показаться вам странным, пока вы не вспомните, что все реакции организма при гипогликемии направлены на сохранение любой доступной глюкозы для мозга.

Человеческое тело изначально было создано для проживания в каменном веке. Если человек сталкивался с мамонтом или другим диким зверем, то у него оставалось два варианта бороться или бежать (рис 4). В обоих случаях дополнительное топливо, в виде глюкозы, было необходимо для организма. В нашем нынешнем образе жизни адреналин также выделяется, когда мы переживаем или испытываем страх. Но, по большей части, наши страхи вызваны пугающими новостями из телевизора или интернета, а они не требуют прилива дополнительной физической силы.

Рис. 4. Охота на оленя. Вальторта artyx.ru
У людей без сахарного диабета при возникновении стрессовой ситуации повышается продукция инсулина и уровень глюкозы остается в норме. А вот у людей с сахарным диабетом сложнее спрогнозировать реакцию уровня глюкозы крови на стресс. Так как у разных людей разный уровень стрессоустойчивости и в принципе разные обстоятельства вызывают страх. Следовательно, к коррекции доз инсулина надо подходить индивидуально.
Когда у человека с сахарным диабетом гипогликемия, то секреция адреналина может поднять уровень глюкозы крови, стимулируя распад гликогена в печени, но в тоже время адреналин вызывает повышенное потоотделение, беспокойство и сердцебиение, то есть симптомы гипогликемии.
Адреналин также стимулирует распад жиров до свободных жирных кислот, из которых могут создаваться кетоны в печени.
Кортизол
Кортизол является еще одним важным гормоном, который высвобождается надпочечниками (рис.3) в ответ на стресс и влияет на многие функции в организме, в том числе повышает уровень глюкозы крови.

Кортизол повышает уровень глюкозы крови путем синтеза глюкозы из белков (этот процесс называется глюконеогенез) и уменьшения поглощения глюкозы клетками организма. Кортизол также способствует расщеплению жиров до свободных жирных кислот, из которых могут создаваться кетоны.
Гормон роста
Гормон роста вырабатывается в гипофизе, который находится чуть ниже головного мозга (Рис. 5).
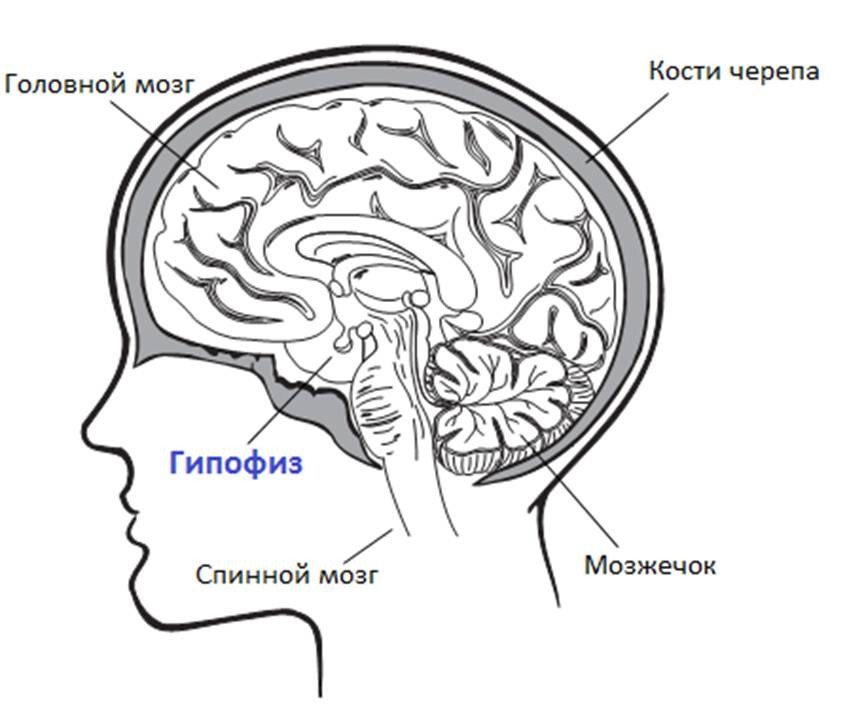
Рис.5. Источник: Ragnar Hanas Type 1 Diabetes in Children and Adolescents
Главной функцией гормона роста является стимуляция роста. Также он повышает уровень глюкозы крови путем снижения захвата глюкозы клетками организма. Гормон роста приводит к увеличению мышечной ткани и повышению распада жиров.
В период полового созревания, когда подростки быстро растут, у них вырабатывается большое количество гормона роста, следовательно, это приводит к повышению потребности в инсулине.

Феномен «утренней зари» или «dawn phenomenon»
У всех контринсулярных гормонов пик секреции приходится на предутренние часы. Таким образом у людей с сахарным диабетом 1 типа происходит повышение уровня глюкозы крови примерно с 3-4 до 7-8 часов утра, и они могут просыпаться утром с высоким уровнем глюкозы крови. Подробнее о феномене утренней зари здесь
Источник