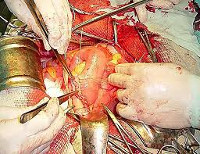
Хронический перитонит поджелудочной железы
Перитонит – воспаление серозной оболочки брюшины
(peritoneum), развивающееся, как следствие заболеваний органов брюшной полости.
Серозная оболочка — это своего рода «покрывало», которым укрыты внутренние
органы и стенки полости. Поэтому так опасны болезни органов брюшной полости,
которые могут спровоцировать сильное воспаление и некроз. Например, перитонит
поджелудочной железы, как правило, развивается вследствие острого
панкреатита и панкреонекроза (сильное воспаление с отмиранием части органа).
Внимание! Смертность пациентов гастроэнтерологии по
причине перитонита составляет от 20 до 50% (тяжелые формы).
Таким образом, при наличии симптомов перитонита
необходимо сразу же обращаться в медицинское учреждение.
Причины заболевания и патогенез
Основной причиной перитонита поджелудочной железы
является панкреатит (более 50% случаев). Также привести к воспалению могут
холецистит (около 20% случаев), перфорированная язва (10%), цистит, острый
аппендицит и непроходимость кишечника – около 5% каждое заболевание.
Помимо непосредственных причин, предпосылками к
развитию панкреатита либо других перечисленных болезней, являются:
- постоянное
переедание; - злоупотребление
жирными и сладкими блюдами, жареной пищей; - алкоголь в любой
форме; - сильные
отравления организма, как пищевые, так и экологические; - частые вирусные
инфекции, их тяжелое течение и не до конца вылеченные недуги; - неудачное
хирургическое лечение, травмы при проведении эндоскопического обследования.
Каждая из перечисленных причин приводит не только к
воспалению серозной оболочки, а и тканей самой поджелудочной железы. Это, в
свою очередь, приводит к тому, что выделяемый сок органа «протекает» в брюшную
полость. Опасность процесса состоит в том, что этот высококонцентрированный
«коктейль» из ферментов буквально съедает все, на что попадает – крупные вены,
оболочки других органов, серозную ткань брюшины. Это приводит к умерщвлению
(некрозу) поврежденных тканей, их разложению, что провоцирует сильнейшую
интоксикацию организма.
При наличии инфекций этот процесс усугубляется и
ускоряется. Если оставить воспаление без внимания, неминуема смерть больного.
Симптоматика и возможные осложнения недуга
Перитонит проявляется следующими симптомами:
- общее ухудшение
состояния больного; - высокая
температура с тенденцией к росту при отсутствии мер, и как следствие, появление
сильной головной боли, головокружения, спутанного сознания, обморока; - сильный озноб,
лихорадка; - боль в животе,
преимущественно в области левого подреберья, отдающая в лопатку, поясницу.
Нередко боль имеет опоясывающий характер, бывает приступами; - тошнота, рвота,
понос. - вздутие живота,
ощущение тяжести, синдром «острого живота».
Не обязательно, чтобы были все симптомы сразу, но, как
правило, большая их часть присутствует. В частности, первым признаком
перитонита является опоясывающая боль в области левого подреберья, иррадиирует
в лопатку с онемением левой руки и высоким артериальным давлением.
Опасность болезни состоит в высоком риске осложнений,
в частности образование кист в поджелудочной железе либо в толще ее ткани,
свищей (аномальное объединение протока железы с внутренними органами),
появление внутрибрюшных кровоизлияний, развитие сахарного диабета.
Диагностика и лечение перитонита поджелудочной железы
При наличии показаний доктор направляет пациента на
ультразвуковое исследование, магнитно-резонансную и компьютерную томографию,
рентгенографию.
В обязательном порядке назначается лабораторное
исследование крови, мочи на содержание ферментов поджелудочной железы и другие
показатели. Также проводится визуальный осмотр больного, собирается и
анализируется анамнез и жалобы.
На основании полученных данных составляется программа
исцеления. Главным образом она состоит в хирургическом и медикаментозном
лечении. Если воспаление сильное, проводится терапия по его уменьшению и
подготовка к хирургической операции.
Благодаря современным технологиям, в большинстве
случаев достаточно лапароскопии – малоинвазивного вмешательства через проколы.
Такая операция позволяет без больших разрезов и потери крови тщательно
обследовать воспаленную область, оценить объем хирургических манипуляций, после
чего устранить болезнь.
При запущенных случаях, лапароскопия комбинируется с
традиционной операцией в таком порядке:
- сначала делают
несколько проколов, после чего вводят камеру и инструменты в полость органа; - под контролем
камеры, которая выводит на монитор все, что происходит в полости поджелудочной
и за ее пределами, выполняется оценка состояния. Если есть необходимость,
берется сок на анализ; - при значительном
воспалении, хирург выполняет разрез от мечевидного отростка до пупка. В ходе
манипуляции удаляются отмершие частицы, очищенная область дренируется, после
чего рану зашивают. При этом остаются трубки, через которые выводится жидкость
и остатки некрозной ткани. Это позволяет предупредить повторное инфицирование
организма.
Нетяжелые формы перитонита лечатся медикаментозно.
Пациентам прописывают обезболивающие, противовоспалительные препараты,
средства, снижающие активность сока поджелудочной железы и его выработку.
С профилактической целью назначают антибиотики и диету.
Источник
Хронический перитонит – длительно протекающее воспаление брюшины, вызванное действием различных причин. Выделяют несколько форм патологии, которые отличаются по клиническим проявлениям и методам лечения. Основные симптомы: периодические болевые ощущения в области живота, диспепсические явления, нарушения стула, мочеиспускания, слабость, повышение температуры, бледность кожных покровов. Диагностика заключается в сборе анамнеза, внешнем осмотре, проведении анализа крови, УЗИ, КТ, МРТ, рентгенографии органов брюшной полости, лапаротомии. Лечение медикаментозное и хирургическое, назначается в индивидуальном порядке.
Общие сведения
Хронический перитонит – это вялотекущее, но неуклонно прогрессирующее инфекционное или асептическое воспаление брюшины, представляющее угрозу для жизни пациента. По данным статистки, патология встречается с частотой от 0,05% до 0,3%. Несмотря на достижения медицины, проблема перитонитов не теряет своей актуальности. Это связано с высокими показателями смертности, недостаточно изученным патогенезом. Вначале ХХ века летальность доходила до 80-100%, но в наше время, благодаря современным лекарственным препаратам, оперативной помощи и адекватной терапии, этот показатель составляет 15-19%. Основными причинами заболевания являются деструктивно-воспалительные болезни органов брюшной полости (примерно 80%), а также осложнения после операций. Эта патология особенно тяжело протекает в детском возрасте и, по данным некоторых авторов, в 70% случаев служит причиной развития сепсиса и полиорганной недостаточности у детей.
Причины хронического перитонита
Хронический перитонит может быть первичным или вторичным. Первичная форма патологии развивается вследствие длительно текущего воспалительного процесса различной этиологии. Вторичный хронический перитонит является осложнением заболеваний органов брюшной полости, хирургических манипуляций, нередко к его развитию может привести хронизация острого процесса.
Наиболее частая причина патологии – проникновение микроорганизмов в брюшную полость в результате их распространения с током крови и лимфы либо при воспалении и нарушении целостности внутренних органов (аппендикса, кишечника, женских половых органов, желудка и т. п.). Основной возбудитель хронического перитонита – микобактерия туберкулеза, реже пневмококки и грибы (в частности, актиномицеты). Но иногда заболевание может появиться из-за агрессивного воздействия биологических жидкостей (желудочный сок, секрет поджелудочной железы, кровь, моча), химических соединений, длительного давления и трения, попадания инородных предметов, которые вызывают развитие асептического воспаления. Научно доказано, что примерно через 6-8 часов происходит присоединение бактерий.
Патогенетические механизмы развития перитонита до конца не изучены, но большое значение имеют следующие аспекты: процесс ограничения патологического очага, иммунный ответ, расстройства функции брюшины, эндотоксикоз.
Симптомы хронического перитонита
Симптомы хронического перитонита слабо выражены или стерты. Клинические признаки связаны с длительной интоксикацией организма, формированием спаек и дисфункцией внутренних органов, поэтому пациенты предъявляют жалобы на похудение, усиление потливости, постоянное повышение температуры тела до 37,5°С, нарушения стула, периодические болезненные ощущения в области живота, вздутие живота. Очень редко у больных регистрируется напряжение мышц передней брюшной стенки и симптомы раздражения брюшины — эти признаки больше характерны для острого процесса.
Клиническая картина патологии зависит от ее формы. Чаще всего встречается экссудативный, адгезивный, туберкулезный хронический перитонит. По степени распространенности воспаления различают местный и разлитой перитонит (последний практически всегда развивается при острых процессах).
Экссудативный тип характеризуется медленным скоплением серозной жидкости в брюшной полости, которая иногда достигает значительных объемов. Чаще всего пациенты не в состоянии указать время наступления заболевания. При этой форме заметно ухудшается общее самочувствие, развивается слабость, редко повышается температура.
При адгезивном (спаечном, фиброзном) перитоните формируются обширные спайки и плотные рубцовые тяжи. Они преимущественно связаны с теми органами, где длительно протекает воспалительный процесс. Первоначально патология никак себя не проявляет, но когда спайки и тяжи затрудняют опорожнение полых органов (желудка, кишечника, матки, мочевого пузыря) и нарушают их функции, развивается ясная клиническая картина. Резко ухудшается общее состояние, регистрируются диспепсические явления (тошнота, рвота, метеоризм, изменение стула). Появляется острая боль в области живота, непроходимость кишечника, становится невозможным мочеиспускание, отсутствуют менструации и т. п.
Туберкулезный перитонит — довольно редкое явление. Он протекает в различных формах или их сочетаниях: экссудативной с образованием значительного количества жидкости, сухой с формированием опухолеподобных бугров, язвенно-гнойной с множественными спайками, между которыми располагаются творожистые очаги распада. Больные жалуются на периодические боли в области живота. Скопление жидкости приводит к развитию одышки во время ходьбы и сердцебиения, напряжению передней брюшной стенки. Постепенно появляется бледность кожных покровов, повышается температура, уменьшается масса тела, нарушается деятельность кишечника, усиливается потливость, ухудшается аппетит.
Симптомы местных перитонитов обусловлены локализацией, поэтому выделяют перигастрит, перидуоденит, периколит, перихолицестит, перигепатит и другие виды патологии. Иногда болезнь связана с перфорацией органа, которую прикрывает брюшина, поэтому не развиваются острые явления. Реже воспаление вызвано трением и давлением на определенную область живота. Местный процесс по клиническим проявлениям напоминает адгезивный перитонит.
Диагностика хронического перитонита
Диагностика перитонита основывается на данных анамнеза и анализе клинической картины. Так как при хроническом процессе симптомы скудны и мало выражены, очень важно тщательно собрать анамнез, в частности выяснить наличие сопутствующей патологии, чтобы предположить локализацию источника инфекции, а затем провести внешний осмотр. Помимо этого, гастроэнтеролог назначает дополнительные методы обследования: анализ крови, УЗИ, КТ, МРТ и рентгенографию органов брюшной полости, диагностическую лапароскопию.
Анализ крови выявляет лейкоцитарный сдвиг влево, увеличение СОЭ, которые характерны для хронического воспаления. УЗИ, КТ и МРТ брюшной полости при хроническом перитоните позволяют обнаружить воспалительные инфильтраты, повреждение внутренних органов. Не стоит бояться проводить рентгенографию с контрастным веществом, этот метод способствует раннему выявлению несостоятельности выполненных анастомозов и определению непроходимости кишечника. Наиболее информативный способ диагностики – лапароскопия. С ее помощью можно визуально оценить состояние брюшины, обнаружить экссудат и спайки.
Лечение хронического перитонита
Лечение хронического перитонита должно быть комплексным, подбираться индивидуально в зависимости от причины возникновения, особенностей течения процесса, проходить в условиях стационара в отделении гастроэнтерологии. В целом мероприятия направлены на устранение очага воспаления, восстановление функций брюшины и внутренних органов. Следует отметить, что назначение обезболивающих средств противопоказано, так как они смазывают клиническую картину патологии и ослабляют моторику кишечника, способствуя распространению воспаления.
Медикаментозное лечение заболевания заключается в применении различных препаратов. Как правило, вначале используют антибиотики широкого спектра, но если поставлен диагноз туберкулезного перитонита, то выписываются специфические противотуберкулезные средства. С целью восстановления водно-электролитного баланса и восполнения потерянной жидкости применяют инфузионные растворы (глюкозу, физиологический раствор и пр.). Для быстрого выведения токсинов и бактерий из организма используют дезинтоксикационные, мочегонные препараты. Чтобы восстановить функцию кишечника, назначают антихолинэстеразные медикаменты.
Хирургическое лечение при хроническом перитоните проводится не всегда. При туберкулезной форме можно добиться стойкого положительного результата консервативной терапией, но если есть очаги распада, то необходимо провести их устранение. Адгезивный перитонит требует оперативного вмешательства (чаще всего проведения лапаротомии) с целью разделения спаек и удаления источника инфекции, но при этом высок риск рецидива патологии. Иногда бывает трудно разъединить спаечный конгломерат, поэтому тип операции подбирается в индивидуальном порядке. При экссудативной форме в подавляющем большинстве случаев достаточно провести эвакуацию жидкости и массивную медикаментозную терапию. Всем пациентам показана сбалансированная и рациональная диета.
Прогноз заболевания при своевременной и адекватной терапии благоприятный, хотя послеоперационные перитониты обладают высокими показателями летальности (около 40%). Так как в основном развиваются вторичные хронические перитониты, то профилактика направлена на раннее выявление и лечение очагов инфекции, предупреждение развития послеоперационных осложнений, соблюдение рекомендаций лечащего врача, а также организацию регулярного прохождения медицинских осмотров населением.
Источник
Асептический перитонит
Асептический перитонит — поражение брюшины, возникающее вследствие действия неинфекционных факторов (ферментов поджелудочной железы, скопления крови, желчи, мочи при разрывах внутренних органов, травмах), сопровождающееся выраженным нарушением работы жизненно важных органов. В связи с особенностями патогенеза заболевание вскоре приобретает инфекционно-воспалительный характер, имеет быстрое развитие клинической картины со значительным ухудшением состояния пациента. Диагностика основана на оценке симптоматики, результатов рентгенографии и УЗ-сканирования брюшной полости, диагностической лапароскопии. Важнейшим фактором успешного лечения является проведение своевременного оперативного вмешательства. В послеоперационном периоде продолжается интенсивная терапия.
Асептический перитонит
Асептический перитонит – воспаление брюшины, которое развивается вследствие разрыва неинфицированных полых органов и образований (например, желчного пузыря, кист яичников, мочевого пузыря), травм живота, сопровождающихся гемоперитонеумом (скоплением крови в брюшной полости), а также ферментативного воздействия на брюшину при остром панкреатите. Особенности данной патологии определяются своеобразным ответом организма при влиянии патогенного агента на брюшину, что ведет к развитию тяжелой симптоматики, выраженным поражениям органов и систем.
Существование асептической формы перитонита возможно только на короткий период действия повреждающего фактора, который имеет неинфекционную природу. Желчь, кровь, моча, панкреатические ферменты в брюшной полости приводят к развитию токсико-химического повреждения брюшины, развивается воспалительный процесс, и ввиду повышенной проницаемости стенок кишечника бактерии легко проникают в полость брюшины.
Причины асептического перитонита
Наиболее частой причиной развития асептического перитонита в гастроэнтерологии является осложнение острого панкреатита, панкреонекроза. Ферментативный панкреатогенный перитонит сопровождает около 70% случаев деструктивного панкреатита. Также причиной данной патологии может быть разрыв внутренних органов с попаданием в брюшную полость крови, желчи, мочи. В ответ на их воздействие в брюшине развивается воспаление, происходят существенные изменения сосудистой стенки, выделяется экссудат и фибрин. При проникновении микроорганизмов присоединяется бактериальное воспаление.
Развитие заболевания отличается в зависимости от причины, распространенности процесса в брюшной полости, реактивности организма пациента. В результате воздействия патологического агента возникает паралитическая кишечная непроходимость, нарушается всасывательная способность, расширяются кровеносные сосуды, что ведет к усиленному выделению жидкости в просвет кишечника и метаболическим нарушениям.
Далее развитие воспаления провоцирует централизацию кровообращения. Расширение сосудов кишечника приводит к перераспределению крови и скоплению ее в данной области, ухудшается перфузия жизненно важных органов (почек, легких, печени), нарушаются их функции. На следующем этапе нарушение всасывания в кишечнике сменяется значительным его увеличением, происходит резорбция токсических веществ из просвета кишечника, что усугубляет интоксикацию.
В зависимости от распространенности патологического процесса в брюшной полости асептический перитонит может быть местным или разлитым. По характеру экссудата различают геморрагический, серозный, фибринозный, желчный тип, по тяжести заболевания – три степени. Также дифференцируют три стадии перитонита: реактивную (длится в течение первых 24 часов), токсическую (24-72 часа), терминальную (после 72 часов).
Симптомы асептического перитонита
Клиническая картина заболевания разнообразна и во многом определяется этиологическим фактором. Однако можно выделить характерные симптомы, которые обусловлены временем от начала заболевания, поражением других органов, гомеостатическими сдвигами.
В первые сутки заболевания (реактивная стадия) преобладают местные проявления, при этом общее состояние пациента может оставаться нетяжелым. Возникают постоянные сильные боли в животе, усиливающиеся при движениях, кашле, уменьшающиеся в положении лежа на боку с приведенными ногами. Локализация боли, как и ее интенсивность, может быть различной. Это зависит от распространенности процесса, а также основного заболевания. Определяется учащенный пульс, артериальное давление существенно не меняется. При пальпации брюшной стенки характерна болезненность в зоне локализации процесса. Температура субфебрильная. В анализах крови — незначительный лейкоцитоз с нейтрофильным сдвигом.
В токсической стадии преобладают общие реакции организма, интоксикационный синдром. За счет нарастающей интоксикации скрывается симптоматика основного заболевания. Боль в животе, напряжение брюшной стенки ослабевают. Возникают симптомы паралитической кишечной непроходимости. Определяется вздутие живота, исчезают перистальтические шумы. Значительно возрастает частота пульса – 130-140 ударов за минуту. Наблюдается тенденция к снижению артериального давления. Температура тела выше 38 градусов. В крови – лейкоцитоз с выраженным нейтрофильным сдвигом. Общее состояние пациента значительно страдает.
Терминальная стадия сопровождается адинамией, спутанностью сознания. Характерна бледность кожи, заостренность черт лица. Возникает респираторная одышка, признаки почечной, печеночной недостаточности. Может возникать обильная рвота застойным содержимым. Отмечается резкое вздутие живота, выраженная болезненность. Пульс более 140 в минуту, артериальное давление значительно снижено. Такая клиническая картина является прогностически неблагоприятным признаком.
Диагностика асептического перитонита
Диагноз в токсической, терминальной стадии обычно не вызывает сомнений ввиду характерной симптоматики. Сложности могут возникать на начальных этапах, когда клиника определяется основным заболеванием.
Рентгенография брюшной полости позволяет определить наличие свободной жидкости, признаки паралитической непроходимости кишечника. Визуализируются тонкокишечные «арки» с уровнями жидкости, внутренние контуры кишечника нечеткие, утолщены складки слизистой. Ультразвуковое исследование также позволяет визуализировать свободную жидкость в брюшной полости, структурно-функциональные изменения кишечника.
Информативным методом диагностики является лапароскопия, дающая возможность осмотреть большую часть брюшной полости, оценить состояние висцеральной, париетальной брюшины, определить наличие экссудата и его характер.
Лечение асептического перитонита
Лечением асептического перитонита занимается не гастроэнтеролог, а абдоминальный хирург. Важнейшим фактором успешного лечения является раннее хирургическое вмешательство. Ввиду выраженной симптоматики заболевания распознавание его конкретной причины до операции зачастую не имеет смысла, поскольку лишь является тратой времени. Перед хирургическим вмешательством проводится короткая интенсивная подготовка. Производится коррекция декомпенсированных функций организма, восстановление объема циркулирующей крови. В ходе операции устанавливается причина перитонита, осуществляется удаление патологического содержимого из полости брюшины, ее санация, декомпрессия желудочно-кишечного тракта, создаются условия для возможности санации полости в послеоперационном периоде.
Санация брюшной полости в процессе операции проводится путем перитонеального лаважа. Промывания производятся теплыми растворами антисептиков до чистой воды, при этом удаляются напластовывания фибрина. Для лаважа могут быть использованы растворы антибиотиков, лизоцим, гепарин, применяется ультразвуковая обработка брюшной полости.
В послеоперационном периоде продолжается интенсивная терапия. Обязательным является назначение антибиотиков, иммуномодуляторов. Осуществляется инфузионная терапия с целью восстановления объема циркулирующей крови, коррекции электролитных нарушений, улучшения реологических свойств. Активная детоксикация достигается применением кровезаменителей, форсированного диуреза, гемосорбции, перитонеального диализа. Важный этап лечения – восстановление моторно-эвакуаторных функций кишечника. Также проводится поддержание жизненно важных функций организма.
Прогноз и профилактика асептического перитонита
Асептический перитонит является тяжелым заболеванием. Однако при полноценном комплексном лечении, своевременном хирургическом вмешательстве, устранении источника в большинстве случаев исход благоприятный, наступает выздоровление. Профилактика заключается в раннем адекватном лечении основного заболевания.
Использованные источники: www.krasotaimedicina.ru
Перитонит при остром панкреатите, симптомы, диагноз, лечение
Одним из тяжелых осложнений острого панкреатита является разлитой перфоративный перитонит.
Распространенность. Перитонит при остром панкреатите встречается в 1 % случаев заболевания и в 5 % среди поздних, постнекротических его осложнений.
Патогенез. При деструктивных формах острого панкреатита резко активируются протеолитические и липолитические ферменты поджелудочной железы, которые могут приводить к аутолизу ее и окружающих тканей и вызывать перфоративный перитонит с выходом активированных ферментов в брюшную полость.
Симптомы перитонита при остром панкреатите
Проявления острого панкреатита, осложненного перитонитом, характеризуются сильными болями в эпигастральной области и в левом подреберье. Боли носят опоясывающий характер с иррадиацией вверх. Отмечается обильная рвота, кожные покровы цианотичны, особенно в области живота. Пупок имеет желтовато-синеватую окраску. На коже лица и туловища обнаруживаются фиолетовые пятна (симптом Мондора). Определяется тахикардия и прогрессирующая гипотония. С развитием перитонита температура тела поднимается до 39-40°С. В стадии отека поджелудочной железы живот умеренно вздут, особенно в верхней части, за счет переполнения газами поперечноободочной кишки. С развитием некроза железы он вздувается. При пальпации живот ригидный и резко болезненный в эпигастральной области и левом подреберье. При гнойном панкреатите определяется высокий лейкоцитоз со значительным сдвигом лейкоцитарной формулы влево. Значительно повышен уровень диастазы в сыворотке крови и в моче. Нередко такие больные находятся в состоянии коллапса и шока. Наблюдается напряжение мышц передней брюшной стенки и положительный симптом Блюмберга. У большинства больных выражены явления интоксикации, у некоторых — тяжелый интоксикационный психоз.
Диагноз перитонита при остром панкреатите
Диагноз основывается на клинико-лабораторных данных и подтверждается обзорной рентгенографией или рентгеноскопией, которые позволяют обнаружить свободный газ в брюшной полости. Диагностическая лапароскопия позволяет выявить перитонеальный экссудат и провести его ферментологическое исследование.
Лечение перитонита при остром панкреатите
Лечение состоит в снятии болевого синдрома, активной инфузионной терапии, умеренном форсировании диуреза, включении локальной и чрезжелудочной гипотермии после предварительной паранефральной новокаиновой блокады. Если эффект от проводимой терапии отсутствует, прибегают к оперативному вмешательству — секвестрэктомии и дренированию сальниковой сумки.
Ред. проф. И.Н. Броновец
«Перитонит при остром панкреатите, симптомы, диагноз, лечение» статья из раздела Гастроэнтерология
Использованные источники: www.primamunc.ru
Перитонит поджелудочной железы при панкреатите и панкреонекрозе
Перитонит — воспаление брюшины – это острое состояние, в большинстве случаев требующее хирургического вмешательства, так как представляет собой опасность для жизни больного. Причины, по которым он возникает, различны. Это и бактериальное инфицирование, и факторы, не имеющие отношения к бактериям – влияние агрессивных веществ: желудочного сока, ферментов поджелудочной железы, желчи, мочи, крови.
В большинстве случаев воспаление брюшины развивается из-за деструкции органов, расположенных в брюшной полости – при остром панкреатите, аппендиците, непроходимости кишечника и др. В брюшную полость начинают поступать панкреатический сок, гной, кал, содержащие агрессивные ферменты и бактерии. Причиной перитонита поджелудочной железы могут быть и травмы живота, при которых повреждаются полые органы и их содержимое попадает в брюшную полость. Не часто, но случается, что воспаление брюшины возникает от распространения инфекции из других очагов в организме.
Разлитой перфоративный перитонит является осложнением острого панкреатита, он развивается в 1% всех случаев воспаления поджелудочной железы и в 5% поздних его осложнений.
Ферменты поджелудочной железы при остром панкреатите становятся очень активными и могут вызвать перитонит с выходом панкреатических соков в брюшную полость. Острый панкреатит, осложненный перитонитом, проявляется сильными опоясывающими болями в области желудка и левом подреберье, обильной рвотой, желтовато-синеватой окраской пупка, фиолетовыми пятнами на коже лица и тела (симптом Мондора), тахикардией и усиливающейся гипотонией. Температура тела возрастает до 39-40°С. За счет отечности поджелудочной железы и переполнения газами поперечноободочной кишки живот больного вздут. Больной обычно находится в состоянии шока или коллапса.
Перитонит может развиться и при панкреонекрозе – самом тяжелом осложнении острого панкреатита, при котором из-за самопереваривания отмирает часть поджелудочной железы или весь орган. Это чрезвычайно тяжелое состояние, угрожающее жизни больного. Происходит сильнейшая интоксикация организма с нарушением работы всех систем организма. Прогноз выздоровления при панкреонекрозе не утешительный – не смотря на современные методы лечения, от этого осложнения умирает 40-70% больных.
Вот почему лечение острого панкреатита — достаточно серьезная проблема. Люди с этим заболеванием должны лечиться в хирургических стационарах, где есть условия для экстренного оперативного вмешательства.
Использованные источники: zhkt.guru
загрузка…
Источник