Инсулина поджелудочной железе симптомы
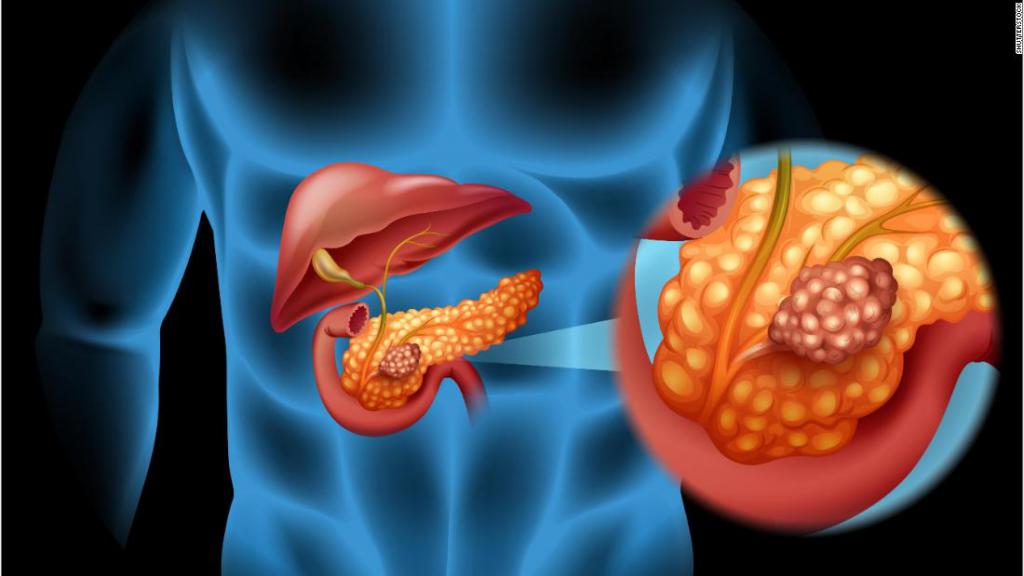
Инсулинома – это новообразование поджелудочной железы (ПЖ), которое растет из бета-клеток, островков Лангерганса. По характеру относится к эндокринным образованиям, то есть гормонально-активна. Отличается тем, что вырабатывает в повышенном неконтролируемом количестве инсулин, вызывая гиперинсулинизм и, как следствие, гипогликемию.
С этим связана вся симптоматика и ее название. Обычно она солидная, одиночная, но в 105 случаев может быть множественной. Ее гормональная активность автономна. В 85-90% случаев она является доброкачественной, и только в 10-15% — злокачественной. Может развиться в любом возрасте, даже у младенцев, но это редкость. Чаще возникает после 45 лет, у женщин в 4 раза чаще.
Инсулинома может расти в любой части ПЖ, но чаще в хвостовой ее части. В 1% случаев расположение эктопическое или экстрапанкреатическое — ворота селезенки, стенки желудка или ДПК, в печени.
Обычно размеры опухоли не превышают 2 см (при больших она злокачественна). Частота заболевания — 1 случай на млн. Такое редкое число становится причиной ошибочных диагнозов и неправильного лечения, а многие врачи за время своей практики так с ней и не сталкиваются.
Гормонально–активные опухоли
Все доброкачественные опухоли ПЖ встречаются редко — 1-3 случая / млн. Если у мужчин они составляют 3,5%, у женщин — до 16%. В большинстве своем они эндокринные. Размеры варьируются от 0,5 см до 15 см. Любые доброкачественные новообразования поджелудочной железы лечатся всегда только оперативным путем. По секреции гормонов, они делятся на типы:
- инсулинома — занимает 75%;
- ВИПома (чаще, в 70% случаев, встречается у женщин после 45) — вырабатывает вазоактивный интестинальный пептид;
- гастринома (больше поражает мужчин среднего возраста);
- глюкагонома — частота составляет 1 случай на 20 млн., чаще у женщин, в 80% она злокачественная.
Топография и анатомия поджелудочной железы
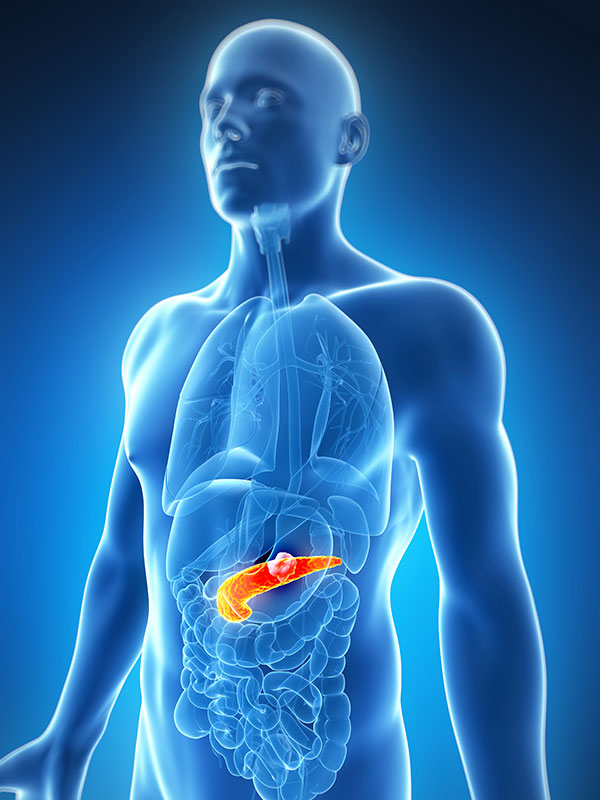
Поджелудочная — важнейший внутренний орган у человека. Является экзо- и эндокринной железой. Она вырабатывает ферменты для пищеварения (трипсин, химотрипсин, амилаза, липаза) и гормоны (глюкагон и инсулин) для углеводного обмена. Инсулин понижает глюкозу, а глюкагон, наоборот, повышает. Патологии ее нередки, поэтому иметь представление о ее расположении и симптомах стоит побольше.
Где находится поджелудочная железа и как лечить ее? Она дислоцируется в брюшной полости позади желудка, примыкает к нему и ДПК вплотную, на уровне 2 верхних поясничных позвонков.
ДПК огибает железу в виде подковы. Размеры взрослой железы до 20-25 см,вес – 70-80 г. Имеет головку, тело и хвост.
Головкой достает до желчного протока, хвост около селезенки уходит под левое подреберье. Если смотреть спереди, то проекция будет на 10-12 см выше пупка. Зачем это знать? Потому что боли при ее воспалении будут приходиться именно на эти зоны.
Болезни поджелудочной
Заболеваний у ПЖ достаточно много и лечение обычно консервативное. Но к опухолям это не относится. Здесь только радикальные меры. Как болит поджелудочная железа (симптомы)? При воспалительных процессах наиболее частые — боль и нарушение пищеварения. Половых различий нет. Боль характерна своим опоясывающим характером и локализуется в левом подреберье. Она может быть и не связана с приемом пищи, часто сопровождается тошнотой, иногда и рвотой кислым содержимым.
Аппетит всегда резко снижен или отсутствует, в животе урчание, вздутие, стул неустойчив. В кале нередко могут быть примеси жира или не переваренной пищи.
Также при острых воспалениях характерны признаки интоксикации в виде головной боли, тахикардии, слабости и потливости, может повышаться температура. Печень увеличена.
Как болит поджелудочная железа (симптомы) при хроническом панкреатите? Здесь боли меньшей интенсивности, но частые и связаны с погрешностями в питании. Опасность хронического панкреатита в том, что он может приводить к развитию опухолей в железе.
Этиология инсулином
Причины возникновения инсулиномы поджелудочной железы на сегодня точно неизвестны. Некоторые исследователи склонны предполагать влияние генетической предрасположенности.
Но зато известны факторы-провокаторы риска:
- сбои работы надпочечников и гипофиза;
- язва желудка или ДПК;
- повреждения ПЖ химические или механические;
- хронические патологии ЖКТ;
- истощение организма;
- нарушения в питании.
Патогенез гипогликемии при инсулиноме
Уже говорилось, что гиперинсулинизм при инсулиноме не контролируется. В норме падение глюкозы в крови ведет и к падению инсулина.
При инсулиноме этого не происходит. Каждый выброс порции инсулина вызывает состояние гипогликемии.
При этом наиболее чувствительными оказываются клетки головного мозга. Глюкоза для мозга — единственное питание и запасов углеводов у него нет. Поэтому при инсулиноме и развиваются, прежде всего, дистрофические изменения ЦНС.
Мозг не способен использовать для своей подпитки циркулирующие в крови свободные жирные кислоты. Гипогликемическое состояние подстегивает выброс в кровь гормонов контринсулярного направления (норадреналина, глюкагона, кортизола, СТГ). Они повышают активность симпатической нервной системы с избытком адреналина, т.е. адренергическую симптоматику. Это защитная реакция организма. Также запускается механизм восполнения глюкозы путем расщепления гликогена в печени (гликогенолиз), образование глюкозы из неуглеводных соединений (происходит также в печени — глюконеогенез), окислением жирных кислот крови и образованием ацетоновых тел (тоже в печени).
Во всех этих процессах участвуют уже указанные контринсулярные гормоны. Обмен веществ полностью нарушается в сторону ацидоза. Все это время здоровые клетки ПЖ так и продолжают свою работу – продукцию инсулина.
Особенности опухоли
Морфология опухоли, нужная для ее выявления: образование имеет вид плотного инкапсулированного узла, это не дает сразу выяснить степень ее доброкачественности. Цвет ее от розового до коричневого, при малигнизации она чаще кирпично-красного цвета. Размеры не превышают 5 см. При перерождении будут выявляться метастазы в лимфатических узлах, легких, узлах, печени, которые также гормонально-активны.
Классификация инсулином
Она нужна для выбора тактики лечения. Первое разделение – по степени злокачественности.
По степени распространения в паренхиме ПЖ — солитарные (единичные) и множественные. Солитарные более крупные и перерождаются редко; а множественные имеют вид гроздьев с маленькими плотными узелками и рано малигнизируют.
По месту расположения — в хвосте, теле или головке.
Клиника

В течении инсулиномы выделяют фазы приступов и межприступного периода. Симптомы инсулиномы поджелудочной железы в межприступном периоде абсолютно не специфичны и имеют чаще неврологический характер, что затрудняет диагностику.
В латентном периоде единственные признаки: повышенный аппетит, особенно тяга к сладкому, ожирение. Сладости больные должны носить с собой на случай развития гипогликемии.
Специфическими считаются следующие признаки и симптомы инсулиномы поджелудочной железы:
- плохое самочувствие и постоянная беспричинная слабость;
- бледность кожи;
- постоянный липкий холодный пот;
- тремор рук;
- тахикардия.
Гипогликемический синдром: приступ возникает чаще в утренние часы, перед пробуждением, натощак. Связан с ночным перерывом в еде. Сопровождается тремором рук, тахикардией, липким холодным потом, парестезиями, нарушениями поведения, зрительными галлюцинациями.
В тяжелых случаях появляются судороги и развивается кома. Такие больные как бы не могут проснуться: они долгое время дезориентированы в пространстве, делают какие-то движения и повторяют их, на простые вопросы отвечают односложно.
Все это признаки нарушенного сознания. Часто пациент похож на пьяного, может метаться и что-то выкрикивать, или же петь и танцевать, отвечать невпопад.
Типичны эпилептиформные припадки, они более длительные, сопровождаются гиперкинезами и указанной выше симптоматикой. Могут развиться сноподобные состояния, похожие на проявление эпилепсии: больной вполне внешне правильно едет в каком-либо направлении и потом не может объяснить, как и почему здесь оказался. Но характерных эпилептоидных личностных изменений здесь не бывает.
Из приступа больного можно вывести введением глюкозы. После приступа больной ничего не помнит, у него ретроградная амнезия.
В межприступном периоде имеются симптомы инсулиномы поджелудочной железы, которые возникают при хронической гипогликемии. Ее влияние на центральную и вегетативную нервные системы проявляется нарушениями работы черепных нервов – 7 и 9 пары – лицевой и языкоглоточный, по центральному типу. Из-за этого возникают асимметрия лица, сглаженность носогубных складок, опущение уголков рта, потеря мимики, слезотечение, нарушение вкуса, появление глоссалгии и болей в горле.
Появляются патологические рефлексы: Бабинского (стопный разгибательный рефлекс), Россолимо (сгибательный). Дополняются эти симптомы инсулиномы поджелудочной железы признаками поражения левого полушария мозга: замедляется мышление, снижается память и внимание, нередки провалы в памяти, снижена умственная трудоспособность, появляется апатия, теряются профессиональные навыки.
Причем, это так выражено, что больные не развиваются в профессиональном плане, работают не по специальности на простых работах. Даже если операция удаления инсулиномы прошла успешно, снижение уровня интеллекта и признаки энцефалопатии остаются. Они не уходят и прежний социальный статус не возвращается. У мужчин при частых приступах гипогликемии развивается импотенция.
Дополнительные симптомы инсулиномы у человека, которая малигнизировалась: больной становится кахектичным, у него болит живот и беспокоит понос. Неспецифическая симптоматика приводит к тому, что 75% больных инсулиномой безуспешно лечатся у невропатологов и психиатров. При этом в 35% случаев выставляется диагноз эпилепсии, опухоли мозга или нарушения мозгового кровообращения — в 15%, ВСД — в 11% и пр.
Диагностика инсулиномы
Необходим подробнейший анамнез: характерным для заболевания будет возникновение гипогликемии чаще утром натощак, после пропуска приема пищи, перед месячными или после физической работы.
Существует триада признаков Уиппла (патогномоничные признаки), которые позволяют подозревать наличие инсулиномы:
- приступы гипогликемии натощак;
- уровень глюкозы в крови в момент приступа ниже 2,7 ммоль/л;
- вывод больного из приступа после введения глюкозы.
Уровень инсулина в период приступа всегда повышен даже при самом низком уровне глюкозы. Значение для диагностики имеет и уровень С-пептида, он неадекватно высокий.
Из-за того, что инсулинома всегда очень маленькая, ультразвуковая диагностика инсулиномы поджелудочной железы и компьютерная томография оказываются малоинформативными.
На сегодняшний день эффективный метод диагностики — ангиография ПЖ. Связано это с тем, что инсулиномы и другие опухоли имеют богатую сеть сосудов.
Тогда же определяют и размер и локализацию инсулиномы. Также методом диагностики становится проведение инсулинпровокационного теста.
Для этого внутривенно вводится глюкоза, это поднимает эндогенный инсулин. При этом соотношение инсулина и глюкозы в норме меньше 0,4, при инсулиноме — у больного намного больше 0,4. При таком раскладе диагностика уточняется диагностической лапароскопией, интраоперационной ультрасонографией ПЖ.
Осложнения инсулиномы
Последствия инсулиномы поджелудочной железы могут касаться как ее доброкачественной опухоли, так и малигнизации. Само перерождение — уже осложнение, оно бывает в 10% случаев. Но даже если этого не происходит, отмечается:
- неврологическая симптоматика с нарушением работы лицевого и языкоглоточного нерва;
- ухудшение памяти, зрения, умственных способностей;
- у мужчин возможна импотенция;
- ожирение.
Состояния гипогликемии могут приводить к развитию комы, инфаркта миокарда.
Лечение инсулиномы

В большинстве случаев лечение инсулиномы поджелудочной железы — хирургическое. Это приводит к полному выздоровлению пациента в 80% случаев. В случае невозможности проведения операции применяют лечение препаратами, снижающими секрецию инсулина. Также важно дробное частое питание углеводного характера. Для профилактики приступов гипогликемии вводится глюкоза.
Радикальные меры

Хирургическое лечение предпочтительнее, ее виды: энуклеация (вылущивание опухоли), резекция ПЖ, панкреатодуоденальная резекция или тотальная панкреатэктомия, т.е. полное удаление. Вообще операции на поджелудочной железе всегда относятся к разряду сложных.
А вот может ли человек жить без поджелудочной железы после операции по ее удалению, спрогнозировать невозможно. Чем больше будет негативных факторов действовать на организм, тем больше будет процент осложнений. Объем операции зависит от локализации инсулиномы и ее размеров.
Уровень глюкозы определяют в динамике прямо во время операции. В 10% случаев операции дают осложнения: свищи и абсцессы брюшной полости, перитониты, панкреатиты, абсцессы, панкреонекроз (приводит к смерти). Операция не проводится, если сам больной этого не хочет или есть соматические патологии.
Может ли человек жить без поджелудочной железы? Конечно же, да! Но только при условии ведения здорового образа жизни и соблюдения всех рекомендаций врача.
Если опухоль носит злокачественный характер, дала множественные метастазы и стала неоперабельной, назначается химиотерапия. Ее проводят «Стрептозотоцином», «5-фторурацилом», «Доксорубицином» и др. Химиотерапия может помочь только в 60% случаев: такое количество объясняется хорошей чувствительностью к «Стрептозотоцину». В случаях нечувствительности опухоли к «Стрептозотоцину», его заменяют «Адриамицином».
Также при невозможности операции проводят профилактику гипогликемии. Для этого применяют гипергликемизирующие средства (адреналин, норадреналин, глюкагон, ГКС).
Для подавления выработки инсулина назначают «Диазоксид» («Прогликем», «Гиперстат») или «Октреотид (сандостатин). Они тяжесть приступов гипогликемии уменьшают. Но у группы ГКС есть побочные эффекты – для их положительного действия дозы нужны такие, что могут развиться нейроэндокринные расстройства по типу синдрома Кушинга.
Диета при инсулиноме
Рацион питания должен быть только щадящим. При инсулиноме пациенту нужно будет отказаться от употребления соленых, копченых, острых, жирных и жареных блюд, а также свести к минимуму газированные напитки и кофе.
Предпочтение все тем продуктам, которые содержат клетчатку. Простые (рафинированные) углеводы – полностью исключены. Это сахар, торты, пирожные, шоколад, а также продукты с высоким ГКИ: картофель, белый хлеб, сдоба, цельное молоко.
Усилен питьевой режим, нужно выпивать в день не менее 2-х литров чистой воды, но ни в коем случае не употреблять кофе и сладкую газировку.
Прогноз
При доброкачественных инсулиномах процент выздоровления в 80% случаев. В 3% случаев возможен рецидив. Летальность составляет 5-10%. При эктопических инсулиномах назначается только консервативное лечение.
При злокачественном новообразовании поджелудочной железы при малигнизации инсулином прогноз зависит от метастазов и локализации самой опухоли. Процент малигнизации составляет 10%. 2-х летняя выживаемость — около 60%. С момента диагностирования инсулиномы пациент ставится на пожизненный диспансерный учет у эндокринолога и невролога.
Источник
Продолжаем теоретически подковываться по теме гормонального баланса в организме. На очереди – знакомство с гормонами поджелудочной железы и их функциями в углеводном обмене и поддержании нормального уровня веса.
В организме за нормальное усвоение углеводов отвечают два гормона, вырабатываемые поджелудочной железой – глюкагон и инсулин. Глюкагон отвечает за высвобождение и уровень сахара в крови, а инсулин – за доставку этого сахара в клетки и распределение и хранение запасов углеводов.
ГОРМОНЫ ПОДЖЕЛУДКИ И ВЕС
Эти два гормона действуют в связке, четко распределяя свои обязанности: когда уровень сахара понижен, глюкакон подавляет чувств голода и выпускает часть сахара в кровь, накопленную в печени. Инсулин «перехватывает эстафетную палочку» и очищает кровь от сахара и поставляет его клеткам. Таким образом эта «команда» равномерно снабжает организм питанием и энергией и не допускает преобразование поступившей глюкозы в жир.
Для поддержания этого инсулино-глюкагонового баланса необходимо правильное питание, иначе наступит сбой, который приведет к неприятным последствиям для здоровья.
При постоянном превышении и преимущественно углеводной пище уровень сахара в крови будет высоким и печень направит его в жировые отложения, а нехватка глюкозы при белковой пище значительно ухудшит самочувствие и психоэмоциональное состояние.
ИНСУЛИН И ВЛИЯНИЕ НА ВЕС
Чтобы организм получал энергию из потребляемой пищи (глюкозы), поджелудочная железа вырабатывает инсулин постоянно. После каждого приема пищи и повышения уровня сахара в крови начинается секреция инсулина, который связывает глюкозу и поставляет ее в печень (где глюкоза резервируется в виде гликогена), в мышцы и в жировую ткань.
При нормальной выработке инсулина уровень сахара в крови также остается на оптимальном уровне. При повышенных физических нагрузках, когда требуется больше энергии, инсулин сначала расходует запасы гликогена в мышцах и печени, затем начинает брать энергию из жира.
Однако, если гликогена слишком много, а нагрузки мало – жир не сжигается, до него очередь просто не доходит.
Сбой в выработке инсулина называется инсулиновой резистентностью. Очень упрощенно это можно описать так: после повышения уровня сахара в крови (после еды), инсулин начинает выполнять свою основную работу – доносит глюкозу до клеток, «стучится» к ним в дверь, клетки «открывают» дверь, забирают глюкозу и используют ее в качестве энергии. При инсулинорезистентности клетки «не слышат» стук, они устойчивы к инсулину. Поджелудочная железа «понимает», что инсулина мало, надо «стучать громче», и вырабатывает еще большее количество инсулина.
Но постоянно работать на пределе она не может, и в какой-то момент она начинает вырабатывать меньше инсулина – уровень глюкозы в крови начинает расти и оставаться высоким. Начинает развиваться сахарный диабет и все его неприятные последствия.
В группе риска по развитию инсулинорезистентности:
- Люди с избыточным весом.
- Объем талии у мужчин более 96-102 см, у женщин — более 84-89 см.
- Люди старше 40 лет.
- У близких родственников есть сахарный диабет 2 типа, высокое кровяное давление или артеросклероз.
- В прошлом у женщины был гестационный сахарный диабет.
- Люди с высоким кровяным давлением, высоким уровнем триглицеридов в крови, низким уровнем холестерина ЛПВП, атеросклерозом (или другие составляющие метаболического синдрома).
- Синдром поликистозных яичников.
ПРИЗНАКИ ПОВЫШЕННОГО ИНСУЛИНА
Если уровень инсулина в крови постоянно повышен, то начинается процесс накапливания жировых отложений и торможение расщепления жира. Вы не сможете похудеть за счёт сжигания жира, так как в организме постоянно будут сжигаться только углеводы, которые поступили с пищей. До сжигания жира из запасных депо дело не дойдёт, так как уровень инсулина в крови не снижается на протяжении 8-12 часов. Вы становитесь углеводозависимым и присутствует постоянная тяга к сладкому.
Итак, обратите внимание на следующие признаки:
- Вам постоянно хочется есть, причем обильно и часто.
- У вас повышен аппетит.
- Вам постоянно хочется сладкого, особенно шоколада.
- Вы двигательно пассивны и мысль о спорте вызывает отторжение.
- У вас повышается давление.
КАК НОРМАЛИЗОВАТЬ УРОВЕНЬ ИНСУЛИНА ЕСТЕСТВЕННЫМ ПУТЕМ
- Начинать день с правильного завтрака.
- Для поддержания уровня глюкозы в течение дня питаться сложными углеводами.
- Есть больше продуктов, богатых клетчаткой (овощи, отруби, злаки).
- Не переедать, ввести дробное частое питание небольшими порциями (250-300 гр.)
- Отказаться от перекусов сладостями, шоколадом, булками, печеньем.
- Ввести регулярные умеренные физические нагрузки, например, прогулки пешком.
- Не наедаться перед сном, ужинать преимущественно белковыми продуктами.
- Исключить из рациона сахаросодержащие продукты.
Замечательным природным регулятором, способным мягко снижать выработку инсулина и снижать приступы голода, является авокадо.
ГОРМОН ГЛЮКАГОН И ВЛИЯНИЕ НА ВЕС
Глюкагон — еще один гормон поджелудочной железы, который в отличие от инсулина является полезным для похудения, поскольку повышает глюкозу в крови, снижает аппетит и вызывает расщепление жиров.
Также глюкагон резко повышает уровень глюкозы при выбрасывании адреналина, чтобы увеличить энергию организма, поддержать скелетные мышцы и увечить поступление к ним кислорода.
Норма глюкагона в крови у взрослых колеблется в пределах 20–100 пг/мл. Отклонение от нормы говорит возможных заболеваниях поджелудочной железы, печени, почек, а также сильной стрессовой ситуации для организма при физическом или психоэмоциональном напряжении.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА ВЫРАБОТКУ ГЛЮКАГОНА
- Снижение концентрации глюкозы в крови.
- Повышение количества аминокислот, в частности аланина и аргинина.
- Интенсивные тренировки (чем выше нагрузка, тем больше уровень гормона).
Чтобы повысить уровень глюкагона, нужно отказаться от дробного питания, при котором его выработка тормозится и он перестает участвовать в сжигании жиров.
При более длительных перерывах между приемами пищи (например, трехразовом питании без сильного голодания) этот гормон может расщепить большое количество жировых запасов.
Также повысить уровень глюкагона можно регулярными занятиями спортом – гормон начинает вырабатываться после получаса активной физической нагрузки.
При необходимости снижать вес или при трудностях с достижением желаемого веса – обратите внимание на эти важные гормоны.
← ПОНРАВИЛАСЬ СТАТЬЯ? НАЖМИТЕ ЛАЙК ← ←
Источник


