Инвазия при раке поджелудочной железы
Вам поставили диагноз: рак поджелудочной железы?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать».
Очень часто пациенты чувствуют себя безгранично одинокими вначале пути. Но вы должны понимать — вы не одни. Мы поможем вам справиться с болезнью и будем идти с Вами рука об руку через все этапы вашего лечения.
Рак поджелудочной железы прогрессирует среди онкологических заболеван6ий. В 2017 году было выявлено 18774 новых случаев данного заболеваний у мужчин и у женщин в Российской Федерации. Смертность от этого заболевания также остаётся очень высокой. В 2017 году от этой локализации умерло 8985 женщин, 9035 мужчин.
Предлагаем Вашему вниманию краткий, но очень подробный обзор рака поджелудочной железы.
Его подготовили высоко квалифицированные специалисты Абдоминального отделения МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Эпидемиология, классификация
В мире ежегодно диагностируется около 170-190 тысяч случаев первичного рака поджелудочной железы. В 2012г. заболевание было выявлено у 44тыс. жителей США и 37тыс. пациентов от него погибли. В Российской Федерации ежегодно выявляется около 13 тыс. больных раком поджелудочной железы. Средний возраст больных в 2012г. составил 67,5 лет. В структуре онкологической заболеваемости рак поджелудочной железы составляет 2,7% у женщин и 3,2% у мужчин, однако находится на 4 месте среди причин летальности от злокачественных новообразований. В стандартизированных показателях заболеваемость раком поджелудочной железы в России соответствует заболеваемости в других Европейских странах, она составляет 8,6 на 100 000 населения (у мужчин -9,7, у женщин 7,7). Сложности лечебного подхода во многом обусловлены тем, что на долю ранних форм приходится всего лишь 3,8% случаев, что определяет тот факт, что резектабельность, составляющая в 1960-80гг. 15-16%, практически не изменилась по сей день, несмотря на возросшую агрессивность хирургической тактики и успехи в анестезиологи и реаниматологии.

TNM классификация злокачественных опухолей поджелудочной железы
| TX | Первичная опухоль не может быть определена |
| T0 | Отсутствие данных о первичной опухоли |
| Tis | Карцинома in situ (Tis также включает панкреатическую интра- эпителиальную неоплазию III) |
| Т1 | Опухоль не более 2 см в наибольшем измерении в пределах поджелудочной железы |
| Т2 | Опухоль более 2 см в наибольшем измерении в пределах поджелудочной железы |
| Т3 | Опухоль распространяется за пределы поджелудочной железы, но не поражает чревный ствол или верхнюю брыжеечную артерию |
| Т4 | Опухоль прорастает в чревный ствол или верхнюю брыжеечную артерию |
| N | Регионарные лимфатические узлы |
| Nx | Регионарные лимфатические узлы не могут быть оценены N0— Нет метастазов в региональных лимфатических узлах |
| N1 | Есть метастазы в регионарных лимфатических узлах |
| M | Отдаленные метастазы |
| М0 | нет отдаленных метастазов |
| М1 | есть отдаленные метастазы |
| pN0 | При регионарной лимфаденэктомии гистологическое исследование должно включать не менее 10 лимфатических узлов |
Если в лимфатических узлах метастазы не выявлены, но исследовано меньшее количество узлов, то классифицируют как pN0
Стадии
| Стадия 0 | Tis | N0 | M0 |
| Стадия IA | T1 | N0 | M0 |
| Стадия IB | T2 | N0 | M0 |
| Стадия IIA | T3 | N0 | M0 |
| Стадия IIB | T1,T2,T3 | N1 | M0 |
| Стадия III | T4 | Любая N | M0 |
| Стадия IV | Любая T | Любая N | M1 |
Гистологические формы опухоли:
1. аденокарцинома поджелудочной железы;
2. плоскоклеточная опухоль;
3. цистаденокарциноматозный рак;
4. ацинарно-клеточная опухоль;
5. недифференцированный рак.
Клиника
К факторам риска развития рака поджелудочной железы в первую очередь относится курение, образ питания, хронический панкреатит и наследственно-генетические факторы. В 1994г. были опубликованы результаты исследования Doll R., в котором приняли участие 34 тыс. английских врачей, выкуривающих 25 сигарет в день. 40-летнее исследование показало 3-х кратное повышение заболеваемости раком поджелудочной железы по сравнению с некурящими коллегами. Японское исследование(Y.Manabe,T.Tobe) показало значительный рост заболеваемости раком поджелудочной железы в послевоенный период( после 1945г.). авторы связывают данный феномен с переходом с «японского(сельского)» типа питания на «западный(городской)», т.е. избыточное потребление животного жира, яиц, сахара, долгохранящихся консервированных продуктов.
Достоверных исследований о влиянии алкоголя, как фактора риска развития рака поджелудочной железы нет, но отрицать его роль в патогенезе острого и хронического панкреатита невозможно, а то, что последний приводит к атипичной протоковой гиперплазии, тяжелой дисплазии в настоящее время считается доказанным. Изучение наследственно- генетических факторов – снижение содержания генов супрессии опухоли р16 и р53, выявляемые у 70-80% больных раком поджелудочной железы, а также наследственная мутация р16, которая в 20-40 раз повышает риск заболевания подтверждает практическую значимость этих исследований, позволяющих по-новому взглянуть на патогенез этой агрессивной опухоли.
Достаточно условно анатомически поджелудочная железа состоит из трех отделов: головка с крючковидным отростком, тело и хвост. Функционально – это две отдельные железы: одна выполняет экзокринную функцию, участвуя в процессе пищеварения, в основном проксимальные отделы; и эндокринная, отвечающая за синтез инсулина, преимущественно дистальные обьединенные общей кровеносной и протоковой системой. Чаще всего опухоль локализуется в головке поджелудочной железы от 63 до 87%, реже в дистальной части 13-31%. Тотальное поражение органа встречается достаточно редко- не более 6%. Протоковая аденокарцинома составляет до 85% всех первичных опухолей поджелудочной железы.
Симптомы рака поджелудочной железы можно разделить на характерные для любого злокачественного процесса, а также связанные с локализацией опухоли. К первым, так называемым «малым признакам», относятся общая слабость, недомогание, трудно объяснимая потеря массы тела, анемия, снижение трудоспособности. Специфическими для рака поджелудочной железы являются боли в верхней половине живота-эпигастрии, левом подреберье. При локализации в хвосте ведущим симптомом и единственным может быть боль в пояснице, имитирующая остеохондроз. По мере роста опухоли присоединяется нарушение эвакуации пищи- тошнота, рвота, чувство тяжести в эпигастрии. Характерными для снижения функционального состояния органа являются диспепсические расстройства – понос, стеаторея, вследствие непереваривания жиров, нарушение толерантности к глюкозе. Ведущим симптомом при локализации процесса в головке поджелудочной железы является механическая желтуха, имеющая место у 60-75% больных с резектабельными опухолями и манифестирующая в 100% наблюдений. При раке головки поджелудочной железы билирубинемия не является ранним проявлением болезни, в отличие от опухоли большого дуоденального сосочка или терминального отдела холедоха. Она проявляется уже при прорастании интрамурального отдела общего желчного протока. В этом случае на первый план выходит уже не начало противоопухолевого лечения, а устранение билиарной гипертензии.
Диагностика и дифференциальная диагностика
Метастазирование рака поджелудочной железы происходит характерным для большинства опухолей желудочно-кишечного тракта путем: лимфогенным и гематогенным, в подавляющем большинстве в печень. При дистальных опухолях чаще происходит распространение опухолевых клеток по брюшине – перитонеальная диссеминация, которая в 70-80% случаев является причиной неоперабельности процесса. Но специфическим фактором, определяющим агрессивное течение рака поджелудочной железы, и во многом ограничивающее возможность выполнения радикальной (R0) резекции является периневральная инвазия опухоли. Причем не только экcтрапанкреатическая, но и непосредственно через нервные волокна по ходу верхней брыжеечной артерии в мезентериальное и чревное нервные сплетения.
Основными задачами неинвазивных методов диагностики в хирургической панкреатологии являются:
1. Оценка первичного очага: локализация, размеры, инвазия в окружающие структуры и магистральные сосуды.
2. Оценка статуса регионарных лимфоузлов
3. Выявление отдаленных метастазов
4. Морфологическая верификация
5. Выявление послеоперационных осложнений и их устранение.
Основным методом определения резектабельности и операбельности у больных раком поджелудочной железы является спиральная компьютерная томография с обязательным болюсным контрастированием. Общая точность в отношении выявления метастазов составляет около 88%, сосудистой инвазии 83%, местной распространенности 74% и поражения лимфоузлов 65%.
Эндосонография обладает наибольшими возможностями в отношении поражения регионарных лимфоузлов 65% и, конечно же, верификации процесса.
Трансабдоминальное ультразвуковое исследование незаменимо как скрининг, как метод интраоперационной диагностики.
Лечение и прогноз
Единственным методом, позволяющим надеяться на исцеление больного является радикальное хирургическое вмешательство. При опухолях хвоста и тела поджелудочной железы это варианты дистальной резекции, в зависимости от объёма удаляемой паренхимы-от 30% при удалении хвоста до дистальной субтотальной резекции по левому краю передней верхней панкреатодуоденальной артерии – 70-95% паренхимы. Однако следует подчеркнуть, что резектабельность дистальных опухолей крайне низка и не превышает 10%. Основным методом хирургического лечения проксимальных опухолей является панкреато-дуоденальная резекция в стандартном варианте (операция Whipple) или с сохранением привратника (операция Traverso). По объёму резекции железы, окружающих тканей и групп лимфоузлов выделяют стандартные, радикальные и расширенные панкреато-дуоденальные резекции. Ключевыми моментами хирургии на современном этапе являются онкологическая обоснованность расширенной лимфаденэктомии, сосудистой пластики, нейродиссекции.
Радикальность операции оценивается по статусу R.
Панкреатодуоденальная резекция
Это одна из самых сложных операций в абдоминальной онкологии. Однако значительное количество послеоперационных осложнений, которые являются ее «визитной карточкой» удается устранить консервативными и малоинвазивными методами, не прибегая к повторным оперативным вмещательствам, о чем свидетельствуют приемлемые показатели госпитальной летальности. По нашим данным (данные Московского научно-исследовательского онкологгического института им. П.А.Герцена) общее количество осложнений составило 66,5% при летальности 2,5%. Достоверными факторами, влияющими на выживаемость больных после панкреатодуоденальной резекции являются радикальность операции, стадия заболевания – поражение лимфоузлов, наличие или отсутствие периневральной инвазии. При сравнении медианы выживаемости при R0 резекции и R1, отмечается достоверное увеличение ее на 6-8 месяцев в случае радикальной операции.
Химиотерапия и лучевое воздействие
Применяются, в основном, в качестве адьювантного (послеоперационного) лечения. Интраоперационная лучевая терапия обуславливает улучшение локального контроля и общей выживаемости у пациентов с низкой тенденцией к системному распространению болезни.
Симптоматические вмешательства представлены, в основном, вариантами стентирования при механической желтухе, или опухолевом стенозе 12-ти перстной кишки и выполняются эндоскопически. Прогноз при раке поджелудочной железы, в целом, неблагоприятный. Пятилетняя выживаемость в крупных специализированных центрах не превышает 5-10%. Тем не менее продолжается совершенствование хирургических методов, таких как бесконтактная мобилизация, мезопанкреатэктомия, разработка вариантов неоадювантной (предоперационной) химиотерапии при резектабельном раке поджелудочной железы.
HIFU-терапия
В последнее десятилетие появился неинвазивный высокотехнологичный метод лечение рака поджелудочной железы – HIFU-терапия. Метод основан на воздействии высокоинтенсивным, фокусированным ультразвуком на клетки опухоли, которые под воздействием термической и механической энергии, создаваемой в точке фокуса свариваются в течение нескольких секунд. Это метод локального воздействия. Метод полностью не инвазивен, т.е. не требует разрезов, проколов, не имеет рисков кровотечений, нагноения раны, перфорации полого органа. HIFU –обычно проводится в комбинации с химиотерапией, но может проводится изолированно. Первичные результаты по выживаемости даже неоперабельных больных III-IV стадией рака поджелудочной железы вдохновляют. Удается продлить жизнь человеку в два – три раза. Лечение хорошо переносится и может проводится у пациентов с тяжелыми сопутствующими заболеваниями, которые не в состоянии перенести наркоз. Навигация в аппарате HIFU – терапии ультразвуковая, поэтому прежде, чем проходить консультацию по поводу HIFU-терапии, необходимо убедиться, что опухоль визуализируется при УЗИ.
Диспансерное наблюдение
Проводится в стандартном для злокачественных новообразований режиме один раз в квартал в течение первых 2-х лет и направлено на раннее выявление прогрессирования, особенно у больных, не получающих адъювантное лечение. Эффективность панкреатодуоденальной резекции необходимо оценивать не только частотой послеоперационных осложнений и показателями выживаемости, но и возможностью восстановления утраченных функций поджелудочной железы и качеством жизни оперированных людей, поэтому оно должно проводиться в тесном контакте с гастроэнтерологом.
Филиалы и отделения Центра, в которых лечат рак поджелудочной железы
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов. Однако надо помнить, что тактику лечения определяет консилиум врачей.
Рак поджелудочной железы можно лечить:
В Абдоминальном отделении МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделения – д.м.н. Дмитрий Владимирович Сидоров.
Контакты: (495) 150 11 22
В Центре HIFU-терапии
Заведующая Центром HIFU-терапии в МНИОИ имени П.А. Герцена — д.м.н. Хитрова Алла Николаевна.
Контакты: (495) 150 11 22
В Отделении лучевого и хирургического лечения заболеваний абдоминальной области МРНЦ имени А.Ф. Цыба — филиала ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделением — к.м.н. Леонид Олегович Петров
Контакты: (484) 399-30-08
Источник
КАК ДИАГНОСТИРОВАТЬ РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа — очень важный орган, вырабатывающий нужный для пищеварения панкреатический сок, а также принимающий участие в выработке гормонов, в том числе инсулина. Опухолевые заболевания железы встречаются часто. К их особенностям следует отнести то, что ранние симптомы рака поджелудочной железы как таковые отсутствуют. На ранней стадии новообразования панкреато-дуоденальной зоны не проявляются какой-либо симптоматикой, из-за чего поздно диагностируются. Так, пациент длительное время может не подозревать об онкологическом заболевании. Симптомы появляются только при прорастании опухоли в соседние органы, при увеличении ее размеров (например, когда она сдавливает Фатеров сосочек, в который открываются желчные протоки). При таком варианте течения болезни появляется механическая желтуха. Это заставляет пациента идти на диагностическое исследование (КТ, МРТ, УЗИ), при котором и выявляется онкологический процесс. В остальных случаях новообразование может быть случайной находкой при исследованиях, выполненных по каким-то другим причинам. Чаще опухоль обнаруживается случайно при выполнении профилактического УЗИ.
КАК ПРОВЕРИТЬ ПОДЖЕЛУДОЧНУЮ ЖЕЛЕЗУ НА РАК
Сегодня существует несколько методов точной диагностики этой онкологии, как рентгеновских, так и не рентгеновских. В этой статье мы подробно рассмотрим, как выглядит рак поджелудочной на различных снимках, как его найти с помощью каждого из этих методов. Также мы приведем диагностические признаки рака поджелудочной железы, а также рассмотрим клинические примеры, иллюстрирующие это опасное заболевание.
Сегодня учеными доказано, что наиболее информативный способ проверить поджелудочную железу на рак, как можно раньше выявить онкопатологию – это магнитно-резонансная томография (МРТ). Это исследование позволяет хорошо визуализировать опухоль, определить ее структуру и строение, разграничить мягкотканый и кистозный компонент, выявить прорастание в парапанкреатическую клетчатку (то есть клетчатку, окружающую железу, от латинского слова «pancreas»), в соседние органы (в селезенку, в почечные фасции, в двенадцатиперстную кишку, в другие отделы кишечника, в сальник). При этом необходимо учитывать тот факт, что МРТ обязательно нужно выполнять на высокопольном аппарате (с напряженностью поля не <1,5 тесла), ведь только такой аппарат обеспечивает нужное качество диагностических изображений. При необходимости исследование дополняется введением контрастного вещества. Кроме того, следует иметь в виду, что анализ снимков должен проводиться опытным рентгенологом, имеющим хороший опыт в диагностике патологии панкреатодуоденальной зоны. Чтобы избежать диагностической ошибки, можно выполнить повторный анализ снимков МРТ и получить Второе мнение опытного специалиста (об этом внизу статьи).
Также образование в поджелудочной железе можно выявить посредством УЗИ. Это простой и доступный метод, при котором оценивается изменение структуры органа, изменение размеров (утолщение), наличие кистозного (жидкостного) компонента, степень расширения панкреатического протока, признаки прорастания (инвазии) рака в соседние ткани. Недотстатком УЗИ является низкое тканевое разрешение, и в сомнительных случаях назначаются томографические методы — компьютерная томография и МРТ.
Заподозрить объемное образование pancreas можно и при ФГДС (фиброгастродуоденоскопии) – исследовании органов системы пищеварения при помощи гибкого оптоволоконного зонда. При этом врач-эндоскопист может отметить деформацию (стойкую, непреходящую) двенадцатиперстной кишки и заподозрить какой-либо объемный процесс в панкреатодуоденальной зоне. При наличии такого подозрения обязательно назначается компьютерная или магнитно-резонансная томография.
КТ ДИАГНОСТИКА РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Наибольшее распространение из рентгеновских методов визуализации панкреатических объемных процессов получила компьютерная томография. Исследование может быть как нативным (без контраста), так и с контрастом. Контрастирование при КТ помогает лучше дифференцировать нормальную и опухолевую ткань, а также четко выявить патологию сосудов, окружающих железу. Кроме того, делать контрастное усиление при КТ обязательно, если врач хочет исключить распространение процесса на печень (метастазы в печени) или окружающие лимфатические узлы.
ПРИЗНАКИ НОВООБРАЗОВАНИЯ (РАКА) ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, ВЫЯВЛЯЕМЫЕ ПРИ КТ
1) Локальное утолщение (хвост, тело и головка утолщены равномерно). Утолщение также может быть диффузным (затрагивать все отделы) – в этом случае принято говорить о «псевдотуморозном панкреатите», а не о раке. Иногда различить эти два состояния по КТ или МРТ бывает сложно, и нужна консультация опытного лучевого диагноста. При локальном утолщении размер пораженного участка измеряется обычно на аксиальных срезах и оценивается по системе TNM (T – лат., «tumor» — опухоль, N – «nodus» — лимфатический узел, M – «мetastasis» — наличие метастазов в отдаленные органы, чаще всего печень).
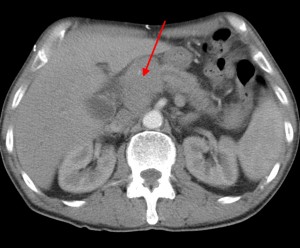
На изображениях: локальное утолщение головки pancreas за счет мягкотканого (солидного) новообразования, практически не накапливающего контраст (красная стрелка). Желтой стрелкой выделен расширенный Вирсунгов проток.
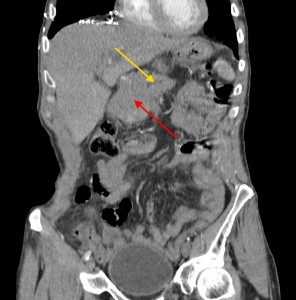
Хвост pancreas резко утолщен (желтая стрелка), структура его нарушена: видны множественные плохо контрастируемые участки (некроза и распада). Кроме того, имеет место асцит (жидкость в полости живота). Красной звездочкой выделен метастаз в паранефральную клетчатку (забрюшинно).
Тот же пациент. При анализе остальных сканов становится ясно, что объемный процесс не ограничивается только хвостом, а распространяется также на тело и головку. Прогноз здесь неблагоприятный, продолжительность жизни при такой распространенности онкопроцесса обычно невелика. На фото в верхнем ряду видно мягкотканое образование с очагом распада в центре, на изображениях в нижнем ряду (слева) – патологически измененные регионарные лимфатические узлы – в воротах печени, а также в клетчатке вблизи аорты и забрюшинно, в клетчатке вблизи ворот левой почки. Красной стрелкой выделен также большой солидно-кистозный участок в печени (метастатической природы). Зелеными стрелками – жидкость в брюшной полости.
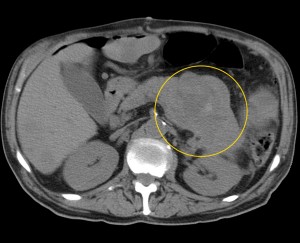
2) Наличие образования, имеющего неоднородную структуру, с неровными краями (бугристыми). При компьютерной томографии можно оценить его структуру, определить преобладающий компонент (солидный, мягкотканый; либо жидкостной, кистозный), наличие участков некроза, гнойного расплавления, кальцинатов, кровоизлияний и т. д.
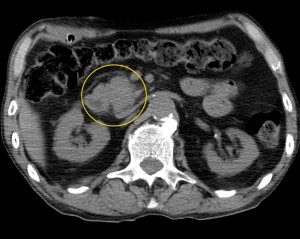
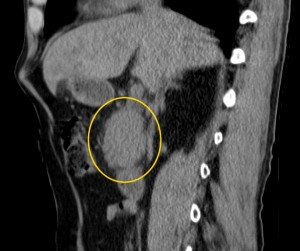
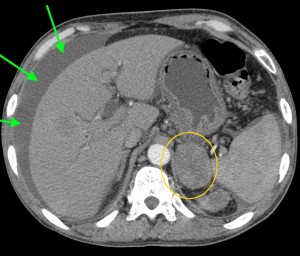
Как выглядит рак поджелудочной железы. Фото (КТ). В желтом круге выявлена патологическая ткань в области головки (с неровными краями, расположенного вблизи стенки двенадцатиперстной кишки).
3) Повышение плотности парапанкреатической клетчатки. «Мутность» клетчатки может свидетельствовать о ее опухолевой инфильтрации или (и) о присоединившейся инфекции, или об аутолизисе (самопереваривании) высвобожденными ферментами (в результате разрушения панкреатической ткани) и развитии панкреатита.
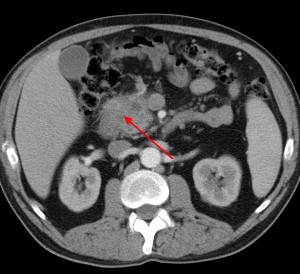
Обратите внимание: вблизи панкреатической головки клетчатка теряет свою обычную структуру, плотность ее выше, края головки смазанные, нечеткие. Все это признаки инфильтрации клетчатки раковыми клетками (контактное метастазирование) либо признаки панкреатита (вторичного).
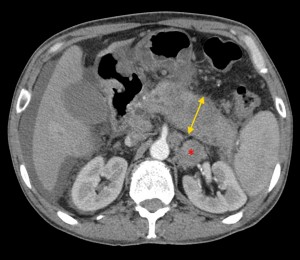
4) Расширение панкреатического (Вирсунгова) протока выше места поражения. Рак головки вызывает расширение панкреатического протока в области тела и хвоста (в норме он имеет ширину 1-2 мм, при опухолевых поражениях может расширяться до 0,5 см и более).
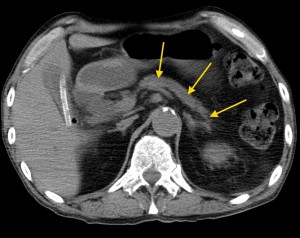
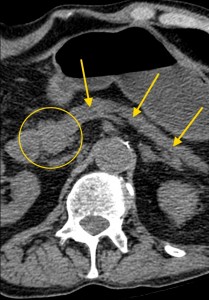
На изображениях: опухоль головки железы (в желтом круге), желтыми стрелками отмечен расширенный панкреатический (Вирсунгов) проток в результате нарушения оттока секрета. Нативная (без контраста) компьютерная томография.
5) Неравномерное накопление контрастированной крови опухолью (оно имеет меньшую плотность в сравнении с неизмененной тканью). Солидный (мягкотканный) компонент накапливает контраст, участки некроза и кистовидной перестройки его не накапливают, т. к. не имеют в своей структуре кровеносных сосудов, и остаются гиподенсными (низкой плотности).
6) Прорастание новообразования в ближайшие органы (в селезенку, в двенадцатиперстную кишку, в верхнюю полую вену, в воротную вену, в селезеночную вену, в hepar, в сальник, в фасцию Героты, отделяющую забрюшинное пространство от брюшной полости) являются крайне неблагоприятными признаками – маркерами неоперабельности новообразования (T4 по TNM).
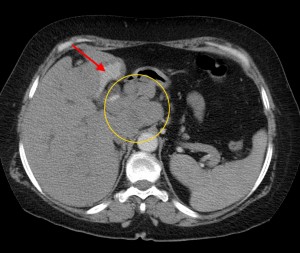
В данном случае при опухоли головки поджелудочной железы операция не показана, т. к. имеет место прорастание кровеносного сосуда и возникновение кровоизлияния в печеночную паренхиму (гематома выделена красной стрелкой), объемное образование – желтым кружком. По классификации TNM рак поджелудочной железы соответствует T4 (опухоль любого размера с прорастанием в окружающие ткани, в т. ч. в сосуды).
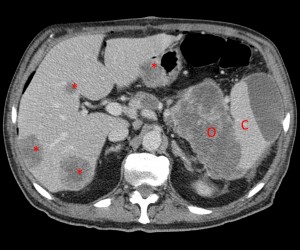
Объемное образование хвоста железы, прорастающее в селезенку (неоперабельное, TNM T4), слева – до контрастирования, справа – после введения контраста. Выявлен крупный кистозный очаг (О) в области хвоста (и также частично в области тела), с преобладающим жидкостным компонентом, с множественными зонами некроза, вплотную прилежащий к селезенке (С), прилежащий также к передней почечной фасции слева. Красными звездочками маркированы метастазы (отдаленные).
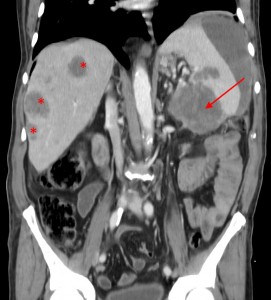
Тот же пациент. КТ-изображения, реформатированные во фронтальной плоскости, позволяют оценить распространенность поражения. Хорошо виден объемный процесс с прорастанием в селезенку, видна также жидкость по краю селезенки. Гиподенсные вторичные очаги в ткани печени.
7) Наличие измененных и увеличенных лимфатических узлов в парапанкератической клетчатке, в парааортальной клетчатке, в воротах печени и (или) селезенки говорит о лимфогенном метастазировании новообразования, позволяет выставить N1 по системе TNM (N – лат. «nodus», лимфатический узел). TNM N1 означает поражение регионарных (расположенных вблизи органа) лимфоузлов и является неблагоприятным признаком, однако не исключает оперативное вмешательство.
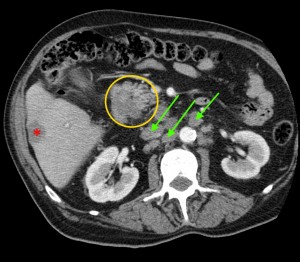
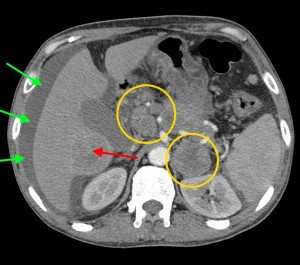
Опухоль головки (в желтом круге) с метастазами в лимфатические узлы вблизи ворот печени, а также в парааортальные лимфоузлы (зеленые стрелки). Показаны изображения КТ с контрастированием (артериально-паренхиматозная фаза контрастирования). По классификации TNM новообразование относится к стадии N1M1 – наличие увеличенных регионарных узлов с патологически измененной структурой и отдаленных вторичных очагов.
8) Наличие метастазов в печень. Новообразование может метастазировать не только лимфогенным путем, но и гематогенным. Орган, который поражается первым – печень, при этом отсев опухолевых клеток происходит по системе воротной вены. Обнаружение метастазов в отдаленные органы при раке поджелудочной железы является неблагоприятным симптомом (по системе TNM выставляется M1 – «выявлены отдаленные метастазы»). Если при опухоли поджелудочной железы нашли отдаленные метастазы, операция не показана. Существуют, однако, современные способы лечения метастазов печени (химиоэмболизация, ультразвуковая аблация и т.п.), проводимые в передовых онкологических стационарах.
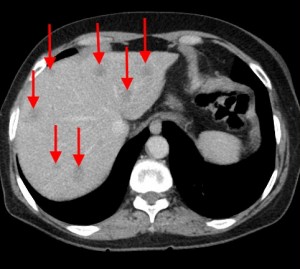
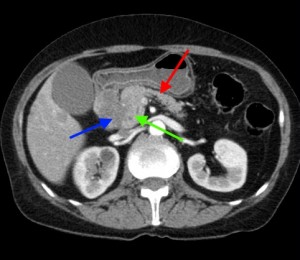
Компьютерная томография с контрастом. Стадия процесса M1 по классификации TNM (с наличием симптомов желтухи — за счет сдавления холедоха — и отдаленных метастазов). Слева красными стрелками выделены множественные гиподенсные (низкой плотности), слабо накапливающие контрастное вещество участки (1-3 см в диаметре), округлой формы, диффузно распределенные по всей площади среза. Справа под синей стрелкой – часть объемного процесса, не накапливающая контраст (которая содержит малое количество артериальных сосудов), под зеленой стрелкой мягкотканая часть образования, а под красной стрелкой – неизмененная часть органа (тело и хвост).
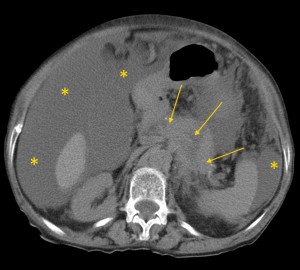
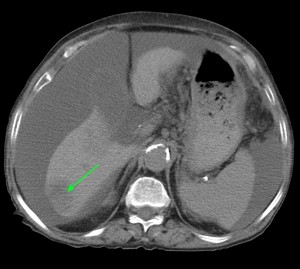
Рак хвоста поджелудочной железы. Симптомы КТ. Желтыми стрелками указано образование, имеющее неоднородную структуру, с множественными гиподенсными участками некроза и распада. Имеет место осложнение — массивный асцит, т.е. скопление жидкости в брюшной полости (жидкость помечена желтыми звездочками). Зеленой стрелкой выделен отдаленный метастаз.
ВТОРОЕ МНЕНИЕ ПРИ РАКЕ
Без сомнения, опухоль поджелудочной железы — опасный диагноз, который в ряде случаев имеет неблагоприятный прогноз. Выживаемость пациента, прогнозы по сроку жизни, успешность того или иного метода лечения, выбор хирургической тактики строго зависят от стадии опухолевого процесса. Поэтому важнейшим условием успешного лечения является не только своевременное выявление онкопатологии, но и точное ее стадирование по шкале TNM. В частности, онкологам очень важно знать, есть ли прорастание образования в окружающие органы и клетчатку, поражение сосудов, метастазирование в лимфатические узлы и печень. Поэтому необходимо не просто пройти современное диагностическое обследование, такое как КТ или МРТ, но и правильно проанализировать снимки, с целью выявления или исключения всех вышеперечисленных признаков.
Чтобы быть уверенным в достоверности диагностики, сегодня можно заказать пересмотр результатов КТ и МРТ у специалистов по лучевой диагностике онкологических заболеваний. Такой экспертный анализ проводится в учреждениях, которые специализируются на онкологической и хирургической патологии. Это позволяет повысить точность диагностики и описать заболевание по современным стандартам. Полученное в результате экспертное заключение является точным ориентиром для лечащих врачей — хирургов-онкологов.
Получить Второе мнение по КТ поджелудочной железы можно в системе Национальной телерадиологической сети (НТРС). В эту службу стекаются сложные и спорные диагностические случаи из всех росиийских регионов. Специалисты московского Института хирургии им. Вишневского и других профильных центров проведут удаленный пересмотр вашего КТ или МРТ. Достаточно загрузить снимки КТ или МРТ с диска на сайте НТРС, и получить в течение суток квалифицированное заключение с подписью врача.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник

