Эхографическая картина поджелудочной железы
Когда в поджелудочной железе начинаются патологические процессы, её ткани претерпевают изменения. Они видны врачу во время обследования пациента и являются важным диагностическим критерием.
Что такое диффузные изменения
Диффузные изменения — это процесс взаимопроникновения разных типов клеток в одной ткани, при перемешивании здоровых и патологических участков. При этом, если в процесс вовлечена не вся паренхима, он будет называться очаговыми, а не диффузным.
Поджелудочная железа напрямую влияет на процесс пищеварения. В ней выделяют три основные части – головку, тело и хвост. Клетки, из которых она состоит, свойственны только этому органу и имеют определённую структуру. По разным причинам, в том числе с возрастными изменениями, может начаться процесс отмирания тканей, а на их месте происходит жировая инфильтрация или образование соединительного слоя.
Из-за структурных особенностей разного типа клеток при ультразвуковом исследовании получается картинка смешанной эхогенности и это притом, что общие размеры поджелудочной железы не нарушены. К таким патологическим преобразованиям приводят заболевания гепатобилиарной системы, эндокринные сбои, недостаточность кровоснабжения.
Опасность перерождения клеток состоит в том, что процесс затрагивает железистую часть, которая выполняет главные функции органа. Таким образом, диффузные изменения – не диагноз, а проявление патологии, которую можно увидеть по результатам ультразвукового обследования.
Видео: Узи поджелудочной железы
Незначительные изменения
Когда степень преобразования тканей выражена не сильно, симптомы отсутствуют, а дисфункция органа не проявляется. К такому состоянию могут привести:
- Неправильное питание.
- Недавнее воспалительное заболевание.
- Повышение или понижение секреторной функции, которые провоцируют стрессовые ситуации и депрессии.
- Некоторые лекарственные препараты.
Часто это временные изменения, которые не являются поводом для беспокойства и не влекут за собой последствий.
Умеренные диффузные изменения
При средней выраженности изменений в паренхиме симптомы могут также отсутствовать. Однако при ультразвуковом исследовании дополнительно обнаруживается отёчность, которая свидетельствует о более серьёзных причинах патологии. Подобное состояние могут вызвать:
- Воспаление.
- Острый панкреатит.
- Проблемы с жёлчным пузырём.
- Нарушения в работе двенадцатипёрстной кишки.
- Гепатомегалия.
Когда диагностируется умеренная степень преобразования паренхимы поджелудочной, необходимы дополнительные обследования, чтобы определить первопричину патологии.
Невыраженные изменения
Чаще проблема обнаруживается случайно или когда пациент проходит комплексное обследование всей пищеварительной системы. Специфические симптомы дисфункции поджелудочной железы отсутствуют, но у пациента могут быть другие жалобы. Появляются они из-за того, что причиной диффузных изменений выступают сбои в работе печени, жёлчного пузыря или других органов.
Такое состояние также может быть следствием перенесённого инфекционного заболевания или результатом генетической предрасположенности. Как правило, невыраженные изменения не влияют на работу самого органа.
Выраженные диффузные изменения
Довольно сильная степень поражения паренхимы наблюдается при воспалительном заболевании поджелудочной железы – панкреатите. При остром течении они выражены сильнее, чем при хроническом. Замена большой области другими клетками приводит к сбоям в работе органа и появлению симптомов дискомфорта у пациента. Как правило, это настолько неприятные боли, что человек вынужден обратиться к врачу.
Видео: Диффузные изменения поджелудочной железы: что это, признаки, лечение
Диагностика
Принцип диагностики структуры органа основан на измерении эхогенности клеток. Высокой точностью и простотой в применении обладает ультразвуковое исследование, которое и используется в таких случаях. Волны, которые посылает датчик прибора, проникают внутрь организма и поглощаются тканями различного типа в результате чего на экране монитора появляется картинка с участками разного цвета.
В норме поджелудочная железа должна иметь однородную структуру паренхимы, если же обнаруживается разная степень поглощения волн, можно говорить об очаговых или диффузных изменениях. Особое внимание следует обратить на размеры органа, чёткость контуров, протоковый просвет.
УЗИ является основным методом диагностики, который используется для определения эхоструктуры органа. Однако для постановки диагноза необходимы дополнительные результаты:
- Биохимический анализ крови.
- Пальпация.
- Эндоскопическое исследование.
- Компьютерная томография.
- ЭРПХГ.
Симптомы
Проявления диффузных изменений зависит от степени их выраженности и этиологии, которая к ним привела. Из специфических симптомов, свойственных всем пациентам, можно выделить:
- Ухудшение аппетита.
- Запоры.
- Понос.
- Тяжесть в желудке и чувство дискомфорта.
Кроме этого, патология может проявляться и другими признаками:
- Сильные боли, интоксикация, рвота. Это происходит из-за того, что пищеварительные ферменты проникают сквозь ткани за пределы органа. Часто такое состояние сопровождается сильной тахикардией и снижением артериального давления. Причиной выступает острый панкреатит, улучшить самочувствие пациента помогает только интенсивная терапия или хирургическое вмешательство.
- Выраженные, но не критические болевые ощущения. Такое наблюдается при затяжном характере панкреатита. При этом повреждение железы приводит к нарушению выработки пищеварительных ферментов. На органе также могут обнаруживаться участи с отёком и небольшими кровоизлияниями.
- Малозаметные и постепенные изменения в организме. При фиброзном поражении специфическая симптоматика выражена не сильно, однако, со временем учащается. Снижение функциональной способности поджелудочной приводит к гормональному и метаболическому сбою в организме, которые заметны по нарушению пищеварения, резкому похудению, диарее. Хронические дистрофические процессы провоцируют дефицит белка и активизацию аутоиммунных и аллергических реакций. Серьёзным осложнением патологии является сахарный диабет.
Если клетки поджелудочной сменились жировой тканью, восстановить структуру органа невозможно. Необратимый процесс со временем приводит к поражению новых здоровых участков. Пищеварительных желёз становится всё меньше, функции поджелудочной нарушаются, что влияет на работу целого организма. Симптоматика липоматоза зависит от площади патологии. При её бесконтрольном прогрессировании у человека появляются боли и жалобы на работу пищеварительной системы.
Лечение
Лечение диффузного изменения необходимо только при патологическом характере процесса. Постановка точного диагноза и назначение правильной схемы терапии – задача лечащего врача.
При подозрении на опасную этиологию врач смотрит результаты дополнительных обследований. Скрытая форма хронического панкреатита требует соблюдения взрослым диеты и проведения физиотерапевтических процедур.
Если диффузные изменения в поджелудочной железе вызвал сахарный диабет, пациенту также потребуется коррекция питания и лечение. Для поддержания здоровья допускается использование лекарственных трав вместо медикаментов.
Неспецифическое перерождение клеток в преклонном возрасте не требует врачебного вмешательства. Больному рекомендуется придерживаться правильного образа жизни и исключить из рациона вредную пищу.
На этом видео Елена Малышева рассказывает как ухаживать за здоровьем поджелудочной железы:
Диета
Запреты и рекомендации в питании зависят от причины, которая вызвала эхографические уплотнения. На правильный диетический стол можно посадить даже ребёнка, однако все решения должен принимать доктор, чтобы повысить благоприятность прогноза. Категорически исключаются:
- Копчёности.
- Приправы.
- Алкоголь.
Рекомендованы для увеличения в рационе:
- Каши.
- Растительная пища.
- Молочные продукты.
Если у вас обнаружили эхопризнаки неоднородной структуры поджелудочной, это не всегда означает стеатоз. Строение паренхимы может быть нарушено временно и поддаваться коррекции народными средствами. Важное значение имеют результаты дополнительных обследований, которые и определяют, нужно ли пациента лечить. Реактивные изменения и повышенные биохимические показатели других органов свидетельствуют о необходимости выяснения истинной причины патологии.
Если признаки панкреатита появились во время беременности, следует немедленно сообщать об этом вашему врачу. Из-за повышенной нагрузки на внутренние органы большое значение имеет правильное питание женщины, которое поможет скорректировать здоровье без таблеток.
Загрузка…
Источник
Библиографическое описание:
Дусмухамедова З. Т., Фазилов А. А., Абзалова М. Я. Характерные особенности ультразвуковой картины хронического панкреатита // Молодой ученый. 2017. №10. С. 133-136. URL https://moluch.ru/archive/144/39442/ (дата обращения: 31.10.2019).
В разных странах заболеваемость панкреатитом составляет 5–7 новых случаев на 100 000 человек населения, он диагностируется у 5,1–9 % от общего числа всех больных с заболеваниями органов пищеварения. При этом за последние 40 лет произошел примерно двукратный прирост заболеваемости. В основном, это пациенты от 39 лет до 60 лет, то есть лица наиболее трудоспособного возраста [1, 5, 10].
В течении многих лет патологические процессы в поджелудочной железе (ПЖ) остаются важной медико-социальной проблемой [2, 6].
К сожалению, качество диагностики заболеваний поджелудочной железы остается неудовлетворительным. Несмотря на большое число применяемых клинических и инструментальных методов исследования, своевременное выявление характера изменений в пораженном органе до настоящего времени встречает большие трудности, обусловленные отсутствием патогномоничных клинических признаков, особенно на ранних стадиях заболевания, велика доля ошибок, затруднительна дифференциальная диагностика диффузных и очаговых изменений поджелудочной железы [4, 9, 10].
Из существующих методов диагностики наиболее оптимальным по своей доступности, возможности многократного использования, информативности является ультразвуковое исследование (УЗИ), которое считается методом первичного обследования, учитывая неинвазивность и высокую разрешающую способность [3, 8].
Развитие методов медицинской визуализации существенно повысило точность диагностики заболеваний поджелудочной железы. Однако нет сомнений в том, что объективность и диагностическая значимость ультразвуковой диагностики в оценке ее состояния далеко не одинаковы [5,7].
Анализ литературных источников показал, что имеющиеся сведения о возможностях ультразвуковых методов визуализации представлены разрозненным материалом, отсутствует целостное представление эхосемиотики патологии поджелудочной железы.
Цель исследования: уточнить особенности эхографической семиотики хронического панкреатита (ХП).
Материалы иметоды исследования: проведено обследование 19 пациентов с хроническим панкреатитом, в том числе 12 мужчин и 7 женщин. Возраст пациентов составлял от 30 до 74 лет, средний возраст — 47±0,2 лет.
В своей работе мы придерживались патологоанатомической классификации, где хронический панкреатит подразделятся на два варианта: хронический рецидивирующий и хронический склерозирующий. Ультразвуковое исследование проводилось мультичастотными конвексными преобразователями с частотами 2–3 МГц и 5–7 МГц на ультразвуковых сканерах Logiq 400MR и Voluson 730 Expert фирмы «GE MS».
Результаты исследования. При обследовании больных хроническим панкреатитом в 3 (15,8 %) наблюдениях была выявлена кальцифицирующая форма, в 6 (31,6 %) — панкреатические псевдокисты, в 1 (5,3 %) — хронический панкреатит с преимущественным поражением головки поджелудочной железы (псевдотуморозный), в 2 (10,5 %) — липоматоз поджелудочной железы, в 7 (36,8 %) — начальные стадии хронического панкреатита (рис. 1).
Чувствительность УЗИ в диагностике хронического панкреатита составила 81 %, специфичность — 75 %, точность — 73 %.

Рис. 1. Количественное соотношение обследованных пациентов с различными формами хронического панкреатита
По нашим наблюдениям, размер поджелудочной железы при хроническом панкреатите изменялся в зависимости от стадии и фазы заболевания. Увеличение размеров железы отмечался при обострении панкреатита, а уменьшение — прогрессирующим фиброзом. В большинстве наблюдений подобные трансформации имели равномерный характер, но в 6 случаях определялось локальное увеличение головки более 4 см. При ультразвуковом исследовании контуры железы при хроническом панкреатите были неровными за счет втяжений и выпуклостей, обусловленных альтеративно-воспалительным процессом.
В начальных стадиях развития хронического панкреатита контуры поджелудочной железы были четкими и ровными, и у железы сохранялась обычная форма. Акустическая картина структуры поджелудочной железы отличалась гетерогенностью. Определялось чередование участков сниженной, нормальной и повышенной эхогенности.
При длительном течении хронического панкреатита появлялись участки с усиленной эхогенностью. Кальцификация поджелудочной железы косвенно свидетельствовала о тяжести и длительности хронического панкреатита. Кальцинаты в паренхиме выглядяли как яркие гиперэхогенные вкрапления, при размерах более 1 мм они давали тонкую акустическую тень. Конкременты в протоке определялись редко, и они часто сочетались с дилатацией вирсунгова протока. В наших наблюдениях кальцифицирующие формы ХП встретились у 3 больных.
Большое внимание уделяли визуализации панкреатического протока, так как по его диаметру можно судить о наличии или отсутствии протоковой гипертензии. Пациенты с обструктивным хроническим панкреатитом (с нарушением оттока панкреатического секрета) и расширением вирсунгова протока в первую очередь подлежали дальнейшему обследованию (КТ и ЭРХПГ) для уточнения причины и уровня обструкции.
При липоматозе отмечалось уменьшение размеров поджелудочной железы, неровность ее контуров.
Хронический панкреатит, осложненный панкреатической псевдокистой (ППК) мы наблюдали у 6 пациентов. Основным эхографическим признаком ее являлось наличие эхонегативного образования с четким контуром и эхопозитивной стенкой.
Размеры ППК у 6 пациентов варьировали от 1 до 10 см. У 2 пациентов при затруднениях в определении органной принадлежности кисты (хвост ПЖ, левый надпочечник или левая почка) окончательный диагноз был установлен только после проведения спиральной компьютерной томографии с болюсным усилением изображения (СКТ-ангиография). При этом в обоих случаях диагноз ППК подтвержден.
Проанализировав ультразвуковые картины, на которых определялись очаговые образования, мы выработали следующие диагностические эхографические критерии:
1) четкость контура патологического образования;
2) форма образования (округлая, овальная, полициклическая, неправильная и др.);
3) структура образования (гомогенная, гетерогенная);
4) эхогенность образования (изо-, гипо-, гипер-);
5) наличие капсулы и симметричность ее толщины;
6) интенсивность поглощения УЗ-волны после прохождения заднего края образования.
Хронический панкреатит с преимущественным поражением головки (псевдотуморозный) выделяли в отдельную клинико-морфологическую форму из-за особенностей диагностики и хирургического лечения. При УЗИ кроме увеличения головкиболее 5 см отмечались неровные контуры и неоднородная структура из-за включения кальция или наличия псевдокист. У данного больного зарегистрирована билиарная гипертензия с дилатацией холедоха.
На рис. 2 определяется преимущественное поражение головки поджелудочной железы: а) кальцинаты в головке ПЖ; б) нерасширенный вирсунгов проток; в) псевдокиста ПЖ; г) увеличенная головка ПЖ; д) селезеночная вена.
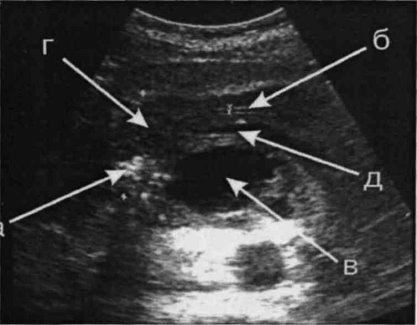
Рис. 2. Эхограмма хронического панкреатита
На рис. 3 представлены результаты ультразвукового исследования пациента с хроническим кальцифицирующим панкреатитом: а) вирсунголитиаз; б) расширенный вирсунгов проток.
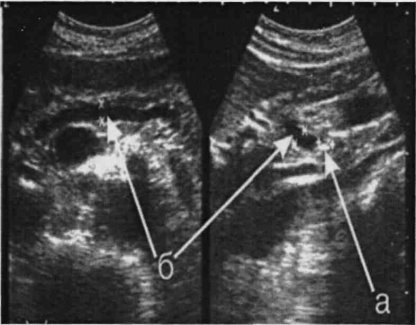
Рис. 3. Эхограмма хронического панкреатита кальцифицирующей формы
Выводы. Таким образом, определены специфические ультразвуковые признаки различных форм хронического панкреатита при использовании эхографии. При хроническом панкреатите железа значительно увеличена в размерах, имеет нечеткие контуры в 76 %, неоднородность структуры в 91 %, жидкостные коллекторы выявляются в 64 % случаев.
Стандартное ультразвуковое исследование позволяет выявлять и дифференцировать различные формы хронического панкреатита с чувствительностью 81 %, специфичностью 75 %, точностью 73 %.
Литература:
- Гришин И. Н., Гриц В. Н., Лагодич С. Н. Кисты, свищи поджелудочной железы и их осложнения. Минск, Вышэйшая школа, 2009. 272 с.
- Губергриц Н. Б., Баринова Н. Е., Загоренко Ю. А., Штода Л. А., Зубов А. Д., Шпак С. А. Структурные изменения поджелудочной железы по данным эхографии и оптимизация ультразвуковой диагностики при различных клинико-патогенетических вариантах хронического алкогольного панкреатита // Медицинская визуализация. 2007. № 1. С. 42–50.
- Кубышкин В. А., Гришанков С., Кармазановский Г. Г. Кистозные опухоли поджелудочной железы: диагностика и лечение.- М.,2013.
- Махов В. М. Этиологические аспекты диагностики и лечение хронического панкреатита -// Российский медицинский журнал. 2006, 3 с. 3–8.
- Нартайлаков М. А. и др. Анализ хирургического лечения кист поджелудочной железы-//Вестник хирургической гастроэнтерологии. 2007, Т. 2, № 2. С.66–70.
- Adler DG, Lichtenstein D, Baron TH, et al: The role of endoscopy in patients with chronic pancreatitis. Gastrointest Endosc 2006 Jun; 63(7): 933–7
- Agarwal B, Correa AM, Ho L. Survival in pancreatic carcinoma based on tumor size. Pancreas. 2008 Jan; 36(l):el5–20.
- Litwin J, Dobrowolski S, Orlowska-Kunikowska E, Sledziсski Z. Changes in glucose metabolism after Kausch-Whipple pancreatectomy in pancreatic cancer and chronic pancreatitis patients. Pancreas. 2008. Jan; 36(l):26–30.
- Sanchez-Ramirez CA, Larrosa-Haro A, Flores-Martinez S, et al.: Acute and recurrent pancreatitis in children: etiological factors. Acta Paediatr2007, 96:534–537.
- Yamao K, Mizuno N, Sawaki A, Shimizu Y, Chang KJ. Risk factors for pancreatic cancer and early diagnosis of pancreatic cancer. Nippon Shokakibyo Gakkai Zasshi. 2008 Jan;105(l):8–16. No abstract available.
Основные термины (генерируются автоматически): хронический панкреатит, поджелудочная железа, пациент, преимущественное поражение головки, проток.
Источник

УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
В России за последние годы отмечена тенденция к увеличению количества больных острым панкреатитом, частота которого достигает 2,5 — 8,4% среди пациентов с острыми хирургическими заболеваниями органов брюшной полости [1]. В странах Западной Европы, в частности, в Дании с 1979 по 1992 гг., частота острого панкреатита увеличилась с 26,8 до 35,4 на 100000 населения [15], т.е. на 25%. По данным М. В. Гринева [8], из всех больных с острым панкреатитом деструктивные формы отмечены у 16,2%, которые при прогрессировании приводят к летальности почти в 50% случаев [4].
Благодаря новым методам исследования (УЗИ, КТР, ЯМР) улучшилась ранняя диагностика острого панкреатита и его осложнений, появилась возможность динамического наблюдения за больными в процессе лечения. Для широкой практики особый интерес представляет ультразвуковая диагностика — неинвазивный, неионизирующий метод, который можно применять многократно, не причиняя вреда больному. С помощью эхографии стало возможным эффективно проводить не только диагностические, но и лечебные малоинвазивные вмешательства на поджелудочной железе — биопсию, дренирование патологических образований и т.д. [4, 6, 8].
Несмотря на интенсивное внедрение эхографии в практику и определенные успехи в изучении возможностей метода, в литературе еще недостаточно освещены вопросы, касающиеся деталей ультразвуковой семиотики острого панкреатита. Не конкретизирована эхографическая картина острого панкреатита в зависимости от стадии заболевания, мало отражены вопросы, касающиеся диагностики осложнений острого панкреатита, особенно редких, но клинически значимых [2, 5, 9 — 14, 16]. У пациентов, лечившихся оперативно по поводу острого панкреатита, актуальной остается проблема ультразвукового мониторинга в послеоперационном периоде. Практически не изучена роль данных ультразвукового исследования для выработки индивидуальной тактики лечения и прогнозирования возможных осложнений у каждого конкретного больного.
Материалы и методы
В основу работы положены данные 534 УЗ-исследований у 278 пациентов с острым панкреатитом, находившихся на лечении в городской клинической больнице N 9 за период 1992-1995 гг. Исследования проводились с помощью ультразвукового сканера, оснащенного конвексным датчиком 3,5 МГц и секторным — 5 МГц.
Результаты
На основе наших наблюдений выявлены следующие сонографические особенности острого панкреатита:
Изменения непосредственно в поджелудочной железе:
- увеличение размеров поджелудочной железы (рис. 1) — отмечено в 88% случаев. Нормальные размеры поджелудочной железы: головка 3-4,5 см; тело 2,5 — 3 см; хвост 3-4 см;
- нечеткость контуров — 90,6% случаев;
- увеличение расстояния между задней стенкой желудка и передней поверхностью поджелудочной железы свыше 3 мм и достигающее 10 — 20 мм, что характеризует отек парапанкреатических тканей, отмечено в 53% наблюдений (рис. 1);
- изменение эхогенности железы: повышение — 85,6% случаев (рис. 2); нормальная — 8,6% случаев; понижение — 5,8% случаев.
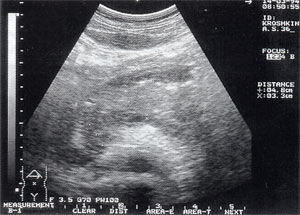
Рис. 1. Острый панкреатит, деструктивная форма. Увеличение размеров поджелудочной железы, нечеткость контуров, увеличение расстояния между задней стенкой желудка и поджелудочной железы.
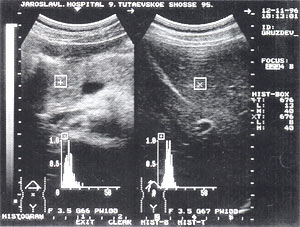
Рис. 2. Острый панкреатит, повышение эхогенности поджелудочной железы (по сравнению с эхогенностью печени).
Изменения в брюшной полости, являющиеся косвенными признаками острого панкреатита и относящиеся к его осложнениям:
Оментобурсит (рис. 3) встречается в 28,4% случаев (из них 48% у мужчин и 52% у женщин). Некоторые авторы обозначают эту патологию как «псевдокиста поджелудочной железы». Отмечен объем таких образований от 5мл (малые объемы необходимо дифференцировать с сосудистыми аневризмами) до 3 л и более. Скорость формирования оментобурсита при остром панкреатите от 2 — 4 дн. от начала заболевания до 2 — 4 нед. При ультразвуковом исследовании оментобурсит представлен в виде анэхогенного образования с четкими контурами, неправильной или округлой формы, чаще с однородной структурой, с толщиной стенок 0,2 — 0,4 см. При эхографическом мониторинге утолщение стенки до 0,5 — 1,0 см с появлением неоднородности структуры следует расценивать как сонографический признак абсцедирования.
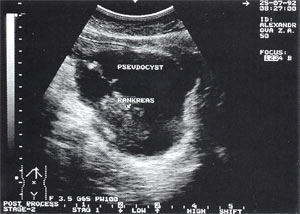
Рис. 3. Псевдокиста поджелудочной железы при остром панкреатите в виде анэхогенного образования с четкими контурами, однородной структурой, с наличием гиперэхогенных включений (детрит поджелудочной железы).
Свободная жидкость в брюшной полости — отмечена в 18% случаев (рис. 4), из них 80% у мужчин и 20% у женщин. Жидкость в объеме до 100 мл определяется только в одной анатомической области ( чаще в малом тазу), более 100 мл — по боковым каналам и в других отделах брюшной полости. В первые дни развития острого панкреатита жидкость гомогенная, после 6-12 сут. часто структура неоднородная из-за «нитевидных» включений (как правило, фибрин).
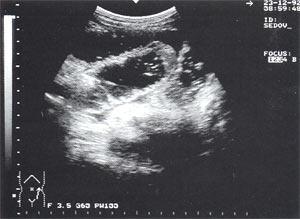
Рис. 4. Расширенные петли тонкого кишечника до 3,5 см, заполненные жидким содержимым на фоне свободной жидкости в брюшной полости.
Билиарная гипертензия — встречается в 13% случаев, из них 25% у мужчин и 75% у женщин. При эхографии отмечается расширение внутрипеченочных желчных протоков, общего печеночного протока и общего желчного протока. При отсутствии холедохолитиаза билиарная гипертензия как правило наблюдается при очаговом панкреонекрозе в области головки поджелудочной железы.
Инфильтраты брюшной полости — обнаруживаются в 5,4% случаев (рис. 5, 6), в том числе 64% у мужчин и 36% у женщин. Как правило, инфильтрируется большой сальник (оментит), визуализирующийся в виде образования повышенной эхогенности с нечеткими неровными контурами, неоднородной структурой, с участками пониженной эхогенности, которые могут свидетельствовать о формировании в нем абсцессов. Размеры инфильтратов от 5 до 15 — 20 см.
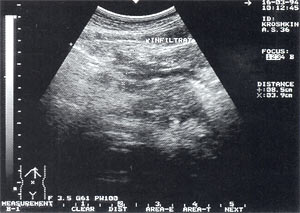
Рис. 5. Инфильтрат в брюшной полости в проекции большого сальника — представлен образованием неправильной формы с нечеткими контурами, неоднородной структурой, с наличием гипер- и гипоэхогенных участков. Размер инфильтрата 8,5 х 3,9 х 5,3см.
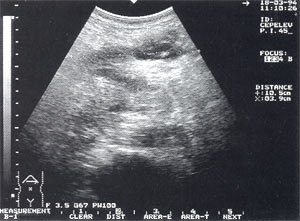
Рис. 6. Инфильтрат в проекции большого сальника с анэхогенным включением до 4 см (абсцедирование).
Забрюшинные флегмоны — встречаются в 4,3% случаев (рис. 7), из них 67% у мужчин и 33% у женщин. В 95% случаев диагностирована левосторонняя локализация флегмоны, которая определялась в виде анэхогенного или гипоэхогенного образования чаще щелевидной или овальной формы. Как правило, причиной развития данного осложнения является распространение панкреатического секрета по забрюшинному пространству из псевдокисты, иногда доходящее до паховой области. Панкреатогенный паранефрит можно рассматривать как вариант забрюшинной флегмоны.
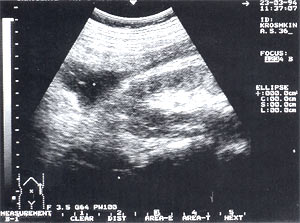
Рис. 7. Забрюшинная флегмона слева — анэхогенное образование неправильной формы с нечеткими контурами. Сканирование проведено из левой поясничной области.
Гидроторакс — встречается в 2,2% случаев, одинаково часто у мужчин и женщин, с преимущественно левосторонней локализацией.
Тромбоз в системе воротной вены — отмечается в 1,5% случаев (рис. 8 а, б) и достаточно хорошо может быть определен, по нашему мнению, без допплеровского исследования. При признаках портальной гипертензии обязательно должно выполняться прицельное ультразвуковое исследование сосудов системы воротной вены. Тромбы могут быть одиночными и множественными. Они локализуются как в самой воротной вене, так и в селезеночной и верхнебрыжеечной венах.
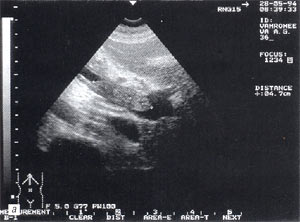
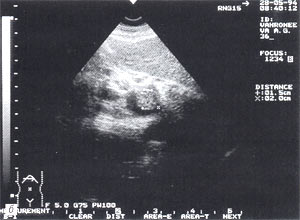
Рис. 8. Тромбоз воротной вены. Просвет вены полностью обтурирован изоэхогенным образованием с четкими контурами, неоднородной структурой, длиной до 4,7 см (а — cагиттальный срез, б — поперечный срез).
Парез кишечника — встречается в 1,4% случаев (см. рис. 4), из них 75% у мужчин и 25% у женщин. Характеризуется расширением петель тонкого кишечника до 3 — 5 см с заполнением их жидким содержимым и регистрируемой «маятникообразной» перистальтикой.
Гидроперикард — встречается в 0,4% случаев.
Восходящий медиастенит, отмечаемый другими авторами, нами не наблюдался.
Абсцессы поджелудочной железы — встречаются как правило на фоне уже имеющихся ультразвуковых признаков хронического панкреатита.
Разрывы псевдокист поджелудочной железы при ультразвуковой диагностике наблюдались у 2 больных (0,7%).
Кровоизлияние в псевдокисту поджелудочной железы с формированием организованной гематомы (рис. 9) отмечено у 1 пациента (0,35%).
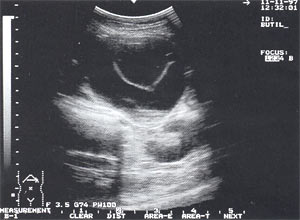
Рис. 9. Псевдокиста поджелудочной железы в виде анэхогенного образования с четкими контурами, в котором определяется другое анэхогенное образование с капсулой 0,2 — 0,3 см (на операции — псевдокиста с организовавшейся гематомой).
Псевдокисты поджелудочной железы с атипичной локализацией (в печени, селезенке, перидуоденально и т.д.) выявлены у 2 больных — 0,7% (рис. 10).
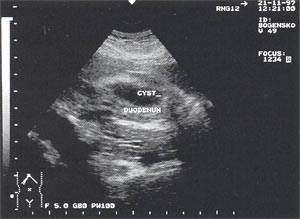
Рис. 10. Атипично расположенная псевдокиста поджелудочной железы (парадуоденально) в виде анэхогенного образования округлой формы с четкими контурами, однородной структурой, размером до 4,5 см, расположенного рядом с двенадцатиперстной кишкой.
Инфаркты селезенки (1 больная — 0,35%) — на фоне тромбоза воротной вены с портальной гипертензией.
Разрывы селезенки вследствие портальной гипертензии (нами не наблюдались).
Панкреатогенные паранефриты — обнаружены у 2 пациентов, что составило 0,7% (рис. 11).
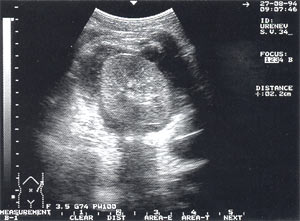
Рис. 11. Левосторонний панкреатогенный паранефрит, визуализирующийся в виде жидкостного образования, окружающего почку со всех сторон. Поперечный срез.
Заключение
Проведенное исследование показывает, что ультразвуковая диагностика должна быть обязательным элементом диагностического алгоритма у больных острым панкреатитом. Для повышения диагностической ценности эхографии необходима определенная последовательность в выполнении ультразвукового исследования: детальный осмотр парапанкреатических тканей и самой железы; осмотр всех отделов брюшной полости на предмет свободной жидкости и инфильтратов; осмотр плевральных полостей и полости перикарда на наличие выпота; детальный осмотр внутри- и внепеченочных желчных протоков; прицельный осмотр сосудов системы воротной вены; исследование забрюшинного пространства; динамическое наблюдение (частота повторного УЗИ определяется степенью тяжести заболевания и вероятностью развития осложнений).
Для улучшения получаемых результатов УЗИ могут быть рекомендованы следующие технические приемы:
- при плохой визуализации хвост поджелудочной железы лучше исследовать через селезенку или левую почку;
- для улучшения визуализации поджелудочной железы можно применять заполнение желудка 500 — 800 мл дегазированной жидкости (воды);
- использовать датчики с различной частотой излучения для более детального исследования патологических очагов, расположенных на разном расстоянии от датчика;
- использовать полипозиционное сканирование с дозированной компрессией на брюшную стенку для улучшения визуализации исследуемых органов, что позволяет «раздвигать» петли кишечника, создавая тем самым дополнительное «акустическое окно»;
- применять ультразвуковую фистулографию с жидкими и газообразующими растворами (фурацилин, новокаин, «Echovist») для определения полостей при наличии панкреатических свищей [7], что может быть предметом отдельных исследований.
Литература
- Скуя Н. А. Заболевания поджелудочной железы. — М.: Медицина, 1986.
- Зубарев А. Р., Григорян Р. А. Ультразвуковое ангиосканирование. — М.: Медицина, 1990.
- Филин В. И., Костюченко А. А.. Неотложная панкреатология. — СПб., 1994.
- Нестеренко Ю. А., Михайлусов С. В., Иманалиев М. Р. Ультразвук в диагностике и лечении панкреонекроза/ Сб. научн. тр. Пленума проблемной комиссии по неотложной хирургии. — М.: 1994. — С. 26 — 29.
- Баранов Г. А., Могутов М. С, Завьялова Н. И. Ультразвуковая диагностика тромбоза воротной вены как редкого осложнения острого панкреатита/ Сб. науч. тр. международной конференции «Новые технологии в диагностике и в хирургии органов билиопанкреатодуоденальной зоны». — М.: 1995. — С. 4 — 5.
- Белокуров ГО. Я., Уткин А. К., Жохов В. К., Белокуров С. Ю., Могутов М. С. Предпосылки использования прецизионной техники в лечении ложных кист поджелудочной железы/ Сб. научн. тр. международной конференции «Новые технологии в диагностике и в хирургии органов билиопанкреатодуоденальной зоны». М.: 1995. — С. 78.
- Буйлов В. М., Могутов М. С, Карпов Н. Р. Ультразвуковая фистулография с «Echovist-300» в хирургии и урологии. — Материалы II съезда Ассоциации специалистов ультразвуковой диагностики в медицине. — М.: 1995. — С. 80.
- Гринев М. В., Красногоров В. Б., Рысс А. С, Веселов В. С, Смелянский А. И., Алексеенко Е. Н. Эффективная тактика лечения деструктивного панкреатита на основе раннего плазмафереза и малоинвазивных хирургических вмешательств/ Сб. научн. тр. «Малоинвазивные вмешательства в хирургии». М.: 1996. — С. 257.
- McCormick P. A., Chronos N., Burroughs A. К., Mclntyre N., McLaughlinJ.E. Pancreatic pseudocyst causing portal vein thrombosis and pancreatico — pleural fistula.In: Gut (1990 May) 31(5):561-3.
- Fernandez-Cruz-L., Margarona-E., Llovera-J., Lopez-Boado-M. A., Saenz-HT. Pancreatic ascites. Hepatogastroenterology. 1993 Apr; 40(2): 150-4.
- Nishida-K., Terai-Y., Nojiri-L, Kato-M., Higashijima-M., Takagi-K., Adashi-R. A case of pancreatic pseudocyst with intracystic hemorrhage and repeated gastrointestinal bleeding. Nippon-Ronen-Igakkai-Zasshi. 1993 Aug; 30(8): 714-9.
- Sonak-R., Stock-W., Janzik-U., Hayduk-K., Borchard-F. Duodenal duplication cyst — a rare cause of acute recurrent pancreatitis. Leber-Magen-Darm. 1993 Sep; 23(5): 211-5.
- De-Ronde-T., Van-Beers-B., de-Canniere-L., Trigaux-JP., Melange-M. Thrombosis of splenic artery pseudoaneurysm complicating pancreatitis. Gut. 1993 Sep; 34(9): 1271-3.
- Hamm-B., Franzen-N. Atypically located pancreatic pseudocysts in the liver, spleen, stomach wall and mediastinum: their CT diagnosis. Rofo-Fortschr-Geb-Rontgenstr-Neuen-Bildgeb-Verfahr. 1993 Dec; 159(6): 522-7.
- Worning-H. Acute pancreatitis in Denmark. Ugeskr-Laeger. 1994 Apr 4; 156(14): 2086-9.
- Yasuda I., Tomita E., Nishigaki Y., Ino Y., Shimizu H., Yamada T., Kawamura H., Kuroda T., Takahashi T., Nagura K. A case of portal vein thrombosis subsequent to acute pancreatitis. Nippon Shokakibyo Gakkai Zasshi (1995 Apr) 92(4):820-5.

УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Источник



