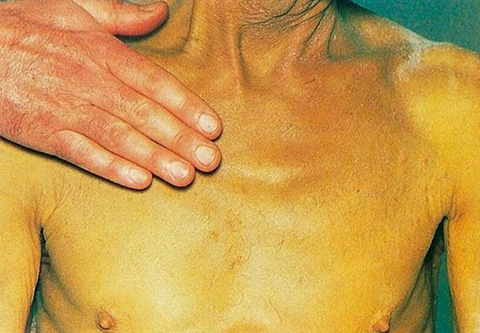
Как и от чего болит поджелудочная железа у человека
Поджелудочная железа — важная часть организма, единственный орган, производящий инсулин. Кроме того, она отвечает за выработку желудочного сока. Ряд различных факторов может спровоцировать проблемы с данным участком организма. Как болит поджелудочная железа у человека и какие симптомы могут указывать на проблемы с этим органом? Можно ли облегчить болезненные проявления в домашних условиях до прибытия врача? Рассмотрим эти вопросы далее.
Где находится поджелудочная железа у человека?
Казалось бы, если железа зовется поджелудочной, логично, что она расположена под желудком. Однако это утверждение верно лишь для тех случаев, когда человек лежит. В остальных положениях орган находится «позади» желудка, плотно примыкая к нему и двенадцатиперстной кишке.
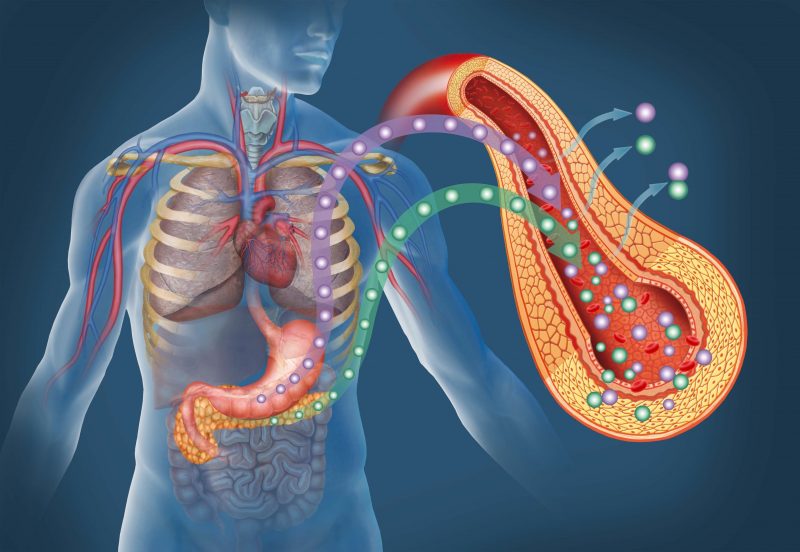
- Если взглянуть на строение человека со стороны позвоночника, эта железа располагается на уровне начала поясничного отдела.
- Что же касается взгляда со стороны брюшины, поджелудочная разместится примерно на 4—5 см выше пупка.
Этот внутренний орган состоит из 3 частей: головки, тела и хвоста. Головка железы располагается в области 12-перстной кишки (последняя охватывает поджелудочную, как будто подковой). Тело органа «прячется» за желудком, а хвост соседствует с селезенкой.
Это интересно! Формирование поджелудочной железы начинается на 5 неделе внутриутробного развития плода.
У новорожденного ребенка этот орган достигает длины 5 см, у годовалого — уже 7 см. Окончательные размеры (15 см) железа приобретает к 16 годам. Нормальными размерами органа считается диапазон 15—22 см, все остальные показатели являются патологией.
На какие заболевания указывает боль?
Основная проблема состоит в том, что симптомы, характерные для заболеваний поджелудочной железы, свойственны и альтернативным вариантам болезней. Это может привести к постановке неправильного диагноза и назначению не подходящего случаю лечения. В итоге теряется драгоценное время для терапии железы.
Это интересно: недостаточность кардии желудка — что это такое

Наиболее распространенными нарушениями поджелудочной считаются:
- панкреатит;
- сахарный диабет;
- рак;
- киста;
- панкреонекроз;
- муковисцидоз.
Последние 3 варианта заболеваний встречаются довольно редко.
Как болит поджелудочная железа?
Человеку, никогда прежде не сталкивавшемуся с трудностями функционирования поджелудочной железы, трудно распознать, что проблема заключается именно в ней. Где болит поджелудочная железа? Продолговатая форма органа может провоцировать боль в разных местах. Так, воспаленная головка провоцирует очаг боли справа и многие относят его на счет печени. Боли в остальных отделах создают дискомфорт в подреберье. Случаи острого панкреатита и вовсе делают характер боли опоясывающим.
Основными симптомами проблем с поджелудочной железой считаются:
- Высокая температура (от 38 градусов).
- Приступы тошноты, переходящие в рвоту с кисловатым привкусом.
- Снижение аппетита или вовсе его отсутствие (часто вызывает резкое похудение).
- Опоясывающие боли (либо в левом подреберье). Дискомфорт настолько силен, что смена положения (на лежачее, сидячее или стоячее) не может существенно облегчить страдания.
- В левом подреберье присутствует ощущение распирания. Этот симптом усиливается после еды или питья, а также по утрам.
- Сильная жажда.
- Желтоватый оттенок кожи и белков глаз.
- Повышенная потливость.
- Ощущение горечи во рту.
- Иногда наблюдается шоковое состояние.
Зачастую боли активизируются после еды, а если не принимать пищу вовсе не дают о себе знать.
Кроме того, у больного могут быть выявлены симптомы токсикоза, т. е. стойкое отвращение к ряду продуктов питания.
Симптомы и основные признаки патологий органа
Чаще всего на фоне поджелудочных проблем развивается сахарный диабет или панкреатит.
Сахарный диабет — патология поджелудочной железы, спровоцированная дефицитом инсулина.
Его основные симптомы:
- сильное и резкое похудение без видимых причин;
- ощущение покалывания в конечностях;
- нарушения зрения и слуха;
- постоянное ощущение неутолимой жажды;
- долгий период заживления ран;
- чувство постоянной сильной усталости.
Панкреатит — процесс воспаления железы, спровоцированный перекрыванием ее протока. Болезнь может быть острой или хронической.
Симптомы острой формы панкреатита:
- резкое повышение температуры;
- рвота;
- диарея;
- тахикардия;
- боль в районе пупка.
Хроническая форма характеризуется следующими признаками:
- потеря веса;
- боли в подреберье (усиливаются при физических нагрузках);
- нарушения сна;
- неприятие жирной пищи.
Больше материалов: поджелудочная железа: где находится
Диагностические мероприятия

Диагностика проблем поджелудочной железы включает в себя ряд мероприятий:
- Визуальный осмотр больного врачом. Специалист опрашивает пациента, наблюдает за цветом слизистых оболочек и кожных покровов.
- Пальпация болезненных участков. Для подобного осмотра пациент сначала занимает позицию лежа на спине, а потом на левом боку. Когда поражена поджелудочная железа, боль в боку обычно носит менее острый характер.
Также врач обычно назначает список необходимых анализов, среди которых:
- Общий анализ крови. Нарушения работы железы обычно вызывают повышение лейкоцитов.
- Выявление уровней трипазы, амилазы и липазы в кровяной сыворотке.
- Дополнительно рекомендуется исследование печеночных ферментов: щелочной фосфатазы, билирубина и АТЛ. Повышенные показатели могут указывать на приступ панкреатита, вызванного движением желчных камней.
- Анализ мочи на выявление уровня амилазы.
- Анализ кала на избыточное содержание жиров, трипсина и химотрипсина.
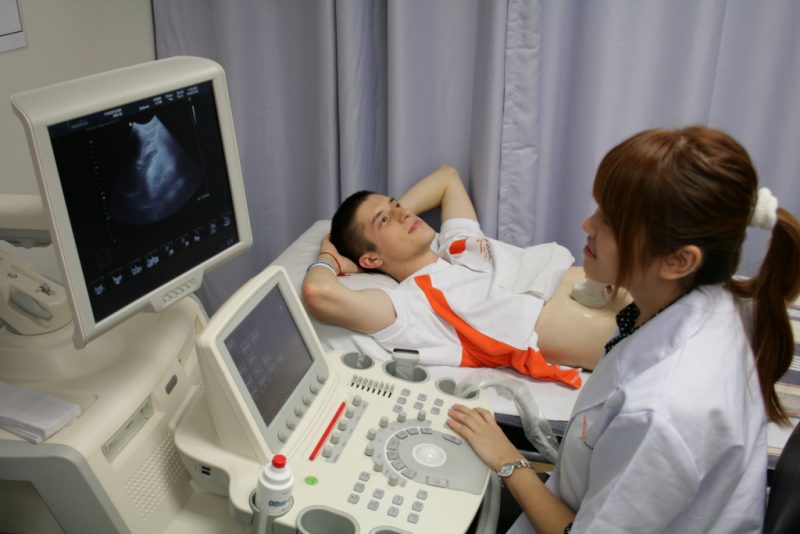
Дополнительно применяются инструментальные способы диагностики:
- Рентгенография. С ее помощью выясняется, увеличена железа или нет.
- УЗИ. Помогает исследовать особенности контуров органа, определяет наличие желчных камней, состояние выводного протока.
- МРТ. Применяется с целью уточнения диагноза, определяет наличие панкреонекроза или жидкости в брюшине.
Читайте также: воспаление поджелудочной железы: симптомы и лечение
Что делать, если болит поджелудочная железа?
Конечно, первое, что необходимо сделать, определив, что болит именно поджелудочная, — обратиться к специалисту.
Важно! Самостоятельная постановка диагноза, равно как и самолечение могут быть опасными для здоровья.
Но устранить боль и облегчить состояние можно самостоятельно в домашних условиях.
Тупая, ноющая боль устраняется постепенно. Зачастую дискомфорт вызван перегрузкой железы.
С целью снижения нагрузки на орган, стоит придерживаться ряда рекомендаций:
- Убрать (или минимизировать) из рациона жирную пищу.
- Придерживаться дробности питания.
- Исключить прием алкоголя.
- Отказаться от курения.
- При наличии избыточного веса — похудеть.
- Во время приема пищи дополнительно принимать панкреатин.
Совет. В качестве медикаментозной терапии против проявлений общей (абдоминальной) боли в животе применяется Дротаверин, Но-шпа, Парацетамол и др.
Прием подобных препаратов нужно предварительно обсудить с лечащим врачом.
Во время приступов острой боли в подреберье нужно незамедлительно вызвать врача. Болевые ощущения бывают настолько интенсивными, что пациент может быть направлен в стационар, где будет проходить лечение при помощи наркотических анальгетиков.
Но до приезда медиков нужно продержаться, ведь боль в какой-то момент может стать просто невыносимой. Не теряя времени, стоит начать борьбу с болевым синдромом.

Наилучший выход — немедикаментозные способы облегчения болей в животе.
- Занять коленно-локтевую позицию. Таким образом уменьшается давление поджелудочной железы на область солнечного сплетения.
- Прикладывать лед к животу. Помогает уменьшить активность органа.
- Стараться ограничить физическую активность, лучше всего оставаться без движения.
Боли в области поджелудочной железы зачастую сигнализируют о различных неполадках в работе органа, а в ряде случаев — о серьезных заболеваниях. Боли в подреберье, носящие, опоясывающий, ноющий или острый характер — повод для незамедлительного обращения к врачу. На основании диагностики специалист определит патологию и выявит оптимальную тактику лечения. Если болезнь железы носит хронический характер, пациент должен четко знать список медикаментов, подходящих для облегчения симптомов патологии. Все лекарства должны быть назначены строго лечащим врачом.
Источник
Нормальное функционирование поджелудочной железы необходимо для полноценной работы всей пищеварительной системы. При развитии различных заболеваний этого органа у пациента появляются боли, локализующиеся в области левого подреберья или живота. Довольно часто больные жалуются, что она отдает в поясницу и носит опоясывающий характер. В этой статье мы рассмотрим, почему болит поджелудочная железа, причины этого симптома, а также основные меры помощи пациенту с патологией этого органа.
Причины появления симптома
Появление неприятных ощущений в животе и левом подреберье или боль в этой области могут быть связаны с различными патологиями. Немало заболеваний поджелудочной железы может привести к появлению таких симптомов. Поэтому всем людям следует знать, в каких случаях необходимо как можно скорее обратиться к врачу, чтобы успеть предотвратить тяжелые осложнения.
Острый панкреатит может развиться вследствие воздействия различных факторов. Возникновению воспалению способствуют следующие причины:
- Нарушение пищеварительных процессов – они могут привести к развитию воспаления в железе в тех случаях, когда в крови повышается концентрация липидов. В результате повышается нагрузка на поджелудочную, которая вынуждена вырабатывать большее количество пищеварительных ферментов. Нерегулярные погрешности в диете, которые сопровождаются употреблением большого количества жирной пищи, не приведут к болезни. Но если пациент постоянно предпочитает есть нездоровую еду, рано или поздно клетки железы истощаются, возникает воспаление, сначала острое, которое затем перейдет в хроническую форму. Кроме переедания, употребления большого количества жирной пищи, привести к панкреатиту может и голодание. Развитие болезни в таком случае связано с недостаточным поступление белка в организм, нарушением процессов синтеза биологически активных веществ.
- Вредные привычки. Особую роль в развитии панкреатита у человека играет чрезмерное употребление алкогольных напитков, однако курение также способствует возникновению воспалительных изменений в железе. Эти факторы также, как и жирная пища, усиливают выработку пищеварительного сока, который со временем начинает разрушать клетки органа. Кроме того, такие привычки приводят к нарушению кровообращения в железе, в результате чего в нее не поступает необходимое количество кислорода, возникает гипоксия. Все это способствует развитию воспалительных явлений.
- Патология желчевыводящей системы и печени. При наличии воспаления этих частях пищеварительной системы нарушается весь процесс переваривания пищи. Когда нарушается отток желчи по протокам, эта жидкость может попасть в панкреатические протоки, оказывая повреждающее действие на их стенки.

Для уточнения диагноза часто требуется проведение УЗИ брюшной полости
- Лекарства – прием некоторых препаратов приводит к усилению образования и выбрасывания пищеварительных соков и ферментов. При длительном употреблении таких лекарств и наличии предрасположенности возможно развитие панкреатита. Установлено, что риск возникновения панкреатита возрастает при приеме некоторых антибиотиков (относящихся к группе сульфаниламидов), мочегонных средств, иммунодепрессантов.
- Иммунные нарушения. Аутоиммунные патологии развиваются, когда в организме человека появляются антитела к собственным клеткам. Тогда иммунитет, цель которого заключается в борьбе с чужеродными агентами, начинает уничтожать ткани различных органов. Такой процесс может поражать и поджелудочную железу – тогда развивается аутоиммунный панкреатит.
- Нарушение кровоснабжения железы из-за различных сосудистых патологий. Если болезнь развивается постепенно, то наиболее вероятно возникновение хронической формы панкреатита с незначительно выраженной клинической картиной (тупая, ноющая боль). При обострении или при острой ишемии органа возникает резко выраженный болевой синдром со всеми дополнительными симптомами, характерными для этой болезни.
- Глистные инвазии, например, аскаридоз. Паразиты, которые находятся в пищеварительном тракте раздражают стенку кишки, вызывают реакцию, напоминающую аллергическую. В некоторых случаях аскариды могут попадать в желчный или панкреатический проток, где со временем развивается воспаление. Постепенно процесс распространяется и на саму железу, что приводит к появлению клиники панкреатита. Стоит только отметить, что такая причина заболевания довольно редка, но тем не менее в некоторых случаях встречается.
- Возрастные особенности – этот фактор нельзя считать основной причиной панкреатитов. Тем не менее, с возрастом у человека нарушается работа всех органов и систем, в том числе и пищеварительной. В совокупности с какой-либо из перечисленных выше причин возрастные особенности могут способствовать развитию воспалительных заболеваний поджелудочной железы.
Важно! Боли поджелудочной железы – это точный симптом, который в большинстве случаев сигнализирует о тяжелом заболевании этого органа. Поэтому нельзя его игнорировать, при появлении признаков панкреатита нужно как можно раньше обратиться к доктору и начать лечение.

Расположение поджелудочной железы
Кроме всех перечисленных причин болезни, не стоит забывать и о механическом повреждении железы вследствие травмы. Из-за расположения органа он нечасто страдает при ушибах или проникающих ранениях. Обычно при этом повреждаются и другие органы, расположенные поблизости – желудок, печень, селезенка. Пациент при этом находится в тяжелом состоянии, ему требуется неотложная медицинская помощь.
К этой группе причин можно отнести и различные медицинские вмешательства. Например, боли в области поджелудочной железы обязательно возникнут после оперативного вмешательства на этом органе. Возможно повреждение и раздражение протоков при выполнении таких диагностических процедур, как ЭРХПГ. Это эндоскопическая процедура, которая заключается во введении в двенадцатиперстную кишку и желчные протоки зонда и введение контрастного вещества.
Заболевания поджелудочной железы могут возникнуть из-за многих причин. При этом чаще всего у пациента имеется сразу несколько факторов, влияющих на состояние пищеварительной системы. Поэтому проявления панкреатита и других заболеваний этого органа часто не ограничиваются только болью, нередко болезнь сопровождается симптомами нарушения пищеварения. Знание всех особенностей клинической картины, характерной для панкреатита, необходимо для того, чтобы определить причину беспокойства.
Как еще может проявляться патология поджелудочной железы
Главный симптом панкреатита и других болезней поджелудочной железы – это сильная, острая боль в боку или животе, часто имеющая опоясывающий характер. Вместе с этим нередко появляется тошнота и рвота, интенсивность которых увеличивается по мере роста выраженности болевых симптомов. Кроме того, существует ряд проявлений, которые свидетельствуют о наличии воспалительного процесса в поджелудочной железе:
- повышение температуры тела;
- диарея, продолжающаяся несколько дней – при этом часто в стул может быть плохо переваренным, включать в себя частицы малоизмененной пищи;
- снижение массы тела за короткий период времени;
- нарушение настроения, сна, работоспособности;
- постоянное ощущение голода, более сильное в утренние часы;
- метеоризм, вздутие живота, провоцируемые приемом пищи;
- позывы к мочеиспусканию, возникающие во время или сразу после еды.
На начальных этапах развития воспалительного процесса пациенты могут не жаловаться на то, что у них колит в боку. Часто болезнь начинается с признаков нарушения пищеварения (тошноты, диареи), которые больные пытаются вылечить самостоятельно. Особенно характерно появление рвоты в утренние часы, во время еды. Это связано с возникновением спазма желудка, который исчезает только после опорожнения его полости.

Боль в верхней части живота – частый признак панкреатита
В зависимости от тяжести заболевания рвотные массы могут быть кислыми или горькими. Если панкреатит несвязан со значительным воспалением поджелудочной железы, пациент может самостоятельно пережить обострение заболевания. Тогда он не обращается к врачу, но повышается риск перехода патологического процесса в хронический. Этот вариант опасен тем, что велика вероятность того, что болезнь зайдет слишком далеко, и будет непросто добиться стойкой ремиссии.
Важно! Многие люди привыкают к болевым ощущениям, которые время от времени у них появляются. Особенно если симптоматика связана с приемом пищи, пациенты могут просто начать избегать употребления продуктов, провоцирующих обострение. Однако это не значит, что болезнь останавливается в развитии, переход процесса в острую стадию рано или поздно произойдет. Поэтому нужно внимательно относиться к своему самочувствию и вовремя лечить болезнь.
В некоторых случаях болевой синдром отсутствует или слабо выражен. Определить наличие заболевания тогда можно по появлению чувства распирания в левом подреберье. Оно возникает при увеличении больной железы из-за отека и застоя панкреатического сока.
Патологии поджелудочной железы в большинстве случаев можно определить только по клинической картине. Практически нет сомнений в диагнозе, если у пациента заболело под левым ребром, особенно когда боль распространяется на поясницу. Подтвердить нарушение работы пищеварительной системы можно по наличию рвоты и диареи.
Как определить, что болит именно поджелудочная железа
Острая боль в области живота или в боку может быть связана не только с заболеваниями этого органа. Многие другие патологии пищеварительной системы проявляют себя похожим образом. Например, на боль часто жалуются пациенты:
- с острым аппендицитом;
- осложнением язвенной болезни – прободением стенки желудка или двенадцатиперстной кишки;
- приступом острого холецистита.
Вместе с заболеваниями пищеварительного тракта подобная симптоматика может возникать и при болезнях других органов – остеохондрозе позвоночника, обострении пиелонефрита, почечной колике из-за наличия камня в мочевыводящих путях.
По клиническим проявлениям определить точную причину боли удается далеко не всегда. Даже опытным врачам нередко необходимо прибегать к выполнению различных диагностических процедур и лабораторных исследований. При заболеваниях поджелудочной железы важно провести биохимический анализ крови, который при панкреатите покажет повышение уровня амилазы.
Отличить боль при остеохондрозе от панкреатогенной можно и в домашних условиях. Для этого следует ощупать позвоночник на всем его протяжении. Если симптом связан с поражением этой части скелета, будет отмечать локальная болезненность на определенном отрезке.
Важно! Несмотря на то что во многих случаях боль не связана с тяжелой патологией, не следует заниматься самостоятельным лечением и надеяться на то, что болезнь сама уйдет. В любом случае нужно обратиться к врачу, пройти все необходимые диагностические процедуры. Это поможет предотвратить развитие тяжелых осложнений панкреатита и других патологий.
Лечение
Так как среди причин боли поджелудочной железы наибольшее значение играют воспалительные процессы, лечение должно начинаться как можно раньше. Связано это с тем, что панкреатические ферменты могут повредить не только экзокринную часть органа, которая отвечает за выработку пищеварительных соков, но и эндокринную, которая продуцирует инсулин. Поэтому длительное заболевание панкреатитом может стать причиной развития вторичного диабета, который вылечить невозможно.

Правильное питание – необходимое условие для выздоровления при панкреатите
После уточнения причины появления симптомов врач назначает медикаментозную терапию. Кроме того, в лечении панкреатита важнейшую роль играет диета. В первые дни обострения противопоказано употреблять любую пищу. Это связано с необходимостью снизить нагрузку на больной орган. Вместо еды, пациентам показано пить много щелочной жидкости. Для уменьшения болевого синдрома больным прикладывают пузырь со льдом к животу, вводят обезболивающие средства.
Не рекомендуется принимать препараты самостоятельно без назначения доктора. Это связано с тем, что многие лекарства при панкреатите могут только усугубить ситуацию. Допускается для снижения выраженности боли выпить спазмолитик, например, Папаверин.
В некоторых случаях приходится прибегать к хирургическому лечению панкреатита. Прежде всего это касается тяжелых форм острого заболевания. Когда из-за действия панкреатических ферментов развивается панкреонекроз, консервативная терапия, основанная только на использовании лекарств, не будет эффективной.
Зная, от чего может болеть поджелудочная железа, можно вовремя предотвратить развитие осложнений и переход патологического процесса в хронический. Стоит помнить, что повреждение тканей органа ферментами часто оказывается необратимым. Поэтому профилактика и раннее начало лечения играют важнейшую роль в сохранении здоровья пищеварительной системы у пациентов с панкреатитом.
Источник