Какие продукты провоцируют воспаление поджелудочной железы
Панкреатит – это воспаление поджелудочной железы, которое сопровождается болью, тошнотой, кислой отрыжкой, диареей, метеоризмом.

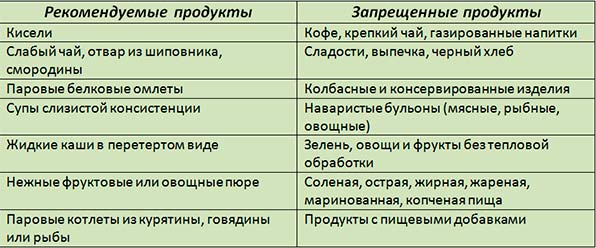
Для его лечения рекомендуется придерживаться специальной диеты. От многих продукт необходимо отказаться, особенно в период обострения:
Мясные продукты
Запрещено употреблять жирные виды мяса. Копченые, вяленые, сырокопченые колбасные изделия под абсолютным запретом.
Мясо (даже постное и рыбу), приготовленное с большим количеством пряностей, тоже есть нельзя. Оно стимулирует работу поджелудочной железы, вызывает боли и тошноту.
Частое банальное поедание таких продуктов даже в период стойкой ремиссии способно спровоцировать приступ. Подойдет для диеты при панкреатите мясо птицы, кролика, индейки в тушеном или вареном виде.
Рыбные продукты
Рыбу полностью исключают из рациона во время обострения хронического панкреатита. После прохождения лечения ее вводят небольшими порциями.
Предпочтение следует отдавать паровой или запеченной рыбе. Выбирать исключительно нежирные сорта. Опять-таки — любые консервы, а также соленая, копченая рыбы под запретом даже во время ремиссии.
Супы
Супы при таком заболевании должны быть постными, нежирными, лучше всего — овощными. Жирные бульоны на свином мясе, рыбе, курице, грибах вызывают активную выработку поджелудочного сока, что заставляет железу работать и способствовать воспалению.
Хлеб и булочки
Свежие, сдобные изделия перевариваются организмом при участии большого количества ферментов, которые вырабатываются поджелудочной железой. Поэтому их исключают из питания, вместо булочек рекомендуется употреблять сухари.
Сладости
Исключаются из рациона полностью. Сахара, поступающие в организм, перерабатываются исключительно ферментами поджелудочной железы, многократно повышая нагрузку на этот орган.
При воспалительном процессе сахар вызовет дополнительный приступ боли. Конфеты, торты, пирожное, шоколад – все запрещено.
Яйца
Запрещено употреблять яйца в вареном и жареном виде, а в период обострения их полностью исключают из рациона. В желтке яйца содержится много холестерина, который сложно усваивается организмом.
Овощи
Капуста, шпинат, томаты, редис, редька, свекла запрещены. Они вызывают метеоризм, содержат кислоты, которые раздражают пищеварительную систему.
Остальные овощи можно, но их едят в вареном или тушеном виде.
Фрукты
Запрещено употреблять фрукты с высоким гликемическим индексом: бананы, виноград, финики. В них содержится большое количество природных сахаров, которые в организме превращаются в глюкозу. А для переработки глюкозы необходимы панкреатические ферменты.
Любые сырые фрукты не рекомендуются, так как они содержат много кислот, раздражающих пищеварительную систему.
Молочные продукты
В кисломолочных продуктах них содержится много молочной кислоты, поэтому в период воспаления железы от них рекомендуется отказаться.
Соусы
Кетчуп, майонез, соевый соус, сметана образуют дополнительную нагрузку на поджелудочную железу, что вызывает дополнительные боли, тошноту, головокружение.
Орехи и семечки
Содержат большое количество жиров и обладают высоко питательностью. Для их переваривания необходим ряд ферментов. Они вызывают нагрузку на железу и способствуют новому приступу.
Для успешного лечения панкреатита необходимо придерживаться диеты. Если этого не делать, продолжать есть запрещенные продукты, то это способно вызвать некроз тканей и привести к летальному исходу.
Источник
Источник
Панкреатит – заболевание, связанное с воспалением поджелудочной железы. Коварство болезни в том, что даже полное исчезновение симптомов острого панкреатита не гарантирует прекращения воспалительного процесса в тканях поджелудочной железы. Поэтому, если вы думаете, что при отсутствии симптомов можно снова возвратиться к любимым вредным продуктам питания – то вы сильно ошибаетесь.

Вам будет интересно: 5 злейших врагов поджелудочной
Да, когда приступов обострения нет, велико искушение прекратить лечение и с радостью вернуться к употреблению в пищу продуктов, провоцирующих выработку ферментов в поджелудочной железе. Но следует помнить, что прекращение лечения может привести к переходу от острого панкреатита к хроническому. А это уже диагноз на всю оставшуюся жизнь.
Давайте рассмотрим пятерку наиболее вредных групп продуктов питания, которые провоцируют обострение панкреатита, чтобы исключить их из рациона или свести их употребление к минимуму.
Алкоголь
Не имеет значение вид, тип или крепость алкогольного напитка. Механизм повреждающего действия на поджелудочную железу алкоголя универсальный, однотипный. Принципиально важным является и тот фактор, что изменение тканей самой поджелудочной железы при употреблении алкоголя происходит раньше, чем больной начинает ощущать проявления этого, то есть возникает ситуация, когда панкреатит уже есть, а симптомов панкреатита еще нет.

Копченая и жирная пища
Как бы вы не любили котлеты, шашлыки или наваристые мясные бульоны, при панкреатите от них придется отказаться. Данные продукты тяжелы для пищеварительной системы и провоцируют усиленную работу поджелудочной железы. Кроме того обострение заболевания могут вызывать любые копчености, субпродукты, консервы и соленая рыба.
Маринованные продукты
Соленые огурчики, грибы в маринаде, домашние консервации – все эти блюда, как правило, содержат повышенное количество соли, уксуса, чеснока и различных приправ. Даже для абсолютно здорового человека употребление такого количества продуктов, оказывающих раздражающее действие на ЖКТ, должно быть строго ограниченным. Что уж говорить о пациентах, страдающих хроническим панкреатитом.
Свежий хлеб и хлебобулочные изделия
Когда хлеб свежий, то при пережевывании и проглатывании он скатывается в комочки, которые желудку сложно переварить. Кроме того, в желудке хлебный крахмал разлагается на углекислый газ и спирт, что вполне может стать причиной таких симптомов обострения панкреатита как вздутие, тяжесть в животе, большой объем стула и т.д.

Вам будет интересно: Панкреатит: кто в зоне риска? 5 причин, провоцирующих заболевание
Сдоба и выпечка (торты, пирожные кексы) – это сочетание теста, жиров и сахара. Поистине губительная смесь для воспаленной поджелудочной!
Бобовые
Про бобовые продукты при панкреатите вообще лучше забыть. Фасоль, гороховые каши, продукты из сои содержат грубую клетчатку, стимулирующую усиленную работу кишечника и поджелудочной железы. В результате того, что бобовые плохо перевариваются, гниение непереваренных углеводов в желудке становится причиной выделения большого количества газов. Они растягивают стенки кишечника, вызывая боль в животе.
Диета при панкреатите
Первое место в лечении такого заболевания, как панкреатит, занимает диета. Ведь никакой препарат не заменит качественного питания, содержащего необходимые питательные вещества, витамины и микроэлементы, так необходимые организму для восстановления.
Вопросы читателей
Здравствуйте,вчера «на ночь» я позволила себе кусочек жирного тортика,всю ночь у меня болела поджелудочная железа а утром меня «сташнило» желчью, во время завтрака я выпила мезим форте,а после аллохол,что это могло быть? боли почти не
18 октября 2013
Здравствуйте,вчера «на ночь» я позволила себе кусочек жирного тортика,всю ночь у меня болела поджелудочная железа а утром меня «сташнило» желчью, во время завтрака я выпила мезим форте,а после аллохол,что это могло быть? боли почти не исчезают,к врачу записи нет!(
Посмотреть ответ
Подробно о примере диеты при панкреатите мы писали в нашем материале Лечебное питание при панкреатите. Здесь же считаем необходимым напомнить, что во избежание приступов заболевания лучше питаться часто, но понемногу, примерно 5-6 раз в день. Необходимо сократить количество продуктов, содержащих углеводы и жиры, и увеличить количество продуктов, содержащих белки.
Берегите себя и будьте здоровы!
Дмитрий Белов
ЧИТАЙТЕ ТАКЖЕ:
Летнее меню при панкреатите – что можно, а чего нельзя
Если приступ панкреатита застал дома: что делать до приезда скорой?
Диета при хроническом панкреатите
Источник
Поджелудочная железа играет важную роль в жизнедеятельности организма. Она вырабатывает вещества, необходимые для переваривания пищи, а также принимает участие в работе гормональной системы. Соответственно, любые нарушения ее деятельности способны привести к серьезным для здоровья последствиям. Чаще всего поджелудочная железа поражается заболеванием под названием панкреатит, который характеризуется воспалительными процессами, затрагивающими весь орган или его часть. Терапия заболевания должна быть комплексной, причем основную ее часть составляет правильное питание. Какие же продукты и блюда входят в перечень разрешенных, а какие могут усугубить заболевание?
Что можно кушать при воспалении поджелудочной железы
Как проявляется панкреатит?
Распространенные причины патологических процессов в поджелудочной железе – злоупотребление спиртными напитками и вредной пищей (жирные, соленые, копченые, острые блюда), фаст-фудом, полуфабрикатами, чрезмерное увлечение строгими диетами и голоданием. Кроме того, патология часто развивается вследствие гормонального дисбаланса и некоторых заболеваний – гепатитов, желчекаменной болезни, гастрита, кишечных инфекций, генетические патологии.
Причины острого панкреатита
В число симптомов заболевания входят:
- интенсивная боль в правом или левом подреберье опоясывающего характера, которая не снимается медикаментозными средствами (иногда болевые ощущения настолько сильные, что могут привести к шоку и потере сознания);
- тошнота и рвота, которая не приносит облегчения;
- изжога, отрыжка, сухость ротовой полости, вздутие живота, иногда запоры и поносы;
- напряжение мышц передней брюшной стенки;
- лихорадка, учащение пульса, повышение АД;
- изменение оттенка кожных покровов – они становятся бледными или желтоватыми, особенно если заболевание вызвано поражениями печени, появление налета на поверхности языка;
- ухудшение самочувствия, быстрое похудение.
Важно! Данными признаками характеризуются острые приступы панкреатита. При хронической форме недуга патологический процесс может проходить бессимптомно на протяжении определенного времени, а после воздействия негативных факторов (алкоголь, несбалансированное питание) воспаление обостряется.
Последствиями недуга могут быть серьезные нарушения пищеварительных процессов, а также опасное состояние под названием панкреонекроз. Он характеризуется постепенным отмиранием тканей органа, причем вероятность летального исхода при данной патологии составляет 70-80%.
Хирургическое лечение панкреонекроза
Медикаментозное лечение
Терапия панкреатита зависит от выраженности симптомов, масштабов поражения органа и сопутствующих патологий. При обострении воспалительного процесса необходимо снять болевые ощущения и устранить симптомы интоксикации организма, после чего привести в норму пищеварительную функцию. Больному рекомендуется абсолютный покой и постельный режим, на подложечную область брюшной полости кладется холодный компресс или пузырь со льдом.
Ферментные препараты для лечения панкреатита
В первые сутки после начала приступа принимать пищу не рекомендуется – каждые 2-3 часа можно выпивать понемногу щелочной минеральной воды. Болевой синдром при панкреатите плохо купируется спазмолитическими и обезболивающими препаратами – если таблетки не действуют, рекомендуется внутримышечное или внутривенное введение лекарственных средств. Самостоятельно назначать какие-либо медикаменты для лечения панкреатита нельзя – человека необходимо как можно скорее доставить в медицинское учреждение, так как избавиться от патологии в домашних условиях невозможно.
Щелочная минеральная вода
Таблица. Медикаментозные средства, применяющиеся при панкреатите.
| Категория лекарственных средств | Особенности воздействия | Названия препаратов |
|---|---|---|
| Спазмолитики и обезболивающие средства | Снимают спазмы гладких мышц, устраняют болевой синдром | «Но-шпа», «Папаверин», «Баралгин», иногда «Атропин», «Гастроцепин», при сильных болях — наркотические препараты |
| Ферментативные препараты | Содержат желчь или ферменты, продуцируемые поджелудочной железой, нормализуют деятельности органа и восстанавливают пищеварительную функцию | «Панкреатин», «Креон», «Фестал», «Мезим», «Энзим» |
| Антисекреторные средства (ингибиторы протонной помпы, блокаторы Н2-рецепторов гистамина) | Купируют болевой синдром, уменьшают выработку соляной кислоты и патологический процесс в тканях органа | «Омепразол», «Рабепразол», «Пирензепин» |
| Антациды | Снижают кислотность, нормализуют процессы пищеварения, устраняют вторичные проявления заболевания | «Алмагель», «Маалокс», «Фосфалюгель» |
Помощь при приступе панкреатита
Самостоятельное или неконтролируемое применение лекарственных средств при панкреатите может привести к ухудшению состояния больного и серьезным осложнениям. Так, использовать ферментативные препараты при остром приступе заболевания нельзя, так как они активизируют деятельность поджелудочной железы и усиливают проявления заболевания. Кроме того, каждое из лекарств имеет список противопоказаний и побочных эффектов, которые следует учитывать при назначении терапии.
Лечение народными средствами
В комбинации с медикаментозными препаратами и строгой диетой для терапии воспаления поджелудочной железы можно использовать народные средства, которые при правильном применении дают хороший результат.
- Овес. Чтобы снять неприятные симптомы и нормализовать пищеварительную функцию, можно принимать овсяный кисель. Овес промыть, залить водой так, чтобы она покрыла его полностью, и настаивать на протяжении суток. Далее жидкость слить, овес отжать, высушить и перемолоть на кофемолке. Получившийся порошок развести водой, прокипятить и настаивать 20 минут, после чего процедить и употреблять по 200-250 г утром натощак. Готовить средство заранее нельзя – его можно пить только в свежем виде.
Овсяный кисель
- Картофель. Несколько клубней картофеля помыть, натереть на терке и отжать сок так, чтобы получилось 100-150 мл жидкости, которые нужно принять до еды. Для усиления терапевтического эффекта через 5 минут после приема средства можно выпить стакан кефира. Курс лечения – две недели, после чего следует десятидневный перерыв.
Картофельный сок
- Тмин. Столовую ложку семян тмина залить 250 мл горячей воды, настоять два часа, после чего принимать по 1/3 стакана трижды в сутки до еды.
Тмин
- Кора барбариса. Одно из наиболее эффективных народных средств для лечения хронической формы заболевания – столовую ложку коры измельчить, залить 200 мл кипятка, настаивать 20-30 минут. Пить по столовой ложке за полчаса до еды четыре раза в сутки.
Корень и кора барбариса
- Травяной сбор. Для лечения панкреатита применяются травы с желчегонным, противовоспалительным и иммуномодулирующим действием. Самый простой и действенный рецепт – ромашка, календула и тысячелистник. Высушенные растения перемешать, взять три столовых ложки сбора, залить 300 мл кипятка, настоять полчаса и пить по 100 мл за полчаса до трапезы 3-4 раза в сутки.
Важно! Терапия болезней поджелудочной железы народными средствами не рекомендуется у детей, беременных и пожилых людей, так как альтернативные рецепты в данном случае могут вызвать нежелательные реакции организма.
Принципы питания
Правильное питание и лечебная диета составляют основную часть лечения поджелудочной железы, поэтому придерживаться ее нужно неукоснительно, не делая послаблений. Особенно важно правильное питание во время обострений заболевания – диеты нужно придерживаться достаточно долго, как минимум несколько недель, так как поджелудочная железа восстанавливает свои функции достаточно долго — около полутора месяцев.
Правильное питание при лечении поджелудочной железы
Разрешенные продукты
- Нежирное мясо: курятина (филе), индюшатина, крольчатина, постная говядина. Мясо следует готовить в пароварке, отваривать или запекать без масла и специй – можно только немного подсолить блюдо. Жареные и слишком сильно приправленные блюда (например, шашлык) противопоказаны.
Куриное филе
- Рыба. При данном заболевании нужно выбирать нежирную рыбу, морскую или речную (щука, хек, треска минтай), и готовить так, как указано выше. В отварном виде можно позволить себе креветки и кальмары.
Креветки отварные
- Овощи. При дисфункции поджелудочной железы больше всего пользы принесут корнеплоды и овощи, которые содержат в составе крахмал – картофель, кабачки, цветная капуста, морковь, причем предварительно их нужно отваривать. Употребление белокочанной капусты и томатов лучше ограничить, так как они вызывают усиленное газообразование. Изредка можно съесть немного чеснока или лука.
Содержание крахмала в овощах
- Молочные продукты. Отдавать предпочтение следует обезжиренным продуктам или тем, которые содержат минимальное количество жира. Цельное молоко переносится плохо, допускается сыр неострых сортов с небольшим сроком выдержки – российский, адыгейский, эдам.
Молочные продукты
- Крупы. Каши – самая полезная пища при воспалении поджелудочной железы, причем их нужно готовить из определенных круп: манной, перловой, рисовой, гречневой, пшенной. Варятся они на воде без приправ, после чего следует перетереть и есть в виде пюре. Для разнообразия в некоторых случаях можно приготовить кукурузные или ячневые крупы.
Манная каша
- Фрукты. Употребление сладких фруктов при панкреатите почти не ограничено, но от кислых плодов, а также тех, которые содержат неперевариваемую клетчатку (груши, виноград), лучше отказаться. Выбирать нужно спелые фрукты и очищать их от кожуры. Кроме того, можно есть плоды в запеченном и пюрированном виде, варить из них компоты, делать желе.
Яблочное пюре
- Выпечка и хлеб. Хлеб должен быть пшеничным или цельнозерновым, причем запрет налагается на свежие хлебобулочные изделия – их можно есть слегка подсушенным или в виде сухарей, а выпечка должны быть несдобной и желательно несладкой.
- Яйца. В день людям с нарушениями ферментативной функции можно съесть не более двух куриных или четырех перепелиных яиц – всмятку или приготовить омлет на пару.
Перепелиные яйца
- Растительные масла. Немного масла можно добавлять к кашам, салатам и другим блюдам, причем лучше всего подойдет подсолнечное, оливковое, рапсовое и льняное, иногда можно позволить немного сливочного масла.
- Напитки. Негазированная минеральная вода, слабозаваренный чай, компоты из свежих и высушенных фруктов, травяные отвары.
Негазированная минеральная вода
Запрещенные продукты
В число продуктов, которые запрещены к употреблению при дисфункции поджелудочной железы, входят:
- свинина, сало и другие жирные сорта мяса, колбасы, полуфабрикаты, субпродукты, тушенка;
- кисломолочные продукты с высоким содержанием жира, некоторые виды сыров (копченые, острые, с плесенью);
- жирные и красные сорта рыбы, особенно в копченом и соленом виде, икра;
- овощи с грубой клетчаткой (редиска, репа, болгарский перец), большим содержанием кислот (щавель, шпинат), бобовые культуры, грибы;
- отварные или жареные яйца;
- цитрусовые, виноград, сливы, персики, яблоки кислых сортов, инжир;
- сдобное печень и булки, торты, шоколад и конфеты, мороженое, орехи;
- газировка, крепкий чай, кофе, какао, квас, алкоголь.
Чего нельзя есть при панкреатите
Диету следует соблюдать до тех пор, пока деятельность поджелудочной железы не придет в норму. При хроническом панкреатите в периоды ремиссии строгая диета не требуется, но следует придерживаться некоторых правил – исключить полуфабрикаты, копчености, острые блюда, алкоголь. Разумные ограничение в питании и выполнение врачебных рекомендаций помогут избежать обострений заболевания и сохранить здоровье поджелудочной железы на долгие годы.
Видео — Что можно есть при панкреатите?
Источник