Каким лекарством снять боль поджелудочной железы
Поджелудочная железа остро реагирует на алкогольные напитки и вредную пищу сильными болевыми ощущениями. Возникающий дискомфорт указывает на неправильный образ жизни, начало патологического процесса. Врачи назначают таблетки от боли в поджелудочной железе. Их подбирают с учетом причины, повлекшей за собой негативные изменения.
Место локализации боли
Независимо от того, какое заболевание поджелудочной железы спровоцировало появление болезненных ощущений, симптомы будут схожими: боль локализуется в области левого или правого подреберья. Дискомфорт ощущается в эпигастрии, может отдавать в левую лопатку и спину.
Характер болевых ощущений
Болевой синдром зачастую имеет опоясывающий характер. Он может быть приступообразным и постоянным. Боль при этом режущая, ноющая, пульсирующая, острая.
Во многом особенности симптоматики зависят от заболевания, спровоцировавшего негативные изменения и формы его течения.
Какие группы препаратов применяются
Медикаментозное лечение проводится комплексно.
Назначаются при этом следующие лекарства:
- обезболивающие таблетки;
- спазмолитический препарат;
- ферментные средства;
- антибиотические препараты;
- противорвотные лекарства;
- медикаменты, снижающие уровень кислотности желудочного сока;
- седативные средства;
- витаминные комплексы;
- обволакивающие;
- антигистаминные;
- гормональные препараты.
Форма выпуска лекарственных средств
При болях в поджелудочной железе допускается принимать препараты в нескольких формах.
Чаще всего назначаются:
- таблетки;
- суспензии;
- капсулы.
Обезболивающие средства
Снять боль лекарствами нередко оказывается проблематично.
Чтобы снизить степень выраженности болевого синдрома, применяются следующие медикаменты:
- Диклофенак;
- Баралгин;
- Аспирин;
- Парацетамол.
Пить данные препараты продолжительный период настоятельно не рекомендуется. Допускается их прием максимум на протяжении пяти суток.
Список эффективных препаратов
Стоит рассмотреть наиболее эффективные средства, которые помогают при болях в области щитовидной железы.
Спазмолитики
Воспалительный процесс в области поджелудочной железы нередко провоцирует спазмы желчных протоков, при этом бывает недостаточно лишь принять анальгетик.
В данном случае существенно облегчает состояние один из следующих спазмолитиков:
- Но-Шпа. Используется чаще всего. Лекарственное средство обезболивает на продолжительный период.
- Дротаверин. Является недорогим аналогом Но-Шпы. В его составе точно такое же активное вещество.
- Бускопан.
- Дюспаталин. Назначают после проведения трехдневной терапии с использованием более мощных средств.
- Папаверин.
Чтобы устранить причину болезненных ощущений, недостаточно принять спазмолитик. Такой препарат назначается в качестве вспомогательного средства.
Ферменты
С целью восстановления пораженного органа прибегают к назначению медикаментов, содержащих пищеварительные ферменты.
Лучшим среди таких средств является Креон. Но лечение этим препаратом допускается не всегда.
Реакция на его активные компоненты во многом зависит от стадии развития патологии, общего состояния больного.
Назначаются следующие средства:
- Панзинорм;
- Ферестал;
- Пангрол;
- Мезим;
- Панкреатин;
- Энзим;
- Фестал.
Чаще всего предпочтение отдается средствам, в составе которых есть панкреатин. Данное вещество представляет собой комбинацию липазы, амилазы, протеазы.
С помощью этих ферментов белки и углеводы легко и быстро перевариваются, отмечается активное расщепление клетчатки.
Продолжительность терапии нередко составляет несколько месяцев. Во многом выбор средства зависит от степени тяжести патологии.
Например, панкреатит, протекающий в хронической форме, лечат Фесталом. В тяжелых ситуациях этот препарат принимают только в период обострения.
Если воспалительный процесс сопровождается отечностью, прописываются антиферментные средства (Гордокс, Контрикал и др.).
Антациды
При патологиях поджелудочной железы наблюдаются проблемы и с желудком. Этот орган начинает чрезмерно активный синтез соляной кислоты. С целью ее нейтрализации применяются антациды.
Препараты данной группы способны справиться с внешнесекреторной недостаточностью.
Чтобы снизить до минимума разрушение ферментов, снизить уровень кислотности, прибегают к использованию следующих средств:
- Маалокс;
- Фосфалюгель;
- Алмагель.
Препараты подбираются с учетом сопутствующей симптоматики:
- Диарея: применяется Смекта, Хилак Форте.
- Нарушение кишечной моторики: выписывается Тримедат.
- Общая интоксикация: активированный уголь, Энтеросгель.
- Рвотные позывы, тошнота: используют Дюспаталин, Церукал.
Антисекреторные средства
Применяются блокаторы рецепторов, ингибиторы протонной помпы.
Среди таких средств:
- Рабепразол;
- Омепразол;
- Пирензепин;
- Лансопразол.
Лекарства устраняют болевые ощущения, снижают выработку соляной кислоты. Кроме того, с их помощью удается избавиться от абдоминального синдрома.
Антибиотики
Эти препараты, имеющие широкий спектр действия, применяются при присоединении инфекции. Чаще всего прибегают к использованию следующих медикаментозных средств:
- Карбенициллин;
- Тобрамицин;
- Аугментин;
- Ампициллин.
Целесообразность лечения зависит от множества факторов. Принимать решение о начале антибиотикотерапии должен врач.
Препараты от острой боли
Острая боль устраняется следующими медикаментозными средствами:
- Спазмалгон;
- Диклофенак;
- Вольтарен;
- Анальгин;
- Пенталгин;
- Диклак.
Если с помощью данных средств желаемого эффекта достичь не удается, прибегают к применению следующих групп препаратов:
- гормональные медикаменты (Соматостатин);
- мочегонные препараты (способствуют устранению отечности);
- спазмолитики (Эуфиллин);
- антигистаминные средства: положительное действие оказывают Ранитидин, Циметидин;
- внутривенно вводится Новокаин.
В особо тяжелых случаях, когда эти препараты не оказывают должного воздействия, применяют следующие лекарства:
- анальгетики, влияющие на деятельность центральной нервной системы;
- медикаменты, содержащие в своем составе наркотические вещества.
Столь мощные средства допускается использовать исключительно под врачебным контролем. Самолечение с их применением недопустимо.
Применение препаратов на основе натуральных средств
Лечение подразумевает проведение чистки органа путем использования медикаментов, содержащих нужные организму ферменты. С их помощью нормализуется деятельность ЖКТ, устраняется болевой синдром.
Прибегают к применению таких препаратов:
- Панкреатин. Способствует улучшению состояния, активизации пищеварительных процессов. Дозировка подбирается врачом в индивидуальном порядке. Продолжительность терапии составляет около месяца.
- Креон. В составе лекарства находятся органические ферменты, ускоряющие процесс расщепления пищи. Его применение недопустимо при индивидуальной непереносимости компонентов препарата.
- Фестал. Содержит ферменты, бычью желчь. При его применении пищеварение существенно улучшается, отмечается компенсация нехватки собственных ферментов.
В качестве седативного средства допускается принимать настой валерианы. Чтобы избежать начала дегенеративных процессов, назначаются биостимуляторы, относящиеся к группе алоэ.
Возможные побочные эффекты
Любое медикаментозное средство имеет противопоказания, способно вызвать побочные эффекты. Как правило, их описывают в инструкции к препарату.
Чаще всего наблюдаются следующие негативные последствия:
- рвотные позывы;
- мигрень;
- боль в области живота;
- изменение цвета фекалий, мочи;
- инсомния;
- аллергическая реакция.
Чтобы побочные эффекты исчезли, бывает достаточно прекратить прием препарата. С целью восстановления микрофлоры кишечника применяют Алмагель, Линекс.
Стоит учитывать, что некоторые медикаменты между собой несовместимы, нейтрализуют действие друг друга или провоцируют появление побочного действия. Например, антациды нельзя сочетать с пищеварительными ферментами.
Когда нужна врачебная консультация
Появление болевых ощущений в районе поджелудочной в любом случае должно стать поводом для обращения в медицинское учреждение.
Игнорировать этот симптом нельзя при следующих изменениях:
- медикаментозные средства не помогают устранить боль;
- отмечается усиление болевых ощущений;
- появляется диарея, рвота;
- в каловых массах наблюдаются вкрапления крови, гноя;
- стремительное снижение массы тела;
- общее ухудшение состояния.
Возможные осложнения
При отсутствии должного лечения на фоне развития патологии могут возникнуть серьезные осложнения. Среди них:
- воспалительный процесс в желчном пузыре;
- присоединение инфекции;
- развитие флегмоны;
- гнойные осложнения;
- абсцесс;
- внутреннее кровотечение;
- перитонит;
- развитие диабета;
- летальный исход.
Поэтому столь важно своевременно обращаться за помощью к врачу, не прибегая к самолечению. Правильно подобрать препараты удастся только после постановки точного диагноза.
Заключение
Причин появления болей в области поджелудочной железы бывает множество.
Устранить неприятные ощущения помогают медикаментозные средства, но использовать их следует лишь в исключительных случаях, когда нет возможности сразу обратиться в медицинское учреждение. Тактика терапии должна подбираться только врачом.
Источник
Лекарства при болях в поджелудочной железе
Панкреатит – это воспалительное заболевание поджелудочной железы, которая является важнейшим органом пищеварения. Она отвечает за выработку панкреатического сока, без которого невозможен нормальный процесс расщепления пищи. Кроме того, в поджелудочной железе синтезируется инсулин и полипептидный гормон.
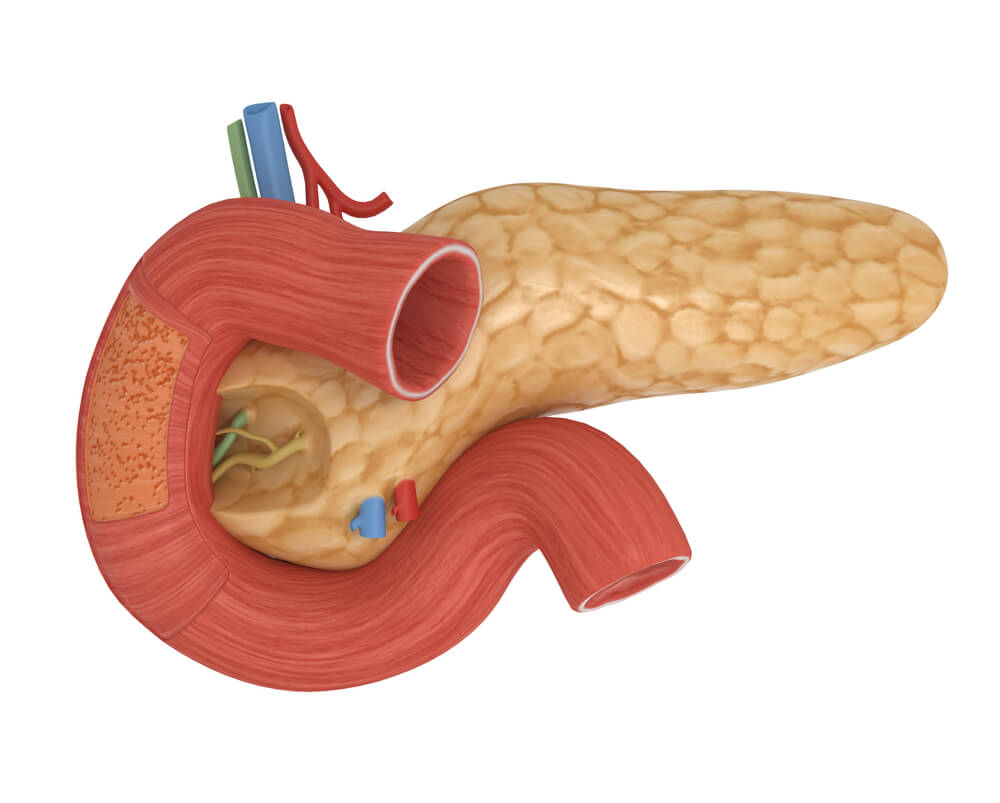
В большинстве случаев боль в поджелудочной железе вызвана панкреатитом, который принято разделять на начальную стадию заболевания, хроническую и острую.
Симптомы при болях в поджелудочной железе
Основные симптомы:
- Боль в области левого подреберья, которая может быть острой, ноющей и опоясывающей.
- Тошнота, рвота, повышение температуры.
- Бессонница, потеря веса, вздутие живота, длительная диарея, кусочки непереваренной пищи в стуле.
- При панкреатите боль значительно усиливается после приема пищи.
В редких случаях на ранних стадиях заболевания болевые ощущения отсутствуют, однако может возникать кислая рвота, чаще всего по утрам либо в процессе приема пищи. Такое состояние говорит об обострении панкреатита. Если вовремя не обратиться за помощью к специалистам, болезнь может перейти в хроническую стадию с повторяющимися обострениями.
Подробнее о том как болит поджелудочная железа, что происходит во время приступа боли, читайте здесь.
Первая помощь: устранение острой боли
При возникновении любых признаков, говорящих о панкреатите, следует немедленно обратиться за медицинской помощью, т.к. для грамотного лечения необходимо установить причину заболевания и степень повреждения. Самолечение в некоторых случаях может навредить.
Но первую помощь оказать можно и нужно:
- К больной области следует приложить холодную грелку либо другой холодный предмет. Это снимет отечность, в результате чего боль уменьшится.
- Больному нужно обеспечить максимальный покой: любые движения способны усилить боль и дискомфорт.
- Рекомендуется пить больше жидкости, а именно щелочную минеральную негазированную воду. Она обеспечит отток панкреатического сока.
- Для снятия спазмов можно принять обезболивающие препараты, такие как Но-шпа и Папаверин.
- В период обострения нужно отказаться от любой пищи.
- Полностью исключить курение и употребление алкоголя.
Препараты при острых приступах панкреатита
Во время острого приступа панкреатита нужно вызывать скорую помощь, поскольку такое состояние представляет опасность для жизни.
Из препаратов можно принять только спазмолитики:
- Но-шпа.
- Дротаверин.
- Папаверин.
Запрещается пить обезболивающие и ферментные препараты, т.к. они могут только навредить во время острого приступа.
Ожидая скорую, нужно помнить 3 главных правила при остром панкреатите:
- Голодание.
- Холодный компресс.
- Полный покой.
Как снять боль поджелудочной железы лекарствами?
Лекарства при болях в поджелудочной железе делятся на несколько групп, каждая из которых применяется в определенных случаях.
Антациды при лечении панкреатита
В первую очередь внимание отводится антацидам, чья задача – нормализовать кислотность желудочного сока и нейтрализовать желчную и соляную кислоту. Это облегчает течение болезни, уменьшая ее ущерб.
К наиболее популярным препаратам-антацидам относят:
- Алмагель.
- Алтацид.
- Маалокс.
- Алюмаг.
- Маалукол.
- Гастрацид.
- Палмагель.
Данные препараты способны изменить кислотно-щелочной баланс лишь на время. Для достижения длительного эффекта требуется подключение других препаратов, чаще всего ферментных.
Если есть необходимость использовать антациды с другими группами лекарств, нужно соблюдать временной перерыв между приемами минимум 2 часа. Так как антациды взаимодействуют почти со всеми видами других медикаментов, ослабляя их действие.
Анальгетики при панкреатите
При лечении поджелудочной железы применяют анальгетические препараты из ненаркотической группы, такие как:
- Ацетаминофен.
- Баралгин.
Последний назначается только в случае исключения у пациента бронхиальной астмы, печеночной недостаточности и заболеваний кровеносной системы.
Также препарат противопоказан:
- Беременным.
- Детям младше 15 лет.
Если невозможен прием данного нестероидного препарата, назначается более мягкий, Ацетаминофен, выпускающийся в виде таблеток, раствора для инъекций, порошка и суспензий. В его основе – Парацетамол. Препарат не назначают детям до 12 лет, при наличии анемии и почечной недостаточности.
Следует помнить, что лечение анальгетическими и спазмолитическими препаратами будет неэффективным без соблюдения соответствующей диеты.
Антибиотики при панкреатите
Панкреатит лечат с помощью антибиотиков крайне редко: лишь в случаях риска инфицирования других органов, во избежание появления сепсиса, перитонита, абсцессов. Курс лечения любыми антибиотиками не должен превышать 14 дней.
При панкреатите назначают такие препараты, как:
- Ципролет.
- Левомицетин.
- Тиенам.
- Цефотаксим.
- Амоксициллин.
- Амоксиклав.
- Абактал.
- Сумамед.
Их могут назначать перорально и в виде инъекций.
- При остром панкреатите. Антибиотики будут иметь тем большую эффективность, чем раньше пациент обратится за помощью. Используют антибиотики при необходимости купировать воспалительный процесс, во избежание летального исхода при остром приступе панкреатита, вероятность которого составляет 70%. Обычно назначают антибиотики широкого спектра: Ципролет, Левомицетин, Амоксициллин, которые вводятся внутривенно или непосредственно в брюшную полость в первые дни приступа.
- При хроническом панкреатите: лечение хронической формы антибиотиками имеет смысл в крайне редких случаях. Главным показанием является развитие перипанкреатита, когда под угрозу поражения попадают соседние органы. В этих случаях используется Аугментин, Ампиокс, Цефиксим и Цефоперазон. Перед назначением антибиотиков необходимо убедиться в том, что польза превышает их вред, поскольку эти препараты имеют довольно много побочных действий.
Ферментные препараты в лечении панкреатита
Это препараты, содержащие ферменты липазу, амилазу и протеазу. Их суть в улучшении переваривания белков, жиров и углеводов, в обеспечении функционального покоя пораженного органа.
Ферментные препараты приводят в норму пищеварительный процесс и устраняют симптомы диспепсии. Наиболее распространенные из них: Панкреатин, Фестал, Панзинорм, Креон, Панкурмен и Энзистал. Иногда эти препараты назначаются разово для снятия симптомов диспепсии.
Антиферментные препараты при панкреатите
Данная группа медикаментов применяется с целью инактивации протеолитических ферментов, которые, в свою очередь, приводят к воспалительным процессам и некротическим явлениям.
Изготавливаются эти препараты из вытяжки паренхимы легких и поджелудки крупного рогатого скота. Наибольший эффект имеют на самых ранних стадиях заболевания. Это такие лекарства, как Гордокс, Трасилол, Контрикал и Антагозан.
Устранение ноющей боли при панкреатите
При отсутствии острого приступа, когда боль носит ноющий характер, возможен прием спазмолитических препаратов. Причиной возникновения таких болей часто служит спазм гладких мышц, а также недостаточный тонус сфинктера панкреатического потока. Это вызывает трудности при поступлении сока поджелудочной железы в двенадцатиперстную кишку.
Чаще всего используют следующие препараты:
- Спазмол.
- Но-шпа.
- Риабал.
- Спазмомен.
- Мебеверин.
- Папаверин.
- Дротаверин.
Болевой шок при панкреатите
Профилактикой возникновения болевого шока служит своевременное обращение внимания на более ранние признаки панкреатита, когда боль еще не такая сильная и когда лечение даст максимальный эффект.
Если же предотвратить сильнейший приступ не удалось, нужно вызывать скорую, и обеспечить больному три главных правила: голод, холод (в область поджелудочной железы) и покой.
Из препаратов для снятия боли используют две основные группы:
- Соматостатин. Действует как обезболивающее на весь организм, заметно снижает уровень боли, что позволяет предотвратить наступление болевого шока.
- Панкреатин. Ферментный препарат, снимающий напряжение с пораженного органа, расслабляет его, снимая тем самым боль.
Какие лекарства принимать при боли поджелудочной железы, должен определить квалифицированный врач. Данная информационная статья призвана помощь в выборе препарата в тех редких случаях, когда оказание медицинской помощи не представляется возможным.
Диета при лечении панкреатита
Любые препараты окажутся неэффективными, если не соблюдать пищевой режим. Подробно о том, что можно есть, если болит поджелудочная железа читайте здесь.
При панкреатите питаться нужно:
- Дробно.
- Кушать часто и понемножку.
- Каждая порция по объему не должна превышать 200 г.
- В идеале питание должно быть 6-разовым, преимущественно состоять из белковых продуктов.
- Употребление жиров и углеводов необходимо ограничить.
- Можно готовить легкие супы на овощном бульоне, каши на воде, омлеты либо яйца всмятку.
- Также разрешается нежирная рыба и мясо, вареные и запеченные овощи, отвар шиповника.
Запрещается употреблять следующие продукты:
- Копчености.
- Жирная и жареная пища.
- Рассольники, борщи.
- Вареные вкрутую яйца.
- Любые консервы, колбаса, икра.
- Виноград, бананы и другие фрукты с грубой клетчаткой.
- Следует исключить газированные напитки и алкоголь (в том числе настойки на спирту).
Если правила поведения при остром состоянии являются довольно общими, то доскональное лечение каждого пациента протекает индивидуально. Препараты, эффективные в одном случае, могут навредить в другом.
Помимо выполнения рекомендаций врача, большую роль играет соблюдение диеты (в первые дни приступа – голодной), а также обеспечение покоя.
О проявлении рака поджелудочной железы на ранних стадиях читайте здесь.
Источник



