Когда барахлит поджелудочная железа
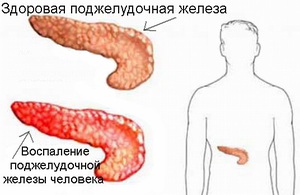 Панкреатит – это заболевание поджелудочной железы, которое с каждым годом становится все более распространенным. Особенно подвержены этой болезни мужчины. Часто причиной этого становится ухудшение привычного образа жизни и снижение общего тонуса организма из-за негативного воздействия окружающей среды. Симптомы панкреатита довольно неприятны и проявляются всегда очень остро.
Панкреатит – это заболевание поджелудочной железы, которое с каждым годом становится все более распространенным. Особенно подвержены этой болезни мужчины. Часто причиной этого становится ухудшение привычного образа жизни и снижение общего тонуса организма из-за негативного воздействия окружающей среды. Симптомы панкреатита довольно неприятны и проявляются всегда очень остро.
Лечение человека должно начинаться сразу же при возникновении симптомов болезней поджелудочной железы. Иначе протекающие в этом органе патологические процессы могут вызвать серьезные осложнения, затрагивающих печень, желчный пузырь и всю пищеварительную систему, а непосредственно симптомы болезней поджелудочной железы способны вызвать гибель больного. Так что шутить с этим не стоит, а необходимо прислушаться ко всем рекомендациям и начать своевременное лечение.
Как проявляется панкреатит
Работа здоровой поджелудочной железы заключается в формировании ряда ферментов и гормонов, которые необходимы для регулирования пищеварения и обмена веществ. Наряду с активными веществами, которые вырабатываются в печени, они способствуют перевариванию тяжелой пищи, расщеплению углеводов и нормализации уровня сахара в тканях и крови. Однако сами по себе такие ферменты неактивные и начинают работать только внутри двенадцатиперстной кишки, в которой происходит переваривание. Возникшее заболевание способствует нарушению этого процесса, и поджелудочная железа начинает барахлить.
 Болезнь сильно затрудняет отток ферментов и биологически активных веществ иного типа, в результате чего они начинают копиться внутри поджелудочной железы. Симптомы заболевания возникают из-за того, активация облегчающих переваривание средств осуществляется до их попадания в кишечник. Это способствует быстрому распаду внутренних стенок поджелудочной железы.
Болезнь сильно затрудняет отток ферментов и биологически активных веществ иного типа, в результате чего они начинают копиться внутри поджелудочной железы. Симптомы заболевания возникают из-за того, активация облегчающих переваривание средств осуществляется до их попадания в кишечник. Это способствует быстрому распаду внутренних стенок поджелудочной железы.
Если этот орган достаточно быстро переполнится собственными ферментами, то неизбежно наступает летальный исход, причем часто молниеносно.
Когда человек не получает необходимое лечение, то практически всегда симптомы заболевания переходят в хроническую форму, характеризующуюся постепенным угнетением большинства процессов метаболизма. В этом случае печень и желчный пузырь поражаются настолько сильно, что нормально пища уже не может перевариваться.
Хроническая болезнь поджелудочной железы способствует преобразованию обычной ткани этого органа в рубцовую. Железа постепенно перестает осуществлять свою функцию через некоторое время пациент умирает.
Причины панкреатита
 Главным фактором, приводящего к болезни железы, является злоупотребление алкоголем. Практически все заболевания этой железы возникают по этой причине. Дело в том, что алкоголь оказывает прямое токсическое воздействие на ацинарную ткань. Такой же негатив оказывает и ацетальдегид, являющийся продуктом обмена этанола.
Главным фактором, приводящего к болезни железы, является злоупотребление алкоголем. Практически все заболевания этой железы возникают по этой причине. Дело в том, что алкоголь оказывает прямое токсическое воздействие на ацинарную ткань. Такой же негатив оказывает и ацетальдегид, являющийся продуктом обмена этанола.
К этому прибавляется вредное воздействие острой, жирной и жареной пищи. Все эти продукты заставляют железу работать в усиленном режиме, а отравляющее компоненты алкоголя способствуют образованию «бомбы замедленного действия». Таким образом, развивается алкогольный панкреатит.
В других случаях человек может злоупотреблять алкоголем и питаться жирной пищей, а страдать начинает не поджелудочная железа, а соседние органы – печень, желчный пузырь, а также протоки. Образуется желчнокаменная болезнь, в результате чего камни могут постепенно или резко нарушить нормальный отток ферментов поджелудочной железы в полость 12-перстной кишки. Это способствует тому, что ферменты начинают поступать в ткани поджелудочной, разрушая их. Развивается воспалительный процесс, приводящий к билиарному панкреатиту.
В 10% случаев болезни этого органа образуются на фоне других заболеваний желудочно-кишечного тракта или проникновения в организм токсинов и токсических лекарственных препаратов.
Заболевания поджелудочной железы: симптомы острого панкреатита
- Болевые ощущения.
 Симптомы острого панкреатита проявляются следующим образом: в правом подреберье возникает резкая боль. Пациенты с воспалением поджелудочной железы описывают этот болезненный синдром, как будто через внутренние органы проходит горячая игла. Через 2–3 часа боль начинает распространяться уже по всему телу. Начинает болеть печень, кишечник, желудок, диафрагма, сердце.
Симптомы острого панкреатита проявляются следующим образом: в правом подреберье возникает резкая боль. Пациенты с воспалением поджелудочной железы описывают этот болезненный синдром, как будто через внутренние органы проходит горячая игла. Через 2–3 часа боль начинает распространяться уже по всему телу. Начинает болеть печень, кишечник, желудок, диафрагма, сердце.
Возникновение боли обычно не связано с употреблением пищи и часто носит продолжительный характер. По мере нарастания патологических изменений железы боль начинает усиливаться. Довольно редко болезненные ощущения могут возникать в загрудинном пространстве или в области сердца с отдачей в ключицу. Многие в этом случае такие симптомы ошибочно принимают за стенокардию или инфаркт миокарда.
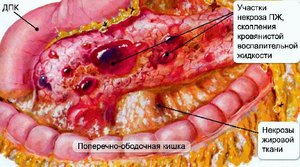
При панкреонекрозе болевой синдром может достичь своего пика, что приводит к возникновению болевого шока и человек умирает.
- Диспепсические явления.
Практически у всех больных с острым воспалением поджелудочной железы возникает диспепсия – это нарушение аппетита, тошнота, неустойчивость стула и рвота. В основном такое явление возникает в самом начале заболевания в результате употребления копченой и жирной пищи, помидоров, грибов, меда или спиртных напитков. Бывают ситуации, когда прием некоторых лекарственных средств запускает механизм, способствующего возникновению патологического процесса. К таким препаратам относятся антибиотики, вальпроевая кислота, сульфасалазины, нитрофураны, сульфаниламиды, азатиоприн, цитостатики.
- Тошнота и рвота.
Возникновение тошноты связано с чрезмерным раздражением блуждающего нерва, который иннервирует поджелудочную железу. Рвота возникает практически всегда и не способствует облегчению. Появляется она в результате интоксикации. Сначала начинает рвать съеденной пищей, а затем в ней появляется желчь. Продолжаться это может очень долго, причем объем рвотных масс может быть значительным. Все это приводит к обезвоживанию организма с потерей солей, воды и электролитов. В результате развивается гипоосмотическая дегидратация.
- Обезвоживание.
Оно может иметь несколько степеней, каждая их которых характеризуется своей клинической картиной.
Первая степень обезвоживания способствует потере 3% массы тела. Больной хочет периодически пить, слизистые у него влажные. Возникает одышка.
 Вторая степень характеризуется потерей уже 9% массы тела. Возникает сильная жажда, слизистые пересыхают. Кожа начинает терять свою упругость. Начинает страдать система кровообращения – учащается сердцебиение и пульс. Моча выделяется все меньше, а ее цвет становится более темным.
Вторая степень характеризуется потерей уже 9% массы тела. Возникает сильная жажда, слизистые пересыхают. Кожа начинает терять свою упругость. Начинает страдать система кровообращения – учащается сердцебиение и пульс. Моча выделяется все меньше, а ее цвет становится более темным.
При третьей степени обезвоживания человек теряет до 10% массы тела. Ухудшается общее состояние, у больного возникает заторможенность и сонливость. Понижается артериальное давление, начинаются перебои в работе сердца, кожа и слизистая становятся очень сухими, речь и сознание начинают путаться. Велика вероятность развития гиповолемического шока, сопровождающегося потерей сознания и полиорганной недостаточностью.
- Неустойчивость стула.
Проявляется чередованием запоров и поноса. В самом начале заболевания у больного наблюдается вздутие живота и задержка стула. Это обусловлено тем, что обладающие слабительным действием желчные кислоты и панкреатические ферменты не попадают в кишечник в нужном количестве. Запор через несколько дней может смениться жидким стулом.
- Изменения на коже.
Симптомом панкреатита являются также кожные изменения. Она бледнеет или приобретает желтушный цвет. Происходит это в результате сдавливания желчных протоков отекшей поджелудочной железой. Может наблюдаться также небольшая синюшность пальцев или носогубного треугольника из-за дыхательных расстройств, или интоксикации. Похожие пятна могут образоваться на коже живота (в основном справа от пупка). Называется это симптом Холстеда. Также возникает посинение живота сбоку из-за нарушения кровообращения в брюшной полости (симптом Грея-Тернера). Если пупок приобрел синюшно-желтоватый цвет – это симптом Кююлена.
Симптомы других заболеваний поджелудочной железы
Кроме острого панкреатита, существует ряд других патологий, которые способны поразить поджелудочную железу. Они обладают специфическими симптомами.
- Хронический панкреатит.
Если болезнь протекает без обострения, то чаще всего ничего не беспокоит. Если обострение произошло, то возникает острая или тупая боль в эпигастрии, отдающая в поясницу, или начинает донимать опоясывающая боль различной степени интенсивности.
- Рак поджелудочной железы.
В зависимости от того, где располагается опухоль, а также от стадии заболевания, боль может быть ноющей постоянно или эпизодически, как при остром панкреатите.
- Сахарный диабет 1 типа.
Совершенно нет никаких болей.
- Муковисцидоз.
В кишечнике возникают схваткообразные боли.
- Панкреонекроз.
Очень сильные боли, возникающие за грудиной или в надчревье. Могут отдаваться в ключицу или спину. Нестерпимая боль может вызвать шоковое состояние, сопровождающееся потерей сознания.
- Киста поджелудочной железы.
Если киста небольшая, то боль бывает тупой и возникает периодически. Если она достигла значительных размеров, то болевой синдром проявляется очень сильно.
Лечение заболеваний поджелудочной железы
 Первым шагом в лечении этого органа является блокировка ферментов железы. Для этого в пищеварительную систему и кровь вводят специальные вещества. Больной обязательно должен придерживаться диеты с минимальным количеством содержащихся в пище жиров и жестких пищевых волокон.
Первым шагом в лечении этого органа является блокировка ферментов железы. Для этого в пищеварительную систему и кровь вводят специальные вещества. Больной обязательно должен придерживаться диеты с минимальным количеством содержащихся в пище жиров и жестких пищевых волокон.
Кроме этого, лечение происходит с применением обезболивающих препаратов, которые позволяют больному вести нормальный образ жизни, и спазмолитиков, купирующих новые приступы, способных нанести человеку непоправимый вред.
После лечения поджелудочной железы больной обязан 3–12 месяцев придерживаться щадящей диеты. Если консервативное лечение нет приносит ощутимого результата или состояние здоровья пациента ухудшается все больше, врач должен принять решение о проведении операции, в результате которой удаляется пораженная часть органа.
Помимо этого, лечение поджелудочной железы может осуществляться с использованием новейшей техники и электроники.
- Лечение лазеротерапией.
Осуществляется такое лечение только после проведенной операции по поводу острого панкреатита, причем оно должно осуществляться сразу после хирургического вмешательства. Сначала осуществляют электронейростимуляцию необходимых участков железы, а затем при помощи лазерного луча начинают сканировать послеоперационные раны. Такая процедура производится каждый день в течение 15 дней. Она позволяет снизить проявление симптомов, оказывает противовоспалительное и анальгетическое действие, качественно заживляет послеоперационный рубец.
-
 Лечение низкочастотным переменным магнитным полем.
Лечение низкочастотным переменным магнитным полем.
Такое лечение позволяет снять воспаление, успокоить железу, устранить симптомы, сопровождающиеся болевыми ощущениями, а также стимулирует иммунную систему.
Заключение
Таким образом, если возникли первые признаки заболевания поджелудочной железы, следует незамедлительно обратиться к врачу, иначе промедление может привести к плачевным последствиям. Только он способен назначить грамотное лечение. Народные способы лечения могут применяться только под контролем своего лечащего врача.
Источник
Воспаления поджелудочной железы очень разнообразны и требуют точной диагностики и немедленного лечения.
Поджелудочная железа – незаменимый орган нашего организма. Это достаточно крупная железа, которая работает на «два фронта»: во-первых, производит богатый ферментами панкреатический сок, во-вторых, выделяет такие метаболические гормоны, как инсулин и глюкагон. Эти вещества необходимы для регуляции обмена жиров, белков и углеводов в организме. Поэтому, если поджелудочная железа перестает нормально выполнять свои функции, мы сразу чувствуем это.
Часто причиной нарушений в работе этого органа являются воспалительные процессы. Нам же важно знать симптомы этих нарушений, чтобы своевременно среагировать на появление проблемы.

Воспаление поджелудочной железы
При развитии воспаления в поджелудочной железе, ферменты, которые она выделяет, перестают выбрасываться в двенадцатиперстную кишку. Они начинают «действовать» до этого, прямо в поджелудочной железе. При этом клетки железы воспаляются и гибнут. Кроме разрушений в поджелудочной железе от интоксикации могут пострадать мозг, легкие, сердце, печень и почки.
Загрузка…
Воспалительные процессы в поджелудочной железе, отличаются разнообразием в проявлениях и особенностях течения. Поэтому врачи выделили целую группу заболеваний и синдромов, причиной появления которых является воспаление поджелудочной железы, и дали этой группе общее название — панкреатит.
Читайте также: Функции поджелудочной железы
Острый панкреатит и его симптомы
Этот вариант воспаления поджелудочной железы протекает остро и сопровождается повреждением тканей. При остром панкреатите может развиться дистрофия железы, ее некроз. Может присоединиться также вторичная гнойная инфекция. Эта разновидность панкреатита требует немедленного лечения, иначе болезнь может закончиться летально.
Среди характерных проявлений этой патологии:
- боль в животе
- вздутие живота
- тошнота и рвота содержимым двенадцатиперстной кишки, после которого не наступает облегчения
- на животе с левой стороны около пупка возможно появление синюшных пятен, иногда с желтоватым оттенком.
Четких клинических симптомов, по которым можно с уверенностью сказать, что развился именно острый панкреатит, нет. Поэтому для точной диагностики необходимо проводить дополнительные исследования.

Хронический панкреатит и его симптомы
Хронический панкреатит отличается от острого «тихим» течением воспалительного процесса. Тем не менее, он постепенно приводит к необратимым изменениям в тканях поджелудочной железы, вследствие чего она перестает вырабатывать необходимое количество пищеварительных ферментов.
Хронический панкреатит может протекать бессимптомно, а может сопровождаться следующими симптомами:
- боли разной длительности и интенсивности: от нескольких минут до 3-4 часов, а иногда и практически постоянно.
- тошнота
- снижение аппетита
- изжога
- вздутие живота, урчание в животе
- в период обострений жидкий стул и рвота
Чаще всего боль возникает в глубине живота и распространяется вверх, усиливаясь после еды, особенно если в меню были жирные, жаренные, острые блюда и копчености. Провоцирует боль также алкоголь и газированные напитки.
Если воспалительный хронический процесс в поджелудочной железе протекает без болевых ощущений, это совсем не говорит об улучшении состояния.
Вопросы читателей
Добрый день! У меня проблемы с пищеварением, лишним весом и уже с зависимостью от сладкого (в особенности от печенья, пряников) ((( Это ужас какой-то ((( Я могу отказаться от мяса, не дотронуться до салата или каши, но вот пряники
18 октября 2013
Добрый день! У меня проблемы с пищеварением, лишним весом и уже с зависимостью от сладкого (в особенности от печенья, пряников) ((( Это ужас какой-то ((( Я могу отказаться от мяса, не дотронуться до салата или каши, но вот пряники…
помогите! Может есть какие-то рецепты, как побороть тягу к сладкому или может препараты какие-то посоветуете?
Буду благодарна!
Посмотреть ответ
Задать вопрос
На базе хронического панкреатита может развиться острый вариант заболевания. К тому же хронический панкреатит может скрываться под маской других болезней: дискинезии желчевыводящих путей, холецистита, язвы желудка. Для установки точного диагноза необходимо обращаться к врачу.
Псевдокиста, как проявление панкреатита
Дегенеративные процессы, которые происходят при остром панкреатите, могут приводить к появлению псевдокисты поджелудочной железы, которая давит на окружающие ее органы. Это может нарушать движение пищи в желудке и двенадцатиперстной кишке, сдавливать желчевыводящие протоки и даже приводить к развитию механической желтухи. Могут оказаться пережатыми и протоки самой поджелудочной железы.
Диабет первого типа – сбои в работе поджелудочной
Еще одним распространенным сбоем в работе поджелудочной железы является сахарный диабет первого типа. Но это уже не воспалительная, а гормональная проблема, о которой лучше говорить в отдельной статье.
Проблемы с поджелудочной нужно решать незамедлительно!
Любые нарушения в работе поджелудочной железы могут приводить к серьезным последствиям вплоть до летального исхода. Поэтому при появлении симптомов, сообщающих о том, что этот орган начал барахлить, нужно незамедлительно обратится к врачу, поставить точный диагноз и лечить болезнь. Самолечение в этом случае недопустимо. Только специалист сможет разобраться в многообразии нарушений поджелудочной железы и подобрать эффективную тактику устранения проблемы.
ЧИТАЙТЕ ТАКЖЕ:
- Девушка с характером. Поджелудочная железа
- Поджелудочная предскажет угрозу диабета
- Типы НЭО поджелудочной железы
{
Источник
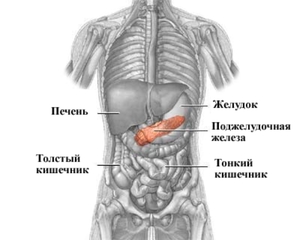
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Где находится важный орган пищеварительной системы — поджелудочная железа?
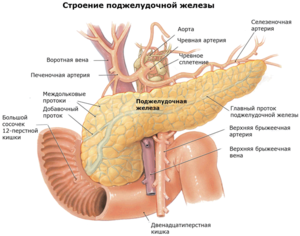
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа — орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок — «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу. Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
На заметку
Примерно 90% пациентов с панкреатитом жалуются на сильные боли в поджелудочной железе, и только у 10% заболевание проходит без болевого синдрома.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину — этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
- Диета. Первая задача при лечении поджелудочной железы — максимально разгрузить этот орган, облегчить его работу. Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах. Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов.
- Медикаментозная терапия. Лечение зависит от основного заболевания, но в любом случае врач назначит препараты, которые помогут снять симптомы и улучшить работу пищеварительного тракта. При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
Боль в поджелудочной железе — симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
Источник


