Когда поджелудочная железа начинает
Поджелудочная железа — важная часть организма, единственный орган, производящий инсулин. Кроме того, она отвечает за выработку желудочного сока. Ряд различных факторов может спровоцировать проблемы с данным участком организма. Как болит поджелудочная железа у человека и какие симптомы могут указывать на проблемы с этим органом? Можно ли облегчить болезненные проявления в домашних условиях до прибытия врача? Рассмотрим эти вопросы далее.
Где находится поджелудочная железа у человека?
Казалось бы, если железа зовется поджелудочной, логично, что она расположена под желудком. Однако это утверждение верно лишь для тех случаев, когда человек лежит. В остальных положениях орган находится «позади» желудка, плотно примыкая к нему и двенадцатиперстной кишке.
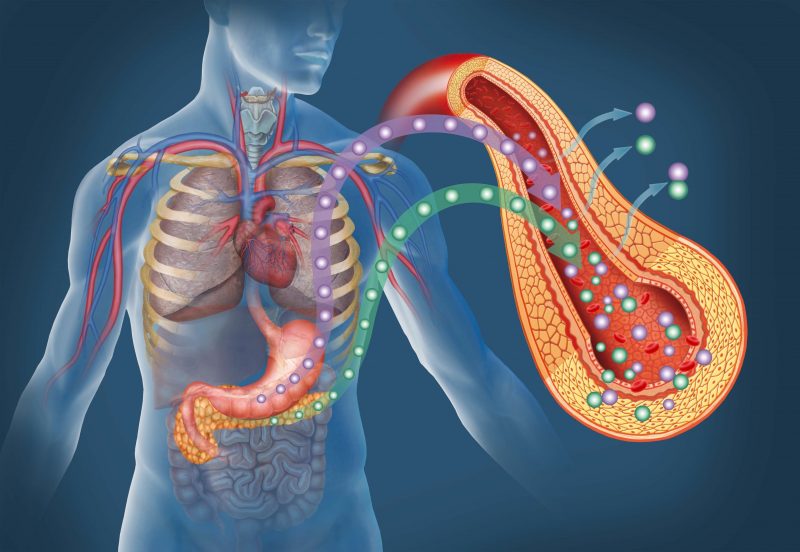
- Если взглянуть на строение человека со стороны позвоночника, эта железа располагается на уровне начала поясничного отдела.
- Что же касается взгляда со стороны брюшины, поджелудочная разместится примерно на 4—5 см выше пупка.
Этот внутренний орган состоит из 3 частей: головки, тела и хвоста. Головка железы располагается в области 12-перстной кишки (последняя охватывает поджелудочную, как будто подковой). Тело органа «прячется» за желудком, а хвост соседствует с селезенкой.
Это интересно! Формирование поджелудочной железы начинается на 5 неделе внутриутробного развития плода.
У новорожденного ребенка этот орган достигает длины 5 см, у годовалого — уже 7 см. Окончательные размеры (15 см) железа приобретает к 16 годам. Нормальными размерами органа считается диапазон 15—22 см, все остальные показатели являются патологией.
На какие заболевания указывает боль?
Основная проблема состоит в том, что симптомы, характерные для заболеваний поджелудочной железы, свойственны и альтернативным вариантам болезней. Это может привести к постановке неправильного диагноза и назначению не подходящего случаю лечения. В итоге теряется драгоценное время для терапии железы.
Это интересно: недостаточность кардии желудка — что это такое

Наиболее распространенными нарушениями поджелудочной считаются:
- панкреатит;
- сахарный диабет;
- рак;
- киста;
- панкреонекроз;
- муковисцидоз.
Последние 3 варианта заболеваний встречаются довольно редко.
Как болит поджелудочная железа?
Человеку, никогда прежде не сталкивавшемуся с трудностями функционирования поджелудочной железы, трудно распознать, что проблема заключается именно в ней. Где болит поджелудочная железа? Продолговатая форма органа может провоцировать боль в разных местах. Так, воспаленная головка провоцирует очаг боли справа и многие относят его на счет печени. Боли в остальных отделах создают дискомфорт в подреберье. Случаи острого панкреатита и вовсе делают характер боли опоясывающим.
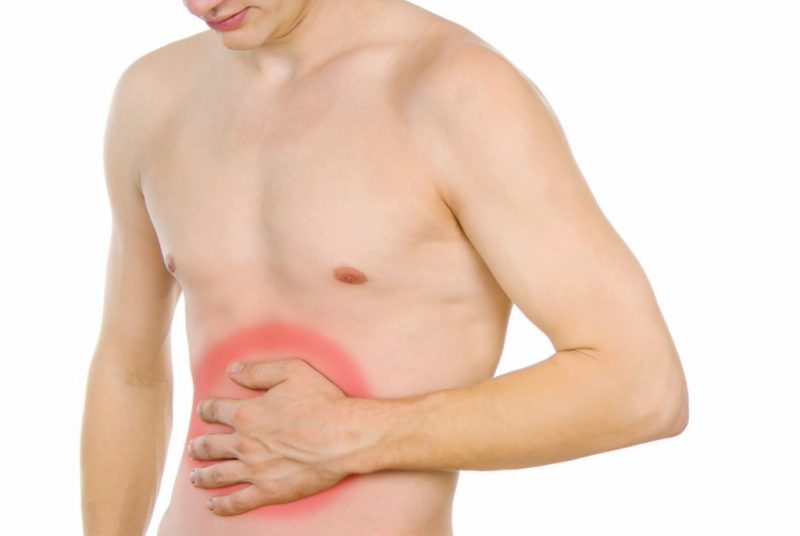
Основными симптомами проблем с поджелудочной железой считаются:
- Высокая температура (от 38 градусов).
- Приступы тошноты, переходящие в рвоту с кисловатым привкусом.
- Снижение аппетита или вовсе его отсутствие (часто вызывает резкое похудение).
- Опоясывающие боли (либо в левом подреберье). Дискомфорт настолько силен, что смена положения (на лежачее, сидячее или стоячее) не может существенно облегчить страдания.
- В левом подреберье присутствует ощущение распирания. Этот симптом усиливается после еды или питья, а также по утрам.
- Сильная жажда.
- Желтоватый оттенок кожи и белков глаз.
- Повышенная потливость.
- Ощущение горечи во рту.
- Иногда наблюдается шоковое состояние.
Зачастую боли активизируются после еды, а если не принимать пищу вовсе не дают о себе знать.
Кроме того, у больного могут быть выявлены симптомы токсикоза, т. е. стойкое отвращение к ряду продуктов питания.
Симптомы и основные признаки патологий органа
Чаще всего на фоне поджелудочных проблем развивается сахарный диабет или панкреатит.
Сахарный диабет — патология поджелудочной железы, спровоцированная дефицитом инсулина.
Его основные симптомы:
- сильное и резкое похудение без видимых причин;
- ощущение покалывания в конечностях;
- нарушения зрения и слуха;
- постоянное ощущение неутолимой жажды;
- долгий период заживления ран;
- чувство постоянной сильной усталости.
Панкреатит — процесс воспаления железы, спровоцированный перекрыванием ее протока. Болезнь может быть острой или хронической.
Симптомы острой формы панкреатита:
- резкое повышение температуры;
- рвота;
- диарея;
- тахикардия;
- боль в районе пупка.
Хроническая форма характеризуется следующими признаками:
- потеря веса;
- боли в подреберье (усиливаются при физических нагрузках);
- нарушения сна;
- неприятие жирной пищи.
Больше материалов: поджелудочная железа: где находится
Диагностические мероприятия

Диагностика проблем поджелудочной железы включает в себя ряд мероприятий:
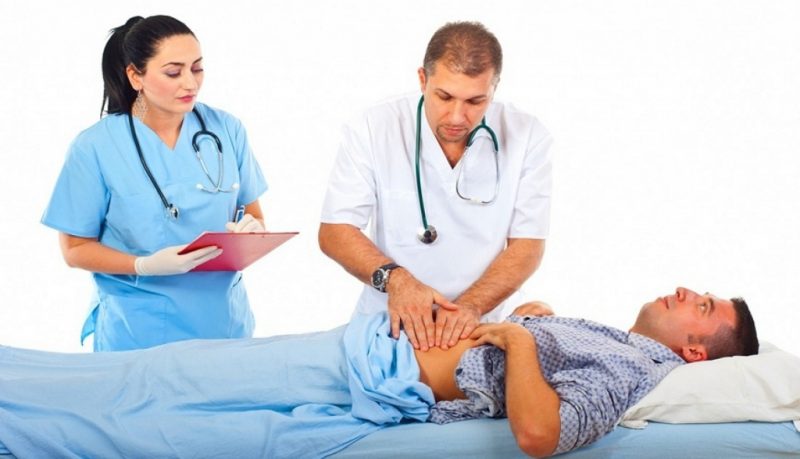
- Визуальный осмотр больного врачом. Специалист опрашивает пациента, наблюдает за цветом слизистых оболочек и кожных покровов.
- Пальпация болезненных участков. Для подобного осмотра пациент сначала занимает позицию лежа на спине, а потом на левом боку. Когда поражена поджелудочная железа, боль в боку обычно носит менее острый характер.
Также врач обычно назначает список необходимых анализов, среди которых:
- Общий анализ крови. Нарушения работы железы обычно вызывают повышение лейкоцитов.
- Выявление уровней трипазы, амилазы и липазы в кровяной сыворотке.
- Дополнительно рекомендуется исследование печеночных ферментов: щелочной фосфатазы, билирубина и АТЛ. Повышенные показатели могут указывать на приступ панкреатита, вызванного движением желчных камней.
- Анализ мочи на выявление уровня амилазы.
- Анализ кала на избыточное содержание жиров, трипсина и химотрипсина.
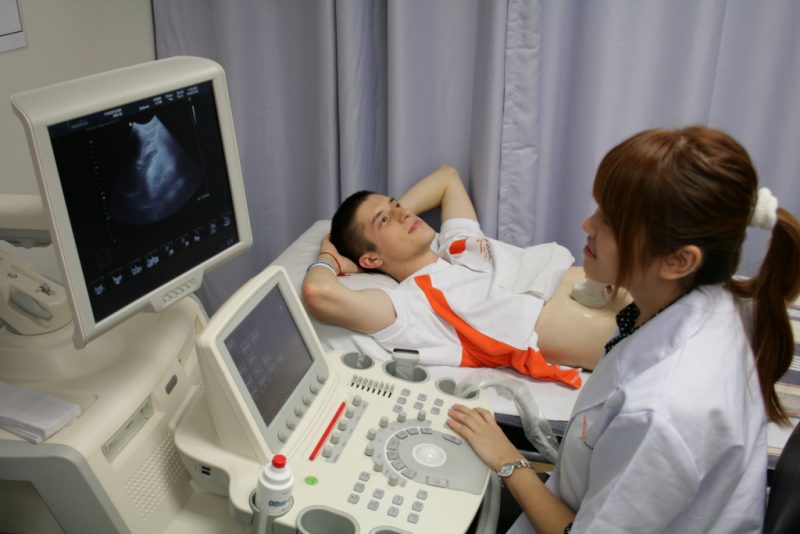
Дополнительно применяются инструментальные способы диагностики:
- Рентгенография. С ее помощью выясняется, увеличена железа или нет.
- УЗИ. Помогает исследовать особенности контуров органа, определяет наличие желчных камней, состояние выводного протока.
- МРТ. Применяется с целью уточнения диагноза, определяет наличие панкреонекроза или жидкости в брюшине.
Читайте также: воспаление поджелудочной железы: симптомы и лечение
Что делать, если болит поджелудочная железа?
Конечно, первое, что необходимо сделать, определив, что болит именно поджелудочная, — обратиться к специалисту.
Важно! Самостоятельная постановка диагноза, равно как и самолечение могут быть опасными для здоровья.
Но устранить боль и облегчить состояние можно самостоятельно в домашних условиях.
Тупая, ноющая боль устраняется постепенно. Зачастую дискомфорт вызван перегрузкой железы.
С целью снижения нагрузки на орган, стоит придерживаться ряда рекомендаций:
- Убрать (или минимизировать) из рациона жирную пищу.
- Придерживаться дробности питания.
- Исключить прием алкоголя.
- Отказаться от курения.
- При наличии избыточного веса — похудеть.
- Во время приема пищи дополнительно принимать панкреатин.
Совет. В качестве медикаментозной терапии против проявлений общей (абдоминальной) боли в животе применяется Дротаверин, Но-шпа, Парацетамол и др.
Прием подобных препаратов нужно предварительно обсудить с лечащим врачом.
Во время приступов острой боли в подреберье нужно незамедлительно вызвать врача. Болевые ощущения бывают настолько интенсивными, что пациент может быть направлен в стационар, где будет проходить лечение при помощи наркотических анальгетиков.
Но до приезда медиков нужно продержаться, ведь боль в какой-то момент может стать просто невыносимой. Не теряя времени, стоит начать борьбу с болевым синдромом.

Наилучший выход — немедикаментозные способы облегчения болей в животе.
- Занять коленно-локтевую позицию. Таким образом уменьшается давление поджелудочной железы на область солнечного сплетения.
- Прикладывать лед к животу. Помогает уменьшить активность органа.
- Стараться ограничить физическую активность, лучше всего оставаться без движения.
Боли в области поджелудочной железы зачастую сигнализируют о различных неполадках в работе органа, а в ряде случаев — о серьезных заболеваниях. Боли в подреберье, носящие, опоясывающий, ноющий или острый характер — повод для незамедлительного обращения к врачу. На основании диагностики специалист определит патологию и выявит оптимальную тактику лечения. Если болезнь железы носит хронический характер, пациент должен четко знать список медикаментов, подходящих для облегчения симптомов патологии. Все лекарства должны быть назначены строго лечащим врачом.
Источник
Симптомы и лечение, а также причины воспаления и особенности питания
Когда болит поджелудочная железа, какие симптомы сопровождают ее воспаление? Прежде, чем ответить на этот вопрос, нужно понять, а с чего, собственно, начался панкреатит. Какие причины приводят к тому, что в поджелудочной образуется воспалительный процесс. Вас ждет подробная симптоматика заболевания, разновидности болевых ощущений, особенности течения панкреатической болезни. Симптомы, когда болит поджелудочная железа, можно спутать с иными проявлениями дисфункции системы пищеварения, поэтому диагностикой должен заниматься квалифицированный специалист. В статье вы также найдете ответы на волнующие вопросы о питании, периоде реабилитации, методах лечения и т.д.
Симптомы острого панкреатита самого частого заболевания поджелудочной железы у человека
Боли в поджелудочной железе: причины воспаления
Поджелудочная железа принимает участие в переваривании жирной, белковой и углеводистой еды. Среди ее функций также регуляция углеводного обмена, который осуществляется панкреатическими островками, выделяющими глюкагон и инсулин в кровь.
Медики насчитывают немало факторов, оказывающих негативное влияние на состояние этого важнейшего органа. Так, причины боли поджелудочной железы, могут заключаться в:
Частом употреблении алкоголя.
Наследственной предрасположенности.
Осложнении желчнокаменной болезни.
Отравлении и интоксикации организма.
Вирусных и инфекционных заболеваниях.
Паразитических и грибковых поражениях.
Осложнениях после хирургических манипуляций и др.
Больная поджелудочная железа, симптомы которой можно спутать с другими заболеваниями пищеварительной системы, требует контроля со стороны гастроэнтеролога.
Симптомы больной поджелудочной железы: как понять, что именно болит?
Болит живот – с таким недомоганием зачастую обращается пациент ко врачу, не понимая, что именно его беспокоит. Определить источник боли – значит сделать первый шаг на пути к снятию болевого синдрома и последующему выздоровлению. Мы рекомендуем непременно направляться к доктору для достоверной диагностики и постановки диагноза.
В домашних условиях узнать, где именно произошел сбой, можно по характеру и локализации боли. Симптомы больной поджелудочной, печени, кишечника и пр.:
Проблемы в работе печени проявляются ноющие, боль отдает справа вверху живота.
При нарушениях желчного пузыря болевые ощущения острые, которые от верха могут распространиться на спину и даже под лопатку.
Отличительной чертой панкреатической боли является острый режущий характер в районе спины, слева, справа и посередине живота. Если беспокоит поджелудочная железа, верные симптомы – то, что особенно плохо становится лежа, полегче – сидя, наклонившись вперед.
Разрыву селезенки свойственна чувствительность и боль слева вверху живота, а также синюшность вокруг пупка.
О нарушениях в работе кишечника вы узнаете от болевых ощущений, локализующихся в любой области брюшной полости ввиду своего строения, а также поноса/запора, кровяных выделениях или слизи в кале.
Боль в желудке сосредотачивается слева вверху, имеет ноющий характер, сопровождается рвотой и тошнотой.
Воспаленный аппендицит проявляется острой болью в нижней правой части живота, а также вокруг пупка.
Какие симптомы, когда болит поджелудочная указывают на острое воспаление, а какие говорят о хроническом панкреатите?
Симптомы дисфункции поджелудочной железы: как болит при остром панкреатите
Панкреатит имеет две основных разновидности: острый и хронический. Острый панкреатит – это стремительно развивающееся воспаление органа, вызванное самопоглощением железы ферментами. Своевременное обращение к специалисту – верный шанс на выздоровление. В противном случае вас ожидают серьезные осложнения или даже летальный исход.
Когда болит поджелудочная, какие симптомы говорят об остром воспалении:
Рвота и тошнота.
Высокая температура.
Резкая боль, которая из живота начинает при движении отдавать в спину.
В отличии от хронической формы, точная причина острой разновидности может остаться неизвестной. Пациент проходит лечение под наблюдением в больнице. В зависимости от тяжести поражения, подбирается индивидуальная терапия и составляется рацион. Единичный приступ может не иметь серьезных последствий, тогда как при повторном – привести к диабету или другим заболеваниям.
Симптомы, когда болит поджелудочная железа, по данным статистики в 7% случаев могут не проявиться болью и остаться незамеченными – это так называемый латентный панкреатит, сопровождаемый маслянистым калом, потерей веса, общей вялостью и пр.
Как болит поджелудочная: симптомы хронического панкреатита
Хронический панкреатит – прогрессирующий воспалительный процесс, в ходе которого улучшения и стабилизация сменяются острыми приступами. Боль – один из первых признаков нарушения функции поджелудочной железы. При хроническом течении болезни она может локализоваться в любом отделе органа: головке, теле или хвосте – в зависимости от того, где именно располагается очаг.
Если беспокоит поджелудочная железа, симптомы выглядят следующим образом:
Воспаление головки железы отдает в правое подреберье.
Тело поджелудочной посылает болевой сигнал в подложечную область;
Когда воспалительный процесс сосредоточен в хвосте органа, болит, в первую очередь, левое подреберье.
Если воспаление охватило весь орган, боли могут носить опоясывающий характер, случаются прострелы в спину, грудь, под левую лопатку.
Нередко боль может проявиться стреляющими ощущениями в пах, копчик, бедро или промежность.
Затрудняет диагностику и тот факт, что помимо вариантов локализации разнится и характер болей: от легкого ноющего до сильнейшего режущего. Они могут держаться постоянно или накатывать волнами.
Как правило, после приема пищи больная поджелудочная демонстрирует симптомы. Обычно минут через 15, хотя в ряде случаев и через полчаса, начинаются спазмы. Недомогание вызывают и физические нагрузки из-за растяжения капсулы поджелудочной. Чтобы заглушить боль, сидеть нужно немного наклонившись вперед.
Симптомы, когда болит поджелудочная железа, не ограничиваются болевыми приступами. Сюда относятся также метеоризм, потеря аппетита, снижение веса, слабость, запоры, диарея, поносы. Проявиться могут и признаки эндокринного заболевания: постоянная сухость во рту, невосприимчивость сахара, жажда.
Поджелудочная железа: боли от неправильного питания
Рацион для больных панкреатитом подбирается индивидуально. Врач составляет сбалансированное меню, которое отвечает всем требованиям: нормы белков, жиров и углеводов, суточная калорийность, индивидуальная непереносимость тех или иных продуктов.
Как проявляет себя поджелудочная железа, когда болит, вам уже известно. А знаете ли вы, что от несоблюдения режима питания, состояние мгновенно ухудшается? Любое послабление в диете может послужить толчком для нового витка воспаления и привести к тяжелым осложнениям.
Мясо, рыба и птица должны быть непременно нежирных сортов.
Овощи, фрукты и ягоды очищаются от кожуры, вымачиваются, тушатся или варятся.
В обязательном порядке исключаются копчености, соленья, все острое, жирное и жареное, пряности, специи и сдоба.
Из напитков разрешены чаи, компоты, отвары, морсы домашнего приготовления.
Кисломолочные товары магазинного происхождения употребляются с максимально свежим сроком годности и минимальным процентом жирности. Молоко в неразбавленном виде – под запретом, как и яйца.
В течение дня пища принимается пять или шесть раз небольшими порциями с интервалом в среднем в три часа.
Важнейшую роль играет понимание, как болит поджелудочная железа. Симптомы у женщин в целом идентичны с мужской симптоматикой. Однако представительницы прекрасного пола – в группе риска и болеют панкреатитом в разы чаще. По медицинским наблюдениям, женщины более ответственно относятся к собственному здоровью и скорее подмечают неладное. Но ответственное отношения все ровно не уберегает их от воспалений железы.
Симптомы поджелудочной боли: как от них избавиться?
Если болит поджелудочная, вышеописанные симптомы – верные сигналы обращения ко врачу. Поле обследования и сдачи анализов начинается лечение.
Холод, голод и покой – три составляющие выздоровления после перенесенного острого приступа. В первые сутки показаны строгий постельный режим и полный отказ от еды. Допустимо пить до 6 стаканов в сутки травяных отваров и настоев. На болевую зону прикладывается лед. В тяжелых ситуациях назначаются обезболивающие препараты.
Медикаментозное воздействие проводится комплексно в больничных условиях. Клиническая картина, результаты мочи и крови ложатся в концепцию лечения, которое включает:
Холинолитики.
Электролитные растворы.
Плазмозаменители.
Антигистаминные средства.
Антибиотики широкого спектра действия.
Инсулиноглюкозная терапия.
Анаболики.
Витамины.
По наступлении ремиссии рекомендуется отправиться в санаторий гастроэнтерологической направленности.
Избавиться от воспаления навсегда, даже беспрекословно соблюдая диету и другие наставления врача, невозможно. При малейшем нарушении велика вероятность рецидива. Так как болит поджелудочная железа, признаки осложнений могут преследовать всю жизнь. Поэтому лечение должно подбираться не столько для единичного при глушения болей, сколько для максимального восстановления функциональности органа.
Источник
Поджелудочная — единственный орган, совмещающий экзокринную и эндокринную функцию. И если поджелудочная железа болит или даже просто беспокоит, то есть обычно не так много времени, чтобы привести ситуацию в норму и не допустить острый панкреатит. В этой статье вы найдете натуральный подход, направленный на причины.
В чем важность органа, который у вас «в левом боку»?
Без ее ферментов невозможно нормальное расщепление белков, жиров и углеводов в 12-перстной кишке. Одновременно, бета-клетки островков Лангерганса вырабатывают ключевой гормон необходимый для получения энергии из глюкозы — инсулин. Таким образом даже слабые боли в поджелудочной – суперсрочный сигнал к принципиальному изменению питания и улучшению работы пищеварительного тракта. Прочтите как это сделать!
Скачайте бесплатный буклет!
Вы можете нормализовать пищеварение: работу желудка, кишечника, печени, поджелудочной, микрофлору. И жить спокойнее!
Если поймете как связаны между собой эти органы.
Скачайте бесплатно книгу В.Соколинского. Эта система помогла тысячам человек по всему миру!
В соответствии с Законом об охране персональных данных, подтверждаю согласие с получением информационного материала, посредством электронной почты
прочитали
237 046 раз
Острый панкреатит и признаки обострения хронического панкреатита
Как болит поджелудочная железа при остром панкреатите Вы точно не перепутаете: это очень агрессивное заболевание, когда боль в левом боку под ребрами разливается по животу, сопровождается сильной тошнотой и чаще – рвотой. Может даже повышаться температура. В некоторых случаях она отдает выше, что приводит к ложному предположению что болит сердце или ближе к центру и тогда симулирует острую язву. Такие симптомы требуют одного – голод, холод на левый бок и звонок в скорую помощь.
Обострение хронического панкреатита в общем проявляет себя теми же симптомами, но мягче и характерный признак хр.панкреатита еще в том, что боль носит опоясывающий характер – отдает в спину.
Всегда понятен провоцирующий фактор: жирное, острое, алкоголь в питании или прием лекарств, негативно действующих на печень. Поскольку именно заброс густой желчи в протоки ПЖ вызывает ее «самопереваривание». Стресс является провокатором все же не так часто, как, например, для язвы желудка или язвенного колита.
Если сталкивались с приступами панкреатита, начните как можно быстрее менять свое питание и проведите очищение организма от токсинов, поддержку печени, перезагрузку микрофлоры.
Поскольку каждый последующий приступ может стать фатальным и структуру желчи стоит менять как можно скорее. Главная задача – не допустить повторения приступов. Поджелудочная при панкреонекрозе умеет себя необратимо переваривать за считанные часы.
Недостаток пищеварительных ферментов. Хронический панкреатит
Ферменты поджелудочной железы стоят в самом начале переваривания пищи. Без них невозможно всасывание белков, жиров, углеводов и многих витаминов. Поэтому, при любой патологии этого органа человек начинает терять массу тела. Очень характерны метеоризм, чувство тяжести после еды, отрыжка (Хирургические болезни/Под ред. В.С. Савельева, А.И. Кириенко. — М.: ГЭОТАР — Медиа, 2005).
Самый характерный симптом для вялотекущего панкреатита, это когда поджелудочная болит очень умеренно, скорее тянет, а вот кишечник реагирует на пищу и лекарства очень остро. Признак что поджелудочная не в порядке в том, что стул то крепкий, то расслаблен. То запоры, то поносы. Это ясно указывает на поджелудочную.
А как следствие нарушения белкового обмена при дефиците ферментов уже могут быть следующие признаки дефицита белка:
• Анемия.
• Иммунодефицит.
• Отеки.
• Выпадение волос.
• Нарушение работы сердца и легких.
В кровь частично всасываются недорасщепленные, «крупные» молекулы, которые организм воспринимает как чужеродные и запускает иммунный механизм их уничтожения. Такие комплексы (белковая молекула-иммунная клетка) оседают в почках и приводят к аутоиммунному поражению этого органа.
Натуральный подход при панкреатите?
Это на самом деле одно из самых легко запускаемых нарушений, с которым приходится сталкиваться. Поскольку у большинства сильно не болит, а врач для нормализации стула советует ферменты, то и до влияния на причины панкреатита руки обычно не доходят.
Между тем, вместо симптомов, вполне можно, влиять именно на причины повреждения ПЖ. В «Системе Соколинского» мы делаем это на трех уровнях сразу: устраняем нагрузку на печень со стороны нарушенной микрофлоры кишечника (Баланса Адвансед Пробиотик) + поддерживаем правильную структуру желчи, чтобы она не забрасывалась в протоки ПЖ (Зифланиум с альфа-липоевой кислотой), уменьшаем тканевую интоксикацию, улучшаем противовоспалительные механизмы (Куркуминум Q10 комплекс). Вместе программа детокса рассчитанная на месяц.
#1Программа Премиум — Детокс. Пищеварение. Иммунитет. Энергия
Используйте в первую очередь! Премиальная система очищения организма и восстановления микрофлоры. Глубокий подход к причинам плохого самочувствия
Подробнее
А далее, еще два месяца продолжаем заботиться о печени и поджелудочную, перезагружать микрофлору, чтобы нормализовать переваривание в условиях дефицита ферментов.
Для этого используем комбинацию Зифланиум + Баланса Адвансед Пробиотик. Вместе это Программа поддержки пищеварения
#Программа поддержки пищеварения
Саморегуляция пищеварения. Продолжение курса очищения, восстановления микрофлоры, повышения уровня энергии на 2-3 месяц
Подробнее
И также несколько раз в неделю добавляем зеленый коктейль из спирулины, хлореллы, псиллиума и др. НутриДетокс (он может остаться в наличии с первого месяца).
Интоксикация
В норме пищеварительные ферменты (фосфолипаза, амилаза, трипсин) вырабатываются клетками железы в неактивной форме. При заболеваниях, особенно развившихся молниеносно (алкогольный острый панкреатит, закупорка камнем общего желчного протока) предшественники ферментов выбрасываются в ткань железы, активируются там же и начинают «переваривать» саму ПЖ. Это сопровождается бурными симптомами:
• Острая боль.
• Ферментативная интоксикация.
• Некроз соответствующих структур в других органах.
Липазы вызывают некрозы в тех органах, где преобладает жировая ткань (забрюшинная жировая клетчатка, сальник и другие). При разрушении фосфолипидов образуются токсичные яды, действующие на головной мозг, почки и печень. Протеолитические ферменты активируют цитокины, серотонин, гистамин (П.В. Гарелик, «Острый панкреатит», 2004). Эти процессы формируют поливисцеральный синдром, когда нарушается функция практически всех систем человека.
Дефицит инсулина
Связь хронической патологии поджелудочной железы и сахарного диабета 1 и 2 типа доказана многими исследованиями (Kahn R., Weir C., Kind G., Jacobson A., Moses A., Smith R. «Diabetes Mellitus» selected chapters from the Joslin’s. Fourteenth edition. -2006). Вначале наблюдается недостаток выделения инсулина и повышение концентрации глюкозы в крови (сахарный диабет 1 типа). Если проблема вовремя не решается, избыток глюкозы разрушает рецепторы, чувствительные к инсулину. Так постепенно формируется диабет 2 типа, при котором даже если восстановить продукцию гормона, ткани уже не будут воспринимать его влияние. В любом случае, панкреатит – это всегда риск сахарного диабета, приводящий к непоправимым последствиям: нарушение микроциркуляции во всех органах, энцефалопатия, нарушение функции почек и иммунитета.
Как проявляется: клинически нарушение эндокринной функции поджелудочной железы проявляется жаждой, слабостью и повышенной утомляемостью, снижением зрения, болями в мышцах, расстройством стула.
Осложнения. Что будет если долго беспокоит поджелудочная железа
Панкреатит приводит к осложнениям в 30% случаев. Это гнойно-септические процессы, кровотечения из изъязвлений слизистой оболочки гастродуоденальной зоны, тромбоз в системе портальной вены, стеноз двенадцатиперстной кишки (Степанов Ю.М., Гравировская Н.Г., Скирда И.Ю., Петишко О.П.//Болезни поджелудочной железы как одна из ведущих проблем гастроэнтерологии и абдоминальной хирургии//2014). Хронические болезни поджелудочной железы тесно связаны с раком. Злокачественное перерождение клеток долгое время проявляется «привычными симптомами» диспепсии и диагностируется чаще на последних стадиях (Chow W. К., Gredley G., Nyren О., et al. Risk of pancreatic cancer following diabetes mellitus: a nationwide cohort study in Sweden // J. Natl. Cancer Inst. 1995).
Тема эта уже грустная, поэтому как только заметили, что беспокоит поджелудочная, а тем более есть даже небольшие боли в поджелудочной – делайте УЗИ, сдавайте биохимические анализы на ГГТ, щелочную фосфотазу и начинайте курс очищения организма, на фоне диеты (см. далее)
Очищение организма при панкреатите
Поскольку главным повреждающим фактором является хроническая интоксикация на фоне проблем с печенью и застоем желчи, то кроме перехода к более разумному питанию, всегда имеет смысл провести и курс очищения организма от токсинов и нормализации микрофлоры, а потом использовать уже специализированный комплекс. Как это сделать можно прочесть далее.
Что изменить в питании
В питании для профилактики рецидивов панкреатита, главное, что требуется, это ограничить мясную пищу и особенно жаренное, животные жиры, алкоголь, красные овощи и фрукты, крепкий чай и кофе, острое, копченое, консервированное.
Основу рациона должны составлять приготовленные овощи и каши, супы без крепкого бульона (или на овощном бульоне). К ним, конечно, можно добавлять и кисломолочные и фрукты и рыбу и творог, умеренно – птицу, но здесь уже рекомендация должна исходить от специалиста: в какой пропорции в конкретном случае.
Есть важно не реже 4 раз в день, небольшими порциями, никогда не пропуская завтрак.
Источник



