Когда воспаляется поджелудочная железа какие симптомы и лечение
Первый признак панкреатита, с которым нужно немедленно обращаться за скорой медицинской помощью, это интенсивная внезапная боль в верхней части живота под рёбрами. Самолечение при таком серьёзном заболевании приведёт только к ухудшению состояния и развитию тяжёлых осложнений.
Роль поджелудочной железы
Орган, расположенный в брюшной полости позади желудка на уровне верхних поясничных позвонков, выполняет в организме два предназначения:
- Выделяет в тонкий кишечник панкреатический сок с пищеварительными ферментами, где происходит процесс усваивания и всасывания в кровь питательных веществ.
- Вырабатывает гормоны глюкагон и инсулин, которым отведена роль в регуляции обменных процессов.
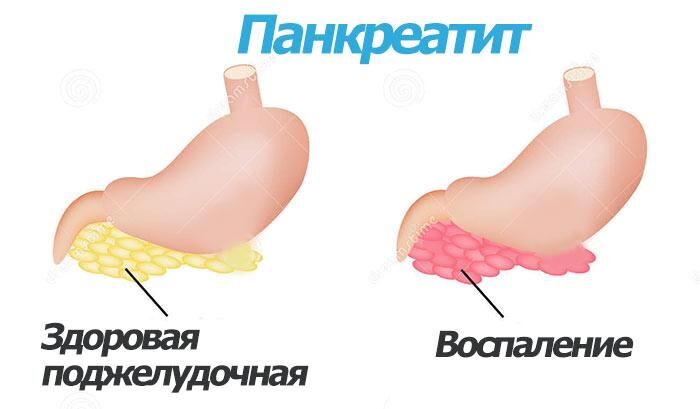
Вредная привычка женщин переедать, питаться жирными продуктами или садиться на диеты с дефицитом белков приводит к воспалению поджелудочной железы, когда пищеварительные ферменты стимулируются раньше, чем попадают в тонкий кишечник. На фото ниже показаны здоровый и больной орган.
Симптомы воспаления поджелудочной железы
Проявления панкреатита похожи на признаки заболеваний ЖКТ или отравления: также беспокоит живот, тошнит и открывается рвота из-за интоксикации организма. Но при этом присутствуют и другие симптомы воспаления поджелудочной железы, которые определяются после исследования крови, стула, кожных покровов и зависят от формы течения заболевания.
Острый панкреатит
Видео: Острый панкреатит
Первые признаки воспаления – это возникновение коликов и повторяющая рвота. Потом появляется опоясывающая боль в верхней части живота, которая в течение трёх дней отдаёт в лопатки, а затем приобретает ноющий характер с постепенным снижением интенсивности на протяжении недели. Одновременно отмечаются и такие симптомы:
- Бледность кожных покровов лица, заострённость в чертах.
- Увеличенный живот.
- Запоры и вздутие.
- Зловонный стул с пеной и непереваренными кусочками пищи.
- Учащённый сердечный ритм.
- Лихорадка – повышение температуры тела и мышечная дрожь, ощущение холода.
С этими признаками нужно срочно обращаться за медицинской помощью. Острый приступ панкреатита в тяжёлых случаях приводит к кровотечению в железе, инфекции и формированию кисты. Из-за этих нарушений повреждаются другие жизненно важные органы – почки, сердце и лёгкие.
Хронический панкреатит
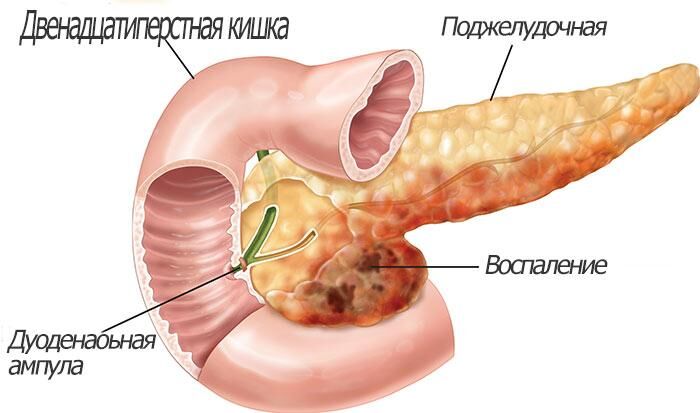
Продолжительный воспалительный процесс развивается по двум причинам:
- После пьянства, когда мужчины становятся зависимыми от алкоголя.
- По окончании эпизода острой формы заболевания, если не проводилось правильное лечение, так как квалифицированная помощь при таком течении панкреатита помогает больным людям полностью выздороветь.
Хроническое воспаление охватывает два периода. Первый характеризуется повторяющейся сменой ухудшений с отсутствием болезненных симптомов, а второй – постоянным дискомфортом, похожим на острое течение, также с тошнотой, рвотой и запорами, но с появлением новых признаков:
- Желтоватый тон кожных покровов.
- Диарея и снижение веса.
- Продолжительный болевой синдром в верхней части живота после переедания или приёма жирных продуктов. При этом легче становится в положении сидя или только после нескольких часов или даже дней с момента попадания тяжёлой пищи в желудок.
Видео: Эффективное лечение поджелудочной железы без лекарств или лекарствами
Хронический панкреатит, продолжающийся годы, приводит к разрушению поджелудочной железы, изменению структуры тканей органа. В результате развиваются:
- Секреторная недостаточность.
- Сахарный диабет.
- Синдром мальабсорбции, который служит источником серьёзных осложнений: анемии, расстройства репродуктивной функции, недостаточности питательных веществ в организме.
Причины воспаления поджелудочной железы
 Панкреатит развивается из-за двух сотен оснований, но чаще встречается у женщин и мужчин с определёнными факторами риска, к которым относятся:
Панкреатит развивается из-за двух сотен оснований, но чаще встречается у женщин и мужчин с определёнными факторами риска, к которым относятся:
- Пьянство.
- Холелитиаз – образование камней в жёлчном пузыре.
Воспаление в поджелудочной железе всегда начинается на фоне других заболеваний ЖКТ – язвы, гастрита, патологий в двенадцатипёрстной кишке. Процесс с трудом диагностируется или поддаётся лечению из-за сложности строения и маленьких размеров органа, который состоит из головки – 32 мм, тела – 21 мм и хвоста – 35 мм.
Эти цифры относятся к показателям, соответствующим норме, отклонения от которой говорит о патологии. Помимо камней в жёлчном пузыре, или пьянства, причинами острой формы заболевания считаются:
- Бесконтрольный приём лекарственных препаратов – стероидов, антибиотиков, статинов, ингибиторов протонной помпы, из-за которых развивается медикаментозный панкреатит. Такой редкой формой воспаления поджелудочной железы может заболеть и взрослый человек, и ребёнок, но чаще эта патология встречается в детском возрасте и у ВИЧ-инфицированных.
- Инфекции – гепатит, паротит, тонзиллит, оспа, сепсис в кишечнике.
- Травмы живота.
- Нарушения обмена веществ.
- Хирургическое вмешательство.
- Аутоиммунные заболевания.
Причины хронической формы панкреатита:
- Алкоголизм.
- Камни в жёлчном пузыре.
- Наследственные патологии поджелудочной железы.
- Кистозный фиброз.
- Высокий уровень триглицеридов в крови.
- Курение.
- Переедание и жирная пища.
Обострение хронической формы панкреатита может также произойти под влиянием продолжительного приёма лекарств, к которым относятся: глюкокортикоидные гормоны, эстрагены, наркотические препараты, Фуросемид, Индометацин. При этом поджелудочная железа обостряется на фоне больной печени или жёлчного пузыря.
Диагностика
 Заключение о том, по какой причине болит поджелудочная железа у женщин, делают после проведения тестов и инструментальных методов:
Заключение о том, по какой причине болит поджелудочная железа у женщин, делают после проведения тестов и инструментальных методов:
- Общий и биохимический анализ крови. О воспалении в органе свидетельствуют высокие уровни амилазы и липазы, повышение количества лейкоцитов, увеличение СОЭ.
- Тест на толерантность к глюкозе.
- Рентгенография, ультразвуковое исследование брюшной полости.
- ЭГДС – гастроскопия. Оценка вовлечения в воспалительный процесс желудка и двенадцатипёрстной кишки.
- Компьютерная томография – для поиска камней в жёлчном пузыре и определения степени поражения поджелудочной железы.
- Копрограмма и анализ мочи, в которой при панкреатите присутствует амилаза.
- Биопсия и функциональные тесты.
- ЭРХПГ и магнитно-резонансная томография.
Лечение воспаления поджелудочной железы
Острый панкреатит представляет опасность для здоровья и жизни, поэтому с приступами боли не занимаются лечением народными средствами в домашних условиях, а человека немедленно направляют в стационар. При этом пациентов с тяжёлым течением патологии переводят в отделение интенсивной терапии, где они находятся под пристальным вниманием врачей.
Лечение воспаления у женщин при остром течении заболевания или хроническом в период рецидива начинают с проведения следующих немедикаментозных мероприятий:
- Постельный режим.
- Лечебный голод.
- Лёд на живот.
- Отжимание железы (кончики пальцев кладут на область подреберья и мягко надавливают до ощущения напряжения брюшной стенки в течение трёх минут).
- Упражнения для улучшения кровообращения и функции поджелудочной железы.
Медикаментозная терапия включает назначение:
- Внутривенных вливаний, которые восполняют потери организмом жидкости и нормализуют кровяное давление.
- Болеутоляющих, мочегонных препаратов.
- Процедур для очищения крови.
- Соматостатина или синтетических аналогов, для угнетения функции поджелудочной железы.
- Антибиотиков широкого спектра действия.
С осложнением сахарный диабет терапия для пациентов назначается эндокринологом.
При деструктивном панкреатите делают операции по удалению мёртвых или повреждённых тканей. Хирургическим методом приходится лечить также пациентов, у которых:
- Обострился интоксикационный синдром.
- Нет улучшений после двух дней консервативной терапии.
- Поставлен диагноз – очаговый инфицированный панкреонекроз.
Препараты для лечения
При хроническом течении воспаления в поджелудочной железе, когда происходит рецидив, проводится терапия:
- Ферментными препаратами, это Вобэнзим с курсом приёма до двух месяцев, Панкреатин, Мезим, Холензим.
- Таблетками Аллохол, но их можно пить только при отсутствии симптомов сильного обострения.
- Болеутоляющими средствами, это Баралгин, Но-шпа, Дюспаталин.
- Минеральной водой (Смирновская, Славянская, Ессентуки №4 и №17).
- Лекарственными травами – одуванчиком, кукурузными рыльцами, расторопшей, корнем лопуха.
При остром течении воспаления в поджелудочной железе назначают следующие препараты для лечения:
- Спазмолитики – Папаверин, Дротаверин, Но-шпа. С их помощью купируется болевой синдром, расслабляется гладкая мускулатура сфинктера Одди и желчевыводящий путей, снижается давление в двенадцатипёрстной кишке и желудке.
- Противовоспалительные препараты – Диклофенак, Декскетопрофен, которые купируют болевой синдром и уменьшают отёк.
- Наркотические анальгетики – Морфин назначают при деструктивном панкреатите.
Лечебная диета
Видео: Панкреатит — причины и избавление от болезни
Питанию при воспалительных процессах в поджелудочной железе отводится важная роль. Рацион подбирается таким, который не провоцирует возобновление симптомов болезни после выздоровления. При этом должны всегда выполняться определённые правила приёма пищи:
- Не переедать.
- Кушать часто и маленькими порциями.
- Не употреблять холодные или горячие блюда, а только в тёплом виде.
В момент кризиса, когда появляются болезненные симптомы, в первые 24 часа ничего не едят. Через каждые 15–20 минут пьют по несколько глотков кипячённой или минеральной воды Боржоми и Ессентуки, отвара шиповника, некрепкого зелёного чая, приготовленного из 1 столовой ложки сырья на стакан жидкости.
Диета при воспалении поджелудочной железы, начиная со второго дня после рецидива, состоит из следующего примерного перечня:
- На завтрак можно варить жидкие каши на воде.
- Разрешается пить ягодные компоты, смородиновый и клюквенный морсы, есть сухарики.
- С 3 дня рацион разнообразят отварами из риса или овсянки. Из овощей делают жидкие пюре без масла. Каши из манки, перетёртой гречки или риса готовят как на воде, так и на молоке.
Начиная со второй недели в меню включают:
- Рыбные и мясные суфле или паровые котлеты.
- Омлеты без желтков.
- Запечённые в духовке яблоки и груши.
- Творог и молочнокислые продукты.
- Слизистые крупяные супы.
- Пудинги и пюре из овощей – картофеля, кабачков, тыквы с морковью.
Лечение в домашних условиях диетой подразумевает исключение:
- Алкогольных напитков и пива.
- Приправ и специй.
- Жирной, копчённой и жареной пищи.
- Колбас и консервов.
- Конфет, тортов, пирожных и прочих подобных изделий, шоколада.
- Кислых соков.
- Солёной рыбы.
- Кофе и бананов.
Диетическое питание при воспалении поджелудочной железы продолжается в течение года. В дальнейшем, включая в рацион запрещённые продукты, есть вероятность повторных рецидивов.
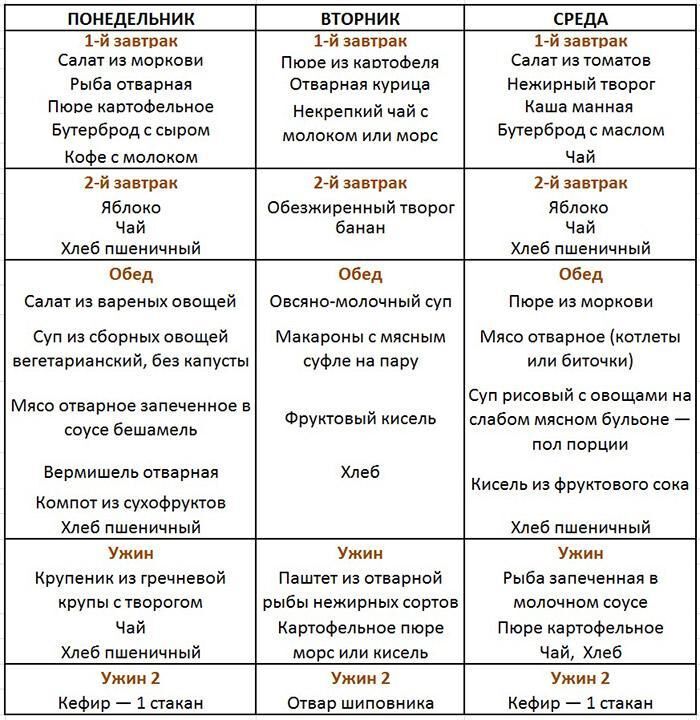
Примерное меню на неделю при панкреатите:
Тест на состояние поджелудочной железы
Как мы выяснили, хронический панкреатит продолжается годами с периодической сменой рецидивов и ремиссий. Пройдите тест, чтобы выяснить в каком состоянии сейчас ваша поджелудочная железа, когда вам можно остаться дома и продолжить лечение народными средствами, а в каких случаях нужно срочно идти к гастроэнтерологу.
1. Какой стул при дефекации?
Редкие поносы и запоры.
Изредка водянистый.
Частые поносы и редкие запоры.
Плотный.
2. Тошнит после еды?
Всегда, а иногда и с рвотой.
Только после жирной или тяжёлой пищи.
Никогда.
Часто.
3. После приёма пищи появляется боль под левым ребром?
Никогда.
Почти всегда.
В редких случаях.
Часто.
4. Когда чувствуете усталость?
Только после физических нагрузок.
Всегда.
Во второй половине дня.
Никогда.
Почему какашки зелёные вы можете найти в нашей статье.
Загрузка…
Источник
При воспалении поджелудочной железы, симптомы и лечение которого должен знать каждый, необходимо срочно обратиться к специалисту для избежания серьезных последствий. Следует рассмотреть подробно признаки указанного заболевания, причины его формирования, методы лечения.

Механизм развития воспаления поджелудочной железы
Важным органом человека является поджелудочная железа, расположенная в левой части брюшной области человека.
Она выполняет жизненно важные функции внешней и внутренней секреции:
- продуцирует гормоны, регулирующие обменные процессы (инсулин, липокаин, глюкагон);
- производит пищеварительные ферменты, участвующие в пищеварительном процессе.
При любых функциональных нарушениях органа не заставят долго ждать серьезные негативные последствия для всего организма в целом.
Поджелудочный проток, объединяясь с общими желчными путями, выходит в двенадцатиперстную кишку ЖКТ человека, где участвует в переваривании пищи. В силу различных причин происходит закупорка протоков органа, от чего ферменты перестают поступать в кишечник и начинают всасываться в ткань железы, вызывая воспаление. В дальнейшем, если не принять меры к устранению воспалительного процесса, здоровые клетки поджелудочной железы погибают, происходит замещение их соединительной тканью с формированием кальцинатов («камней»).
Как часто Вы сдаете анализ крови?
Воспаление поджелудочной железы (панкреатит) считается тяжелой патологией, неблагоприятное развитие которой может подтолкнуть к возникновению обширных некротических изменений в тканях органа, сформировать сахарный диабет, привести к другим серьезным заболеваниям.
При панкреатите можно наблюдать острое или хроническое течение болезни.
Острая форма характеризуется внезапностью, стремительностью, ярким проявлением. Хроническое воспаление поджелудочной железы приводит к медленному разрушению клеток органа, развитию сахарного диабета. Данная форма патологии характеризуется чередующимися периодами обострения и затишья.
Необходимо выяснить, почему происходит закупорка протоков указанного органа, приводящая к возникновению в нем негативных процессов.
Причины возникновения панкреатита
Заболевание может наблюдаться в равной степени как у мужчин, так и у женщин. Существующее мнение о том, что панкреатит — чисто мужская болезнь, связано с главной причиной его возникновения. Отправной точкой развития панкреатита в 98% случаев является злоупотребление спиртными напитками любой крепости на протяжении длительного периода. Специалистами высчитана среднестатистическая норма приема алкоголя. У мужчин она составляет не более 100 г крепких напитков в день, а для женщин, с учетом физиологических особенностей, — в 2 раза меньше. Любое превышение указанной нормы влечет за собой нарушение функциональности органа.
Другими часто встречаемыми причинами воспаления поджелудочной железы надо считать:
- генетическую предрасположенность;
- нездоровое питание с преобладанием жирной, острой и жареной пищи;
- табакокурение;
- затяжные стрессовые ситуации;
- некоторые виды сильнодействующих лекарственных препаратов (НППП, Фуросемида);
- желчнокаменную болезнь;
- аллергические реакции;
- болезнь Крона;
- муковисцидоз;
- патологии печени;
- заболевания двенадцатиперстной кишки;
- травмы брюшины;
- оперативные вмешательства;
- паразитические инвазии и др.
Иногда воспаление железы происходит по необъяснимым (идиопатическим) причинам.
Теперь следует определить, какие проявляются признаки воспаления поджелудочной железы у взрослых.
Симптоматика острого и хронического панкреатита
Если воспалилась поджелудочная железа, то неотъемлемым признаком болезни считаются боли различной локализации и интенсивности. Они могут носить колющий, режущий, острый, ноющий, опоясывающий характер.
Тип и локализация боли определяется в зависимости от части поджелудочной железы, в которой происходят патологические процессы. Указанный орган подразделяется на тело, головку и хвостовую часть.
При воспалении головки поджелудочной железы ощутимые болевые ощущения сосредоточены в правом боку брюшины. Патология тела органа проявляется ноющей болью в средней части живота. Блуждающие, размытые боли непонятной локализации свидетельствуют о полном поражении органа. При воспалении хвоста поджелудочной железы наблюдаются болезненные проявления в левой части брюшины.
При принятии определенного положения тела, к примеру, наклонившись вперед и согнувшись, можно почувствовать некоторое облегчение.
Другими характерными симптомами при воспалении поджелудочной железы являются:
- диспепсические проявления — тошнота, рвота, метеоризм, понос и пр.;
- учащенное сердцебиение;
- потливость;
- снижение аппетита;
- повышение температуры тела;
- пожелтение кожных покровов и склер глаз;
- быстрая утомляемость.
Если отсутствует правильное лечение при острой форме панкреатита, то заболевание плавно переходит в хроническую стадию.
Особенностью протекания хронического воспаления поджелудочной железы у женщин и у мужчин считается чередование периодов обострения с ремиссией. Со временем больной сильно теряет в весе из-за развившегося гиповитаминоза. Постоянное воспаление указанного органа со временем приводит к повреждению клеток, вырабатывающих инсулин, отчего существует высокий риск развития сахарного диабета. Встречается бессимптомная форма течения хронического панкреатита.
Диагностика воспаления поджелудочной железы
Что делать, если воспалилась поджелудочная железа? При проявлении первых симптомов панкреатита следует срочно обратиться к специалисту для проведения диагностических мероприятий.
Комплексная диагностика включает:
- подробный опрос больного о симптомах болезни;
- визуальный осмотр;
- анализы крови, мочи, слюны, кала;
- клинические инструментальные исследования.
При первичном разговоре с пациентом лечащий врач подробно расспрашивает его о проблемах со здоровьем, образе жизни, питании, наследственных заболеваниях, получает другую важную для постановки диагноза информацию. После этого специалист проводит тщательный визуальный осмотр больного и определяет предварительный диагноз. Для точного его подтверждения проводятся лабораторные и инструментальные исследования.
Анализы крови очень информативны при определении панкреатита.
Повышенный уровень ферментов в крови свидетельствует об остром приступе болезни, блокировке желчных путей, наличии воспалительного процесса в организме.
К инструментальным исследованиям диагностики можно отнести:
- УЗИ брюшной полости;
- эндоскопическое УЗИ;
- рентген;
- МРТ;
- КТ с контрастным веществом;
- лапаротомию и др.
После проведения диагностических мероприятий, подтверждающих симптомы воспаления поджелудочной железы, врач назначает эффективную схему лечения, используя индивидуальный подход к каждому больному. Диагностику предстоит проводить и в дальнейшем для обеспечения контроля за восстановлением поджелудочной железы.
Традиционное лечение панкреатита
Воспаление поджелудочной железы в зависимости от тяжести течения болезни может проводиться как в специализированном отделении медицинского учреждения, так и в домашних условиях.
Традиционное лечение указанного органа может быть:
- терапевтическим;
- оперативным.
Задачи терапии, когда воспаляется поджелудочная железа, направлены на устранение:
- причинного фактора, вызвавшего патологию;
- боли;
- диспепсии;
- недостатка ферментов, необходимых для переваривания пищи;
- сбоя в нормальном функционировании ЖКТ;
- эндокринной недостаточности;
- вторичных симптомов.
Для решения указанных задач используются специализированные препараты разной направленности, а именно:
- анальгетики и спазмолитики;
- ферментосодержащие средства;
- антациды;
- инсулиносодержащие средства;
- антиоксиданты и пр.
Для купирования боли, основного признака указанной патологии, назначаются анальгетики и спазмолитики. К ним можно отнести:
- Но-шпу;
- Папаверин;
- Платифиллин;
- Атропин;
- Промедол и др.
Врач выбирает лекарственное средство в зависимости от формы болезни и интенсивности боли. При воспалении поджелудочной железы лечение ферментативной недостаточности производится следующими лекарственными средствами:
- Ликреаз;
- Креон;
- Фестал;
- Энзистал и др.
Указанные препараты позволяют уменьшить проявления дисфункции поджелудочной железы, избежать некоторых опасных последствий болезни.
Группа антацидов применяется для устранения внешнесекреторной недостаточности. Для нейтрализации соляной кислоты, вырабатываемой желудком в повышенных количествах при панкреатите, назначаются следующие препараты:
- Алмагель;
- Маалокс;
- Фосфалюгель и др.
Для ликвидации диспепсических проблем используют препараты:
- от тошноты и рвоты — Дюспаталин, Церукал;
- от поноса и дисбактериоза — Смекту, Хилак Форте;
- от интоксикации организма — Активированный уголь, Энтеросгель.
При присоединении к панкреатиту инфекции применяют антибактериальные препараты широкого спектра действия.
Лечение болезни при гибели клеток, вырабатывающих инсулин, предусматривает в качестве заместительной терапии пожизненных инъекций инсулина.
Острая форма панкреатита, хроническое воспаление поджелудочной железы в фазе обострения, различные осложнения болезни требуют стационарного лечения. Долечивание болезни осуществляется в домашних условиях.
Лечение тяжелых случаев панкреатита
Как лечить сложные, запущенные случаи панкреатита, если методы консервативной терапии себя исчерпали? Хирургическое вмешательство при болезнях поджелудочной железы производится в крайних случаях, т.к. указанный орган очень просто повредить во время проведения различных манипуляций.
В медицинской практике встречаются 2 вида операций:
- открытая;
- малоинвазивная.
Прямыми показаниями к открытой операции на поджелудочной железе является распространение омертвевших тканей органа, камни в его протоках и пр. Во время хирургического вмешательства удаляется источник опасности, производится дренирование брюшины.
Современными малоинвазивными методами при помощи лапароскопии могут быть удалены камни из протоков поджелудочной железы, ограниченные участки некроза органа. Операция проводится при помощи специального оборудования путем небольших проколов брюшной полости, под постоянным компьютерным мониторингом.
Осложнениями воспаления поджелудочной железы, симптомы, лечение которого были рассмотрены выше, являются:
- обширный некроз органа;
- кисты;
- опухолевые злокачественные или доброкачественные образования и пр.
Для устранения таких негативных последствий панкреатита требуется оперативное вмешательство.
Дополнительные методы лечения панкреатита
Необходимыми дополнительными условиями эффективного лечения при воспалении поджелудочной железы надо считать:
- особое питание;
- щадящий режим;
- эмоциональный и физический покой;
- образ жизни без вредных пристрастий.
Специальная диета при панкреатите включает:
- правила питания;
- разрешенные и запрещенные продукты.
При остром приступе болезни необходимо выдержать 1-3 дневное голодание. Можно пить негазированную воду, сироп шиповника.
К другим правилам питания относятся:
- применение способов приготовления пищи — варки, запекания, на пару;
- исключение термической обработки растительных или животных масел;
- употребление разрешенных продуктов питания;
- соблюдение строгого режима потребления пищи.
Рекомендуемыми продуктами питания при панкреатите считаются:
- крупяные супы;
- картофель;
- нежирная рыба;
- омлет;
- постное мясо;
- отварные овощи;
- творог;
- кефир и др.
Больным с проблемами поджелудочной железы следует забыть навсегда о продуктах и напитках:
- алкоголе любой крепости;
- газированных напитках;
- кислых соках;
- колбасах;
- копченостях;
- острой, жирной, соленой пище;
- консервах;
- выпечке;
- шоколаде и др.
Больной панкреатитом должен с первых дней болезни придерживаться правильного питания. Без соблюдения специальной диеты вылечить поджелудочную железу не удастся.
Народная медицина в борьбе с панкреатитом
При избавлении от хронического панкреатита в домашних условиях в качестве дополнения к основному лечению могут применяться методы народной медицины. Консультация с лечащим врачом по поводу их использования является обязательной. Народное лечение преследует цель — восстановление нормальной работы поджелудочной железы.
Обладают желчегонным эффектом, хорошо устраняют воспаление, боль при панкреатите как у женщины, так и у мужчины лекарственные травы:
- чистотел;
- подорожник;
- одуванчик;
- семена укропа;
- кукурузные рыльца;
- зверобой;
- трехцветная фиалка и др.
Для приготовления целебного отвара необходимо насыпать в кастрюлю в равных пропорциях перечисленные сухие травы, заварить кипятком и подержать на открытом огне 5 минут. После этого процедить и охладить. Употреблять до еды 3 раза в день по 100 г. Для приготовления лечебного отвара можно использовать различные вариации трав.
Другими доступными для каждого больного панкреатитом целебными средствами являются овес и свежий картофель.
Овсяный отвар готовится достаточно просто. Овсяные хлопья в количестве 200 г нужно залить 1 л кипятка и поварить 10-15 минут. Затем отвар залить в термос и дать настояться 10-12 часов. Употреблять по 100 г 2 раза в день на протяжении месяца.
Хорошо зарекомендовал себя в снятии воспаления поджелудочной железы сок свежего картофеля. Для этого свежий очищенный картофель измельчается на терке и из полученной массы выжимается сок. Употреблять его нужно 2-3 раза в день в перерывах между едой по 100 г.
Рецептов, которые предлагает народная медицина для лечения панкреатита, великое множество. Важно сделать для себя правильный выбор и проконсультироваться с лечащим врачом.
Заключение по теме
Таким образом, при первых признаках воспаления поджелудочной железы следует незамедлительно обратиться к специалисту для назначения комплексного эффективного лечения. Только в этом случае можно восстановить и сохранить указанный орган в работоспособном состоянии на долгие годы.
Источник