Комаровский заболевания поджелудочной железы
Панкреатит у детей встречается в 5-25% случаев гастроэнтерологических заболеваний. Из-за сложности ранней диагностики патологии и особенностей детского организма панкреатит в педиатрии представляет большую проблему. Код по МКБ 10 панкреатита – К86 «Другие болезни поджелудочной железы».
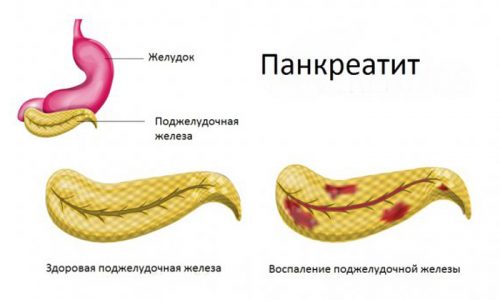
Панкреатит у детей встречается в 5-25% случаев гастроэнтерологических заболеваний.
Классификация панкреатита
Международная классификация по характеру течения детский панкреатит подразделяет:
- на острый;
- на острый рецидивирующий;
- на хронический;
- на обострение хронической патологии.
По происхождению панкреатит классифицируют как:
- первичный;
- вторичный.
По характеру нарушения и области поражения панкреатит подразделяют:
- на отечную форму – разрушение отдельных клеток, продуцирующих сок поджелудочной железы;
- на деструктивный (панкреонекроз) – отмечаются очаги некроза различной величины и локализации: мелкоочаговый, среднеочаговый, крупноочаговый, тотально-субтотальный (некрозом поражены все отделы железы).
Многие ученые считают, что реактивный панкреатит не следует выделять в самостоятельную форму.
Он является только переходящим комплексом симптомов, возникающих на фоне патологии органов, связанных общей функцией с поджелудочной.
По выполнению функций железы панкреатит бывает:
- с нарушением внешнесекреторной функции (синтез и выделение сока): гиперсекреторный (избыточный), гипосекреторный (недостаточный), обтурационный (блокирование выделения), с нормальной функцией;
- с нарушением внутрисекреторной функции (синтез инсулина): гиперсекреция, гипосекреция.
Острый
Эта форма панкреатита характеризуется катаральным воспалением, отеком и деструктивными нарушениями железы, вызванными активацией ферментов внутри органа и интоксикацией продуктами распада. У ребенка патология сопровождается выраженными симптомами воспаления, некроза тканей и нарушением работы ЖКТ.
Хронический
Хронический панкреатит – прогрессирующее воспалительное заболевание, которое характеризуется снижением функции или разрушением тканей и протоковой системы. Эта форма патологии имеет периоды обострения и затихания. Чаще всего хронический панкреатит диагностируется в школьном возрасте (6-17 лет) и является следствием острой формы.

Чаще всего хронический панкреатит диагностируется в школьном возрасте (6-17 лет) и является следствием острой формы.
Причины панкреатита у детей
Возникновение панкреатита у детей может быть следствием врожденных и внутриутробных аномалий, проявляться под действием внешних и внутренних факторов. Все причины, вызывающие панкреатит, подразделяют:
- на вызывающие затруднение оттока панкреатического сока заболевания ЖКТ (41,8%): патологии желчных протоков (41,3%), аномалии железы, травмы в области живота;
- на приводящие к непосредственному повреждению серозной оболочки и железистой ткани: бактериально-вирусные инфекции (гепатит, паротит, сальмонеллез, вызываемые цитомегаловирусной, герпетической, микоплазменной инфекциями, энтеровирус), гельминтозы.
Кроме перечисленных факторов, приступ панкреатита могут вызвать:
- аллергия;
- пищевые нарушения, вызванные употреблением жирной, острой, сладкой еды, перееданием, голоданием;
- продукты, содержащие «Е»;
- токсическое воздействие лекарств (НПВП, антибиотики, гормоны).
Причиной развития панкреатита у детей может быть «сбой» в иммунной системе, вызывающий аутоиммунный процесс, когда организм воспринимает собственные белки как чужеродные.
Панкреатит у детей Шершун О Вебинар
панкреатит хронический
Симптомы
При остром панкреатите наблюдаются такие признаки:
- болевые ощущения в эпигастральной области;
- тошнота;
- рвота;
- слабость;
- потеря аппетита.
Проявления патологического процесса – это:
- бледность лица;
- посинение губ;
- обезвоживание организма – вызывает жажду, утоление которой сопровождается сильной рвотой;
- тахикардия (сердцебиение);
- поверхностное дыхание.
При прогрессировании панкреатита ребенок становится вялым, не двигается, развивается парез ЖКТ (паралитическая непроходимость), который приводит к запору. Выраженная интоксикация сопровождается повышением температуры до +38…+39°С, а при гнойном панкреатите отмечается истощающая лихорадка.
При хронической форме панкреатита симптомы способны отсутствовать в период затихания или быть менее выраженными.
Приступы тошноты могут быть вызваны погрешностями соблюдения диеты, стрессом, чрезмерной физической нагрузкой. Боль усиливается при нагрузках, погрешностях питания. Она может отдавать в поясницу, спину, под лопатку.
Хроническая патология сопровождается расстройством питания – отсутствием аппетита, отказом от пищи и такими нарушениями:
- изжогой;
- тошнотой и рвотой;
- запором или диареей.
Каловые массы при панкреатите имеют «жирный» блеск, неприятный гнилостный запах. Отмечается повышенное газообразование, увеличение объема живота.
К какому врачу обратиться при обнаружении панкреатита у ребенка?
При появлении симптомов, схожих с панкреатическими, необходимо обратиться к педиатру, который даст направление к узкому специалисту – детскому гастроэнтерологу. Помощь в разработке диетического питания окажет диетолог.

При появлении симптомов, схожих с панкреатическими, необходимо обратиться к педиатру.
Диагностика
Для постановки диагноза используют следующие методы исследования:
- клинический анализ крови, который позволяет выявить признаки воспаления;
- биохимический анализ крови на количество ферментов железы;
- в анализе кала – копрограмме – устанавливают содержание непереваренных пищевых остатков, крахмала и жира;
- анализ мочи на диастазу;
- УЗИ – показывает состояние и параметры железы (его проводят натощак и после пищевой нагрузки);
- высокоинформативный иммуноферментный анализ кала на эластазу-1;
- комбинированное рентгенэндоскопическое исследование;
- компьютерную томографию, МРТ.
Как лечить
Лечение острого панкреатита у детей врачи проводят в условиях стационара. Больному ребенку предписывается постельный режим и диетическое питание. При лечении хронического панкреатита учитываются особенности протекания патологии.
Лекарственные препараты
Для терапии панкреатита применяют симптоматическое и патогенетическое лечение медицинскими препаратами с применением:
- анальгетиков и спазмолитиков;
- холинолитиков;
- антацидов;
- ферментных и антиферментных препаратов.
Применение лекарств не только снижает боль, но и стимулирует отток панкреатического сока.
Для восстановления перистальтики ЖКТ применяют Цизаприд, Домперидон. Для торможения секреторной функции – Атропин, Метацин, Платифиллин.
Хороший эффект в комплексной терапии панкреатита у детей показало применение регуляторных пептидов – Сандостатина и Октреотида.
Для устранения обезвоживания и признаков интоксикации назначается инфузионная терапия – внутривенное введение Реополиглюкина, глюкозы, аминокислоты, жировых эмульсий.
Заместительная терапия ферментами подразумевает применение препаратов, устойчивых к действию пищеварительных веществ, например, микрогранулированного препарата Панцитрат.
Для снижения продукции и воздействия соляной кислоты прописывают антацидные лекарства – Маалокс, Фосфалюгель, Альмагель.
Для предупреждения инфицирования кист и свищей назначают Цефотаксим, Амоксициллин. Дозировка таблеток и курс лечения зависят от формы патологии, степени поражения железы и того, сколько лет пациенту.
Народные средства
В домашних условиях лечить панкреатит можно только вне обострения и под контролем гастроэнтеролога. В качестве обволакивающего средства рекомендуют пить овсяный кисель.
Для поддерживающей терапии хронического панкреатита принимают отвары барбариса, душицы, земляники лесной, календулы, крапивы, репяшка, сушеницы болотной, хвоща полевого, шиповника, яснотки. Из предложенного списка берут 5-6 трав в равном количестве.
Сырье измельчают, смешивают. 15 г порошка заливают ½ л кипятка и настаивают в термосе 8-10 часов. Пить теплым по 1/3 стакана после еды 4 раза в день и ½ стакана – перед сном.
Диета
В период обострения проводят курсы полноценного питания с помощью внутривенного и зондового введения стандартных пищевых смесей из молочного белка, соевого гидролизата и полиненасыщенных жирных кислот.При стабилизации состояния ребенка его переводят на диетический стол №5.
Диетическое меню включает легкоусвояемые продукты. Правильно составленный рацион содержит физиологическую норму белка и ограничивает жиры и углеводы.
Для нормализации витаминно-минерального баланса необходимо включать специальные добавки.

Диетическое меню включает легкоусвояемые продукты.
Особенности в зависимости от возраста
Особенности течения панкреатита у детей обусловлены возрастными отличиями в строении и функционировании железы.
У маленьких детей
У новорожденных поджелудочная железа составляет всего 0,1% от массы тела. Бедность паренхиматозного слоя обуславливает низкую секреторную функцию. Младенец, питаясь молоком матери, не нуждается в полном комплексе пищеварительных ферментов.
Но при искусственном вскармливании панкреатит может быть вызван аллергической реакцией на смеси. Первичная панкреатическая недостаточность развивается при врожденной патологии и сопровождается задержкой роста, дефицитом массы тела и хронической диареей.
В период отказа от грудного вскармливания проявляются первые симптомы синдрома Швахмана-Даймонда, вызванные дисфункцией ферментов поджелудочной железы. Через несколько месяцев после введения прикорма малышам у них может обнаружиться целиакия (нарушение пищеварения), вызывающая панкреатит.
У детей в 2 года жизни отмечается резкий рост железы – она увеличивается в 4 раза, что связано с изменением питания. Увеличивается и секреция ферментов. Часто в этот период отмечается недостаточность амилазы.
До года дети не могут переварить крахмал – это физиологическое состояние, но при нарушении питания оно может вызвать панкреатит.
Если в 3 года малыш пробует вредные и экзотические продукты, то следует ожидать появления первых симптомов нарушения функций ЖКТ и панкреатита. В 4 года ребенок контактирует с большим количеством сверстников, часто болея инфекционными, паразитарными и вирусными патологиями, что влияет на работу железы. С 5 лет и до 7 происходит второй скачек роста и функций железы. При несовершенстве ферментативной функции органа и нарушении питания у детей возникает недостаточность железы.
Какой должен быть размер поджелудочной железы в норме у детей? Об этом читайте в статье.
У малышей панкреатит проявлялся тошнотой, рвотой, болью в эпигастрии, задержкой физического развития.
У детей постарше
С 6 лет и до 10 размеры железы увеличиваются в 10 раз. В этот период отмечается преобладание функции секреции инсулина над продукцией ферментов. Поэтому и у младших школьников требуется применение рационального питания и исключение вредных продуктов. При анализе истории болезни панкреатита у детей с 7 лет установлено, что 6,9% детей родились недоношенными.
У детей 8 лет и старше патология была вызвана нерегулярностью питания, сухоедением. В группе детей 6-9 лет факторами, вызвавшими панкреатит.
У детей 8 лет и старше патология была вызвана нерегулярностью питания, сухоедением. В группе детей 6-9 лет факторами, вызвавшими панкреатит, стали:
- ранний перевод на искусственное вскармливание;
- погрешности питания;
- частые ОРЗ и ОРВИ;
- гельминтозы;
- применение антибиотиков и нестероидных противовоспалительных средств (НПВП) у малышей;
- перенесенные кишечные инфекции;
- травмы живота.
Профилактика
В качестве мер профилактики развития панкреатита следует:
- поддерживать нормальный режим питания;
- исключить продукты, содержащие опасные добавки;
- не прибегать к самолечению и неоправданному применению антибиотиков, НПВП и других лекарственных препаратов;
- своевременно лечить инфекционные, вирусные и паразитарные заболевания;
- следить за состоянием пищеварительной системы.
Комаровский о детском панкреатите
Во многих программах доктор Комаровский рассказывает о проблемах с ЖКТ и поджелудочной железой у детей. Педиатр советует придерживаться регулярного, полезного питания, избегать переедания и совместного введения первых и вторых блюд в одном приеме пищи. Комаровский рекомендует кормить ребенка тогда, когда он проголодается.

Педиатр Комаровский советует придерживаться регулярного, полезного питания, избегать переедания и совместного введения первых и вторых блюд в одном приеме пищи.
Источник
Панкреатит — воспалительный процесс, протекающий в ЖКТ. Механизм действия болезни основан на разрушении тканей и структуры поджелудочной железы. Диагностирование недуга в домашних условиях затруднено, поэтому при возникновении подозрительных признаков следует обратиться к специалисту. Панкреатит у детей имеет отличительную симптоматику: в возрасте до 3 лет признаки недуга менее выражены.
Причины
Активность молодого организма высокая, поэтому он остро реагирует на любые изменения рациона, экологии и т. п. Инфекция, аллергия негативно отражаются на работоспособности поджелудочной железы. Это может стать причиной начала панкреатического воспалительного процесса в органе.
Причины развития недуга:
- Нарушение рациона и режима питания. Длительные перерывы в еде, слишком горячие или холодные блюда, низкое качество пищи могут вызвать воспаление в железе — у подростков, неправильный прикорм — у младенцев.
- Присутствие в меню ребенка раздражающей пищи: газировки, чипсов, копченостей, острых и соленых блюд, консервы, фаст-фуда. Потребление такой пищи приводит к нарушению работы поджелудочной железы. Энзимы для пищеварения начинают вырабатываться в избытке. Переварив еду, ферменты атакуют слизистую, ребенок заболевает панкреатитом в острой форме.
- Дефицит ферментов лактозы, пищевая аллергия, что актуально у новорожденных и грудных детей до года.
- Сильное пищевое отравление.
- Бесконтрольное употребление лекарств, несоблюдение инструкции к медицинским препаратам.
- Прием антибиотиков, метронидазолов, фуросемидов.
- Генетические или врожденные аномалии развития ЖКТ, муковисцидоз. Некоторые пороки развития приводят к тому, что железистый ферментный сок не может попасть в 12-перстную кишку, застаивается в выводящих протоках. В результате возникает воспаление тканей.
- Стеноз 12-перстного отростка кишечника.
- Дискинезия желчного пузыря, приводящая к сократительной дисфункции.
- Аскаридоз, при котором место соединения 12-перстной кишкой с протоками железистой ткани засоряются паразитами. Затрудняется отток сока из железы, жидкость застаивается и начинает разъедать стенки органа.
- Травмирование живота и спины, возникающие при падениях, чрезмерных нагрузках.
- Гипотиреоз, приводящий к дисфункции щитовидки.
- Эритематозный хрониосепсис, приводящий к воспалению соединительной ткани.
- Паротит или свинка.
- Грипп.
Вернуться к оглавлению
Виды панкреатита
Панкреатит у детей классифицируется на 3 вида, которые различаются по особенностям течения и симптоматике:
- острый;
- хронический;
- реактивный.
По типу изменений, проходящих в железе из-за панкреатита, заболевание бывает:
- геморрагическим;
- с отеком;
- гнойным;
- с жировым замещением.
Вернуться к оглавлению
Острый
Острый панкреатит у детей является нечастым, легче переносится в младшем возрасте. Недуг проявляется как реакция организма на пищевую или лекарственную аллергию. Проявляется гипертермией, разжижением стула, болями в животе. У ребенка возникает тошнота и рвота.
Тяжелая острая форма (гнойно-некротический панкреатит) протекает одновременно с развитием инфекции. Возникает из-за пороков развития ЖКТ.
Обнаружить заболевание можно по биохимии крови, в которой превышаются показатели по пищеварительным энзимам (амилазам, липазам, эластазам). На УЗИ железа имеет увеличенный объем из-за отечности тканей.
Вернуться к оглавлению
Хронический
Неправильное питание – причина появления хронической формы заболевания.
Панкреатит у детей в перманентной стадии возникает из-за неправильного рациона и режима питания ребенка. Болезнь приводит к необратимым структурным изменениям в железе, когда функциональные ткани органа замещаются инертными соединительными клетками. Обострение недуга чередуется со стадией ремиссии. Если случается рецидив заболевания, ребенок теряет аппетит, плохо спит, страдает от запоров или поноса, его рвет, на коже появляется сыпь.
Хронический панкреатит не имеет выраженной симптоматики, поэтому его трудно диагностировать вовремя. Помимо повышения ферментов в сыворотке крови, на ультразвуковом исследовании визуализируются уплотнения, образованные инертными тканями при хроническом панкреатите. В общем анализе каловых масс присутствуют вкрапления непереваренного жира, крахмальных и белковых волокон.
Вернуться к оглавлению
Реактивный
Частота реактивного панкреатита выше, чем остальных форм недуга, особенно у грудничков. Формируется на фоне пищевого отравления, воспалительных заболеваний. Детский организм остро реагирует на инфекцию, полученную вследствие ОРЗ, ОРВИ, гастроэнтерита, что провоцирует развитие панкреатита. Вторичный панкреатит часто возникает как следствие других проблем ЖКТ. Симптоматика и способы диагностирования подобны случаям с острым течением недуга.
Вернуться к оглавлению
Симптомы
Тошнота – один из симптомов заболевания.
Симптомы панкреатита у детей слабее выражаются с уменьшением возраста. Острые заболевания поджелудочной железы у детей отличаются такой картиной:
- Боль вверху живота, опоясывающая или с отдачей в спину. Дети до трех не в состоянии указать, где болит, часто жалуются на болевой синдром в области пупка. У грудничка в этом случае боль проявляется плачем и капризностью.
- У подростков появляется тошнота с многократной рвотой.
- Температура растет до 37°С, реже до 38°С.
- Сильный понос.
- Пересыхание во рту, жажда, белесый налет на языке.
- Нервозность, нежелание играть.
При хроническом панкреатите у детей симптоматика не выражена. Недуг может проявить себя при употреблении жирной еды, лекарств, после инфекции.
Симптомы:
- Боли, подобные острому панкреатиту, возникающие после грубого нарушения в питании.
- Потеря аппетита и, как следствие, веса.
- Тошнота, автамезия, постоянная диарея или запор.
- Аллергические дерматиты.
- Нервозность, нежелание играть.
- Утомляемость, сонливость.
Лекарственному или вторичному панкреатиту у детей свойственны острые проявления в виде:
- Внезапных сильных, жгучих болей опоясывающего характера вверху живота.
- Сильной тошноты с автамезией.
- Повышение температурных показателей.
Болевой синдром может уменьшиться в положении сидя с наклоном груди вперед.
Вернуться к оглавлению
Диагностирование
- УЗИ-диагностика поджелудочной железы и органов брюшины.
- Обзорная контрастная рентгенография.
- Магнитно-резонансная томография.
- Компьютерная томография.
- Общий анализ крови, когда определяется уровень лейкоцитов, повышение которого свидетельствует о начале воспалительного процесса.
- Биохимия крови, по которой смотрят на повышение концентрации амилазы, трипсина, липазы.
- Анализ мочи на определение присутствия амилазы.
- Копрограмма, по которой проверяется присутствие комочков непереваренной пищи. Это говорит о недостатке пищеварительных энзимов поджелудочной железы.
Вернуться к оглавлению
Лечение
При обострении панкреатита необходимо вызвать скорую помощь.
Из-за большого риска летальности при обострении панкреатита у детей нужно в срочном порядке вызывать скорую. Во время ожидания врача в домашних условиях ребенку нужно:
- обеспечить полный покой;
- абсолютный голод;
- сидячее положение с наклоном грудного отдела вперед;
- охлаждение живота путем прикладывания холода;
- отсутствие любых лекарств (анальгин, но-шпа);
- самоочистку желудка, если есть рвотные позывы.
Лечение панкреатита у детей в острой, перманентной стадии осуществляется в стационаре методами:
- Пищевой адаптации. В первые сутки ребенок голодает, затем назначается щадящая диета. Употребляются нежирные, низкоуглеводные продукты питания, чем замедляется работа поджелудочной.
- Лечения щелочной минералкой.
- Внутривенного вливания глюкозы, а при необходимости — реополиглюкина, гемодеза, плазмы.
- Медикаментозного лечения с применением: спазмолитиков, анальгетиков; препаратов с ферментами, например, “Панкреатина”; антисекреторных лекарств, например, “Фамотидина”, “Пирензепина”. В тяжелых случаях назначаются антигистаминные и антибактериальные препараты, ингибиторы протеаз, средства для активизации процессов микроциркуляции.
- Хирургической терапии. В случаях прогрессирования деструкции поджелудочной железы, отсутствия эффективности консервативных методов лечения, назначается операция. Производятся: иссечение железы, желчного, некротических тканей или дренаж абсцесса слизистой ЖКТ.
Вернуться к оглавлению
Фитотерапия
Вместе классические и народные методы показывают высокую эффективность при лечении заболевания.
Высокую эффективность при лечении панкреатита показывает комбинаторная терапия при совмещении классических и народных методов. Совместно с лекарствами используются:
- сборы из календулы, бессмертника, пустырника (по 3 ст. л. каждой травы на 1000 мл кипятка);
- измельченная кора барбариса (1 ст. л. на 200 мл воды с кипячением в течение 15 минут);
- сбор полыни, хвоща, череды, цветов ромашки с календулой, корней лопуха с девясилом (1 ст. л. заранее приготовленной смеси с травами, взятыми в равных количествах, заливается 200 мл кипятка);
- сбор пустырника, бессмертника, зверобоя, взятых в соотношении 1 : 2 : 1, принимается 50 суток;
- смесь коры крушины, лопуха, шалфея, пырея, листьев черники с подорожником, льняных и укропных семян, зверобоя, одуванчика, спорыша, зубчатки, володушки.
Вернуться к оглавлению
Профилактика
- Обеспечение правильного питания в соответствии с возрастом ребенка и его потребностями.
- Своевременная диагностика и лечение заболеваний ЖКТ.
- Профилактика инфекционных заболеваний.
- Закаливание с оздоровлением.
- Отказ от самолечения любого недуга.
- У грудного ребенка в рационе должна присутствовать только рекомендованная для его возраста пища.
Источник

