Кожные проявления болезней печени и поджелудочной железы
Подобно тому, как наши глаза сравнивают с зеркалом души, человеческая кожа отражает состояние всего организма. Каждое нарушение, связанное по большей части с работой желудочно-кишечного тракта, отражается на нашей коже в виде сыпи, язвочек и волдырей. Как бы ни были неприятны эти высыпания, они приносят огромную пользу: помогают выявить заболевания пищеварительной системы на самых ранних стадиях развития.
Исключением не являются и болезни поджелудочной железы, которые можно определить по различным проявлениям на коже. Этот орган выполняет важную функцию в процессе пищеварения, так как вырабатывает ферменты и гормоны. Медики считают наиболее часто встречаемыми болезнями поджелудочной железы панкреатит и гепатиты разных типов. При любом нарушении функциональности этого органа в организме происходят секреторные изменения, что вызывает изменение состояния кожи. Врачи считают это проявление нечастым и неспецифическим, но все-таки кожные пятна и высыпания при заболеваниях поджелудочной железы имеют большое значение для диагностики этих заболеваний.
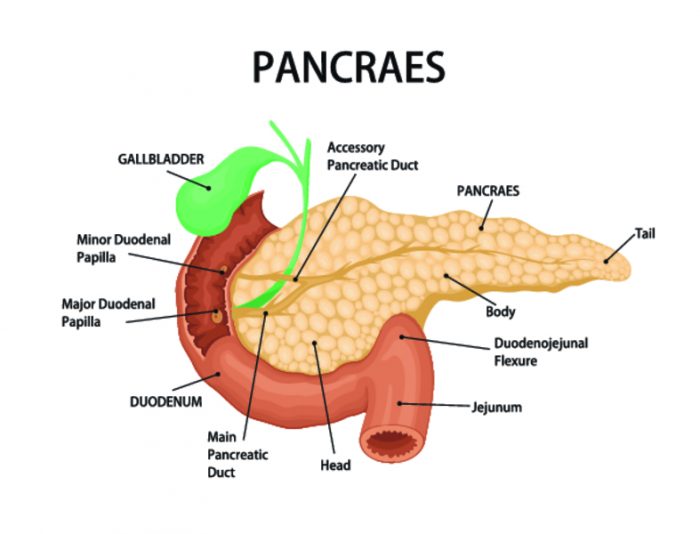
Строение поджелудочной железы и выполняемые ею функции
Поджелудочная железа – это важный функционирующий орган пищеварительной системы, длиной в 15 см. Без этой железы, сам процесс пищеварения становится невозможным. Этот орган вырабатывает ферменты, необходимые для пищеварения. Вырабатывает и гормоны, определяющие нормальное функционирование пищеварительной и секреторной системы.
Упомянутые ферменты поступают в двенадцатиперстную кишку через специальные протоки, где начинается переваривание пищи. Из уроков анатомии мы помним, что в желудке пищевой комок подлежит только механической и химической обработке. Помимо этого происходит и всасывание некоторых элементов: сахар, вода и т. д. В двенадцатиперстной кишке, под действием ферментов поджелудочной железы, белки, жиры и углеводы расщепляются на мельчайшие составляющие, и всасываются чрез ворсинчатые стенки кишки в кровь.
Самым известным гормоном, выделяемым поджелудочной железой, является гормон инсулин, который регулирует обмен сахара в крови. Также важным гормоном является сомастин, который не позволяет желудку самоперевариваться при избыточном содержании желчи. Его недостаток приводит к развитию язвы.
Заболевания поджелудочной железы и их симптоматика
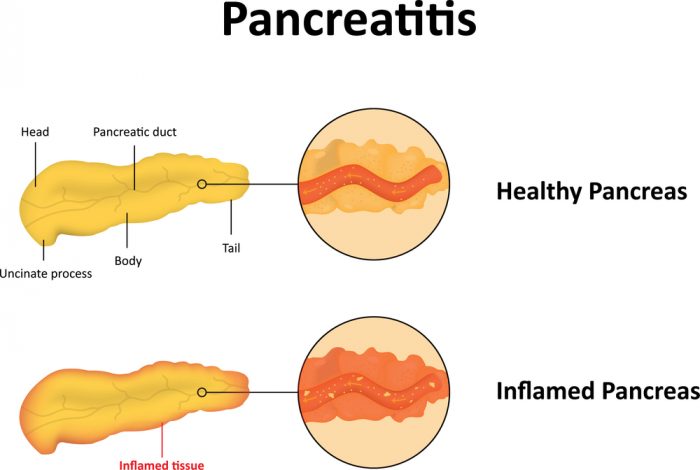
Распространенным заболеванием поджелудочной железы является острый панкреатит. Причинами возникновения воспалительного процесса, обычно становятся заболевания двенадцатиперстной кишки. Поджелудочная железа располагается за желудком, близко прилегая к стенкам двенадцатиперстной кишки и соединяясь с ней, как было уже упомянуто, проводящими протоками. Заболевания кишки часто передаются и железе.
Причиной возникновения панкреатита может стать и злоупотребление алкоголем. Главным симптомом, который говорит о необходимости срочного вызова врача, является острая подреберная боль. Также такой болевой синдром может иметь и опоясывающий характер.
При несвоевременном оказании врачебной помощи, панкреатит развивается в хроническую форму. На его фоне у человека может возникнуть ожирение и сахарный диабет.
Воздействие вирусов также может вызвать различные заболевания поджелудочной железы. Например, вирусный гепатит типа А, В, С является самым распространенным вирусным заболеванием. Передается гепатит либо фекально-оральным путем, как, например, гепатит А, либо через кровь, как гепатит В.
Признаки гепатита не сильно выделяются из перечня симптомов других заболеваний. Сюда относится желтуха (пожелтение и иссушение кожи), повышение температуры, озноб и т. д. Однако вирусный гепатит любого типа способен не просто перейти в хроническую форму, но и довести человека (при отсутствии своевременного лечения) до комы.
Бывают случаи, когда вирусный гепатит приводит к развитию цирроза печени и дистрофии.
К сожалению, рак поджелудочной железы не входит в топ самых редких заболеваний. Наоборот, на фоне ухудшающейся экологии, быстрого, неправильного и вредного питания, опухоли имеющие доброкачественный характер (из-за отсутствия хирургического вмешательства) достаточно быстро переходят в злокачественную форму.
Диагностировать заболевание сложно, потому что его симптомы проявляются поздно.
Как проявляются заболевания поджелудочной железы на коже?
Поджелудочная железа выполняет ряд внешне- и внутреннесекреторных функций, нарушения ее работы тут же сказываются на состоянии кожи.
Кожные пятна
При обострении панкреатита в области пупка появляются небольшие кровоподтеки, проходящие так же, как обычный синяк. Кожный покров на животе становится мраморного цвета. В области паха пятна могут быть сине-зеленого оттенка. В редких случаях пятна могут проявляться на бедрах.
Пятна на коже
Помимо этого, панкреатит может вызывать крапивницу. Появление высыпаний крапивницы свидетельствует о нарушении функциональности поджелудочной железы – панкреатита (острого или хронического) и даже онкологических опухолей. Крапивница при болезнях поджелудочной железы представляет собой плоские узелки сине-розового цвета. Они локализируются в разных частях тела – на передней части голени, спине, ягодицах. Спустя 10-14 дней узелки рассасываются, а на их месте появляются небольшие углубления, напоминающие пигментные пятна.
Удлиненные пятна на коже по ходу вен свидетельствуют о тромбофлебите. А он в свою очередь может быть одним из симптомов онкологического заболевания поджелудочной железы. Чаще всего местами локализации тромбофлебитных пятен является шея, область груди, живот и ягодицы. Через некоторое время на месте пятен появляются водянистые пузырьки, которые превращаются в эрозии, а затем покрываются корочками. Со временем корочки уходят, а на их месте остаются кольцевидные поражения, в которых появляются зудящие ощущения, а также несильная боль и жжение.
Атопический дерматит
Атопический дерматит часто называют экземой. Эти два понятия означают одно и то же, разница лишь в том, что в Европе принято среди врачей называть эти высыпания экземой, а в США – атопическим дерматитом. Тем не менее, атопический дерматит выражен достаточно сильным воспалительным отеком и высыпаниями в виде пузырьков. Клинически, дерматит проявляется достаточно четкой очерченной эритемой, которая дает о себе знать из-за сильного зуда.
Первичные признаки дерматита проявляют себя как пузырьки, иногда – пятна и бляшки. Вторичные признаки, выражены корками и чешуйками, которые образуются на месте лопнувших пузырьков. При быстром развитии заболеваний поджелудочной железы, пораженные участки увеличиваются в размерах.
Симптом красных капелек
Симптом (синдром) Тужилина
Частым симптомом при болезнях поджелудочной железы является симптом (синдром) Тужилина. Ярко-красные «капельки» (их правильное название – «сосудистые аневризмы») правильной круглой формы возникают чаще всего при заболеваниях, например, как хронический панкреатит. Преимущественно аневризмы располагаются на спине, животе, достаточно редко на груди больного.
От степени обострения болезни зависит интенсивность красных точек. Развитие «капелек», их заметное увеличение и повышение количества аневризмов на квадратный дециметр кожи, говорит о быстром развитии заболевания. В противоположном случае – о медленном затухании патологии.
Изменение цвета кожи
При нарушениях работы поджелудочной железы на коже пациента появляются пятна разного цвета – желтушные, синюшные, обескровленные. Кожа пациента становится слишком бледной.
Особо опасны пятна синюшного цвета, ведь они являются симптомом самой острой стадии панкреатита. Появление симптомов цианоза (посинение эпителия) на животе, чаще всего справа от пупка и в области груди должны вызвать тревогу, нужно немедленно обратиться к врачу.
Слишком бледная кожа свидетельствует о сильной интоксикации организма.
Почти у трети всех болеющих панкреатитом развивается заболевание, получившее название «желтуха». Цвет покровного покрова меняется на желтый. Это происходит из-за выбрасываемого в кровь фермента трипсина, разрушающего клетки печени. Также желтизна кожи возможна при сдавливании желчных протоков.
Желтуха или бледность на коже также может быть симптомом рака поджелудочной железы.
Появление зуда
Пятна на коже при заболеваниях поджелудочной железы сопровождаются зудящими ощущениями. Сильный зуд может сопровождать появление ярких высыпаний на коже, например, дерматит, о котором уже было сказано. Также зуд может выступать отдельным симптомом, и предупреждать о развитии сахарного диабета первого типа.
Вместе с зудом при развитии этого заболевания, возникают обильные мочеиспускания на фоне постоянной жажды. Также у больного, начинают проявляться кетоацидоз (характерный запах ацетона изо-рта, тошнота и т. д.) и гипогликемия (обморочные состояния, сильное потоотделение).
При всех указанных симптомах, необходимо обязательно обратиться к врачу, который сможет назначить анализы для выявления нарушений в работе пищеварительной системы.
Лабораторная диагностика заболеваний
Для более точного постановления диагноза необходимо сдать анализы: кровь и мочу, возможно, кал. Кровь обычно сдается на выявление соотношения лейкоцитов и эритроцитов.
Как известно, при нормальном состоянии организма в крови должно находиться 5 млн. эритроцитов на мм куб., 300 тысяч тромбоцитов на мм куб., и всего лишь 4-9 тысяч лейкоцитов на мм куб. Лейкоциты отвечают за защитную функцию организма, следовательно, повышение говорит о начале воспалительного и гнойного процесса.
При развитии панкреатита и ряда других заболеваний поджелудочной железы, кровь густеет из-за обезвоживания, количество эритроцитов тоже снижается из-за недостатка кислорода (анемия при возникновении дыхательных расстройств) и соответственно снижается гемоглобин. В это же время, у человека увеличивается сахар в крови.
Уровень амилазы и других ферментов в крови можно выявить при помощи биохимии.
С помощью анализа мочи и кала могут также обнаружиться различные заболевания. Во-первых, увеличивается густота мочи, а во-вторых, в ней присутствуют белки, лейкоциты и эритроциты, которых там не должно быть.
Для подтверждения диагноза пациентам назначается лучевое исследование УЗИ.
Лечение пятен на коже, вызванных дисфункцией поджелудочной железы
Независимо от заболевания поджелудочной железы, их лечение подразумевает прием определенных лекарственных средств. При появлении пятен на коже следует убедиться, что это не проявление аллергии на один из компонентов лекарств. Чтобы избавиться от высыпаний следует определить, какое именно лекарство вызывает аллергическую реакцию и заменить его.
Чтобы снизить интенсивность проявлений пятен и уменьшить болезненные и зудящие ощущения, следует проконсультироваться у врача. Он проведет внешний осмотр и возьмет некоторые образцы биоматериала на анализы.
НЕТ алкоголю!
Терапевтический курс, который назначит врач, будет зависеть от причины появления пятен. Чаще всего назначаются такие курсы терапии:
- пятна на коже, вызванные аллергией на медикаменты, устраняются с помощью антигистаминных препаратов, блокирующие рецепторы, которые отвечают за появление аллергической реакции;
- если причиной появления кожных пятен являются желчные кислоты, попавшие в кровь, то назначаются препараты, выводящие токсины и предотвращающие их воздействие на организм человека.
Дискомфортные ощущения в области пятен на коже, связанных с заболеванием поджелудочной железы, устраняются с помощью общей терапии болезни. Лечение любого заболевания должно проходить под наблюдением опытного специалиста.
При прохождении курса лечения необходимо соблюдать диету, исключив из рациона продукты питания, которые вызывают обострение панкреатита.
Диета при заболеваниях пищеварительной системы
Правильное питание является залогом успешного выздоровления. Диета, которой надо придерживаться, направлена на то, чтобы снизить желудочную секрецию и уменьшить риск возникновения осложнений и патологий.
Из рациона пациента необходимо исключить следующие продукты:
- легкоусвояемые углеводы и сахара;
- мясные бульоны;
- свинину и баранину;
- консервы;
- копчености и колбасные изделия;
- крепкий чай, кофеин, какао и шоколад;
- все жирные и жареные блюда;
- свежие овощи и фрукты есть нельзя – их необходимо варить или тушить;
- сдоба и свежая выпечка;
- специи и пряности.
Этот список дополняется по усмотрению врача и в зависимости от стадии заболевания. Пищу употреблять маленькими порциями, больше 5–6 раз в день.
Заключение
Кожа человека отображает общее состояние организма. Любое нарушение одной из систем органов приводит к появлению высыпаний, волдырей и пятен на коже. Несмотря на все дискомфортные ощущения, связанные с появлением таких высыпаний, они очень полезны, так как играют важную роль в диагностике заболеваний и определении их стадии развития. Заболевания поджелудочной железы также можно диагностировать по симптомам на коже и начать лечение еще до их развития.
При любых внешних изменениях следует обратиться за консультацией к специалисту, так как это может быть не косметической проблемой, а свидетельствовать о тяжелом заболевании, требующем лечения.
Также кожными проявлениями сопровождаются заболевания и другого органа жкт — печени.
Статья об этом на нашем сайте: Высыпания на коже при болезнях печени
Источник
Признаки нездоровой печени на начальных стадиях заболеваний не проявляются, поскольку анатомия органа такова, что в нем отсутствуют болевые рецепторы. Тяжесть, дискомфорт или боль в боку выявляется при гепатомегалии – увеличении железы, что уже говорит о наличии осложнений.
Патологии поджелудочной железы отличаются клиникой, все зависит от конкретной болезни у человека. Острая форма имеет более выраженные симптомы, хронические течение характеризуется периодами ремиссии и обострения.
Симптомы заболевания печени и желчного пузыря, поджелудочной железы, особенности клинических картин на фоне различных нарушений – подробно в статье.
Заболевания печени у человека и клинические проявления
Причины болезни печени классифицируют на две большие группы – внешние и внутренние. В первом случае речь идет о плохой экологической обстановке, работе на вредном производстве, неправильном питании – потребление большого количества жирной пищи или голодание, алкогольной, наркотической зависимости.
Внутренние причины связаны с различными заболеваниями, которые выступают провокаторами воспаления паренхиматозных тканей. Вне зависимости от этиологии, печеночные недуги представляют серьезную опасность для здоровья и жизни человека.
Алкогольный гепатит
Алкогольный гепатит – патология, которая предстает одним из проявлений алкогольного поражения печеночных тканей. В современной гастроэнтерологии диагноз относят к предвестникам цирроза печени. Развивается гепатит через 5-7 лет регулярного потребления алкоголя.
Механизм возникновения базируется на метаболизации этанола в печени до вещества – ацетальдегида, которое повреждает гепатоциты. Если своевременно не начать лечение, отказавшись от алкоголя, болезнь активно прогрессирует, функции железы нарушаются, что приводит к интоксикации.
Выделяют несколько форм течения алкогольного гепатита, которые отличаются клиникой:
- Скрытое течение не имеет ярко выраженной симптоматики. Больные жалуются на незначительный дискомфорт в области проекции печени, периодическую тошноту. Поскольку при латентном варианте функциональность печени ухудшается незначительно, диагностировать его можно только на основании результатов лабораторных анализов.
- Желтушная форма встречается чаще всего. Основная клиника – слабость, утомляемость, снижение веса, болезненные ощущения в области правого бока, нарушение работы пищеварительной системы, изменение цвета кожного покрова, белков глаз. В некоторых случаях растет температура тела, выявляется лихорадочный синдром.
- На фоне холестатического течения проявляется выраженный зуд кожного покрова, обесцвечивается кал, темнеет урина. Течение болезни затяжное.
- При хроническом течении симптомы не доставляют сильного беспокойства, усиливаются в период обострения.
Алкогольная форма гепатита повышает риски развития цирроза печени, который чреват полной дисфункцией органа. Основой лечения выступает полный отказ от употребления спиртных напитков.
Аутоиммунный гепатит
На долю этого заболевания среди всех случаев приходится 10-20% у взрослых пациентов, и около 2% у новорожденных и школьного, подросткового возраста детей. По статистике, чаще всего страдают именно женщины.
На фоне заболевания печень начинает воспаляться, поскольку гепатоциты атакует собственная иммунная система. Она воспринимает клетки железы в виде чужеродных объектов, старается от них избавиться. Такая разновидность болезни невирусная, не может передаваться от больного к здоровому человеку.
По первым признакам определять болезнь сложно, поскольку они не отличаются специфичностью:
- Постоянная вялость, слабость.
- Снижение аппетита.
- Нарушение пищеварения.
- Незначительный дискомфорт в боку справа.
Период развернутой симптоматики характеризуется сильной слабостью, ощущением тяжести и распирания в правом боку, зудом кожи. Для аутоиммунной формы болезни характерна непостоянная желтуха, которая имеет свойство усиливаться во время обострения. Типичны для недуга различные проявления аллергии – сыпь, крапивница, гиперемия, гипертермия, локализация – любая.
Относительно часто аутоиммунный гепатит протекает одновременно с другими заболеваниями – миокардит, плеврит, сахарный диабет, синдром Кушинга, гемолитическая анемия, вследствие чего клиническая картина дополняется другой симптоматикой.
Жировая дистрофия и клиника
Жировой гепатоз – это первичный либо вторичный патологический синдром, из-за которого происходит перерождение паренхиматозных тканей в жировые соединения. Морфологически преобразование представлено скоплением капелек жира в печени.
Физиология человека такова, что печень может долгое время, несмотря на патологические изменения, справляться со своими задачами, поэтому симптомов нет. Примерно в 70% случаев от болезни страдают женщины, имеющие лишний вес, страдающие от сахарного диабета, – патологии поджелудочной железы.
Клинические проявления жировой инфильтрации:
- Незначительный дискомфорт в правом боку.
- Астенический синдром – раздражительность, нарушение сна, эмоциональная нестабильность.
- Диспепсический синдром (развивается не всегда) – тошнота, рвота, понос.
- Возможно пожелтение кожного покрова.
На фоне пальпации печени диагностируют умеренное увеличение, присутствует легкая болезненность. При диффузном поражении органа проявляются обморочные состояния, стойкое снижение показателей артериального давления.
Циррозное поражение
Цирроз – патология хронического течения, которая приводит к необратимым изменениям в клетках железы, что провоцирует ухудшение функциональности органа.
Выделяют несколько стадий развития цирротических процессов, которые отличаются симптоматикой.
Клиника цирроза в зависимости от стадии:
| Стадия | Симптоматика цирротических процессов |
| 1 (компенсация) | На этом этапе в печени человека формируется воспалительно-некротический процесс. К основным симптомам относят слабость, ухудшение концентрации внимания, аппетита. Специфическая симптоматика не наблюдается. |
| 2 (субкомпенсация) | На 2-й стадии выявляются симптомы – кожный зуд, желтизна слизистых и покрова, повышение температуры до 37-37,5 градусов. В боку болит, присутствует чувство распирания. Рвота с примесью желчи, резкое снижение массы тела. Изменяется окрас кала, урины. |
| 3 (декомпенсация) | При декомпенсации симптомы становятся выраженными, беспокоят практически постоянно. Облегчать состояние пациента трудно, поскольку картина дополняется клиникой развившихся осложнений. На 3-й стадии возникает тромбоз вен, первичный рак, печеночная кома, сепсис, массивные кровотечения в ЖКТ. |
| 4 (терминальная стадия) | На этом этапе патологии пациент пребывает в коматозном состоянии. Печень деформирована, функциональность практически отсутствует. Лабораторные анализы показывают отклонения в десятки раз от нормальных значений. Исход 4 стадии в 98% случаев летальный. |
Некроз в печени и симптомы возникновения
Некротические процессы в печени развиваются по причине гибели гепатоцитов либо из-за прекращения снабжения кровью железы. К причинам относят ушибы печени, токсическое или алкогольное поражение.
Клиника некроза обусловлена степенью поражения органа. Чаще всего она сопровождается нарастающей печеночной недостаточностью, развитием энцефалопатии, комы.
Возможные первые проявления:
- Болезненные ощущения в области правого подреберья.
- Умеренная гепатомегалия.
- Стойкое нарушение работы пищеварительной системы.
Когда погибает больше половины печеночных клеток, активизируется иммунная система, чтобы ограничить «мертвые» участки от здоровой зоны. Это провоцирует отечность паренхиматозных тканей, выраженную гепатомегалию, сильный болевой синдром. Боль имеет свойство отдавать в поясницу справа или лопатку.
При некротических процессах в печени ухудшается дезинтоксикационная функция, в крови возрастает концентрация токсичных веществ, что приводит к возникновению симптомов:
- Сонливость, слабость, вялость.
- Головная боль, головокружение.
- Проблемы с памятью.
- Тремор конечностей.
- Неадекватное поведение.
Коматозному состоянию предшествует дезориентация в пространстве, увеличение тонуса мышц, потеря памяти.
Доброкачественные образования в печени
Под доброкачественными опухолями понимают новообразования, которые формируются из эпителиальных печеночных тканей, стром и сосудистых элементов. Они не характеризуются склонностью к стремительному увеличению, метастазированию, чаще всего имеют латентное течение.
Доброкачественные образования в печени принято классифицировать на солидные и кистозные варианты.
Солидные образования:
- Гемангиома при маленьких размерах никак не проявляется. По мере роста пациенты жалуются на боль в боку, дискомфорт в животе. Причиной выступает давление образования на соседние структуры.
- Очаговая форма узелковой гиперплазии. В большинстве картин симптомы отсутствуют, в рак не перерождается, отсутствуют риски разрывов. При увеличении размеров наблюдается давление на соседние органы, что проявляется болевым синдромом. Для дифференциальной диагностики требуется гистология.
- Аденома печени – редкая патология. При крупной опухоли возникает боль, чувство распирания в боку. Диспепсические проявления – рвота, тошнота. Аденома имеет свойство перерождаться в злокачественные образования.
Кистозные образования в печени бывают инфекционного и неинфекционного происхождения, отличаются этологическими факторами, клиникой, прогнозом.
Неинфекционные кисты:
| Киста холедоха | Образование бывает врожденным либо приобретенным. К основным симптомам относят повышение температуры тела, рвоту, тошноту, изменение окраса кожи. Редко развивается воспалительный процесс в печени, цирроз. |
| Простая киста в печени | Полое образование, которое заполнено жидким экссудатом. В некоторых случаях киста проявляется болью, дискомфортом в боку. |
| Поликистозная болезнь | Симптоматика похожа на простую кисту в печени. На фоне формирования множества кистозных образований в железе и других органах прогноз неблагоприятный, требуется трансплантация. |
Абсцесс печени развивается по причине активности патогенных микроорганизмов. Симптомы абсцесса железы включают в себя повышение температуры тела, лихорадочное состояние, приступы рвоты, полную потерю аппетита. При разрыве абсцесса практически мгновенно нарастают симптомы интоксикации, требуется оперативная помощь.
В печени могут формироваться гидатидные кисты, что обусловлено проникновением паразитов в организм человека. При небольших размерах клиника отсутствует, только у некоторых пациентов ухудшается общее самочувствие. На фоне увеличения паразитарной кисты проявляется болевой синдром в области печени, а при ее разрыве острая аллергическая реакция.
Злокачественные опухоли в железе
Злокачественные опухоли печени – группа заболеваний, которые обусловлены ростом чужеродных клеток в железе, представляют прямую угрозу для жизни человека. Онкология печени быстро прогрессирует, характеризуется высокой смертностью.
Опухоли печени и гепатобилиарной области – разновидности:
- Печеночно-клеточный (первичный) рак.
- Гепатобластома (чаще всего диагностируют у детей возрастной группы до 3-х лет).
- Холангиокарцинома.
- Цистаденокарцинома желчных протоков.
- Гепатохолангиоцеллюлярный смешанный рак.
Можно выделить общие клинические проявления, которые наблюдаются при опухолях вне зависимости от этиологии.
На начальных стадиях симптомы – тошнота, рвота, ухудшение аппетита, зуд кожного покрова, желтуха, стойкое повышение температуры тела, тяжесть в правом боку. По мере роста опухоли симптоматика становится более выраженной, добавляются новые клинические признаки.
На поздних стадиях при присоединении опухолевой интоксикации такие признаки:
- Эмоциональная нестабильность – апатия или агрессивность.
- Головные боли, головокружения.
- Анорексия.
- Скачки температуры тела.
- Присоединение вторичных инфекций.
- Сухость в ротовой полости.
- Синдром сухого глаза.
- Повышенное выделение пота.
- Постоянная тошнота, рвота.
- Боли различной локализации.
Медики выделяют множество провоцирующих факторов, которые приводят к онкологии. И полностью их исключить нельзя. Специфичной профилактики не существует. Рекомендуется при любом ухудшении самочувствия посетить врача, пройти обследование.
Наследственные болезни печени
Генетические нарушения приводят к сбоям в работе печени. Самые распространенные наследственные патологии железы – синдром Вильсона-Коновалова, Жильбера и ПГХ – первичный гемохроматоз:
| Название патологии | Описание | Симптомы |
| Синдром Вильсона-Коновалова | Нарушается обмен меди в организме человека, что приводит к поражению ЦНС, печени и почек. | Существует 2 формы – бессимптомная (изменения показывают только анализы) и брюшная. Признаки делят на печеночные – проявляются болью в боку, диспепсическими расстройствами и внепеченочные – нарушение зрительного восприятия, речи, координации движений. |
| Синдром Жильбера | В крови пациента возрастает непрямая фракция билирубина. | Частые симптомы – слабость, дискомфорт в правом боку, пожелтение белков глаз, билирубиновые камни в желчном пузыре. Редкие проявления – горечь во рту, изжога, отрыжка, повышенное газообразование, гепатомегалия. |
| ПГХ | Хроническое заболевание, вследствие которого в клетках печени, поджелудочной железы, сердца скапливается железо. | У 10-25% пациентов выявляется бессимптомное течение. В 90% случаев кожа становится серовато-коричневой, наблюдается клиника сердечной недостаточности, выпадение волос. |
Патологии поджелудочной железы и симптоматика
Симптомы болезни поджелудочной железы и печени несколько схожи, однако имеются определенные различия. Все зависит от патогенеза заболевания, степени поражения органа, течения патологического процесса – острого или хронического.
Острая форма панкреатита
Патология характеризуется воспалительным поражением поджелудочной железы. По статистике, в 70% картин первопричиной выступает потребление алкогольных напитков.
Главный признак, который указывает на острое течение панкреатита, – «сверлящая» боль.
Локализуется в подложечной зоне, иррадиирует в правое и левое подреберье, нижние и боковые участки живота.
Другие клинические проявления:
- Приступы рвоты, не приносящие облегчения, при этом приводящие к обезвоживанию организма.
- Сухость в ротовой полости, отрыжка.
- Стремительное увеличение температуры тела до 39-40 градусов.
- Учащенное биение сердца.
- Падение показателей артериального давления.
- Болезненность живота.
- Нарушение пищеварения.
Диагностировать острый панкреатит, особенно на начальной стадии, сложно. Требуется всесторонняя и комплексная диагностика.
Хроническое течение панкреатита
Это прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, которое провоцирует нарушения внутри- и внешнесекреторных функций. Вне обострения симптомы слабо выражены, неспецифичны или полностью отсутствуют.
Основная жалоба большинства пациентов – болезненные ощущения в верхней зоне живота, слева в боку. Иногда боль становится опоясывающего характера, наблюдается постоянно либо время от времени.
Другие симптомы:
- Диспепсия.
- При обострении рвота.
- Чередование поносов и запоров.
- Желтовато-коричневый окрас кожи.
- Чрезмерная сухость покрова.
- Красные пятнышки на животе.
В некоторых случаях хроническое течение панкреатита сопровождается умеренным увеличением печени и/или селезенки.
Панкреонекроз и симптомы
Под панкреонекрозом понимают деструктивный процесс в поджелудочной железе. Это осложнение острой формы панкреатита, провоцирующее полиорганную недостаточность. Недуг отличается острым началом.
Первые признаки:
- Сильнейшая боль, которая отдает в левую область живота, плечо, поясницу.
- Спустя какое-то время после возникновения болевого синдрома появляется неукротимая рвота. Не приносит облегчения, в рвотных массах остатки пищи, желчь.
- По причине рвоты выявляется обезвоживание, которое характеризуется повышенной сухостью кожи, слизистых. На языке появляется толстый слой налета.
- Лихорадочное состояние.
Прогрессирование воспалительной реакции ведет к существенному увеличению в размерах поджелудочной железы, образованию инфильтрата в брюшной полости.
Онкология поджелудочной железы
Рак поджелудочной железы – это группа злокачественных патологий, которые развиваются в паренхиме органа. Точного патогенеза не установлено. К основным симптомам относят боль в животе, области проекции поджелудочной железы. Если опухоль растет, клиника усугубляется.
Если локализация опухоли в головке железы, то изменяется цвет кожи, проявляется зуд, жжение, темнеет моча и обесцвечивается кал. Снижение массы тела отмечается у всех онкологических пациентов. Признак обусловлен нарушением всасывания липидов в кишечнике, поскольку нарушается секреторная функция железы.
В 64% клинических картин при онкологии головки органа выявляется анорексия. На фоне сдавливания опухолью 12-перстной кишки либо просвета желудка усиливается рвота. В 25% случаев развивается вторичная форма сахарного диабета.
Онкология поджелудочной железы характеризуется постепенным нарастанием симптомов, начиная от легкой болезненности и до яркой клиники.
Кистозное новообразование
Киста в поджелудочной железе – новообразование, которое ограничено стенками, внутри находится жидкий экссудат. Первопричиной возникновения выступает воспаление либо травмирование. Клиника у каждого пациента разная, поскольку все зависит от размеров кисты, этиологии, локализации.
Чаще всего, если новообразование до 40-50 мм, наблюдается скрытое течение, больные не замечают каких-либо изменений своего состояния. При крупных кистах доминирующий признак – болевой синдром.
Если киста поджелудочной железы сдавила солнечное сплетение, выявляется следующее:
- Жгучая сильнейшая боль, которая отдает в спину.
- Боль усиливается при любом движении.
- Облегчение наступает, если пациент перемещается в коленно-локтевое положение.
При локализации образования в области головки поджелудочной развивается механическая форма желтухи; на фоне давления на воротную вену отекают нижние конечности. Достаточно редко крупная киста сдавливает просвет кишечника, что приводит к непроходимости.
Сахарный диабет
Выделяют два типа сахарного диабета. Первый тип – собственный инсулин не продуцируется либо его недостаточно, второй – невосприимчивость к инсулину на фоне его достаточного или избыточного количества в крови.
В таблице представлены симптомы сахарного диабета 1 и 2 типа:
| СД 1 | Присуще острое начало, стремительное развитие. Симптомы – сухость в ротовой полости, постоянное чувство жажды, обильное выделение мочи, повышенный аппетит, подергивания икроножных мышц, раздражительность. |
| СД 1 | При этом типе болезни преобладают проявления: расстройство зрительного восприятия, зуд кожного покрова, нарушение сна – бессонница ночью и сонливость днем. Еще медленное заживление ран, онемение конечностей. |
Заболевания печени и желчного пузыря, поджелудочной железы объединяет схожесть клинических проявлений, хронизация патологического процесса, осложнения, которые провоцируют серьезные нарушения здоровья, приводят к летальному исходу.
Автор статьи
Сазонов Григорий Андреевич
Источник