Лечим поджелудочную железу диета
Соблюдение диеты при заболевании поджелудочной железы необходимо не только для выздоровления, но и для предотвращения перехода болезни в затяжную фазу. Хронический панкреатит увеличивает риск развития заболеваний, опасных для жизни.
Суть и базовые принципы
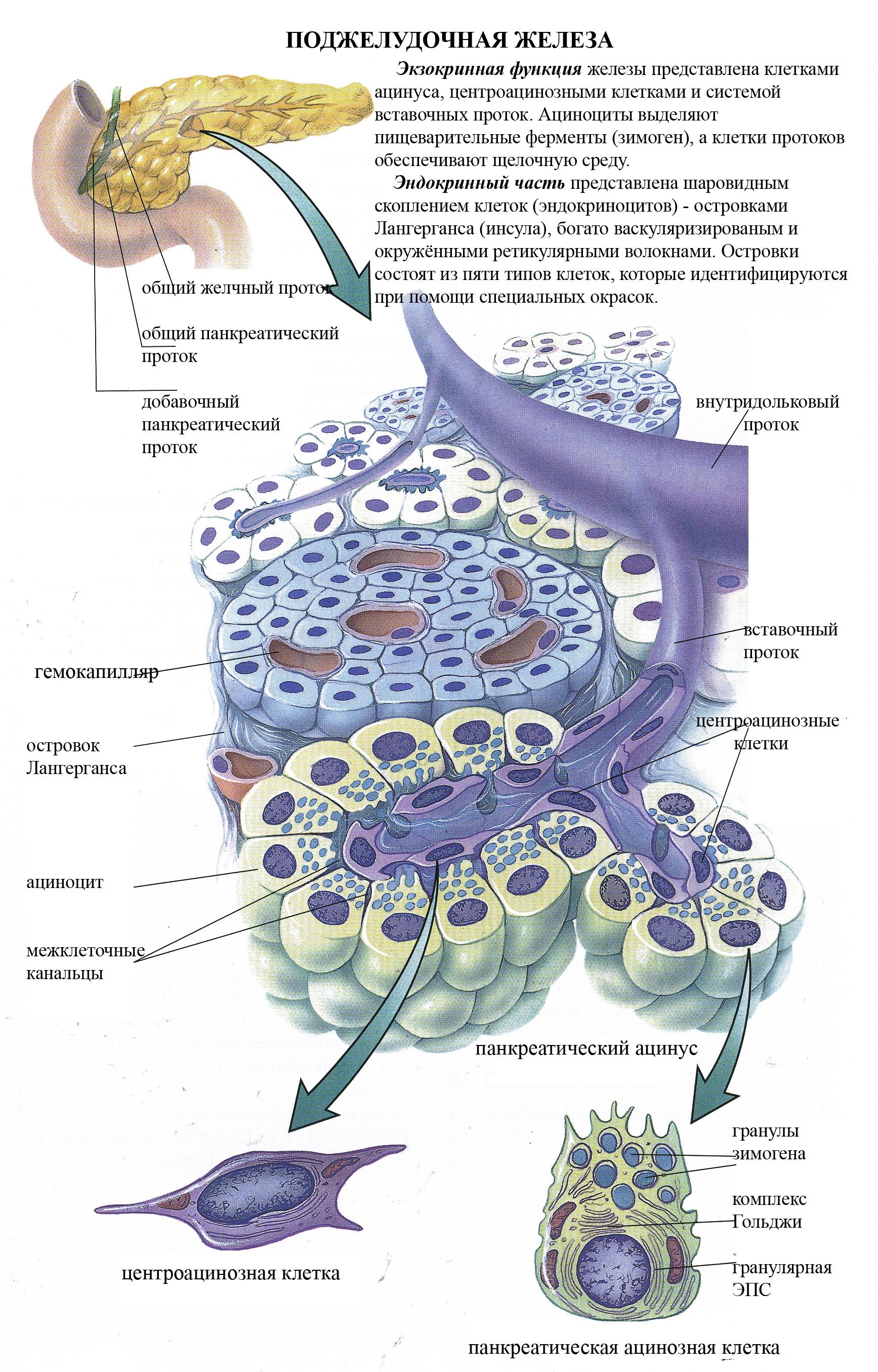
Поджелудочная железа – это центральный орган, который производит выработку необходимых ферментов для переработки пищи в кишечнике. Вырабатываемый железой панкреатический сок сильно зависит от приёма пищи.
Нарушения в работе железы вызывают активацию пищеварительных ферментов, пока они находятся в поджелудочной, а не в пищеварительном тракте, и приводят к воспалению и панкреатиту.
Эндокринная функция железы состоит в том, что её гормоны регулируют углеводный, жировой и белковый обмены. Нарушение выработки этих биологически активных веществ приводят к развитию сахарного диабета. Острая и хроническая фаза заболевания способствуют образованию рубцовой ткани, в результате чего железа не может работать оптимально.
Пациентам с заболеванием поджелудочной часто бывает сложно и трудно есть. Для того чтобы хорошо себя чувствовать, необходимо соблюдать диету с низким содержанием жиров. Питание должно быть полноценным, продукты легко усваиваться. Диета при этом заболевании рассчитана на длительный период.
Соотношение основных питательных веществ, необходимых ежедневно организму в этот период:
- 85 г белка;
- 80 г жиров;
- 300 г углеводов;
- 2 300 ккал;
- 9 210 кДж.
Питание должно выполнять следующие функции:
- уменьшить болевой синдром;
- уменьшить гиперферментацию в поджелудочной железе;
- снизить секреторную функцию;
- восстановить нарушенные обменные процессы.
Диета включает несколько основных параметров, соблюдаемых как в период острой, так и хронической стадии:
- голод и введение питательных веществ в обход желудочно-кишечного тракта (парентеральное питание);
- поэтапное включение дополнительных продуктов в рацион;
- постепенное увеличение количества продуктов и их калорийности.
Правила питания в острой фазе:
- В период острой стадии проводится 2–3 дневное голодание,
- Начиная со 2-го дня разрешается использовать лишь негазированную щелочную минеральную воду.
- Через 2 дня после приступа назначается низкокалорийная диета, не более 1500–1800 ккал. В меню добавляются продукты, содержащие не более 60–80 г белка (25 г из них должны быть животного происхождения), 50 г жира, 200 г углеводов.
- Исключаются продукты, стимулирующие выработку панкреатического сока и с высоким содержанием клетчатки.
- Вводится питьевой режим, не менее 2 л в сутки жидкости.
- Питание фракционное, 6 –8 раз в день, норма порции не более 300 г за один приём.
- Через 6–10 дней после обострения больного следует перевести на неэрозированную версию диеты №5.

Диета поджелудочной железы в период обострения, предполагает строгое соблюдение пищевых правил. В спокойном периоде болезни блюда можно разнообразить, продукты постепенно подавать в твердой консистенции.
Поскольку все щадящие диеты продолжительны по времени, следует ознакомиться с основными правилами приготовления пищи:
- Еда должна быть без жира, только в приготовленные блюда можно добавить не более 5 г масла животного происхождения или 10 г растительного.
- Нельзя есть супы, приготовленные с обжаркой. Супы должны быть пюреобразными, заправленными рисом, лапшой, клёцками.
- Лучшими способами готовки мяса является тушение, запекание или приготовление на гриле, в фольге.
- На гарнир использовать овощи в тушёном, пареном виде. А также можно подавать отварные мелкие макаронные изделия, лапшу, рис.
- Не следует включать в меню овощи с грубоволокнистыми веществами, они способствуют газообразованию в кишечнике.
- Ограничивать продукты с большим количество холестерина: почки, печень, мозги, яичный желток.
- Стараться избегать комбинации в продуктах жира и сахаров.
Во многих случаях обострение панкреатита происходит во время христианских постов. В эти дни мясо заменяется продуктами, содержащими большое количество углеводов: горохом, чечевицей, бобовыми. Это вредно для поджелудочной, потому что они содержат тяжёлую клетчатку, на расщепление которой необходимо больше ферментов, чем может выработать железа.
Одна из форм панкреатита – реактивная – происходит по причине ранней активации ферментов, вырабатываемых железой. В нормальном состоянии ферменты должны активироваться после попадания в кишечник, но если проток в поджелудочной железе узкий, то происходит скопление ферментов. При этом ткани железы разрушаются, а продукты распада попадают в кровь.
Причины сужения протоков:
- злоупотребление алкоголем;
- избыток жирной пищи;
- хронические заболевания;
- травмы в области живота;
- кишечные инфекции.
В таких случаях начинается воспалительный процесс, который также снимается лечебным голоданием. После острой фазы питательную диету назначает врач и проходит она под его наблюдением. В случае хронического панкреатита специальное меню питания должно сопровождать больного до перехода заболевания в стойкую клиническую ремиссию.
Разрешенные продукты
Диета поджелудочной железы имеет определённую цель – обеспечить организм продуктами, которые легко перевариваются, не вызывают резкого увеличения сахара в крови, восполняют недостаток питательных веществ.
 Лечение панкреатита на 70% состоит их правильного питания
Лечение панкреатита на 70% состоит их правильного питания
| Виды продуктов | Что можно употреблять | Вид потребляемых продуктов в период ремиссии | Щадящее питание при болях, обострении панкреатита |
| Продукты, содержащие постный белок | Белое мясо: индейка, цыплёнок, курица, костный куриный бульон, яйца, чечевица | Отварное, паровое, приготовленное в пароварке, или рубленом виде, протёртое, можно куском, омлеты из белка, в виде суфле | Суп-крем из вываренного мяса, кур, освобождённых от шкурки, омлет, паровой омлет из белков |
| Рыбные продукты | Сазан, судак, треска нежирная, окунь | Отварная, приготовленная на пару, в гриле | Суфле рыбное |
| Молокопродукты с низким содержанием жира | Йогурт натуральный, творог, кефир | Пудинги паровые или запечённые | Пастообразный творог, пудинг паровой, молоко, не более 100г, добавленное в первые блюда |
| Зерновые продукты | Коричневый, бурый рис, гречневая крупа, полента, просо | Протёртые, вязкие и полувязкие каши, суфле, запеканки | Протёртые вязкие каши из риса, геркулеса |
| Овощные продукты | Свёкла, брокколи, зелёный салат, морковь, картофель, кабачки, тыква, зелёная фасоль | Отварные, запеченные, протёртые | Супы слизистые, на овощных, рисовых отварах, овощи паровые, пюреобразные из картофеля, кабачков, моркови |
| Фрукты | Ежевика, черника, арбуз, тёмные сорта слив, красный виноград, манго, яблоки, гранат | Фрукты перетёртые, спелых, мягких, некислых сортов, запечённые, мусс, желе из фруктов | Яблоки запеченные, из остальных фруктов кисели, желе |
| Орехи, семена | Миндаль, грецкий орех, семена подсолнечника, тыквы, фисташки (без соли) | Размельченные, не более 1 порции (порция-детская ладошка) | Не желательно |
| Жиры | Животное масло, рафинированные сорта растительных масел | Потребляется в виде добавок к первым или вторым блюдам, но не более 5–10 г | Только как добавление в супы и вторые блюда |
| Хлеб, изделия из муки | Из пшеничной муки 1–2 сортов, несладкое печенье сухое, сухой бисквит на белках | Подсушенный хлеб, вчерашней выпечки, сухари | Сухарики из пшеничного хлеба, но не более 45–50 г |
| Соки, напитки | Морковный, абрикосовый, тыквенный, настой из шиповника, некрепкий чай, цикорий, минеральная вода | Все напитки в тёплом виде | Слабозаваренный чай, минеральная вода без газа |
Большая часть каждого приёма пищи должна включать овощи и цельнозерновые продукты, а белки и жиры играют вспомогательную роль.
Запрещенные продукты
Перечень продуктов, запрещённых для включения в меню №5, и частично разрешённых в период ремиссий:
 В период обострения панкреатита диета для поджелудочной железы строго исключает указанные продукты
В период обострения панкреатита диета для поджелудочной железы строго исключает указанные продукты
| Вид продукта | Запрещено употреблять | Ограниченное употребление (в период ремиссии) |
| Мясо, птица | Все жирные сорта, особенно свинина, субпродукты, копчености, консервированные продукты | Белое мясо куриное, мясо индейки, кролика, говядину, отваренную до мягкости, или мясные изделия цельным куском в отварном виде |
| Супы | Крепкие бульоны из жирных сортов мяса, грибной суп, уху, молочный, супы, заправленные пшеном, свекольник, борщ, окрошка, щи | Нежирный мясной бульон, не чаще одного раза в неделю |
| Рыба | Жирные сорта рыб, солёности, копчёности, икра, рыбные консервы | Заливное из постных сортов рыб, судака |
| Выпечка | Свежеиспечённый хлеб, ржаной, различные виды сдобы | Подсушенное печенье без сдобы |
| Молоко, сыры | Продукты с повышенной жирностью, а также с добавленным сахаром | Сыры белые домашние |
| Овощи | Баклажаны, капуста белокочанная, лук — порей, репчатый, репа, перец, шпинат, грибы, щавель, овощи без тепловой обработки | Томаты, огурцы, свежие без кожуры, салат зелёный |
| Яйца | Яйца вкрутую, сырые, обжаренные | Желтки, добавленные в блюда, не более 1 в день |
| Десерты | Торты, пирожное, кексы жирные, выпечку из белой муки с добавлением сахара, масла, маргарина, пищевых добавок, варенье, мороженое, шоколад | Мёд по 15–20 г в день |
| Напитки | Сладкие с газом, какао, кофе, виноградный сок, апельсиновый, вишнёвый, томатный | |
| Соусы, добавки к еде | Пряные закуски, соусы на основе грибов, мяса, обжарки | |
| Жиры | Смесь растительных и кулинарных саломасов | Растительное, натуральное сливочное не более 5–10 г |
Диета в период ремиссии и обострения воспалительного процесса в поджелудочной железе, не допускает употребления как горячих, так и охлаждённых продуктов. Температура приготовленных блюд должна быть от 55–60°С и до +15° С.
Таблица замены продуктов
Список продуктов, которые можно заменять на другие, разрешённые при панкреатите:
| Запрещённый продукт | Чем можно заменить |
| Белый рис | Коричневый или бурый |
| Коровье молоко | Козье молоко |
| Пшеничная мука | Перемолотые овсяные зерна |
| Сахар | Ксилит |
| Чай | Отвар шиповника |
| Семена подсолнечника | Семена тыквы, подсушенные |
| Зерновой кофе | Цикорий |
В период заболевания создаётся дефицит панкреатических ферментов, поэтому снижается усвоение питательных веществ из пищи. Для восполнения этого недостатка врачи рекомендуют пройти курс ферментотерапии. Из наиболее популярных и успешных лекарственных препаратов предлагается Микразим, который способствует всасыванию и перевариванию необходимых для организма питательных веществ.
Полезные рекомендации
Поскольку организм в период ремиссии получает недостаточно ферментов, то, составляя меню, следует учитывать:
- При восстановлении поджелудочной соблюдается принцип постепенности в отношении калорийности рациона и в отношении перехода от жидкого питания к твёрдому.
- Предлагаемые блюда, должны быть полужидкими, легкими для усвоения. «Жидкая» диета помогает сохранить гидратацию, обеспечивает электролиты, такие как калий и натрий.
- Наряду с водой, необходимо употреблять соки свежевыжатые, зелёный чай, разнообразные бульоны.
- Ежедневный рацион должен содержать не более 60% животного белка, это эквивалентно 200 г. продуктов, его содержащих.
- На втором этапе восстановления диетические блюда должны быть мягкими, легко усваиваться. Всю пищу, принимаемую в течение дня, необходимо разделять на 5–6 приёмов. Порции должны быть небольшие, чтобы желудок легче с ними справлялся.
- Подаваемые блюда должны быть определённой температуры, не горячие, но и не холодные.
- Исключаются из рациона острые продукты, специи, жирная, копчёная, жареная пища.
- Запрещается включать в меню продукты, обладающие экстрактивными свойствами и повышающие секрецию пищеварительного сока: чеснок, перец, лук, имбирь, хрен.
- Непригодны для диеты продукты, в которых высокий процент клетчатки: капуста, бобовые.
- Желательно подавать еду в перетёртом, тушёном, виде. Желудок, поджелудочная, печень, двенадцатиперстная кишка должны быть ограждены от механического повреждения слизистой твердой и сухой пищей.
- Добавленные в блюда жиры не должны превышать 5 г сливочного, 10 г растительного масла, сметаны.
- Ограничить содержание соли, не более 5–6 г в сутки.
- Обязательное включение в диетотерапию энтеральных смесей, содержащих белок
- Многие больные с диагнозом хронический панкреатит испытывают постоянную боль, которую нелегко контролировать с помощью лекарств. Они должны использовать дополнительные методы лечения: упражнения на расслабление, занятия йогой, иглоукалывание.
- Диета панкреатита должна быть с высоким содержанием белка. Выбирая фрукты и овощи, следует обратить внимание на те сорта, которые имеют высокий уровень антиоксидантов. Это листовые зелёные овощи, сладкий картофель, морковь, грецкие орехи, виноград.

- При наличии хронического заболевания следует обратить внимание на жиры, содержащие триглицериды средней цепи. Они помогают лучше усвоить питательные вещества. Это растительные масла: оливковое, подсолнечное, льняное.
А также для улучшения работы поджелудочной следует пересмотреть образ жизни, заниматься физическими упражнениями, чтобы уберечься от застойных явлений. По утрам делать зарядку, избегать стрессовых ситуаций, ограничивать организм в еде и алкоголе.
Основное меню
Диета поджелудочной железы в острой стадии, при болях, заключается в том, что железу следует сделать на первых порах неактивной, для дальнейшего её восстановления.
В первые три дня назначается голодание, можно только пить воду маленькими глотками. Как только больной сможет есть обычную пищу, с едой необходимо давать панкреатические ферменты для замены тех, что железа ещё не может производить.
Один из возможных вариантов меню:
- Отвар шиповника с овсяным печеньем.
- Тарелка овсянки, приготовленной на воде.
- Стакан морковного сока.
- Овощная запеканка.
- Запечённое яблоко.
- Крем-суп из цветной капусты.
- Стакан зелёного чая с лимоном.
- 1 банан.
- Стакан кефира.
Блюда подавать в 5-6 приёмов за день.
Диета поджелудочной железы после прохождения острой фазы реактивного воспаления может состоять из следующих блюд:
Завтрак:
- Жидкое картофельное пюре.
- Куриное мясо перемолотое.
- Отвар шиповника.

Перекус:
- Кефир, 0% жирности.
- Творожный мусс с протёртой ягодой.
Обед:
- Суп овощной, протёртый, с добавлением сметаны.
- Паровая котлета из судака на пару.
- Салат из тёртой свёклы, заправленный подсолнечным маслом.
Полдник:
- Вода очищенная, питьевая с кусочком сухого хлеба.
Ужин:
- Филе куриное отварное.
- Гречка, отваренная на воде без соли.
В случае хронической формы назначаются щадящие диеты. Все блюда готовятся таким образом, чтобы они не оказывали на органы пищеварения механического, химического и теплового воздействия.
Примерное меню на неделю при хроническом панкреатите:
День 1
- Завтрак. Напиток из шиповника, черствый хлеб, джем, масло.
- 2 завтрак. Жидкая рисовая каша.
- Обед. Суп-пюре мясной, паровая говядина с овощным пюре, слабозаваренный чай с лимоном.
- Перекус. Взбитый творог, чёрствая булочка.
- Ужин. Судак отварной, листовой салат.

- Кефир перед сном.
День 2
- Завтрак. Чай, чёрствая булочка, мёд.
- 2 завтрак. Манник.
- Обед. Протёртый суп из картофеля, с добавлением зелёного горошка, тушёная морковь с отварной куриной грудкой.
- Перекус. Кофе из цикория, булочка с маслом.
- Ужин. Рыба, запечённая в фольге, тушёная морковь, отвар из шиповника
День 3
- Цикорий, чёрствый рогалик, масло, джем.
- 2 завтрак. Творог, чёрствый хлеб, чай с лимоном.
- Обед. Овощной бульон, заправленный тонкой лапшой, отварная телятина, тушёная брокколи с морковью, с добавлением сметаны.
- Перекус. Творожный крем.
- Ужин. Чай с булочкой, запечённое яблоко.
День 4
- Завтрак. Чай, чёрствая булочка, творог, масло.
- 2 завтрак. Йогурт, рогалик подсушенный.
- Обед. Суп из овсяных хлопьев с овощами, фрикадельки из говядины на пару, с картофелем, Салат из варёной моркови, заправленный сметаной.
- Перекус. Ягодный кисель, сухой бисквит, приготовленный без масла на белках.
- Ужин. Овощное рагу, приготовленное в микроволновой печи, сухой бисквит с вареньем.

- Кефир перед сном.
День 5
- Завтрак. Белковый омлет, приготовленный в микроволновой печи, чай, сухой рогалик.
- 2 завтрак. Фруктовое желе, печенье.
- Обед. Морковно-рисовый суп, говядина запеченная, овощное суфле.
- Перекус. Слабый чай, булочка несдобная.
- Ужин. Рыба на пару, икра овощная, протёртая.
День 6
- Завтрак. Чай, сыр адыгейский.
- 2 завтрак. Йогурт, рогалик чёрствый.
- Обед. Тёплый суп из цветной капусты, отварная говядина с зелёным горошком.
- Перекус. Фруктовый кисель с постным печеньем.
- Ужин. Творожно-картофельная запеканка, отварной судак, напиток из шиповника.
- Кефир перед сном.
День 7
- Завтрак. Цикорий с молоком, булочка чёрствая, масло.
- 2 завтрак. Яйцо всмятку, хлеба 1 кусок.
- Обед. Протёртый суп из крупы, отварная телятина, картофельное пюре на воде, с добавкой сметаны.
- Перекус. Пудинг молочный.
- Ужин. Ризотто, запечённое яблоко, компот из сухофруктов.
Когда стоит ожидать эффекта
Острый панкреатит обычно проходит после нескольких дней лечения и непродолжительного голодания.
Процесс зависит от тяжести заболевания. Если не развиваются осложнения в виде поражения почек, не формируются ложные кисты, то приступ купируется и проходит за 1–2 дня. В случае осложнений может потребоваться внутривенное питание и лечение на протяжении 4–6 недель до полного восстановления функции поджелудочной железы.
У людей, страдающих хроническим панкреатитом, увеличен риск нарушения всасывания, недоедания и ухудшения уровня жизни. Поэтому больным с таким расстройством необходимо посетить диетолога, который даст консультации, связанные с питанием и заместительной терапией поджелудочной железы.
Автор: Беляева Анна
Оформление статьи: Владимир Великий
Видео о диете стол 5
Диетические рецепты блюд на стол №5:
Источник
При нездоровых слабостях в рационе все органы системы пищеварения человека подвергаются болезням. Первым органом, который поражается, является поджелудочная железа. Диета, предназначенная на время острой фазы болезни, способна выполнять противоположное действие. Такое питание предполагает покой, кроме того максимально щадящую организацию функции поджелудочной железы. При панкреатите диетический стол считается одним из основных составляющих терапии. Конкретные советы позволяют убрать из питания кушанья, не приносящие пользы, и верно приготавливать допустимые продукты.
питание при поражении поджелудочной железы
Общие правила
Заболеванием железы поджелудочной болезненного течения называют панкреатит. Железой выполняются секреторные работы, вырабатывая глюкозу, глюкагон, липокаин. Ее участие в пищеварении направлено на выделение сока.
Выделяют острое и хроническое течения панкреатита. Острое проявление связано с ферментным само перевариванием органа, а в серьезных ситуациях формируется омертвление ее тканей и органов, располагающихся неподалеку.
Болезнь нередко появляется в результате приема медикаментов, половина случаев возникновения приходится на формирование желчнокаменной болезни, а другие связаны с чрезмерным приемом алкоголя.
Хроническое развитие панкреатита считается долго проходящим и увеличивающимся, способное обостряться. При хронической фазе болезни измененные ткани стойкого характера, способны развиваться и возбуждать экзокринную неполноценность. На этапе формирования болезненное явление представлено сдержанным складом, а оттого как развивается болезнь происходит изменение органа полностью.
Из основных признаков болезни выделяют:
- тошноту;
- болезненные вспышки;
- слабость во всем теле;
- понос;
- метеоризм;
- увеличение температуры;
- редко желтуху.
слабость во всем теле
Когда побаливает поджелудочная железа, опираясь на симптомы, будет назначено комплексное лечение, важной составляющей которого выступает диета.
Целебная диета для поджелудочной железы значима на всех стадиях патологии. Пациентам на тяжелом этапе болезни проводят инфузионное лечение и кормят смесями, используя зонд. Рацион для пациентов, которые имеют степень легкого и среднего течения заболевания значимой считается поэтапность, что подразумевает незаметное переключение от голодовки к полновесной диетической еде под № 5.
Во время острого течение диетическая еда способна подавить гиперферментацию органа, снизить застой в руслах и выделении желудка. Питание при воспалении поджелудочной железы позволяет усовершенствовать функциональность железы, возобновить изменения рациона и предотвратить повторы приступов.
После посещения врача с болезненным дискомфортом в органе, на приеме он изложит, какая положена диета при болезни желудка и поджелудочной железы, что полезно для поджелудочной железы в тот или иной период болезни, какую еду убрать из рациона либо уменьшить потребление.
Если следовать верного питания при заболеваниях поджелудочной железы, орган заработает в обычном строю.
Принципы диеты при заболевании
Диета при воспалении поджелудочной железы предназначена, чтобы освободить от излишнего давления на поврежденную железу поджелудочную, для скорейшего его восстановления.
Когда развивается острый период панкреатита, поджелудочная железа требует полной разгрузки при помощи голодовки на протяжении 3-х суток. Разрешено пить минеральную газированную воду Боржоми до 1,5 литра в день либо отвар шиповника до 2-х стаканов.
голодание
Затем, если панкреатит нетяжелого течения, то на первое время назначают 1-й способ Диеты №5 — протертый. Она подразумевает прием: белки 60-80 г, жиры 50-60 г, углеводы 200–300 г.
После стихания усугубления в железе, пациенту прописывают 2-й способ Диетического стола №5 – не перетертый. В этом столе важно регулярное его следование всего времени патологии и перехода ее в устойчивую фазу ремиссии. Цель лечебного стола предупредить повторы патологии, и ее усиления, откорректировать появившиеся перемены в организме.
Когда стихают вспышки заболевания и вследствие хронических заболеваний диетический стол предполагает:
- увеличенное присутствие количества белков, поэтому в питании его требуется 110-120 г;
- жесткий лимит в потреблении жиров – до 70 г;
- урезка углеводов – до 300 г.
Приготовленные блюда в период диеты при заболевании поджелудочной железы стоит ставить на стол, сделанные на пару, отваренные, запеченные, чтобы избежать раздраженности органов пищеварения.
Необходимо исключить полностью жареные блюда. Подавать еду рекомендовано теплой, приближенной к температуре человеческого тела.
Что нельзя есть при болезни поджелудочной? Требуется резко огранить прием углеводов, которые имеют легкую усвояемость:
- сахарный песок;
- кондитерская продукция;
- свежевыпеченные продукты.
Что можно есть, если болит поджелудочная железа? Объем употребляемого протеина требуется увеличить на 30%, основную величину, которой восполняют с помощью животного белка. Относительно рыбы с мясом, то разрешено потреблять диетические. Рыбу брать — нежирную, речную. Готовка яиц проходит путем паровой обработки, всмятку.
яйцо всмятку
При воспалении поджелудочной железы диета относительно свежих овощей и фруктов, подразумевает особую осторожность к тем, которые имеют грубую клетчатку, ведь она дополнительно нагружает органы системы пищеварения. По этой причине продукты растительного происхождения употребляются в протертом виде до консистенции пюре либо измельченными. Исходя из состояния пациента, через некоторое время этот запрет снимается.
Энергетическая ценность потребляемых продуктов должна подходить дневной надобности больного, относительно его массы тела, возрастного показателя и трудовой занятости. Объем калорий разбивают на 5 подходов, 3 из них основные.
Прием еды вечером проходит за 2 часа до сна. Это важно для осуществления полноценной переработки съеденных продуктов организмом.
Разновидности
При наличии проблем возникновения у пациентов которые больны хронической формой панкреатита, клинических симптомов формирования диабета, диабетический стол поддается корректировке, при учете измененного углеводного процесса, близясь по максиму к нормальному рациону. В данных ситуациях прописывается Диетический стол № 5П/9, включающий продукты, которые исключаются из стола:
- способствующие метеоризму и брожению в животе – капуста, бобы;
- продукты, формирующиеся в ходе обжаривания;
- имеющих большой объем эфирных масел, и та еда, которая раздражает слизистую – чеснок, перец, лук.
Диетическое лечение при наличии сахарного диабета по нутриентному строению и энергетической значимости сходится с диетическим питанием 5П, но последнее является больше щадящим.
диетическое питание
Относительно нутриентного строения, то лечебные столы 5П и 5П/9 идентичные.
Необходимо питаться 5-6 раз на день, убрав из приема простые углеводы, больше 50% жиров — это растительные жиры.
Благодаря многократному питанию при болезнях поджелудочной железы уравнивается взаимосвязь среди присутствия глюкозы в кровеносной системе и коэффициентом инсулина.
Диета при боли в поджелудочной железе до 50% дневной энергетической необходимости покрывается углеводами. Для этого применяют заменители сахара, учитывая индивидуальной непереносимости.
- Ксилит.
- Сорбит.
- Сахарин.
- Аспартам.
В питание вводится продукция, в которой имеются тяжелые углеводы:
- хлеб;
- крупы, овощи;
- фрукты и ягоды;
- ограничивается прием овощей с фруктами, в которых имеется от 5 до 10 г углеводов.
введение в рацион фруктов и ягод
Разработана специальная таблица, где прописаны нужные сведения. При ее использовании пациент ориентируется, в подборе продукции. Присутствие жиров в диетическом столе таких пациентов снижено относительно нормы, за счет отказа от жиров и продукции, где имеется большой объем холестерина – в гусятине, утятине.
Диетический стол 5П/9 включает комплекс витаминов в требуемом объеме, а именно витамин B1, способный принимать активное содействие в обменном явлении, микро и макроэлементы.
Показания
Диета для желудка и поджелудочной железы включает такие виды целебного питания.
- 5П – первая методика, прописывается, когда имеется острое проявление, при имении обострения хронического панкреатита. Продолжительность такого стола – до недели.
- 5П – вторая методика, такой стол назначается по истечении 7 суток и до полной ремиссии.
- 5П/9 – прописывается, если появляются симптомы диабета при наличии хронического панкреатита.
Стоит рассмотреть, что любит и не любит поджелудочная железа при изменении панкреатита. Хотя большинство привычных продуктов требуется устранить из повседневного стола, в домашней обстановке при болевом дискомфорте в железе рацион возможно разнообразить путем комбинирования блюд и методов их готовки.
консультация врача по питанию
Разрешенные продукты
Чтобы снизить давление на орган приписывают лечебное питание, оно вносит блюда, что можно кушать при воспалении поджелудочной железы. Этот стол направлен, чтобы предупредить формирование отдельных проблем и нормализовать состояние. Она основана на том, что продукты для поджелудочной железы с увеличенным присутствием белков – до 130 г, помимо того продукты, которые богаты на калий.
Какие продукты любит поджелудочная железа.
- По мясу пополняется стол индейкой, курицей, ягненком, постной телятиной.
- По рыбе допускается кушать окуня, треску, судака.
- Птица.
- Мучные продукты –хлеб, сухарики, печенье галетное, обычные баранки.
- Молочные продукты – можно 30% твердый сыр, 1% молоко, 0% йогурт.
- Напитки – сок из банана, клубники, компот из сухофруктов.
В лечебном рационе из полезных продуктов для поджелудочной железы выделяют манную, овсяную, гречневую и рисовую каши, приготавливаемые на воде.
Далее они перетираются, разрешено разбавить молоком, водой, чтобы добиться полувязкой густоты. Если готовить каши, пользуясь мукой из гречки и риса, то процесс готовки будет упрощен.
молочные продукты
Что еще можно есть при воспалении поджелудочной железы? Сварить и перетереть в пюре картошку, кабачки, цветную капусту, морковь и иные допущенные овощи. Из моркови и тыквы сделать паровые пудинги. Если рассматривать, сколько и углеводов в этих овощах и их питательность, то в кабачках меньше углеводов, как и по питательности — углеводы 5,99 г, калории 30, 56 ккал. Овощи, к примеру, такие как цветная капуста 4,72 г /33,99 ккал, морковь 12,06 г/41,07 ккал, картофель включают — 19,81 г/ 85,57 ккал. Через некоторое время допускается включить в стол очищенные от кожуры томаты и перетертые огурцы.
Супчики приготавливают, используя овощной бульон, в который потом добавляют мелко нарубленные овощи либо хорошо разваренные допустимые крупы. Чтобы заправить супы пользуются маслом сливочным, сливками, сметаной.
Из кисломолочной нежирной продукции выбирают молоко, которое рекомендовано добавлять в еду, так как цельное пациенты переносят хуже. Также разрешено кушать обезжиренный творог, делать пудинги с запеканками. Если у человека нехватка кальция, то лучше восполнить дефицит кальцинированным творогом. Сметану используют в качестве приправы. Сыр вводится в питание перетертый.
Из мясной продукции стол пополняют говядиной, кроликом, курицей. Употреблять мясные блюда разрешено лишь в качестве суфле, фрикаделек, тефтелей, котлет, которые готовились на пару. Можно кушать сваренное мясо кролика и курицы куском.
Разрешено готовить соусы, используя овощной бульон, заправив сметаной, молоком. Из фруктов стол пациента при патологии железы пополняют пастилой, муссом, киселем, вареньем. В ограниченном объеме допущено кушать ягоды с фруктами, которые заранее требуется перетирать. Разрешен также паровой омлет и другие блюда и гарниры.
кисель
Полностью или частично ограниченные продукты
При патологии поджелудочной нельзя есть блюда, повышающие выработку ферментов, расщепляющих еду. Это ведет к тому, что ферменты, которые вырабатываются желудком, выходят в большом объеме, из-за этого железа воспаляется и болит.
Из вредных продуктов для поджелудочной железы выделяют супы которые сварены на мясном, грибном, рыбном отваре, а также окрошка, свекольник, борщ. А также исключается из питания:
- мясо – свинину, баранину;
- утку;
- сало;
- копченые продукты;
- консервацию;
- колбасную продукцию;
- рыба – соленых, жирных сортов;
- свежевыпеченный хлеб.
Что еще не любит поджелудочная железа из еды:
- Крепкий чай.
- Цельное молоко.
- Жареные пирожки, блины, оладьи и сырники.
- Жирный творог.
- Шоколад.
- Какао.
- Кофе.
- Клюкву.
- Шпинат.
- Салат.
- Репу.
- Редис.
- Овощи с фруктами в сыром виде. Фрукты, которые содержат простые углеводы, способные привести к вздутию живота – банан, виноград, финик.
отказ от кофе
Недопустимо кушать следующую еду при патологии железы поджелудочной: куриные яйца которые отварены вкрутую либо поджарены, исключается мучные и кондитерские сладости, зеленый лук, чеснок, газировки, мороженое, любой вид теста, исключить полностью сыр жирных сортов, блюда в холодном виде.
Отдельные привычные продукты для поджелудочной железы разрешено не исключать полностью из питания, а лишь ограничить их прием.
- Соль – на день разрешено до 10 г
- Масло сливочное.
- Яичные желтки – 2-3 штуки на 7 дней.
- Крупа пшенная.
- Сахар.
- Варенье.
- Сладкая выпечка.
- Ванилин.
- Корица.
Меню режим питания
Меню по советам врача при болезни железы поджелудочной составляется на 7 суток, чтобы в эту неделю входил полный список требуемой продукции. Учитывается объем ежедневной калорийности, час употребления еды.
составление режима питания
В основном меню составляется, чтобы покушать 5 раз на день. Если меню подобрано правильно, спустя 14 дней воспаление в железе поджелудочной уйдет, восстановится ее нормальная работа. Больному станет намного лучше, болезнь отступит.
В случае продолжительной ремиссии патологии железы поджелудочной поможет общий диетический стол.
Чтобы предотвратить приступы острого течения, обострения патологии железы поджелудочной, такого питания придерживаются всю жизнь.
Д