Лучевая терапия поджелудочной железы цена в
Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Лучевая терапия при раке поджелудочной железы имеет важное значение в онкотерапии, так как раковые клетки обладают высокой радиочувствительностью. Суть метода — нацеленное направление пучка фотонов рентгеновского излучения или потока элементарных ядерных частиц, проникающих в атипичные клетки и разрушающих их.
Большинство пациентов с панкреатическими опухолями нерезектабельны. Хирургическое вмешательство может проводиться с паллиативной целью, на фоне химиолучевого онколечения.
Применение комбинированного способа позволяет увеличить продолжительность жизни онкобольных, снизить дозы радиации и цитостатиков, что благоприятно сказывается на общем здоровье.
Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Когда применяется лучевая терапия при раке поджелудочной железы?
В зависимости от стадии злокачественного процесса, самочувствия больного и целей лечения используют различные режимы:
- • неоадъювантное — перед частичной или радикальной резекцией железы для уменьшения объема новообразования;
- • интраоперационное — влияние радиационными лучами на ложе иссеченной опухоли с целью подавления возможно оставшихся атипических клеток;
- • адъювантное — в постоперационном периоде для профилактики рецидивов;
- • паллиативное — для облегчения болей и продления жизни при инкурабельном или метастатическом панкреораке.
Эффективность лучевой терапии при раке поджелудочной железы достоверно повышает выживаемость после химиотерапии или одновременной химиолучевой онкотерапии.
Противопоказания
Полная экспозиция обычно проводится однократно на одну зону организма. Повторное радиационное воздействие не показано.
Противопоказаниями для лучевой терапии при раке поджелудочной железы также являются:
- • заболевания соединительной системы;
- • беременность;
- • лимфоцитопения, лейкопения, тромбоцитопения, анемия;
- • кахексия;
- • интеркуррентные болезни с гипертермией;
- • перфорация образованием соседних органов;
- • острые состояния;
- • полиорганная недостаточность;
- • туберкулез — может произойти активация дремлющего очага.
Дистанционную гамма-терапию не выполняют при дерматологических поражениях в подлежащем участке.
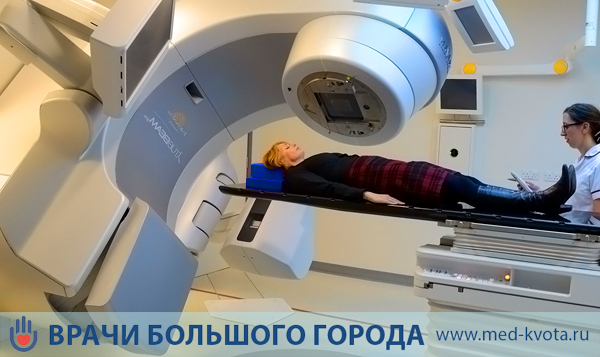
Как проводится лучевая терапия при раке поджелудочной железы?
Врач-радиолог на консилиуме с онкохирургом-гастроэнтерологом определяет дозу и время проведения радиолечения, количество сеансов.
Основной принцип лучевой терапии при раке поджелудочной железы — минимальная нагрузка с максимальным противоопухолевым эффектом.
Для этого проводят:
- • дистанционное облучение;
- • брахитерапию — введение излучателя в кишечник для узконаправленного действия на новообразование;
- • контактное — близкофокусное воздействие радиацией во время операции;
- • радиохирургия — использование установки «кибер-нож» позволяет неинвазивно, прицельно облучать неоплазию мощным потоком без повреждения окружающих тканей;
- • системное — пероральное или внутривенное поступление капсул с микроизлучателями.
Перед началом лечения команда радиологов определяет точные углы для нацеливания ускорителя. Этот процесс подготовки, называемый симуляцией, обычно требует результатов сканирования, например, МРТ, чтобы выполнить точное прицеливание.
Каждая манипуляция занимает всего несколько минут.
Последствия и реабилитация после лучевой терапии (облучения) при раке поджелудочной железы
Метод нельзя назвать безопасным, но выраженность негативного влияния может варьироваться — некоторые пациенты переносят процедуры практически безболезненно.
Чаще всего при внешнем излучении страдает кожа, вплоть до развития ожогов и присоединения инфекции.
Также могут наблюдаться:
- • повреждение слизистой оболочки желудочно-кишечного тракта;
- • диспепсические явления;
- • снижение аппетита и связанная с этим потеря веса;
- • утомляемость;
- • бессонница;
- • облысение.
Однако эти нежелательные реакции обратимы и исчезают после окончания терапии.
Длительность восстановления после курса лучевой терапии при раке поджелудочной железы составляет около месяца.
Для ускорения реабилитационного периода необходимо придерживаться рекомендаций лечащего врача, соблюдать сбалансированную диету, активно двигаться. Также следует выпивать около 3-х литров жидкости: предпочтительно чистой воды, свежевыжатых соков, компотов, морсов.
Особое внимание обращают на уход за телом: употребление нейтральных моющих средств, увлажняющих лосьонов или лечебных кремов по назначению онколога восстанавливает защитные функции кожного покрова.
В одежде надо отдавать предпочтение свободному крою, натуральным хлопку и льну.
Отказ от вредных привычек способствует снижению интоксикации. В некоторых случаях врач может разрешить умеренное потребление красного вина.
Сколько стоит лучевая терапия при раке поджелудочной железы
Цены на лучевую терапию (облучение) при раке поджелудочной железы в онкоцентрах Москвы отличаются и определяются видом, длительностью, формой собственности клиники, итоговая стоимость складывается из совокупности всех применяемых методов онкотерапии.
Источник
Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Лучевая терапия при раке головки поджелудочной железы обеспечивает влияние на онкообразование ионизирующей радиации, вызывающее гибель мутировавших клеток. Методика эффективно сдерживает дальнейший рост опухоли и процессов метастазирования, обеспечивая продолжительный ремиссионный период.

Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Когда применяется лучевая терапия при раке головки поджелудочной железы
Показаниями к использованию являются:
- • предоперационная подготовка — облучение позволяет сократить объем онкообразования, делая его операбельным;
- • местнораспространенный рак;
- • облегчение болей при появлении регионарных и отдаленных метастазов;
- • выполненная резекция органа — с целью предотвращения рецидива заболевания;
- • низкодифференцированное новообразование, распространенностью Т1-Т3;
- • неоперабельная неоплазия;
- • опухоль, оставшаяся после выполнения оперативного лечения.
Кроме этого, радиолечение может назначаться и при отказе пациента от хирургии.
Противопоказания
При раке головки поджелудочной железы для проведения лучевой терапии медики руководствуются двумя типами противопоказаний — абсолютные и относительные. К первой группе относятся:
- • нестабильное психологическое состояние человека;
- • лучевая болезнь;
- • высокая температура тела (выше 38);
- • тяжелое состояние пациента по шкале Карновского.
Относительными становятся:
- • период вынашивания ребенка;
- • наличие хронических патологий в стадии декомпенсации;
- • сепсис;
- • активная форма туберкулеза легких;
- • прорастание неоплазии в соседние органы и ткани;
- • сильная нехватка веса;
- • значительное отклонение состава крови от нормы;
- • радиотерапия в анамнезе больного.
Таким образом, возможность применения метода рассматривается индивидуально в каждом конкретном случае.
Как проводится лучевая терапия при раке головки поджелудочной железы
Принципы лучевой терапии при раке головки поджелудочной железы остаются классическими и подразумевают малое повреждение здоровых клеток при одновременном уничтожении атипических.
Может проводиться двумя способами:
- • передача излучения от внешнего источника;
- • внутренняя (интраоперационная).
В большинстве случаев используется внешнее ионизирующее излучение. Источник размещается вне тела больного, и его лучи направлены строго на поверхность новообразования. По проведению сеанс напоминает классическую рентгеновскую процедуру, но продолжается немного дольше.
В течение недели больной получает пять процедур. Общая продолжительность колеблется от недели до нескольких месяцев.
При плановой операции предпочтение отдается предоперационному облучению, поскольку постоперационное радиолечение разрешается только после заживлении раны — спустя несколько недель.
Для проведения интраоперационной радиотерапии разработаны два метода:
- • имплантирование непосредственно в новообразование гранул, создающих низкодозированное облучение;
- • применение электродов — более простой в реализации и сводит к минимуму повреждение соседних тканей.
Стоит отметить, что при раке головки поджелудочной железы лучевая терапия, проведенная после либо одномоментно с курсом химиотерапии, значительно усиливает эффективность радиолечения.
Последствия и реабилитация после лучевой терапии (облучения) при раке головки поджелудочной железы
Процедуры сопровождаются развитием неприятной симптоматики. Частым негативным ответом организма становятся:
- • слабость;
- • головные боли и головокружения;
- • повышение температуры;
- • нарушения со стороны ЖКТ — тошнота, рвота, отсутствие аппетита, понос/запор;
- • ухудшение состава крови — снижение числа лейкоцитов и тромбоцитов;
- • аритмия;
- • тахикардия;
- • отечность;
- • воспаление кожи в месте проникновения радиации;
- • выпадение волос.
По окончании сеансов организм начинает функционировать в нормальном режиме. Хотя некоторые неприятные состояния могут сопровождать человека достаточно долго. Продолжительность восстановления после завершения курса лучевой терапии при раке головки поджелудочной железы может отличаться: длительность реабилитации индивидуальна.
Реабилитация является важнейшим этапом избавления от недуга. Медики советуют:
- • Правильное питание. Меню должно быть разнообразным и включать только полезные продукты. Под запретом находятся консервация, острые и копченые продукты, кофе, алкоголь, газированные напитки. Рекомендуется ограничить молочную продукцию.
- • Много и часто отдыхать.
- • Купаться под душем.
- • Гулять на свежем воздухе и вести здоровый образ жизни.

Сколько стоит лучевая терапия при раке головки поджелудочной железы
Стоимость лучевой терапии при раке головки поджелудочной железы в клиниках Москвы может существенно различаться, и зависит это от следующих факторов:
- • статусности медучреждения — в государственных больницах цена облучения будет меньше;
- • выставленный счет зависит от используемой методики и типа оборудования.
Выбрать учреждение можно на нашем портале.
Источник
Что такое рак поджелудочной железы?
Рак ПЖ — группа тяжелых онкологических заболеваний, развивающихся из клеток протоков или паренхимы органа. При поздней диагностике заканчивается летально: в настоящее время среди всех злокачественных процессов занимает 4 место по смертности.
Если болезнь не удалось выявить на ранней стадии, развиваются метастазы в регионарные лимфоузлы, печень, желудок, отрезки тонкого и толстого кишечника, прилегающие к ПЖ. Поражаются также сосуды, солнечное сплетение. Позже процесс распространяется в отдаленные органы.
В связи с отсутствием специфических симптомов или их невыраженностью в начале заболевания и агрессивным течением болезни в дальнейшем, эта патология не поддается лечению. Можно лишь продлить жизнь на какой-то срок. Поэтому название «тихий убийца» характеризует рак ПЖ полностью.
Гормонотерапия и перспективы лечения
В зависимости от стадии злокачественного процесса, самочувствия больного и целей лечения используют различные режимы:
- • неоадъювантное — перед частичной или радикальной резекцией железы для уменьшения объема новообразования;
- • интраоперационное — влияние радиационными лучами на ложе иссеченной опухоли с целью подавления возможно оставшихся атипических клеток;
- • адъювантное — в постоперационном периоде для профилактики рецидивов;
- • паллиативное — для облегчения болей и продления жизни при инкурабельном или метастатическом панкреораке.
Эффективность лучевой терапии при раке поджелудочной железы достоверно повышает выживаемость после химиотерапии или одновременной химиолучевой онкотерапии.
Круглосуточная помощь в организации госпитализации.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Врач-радиолог на консилиуме с онкохирургом-гастроэнтерологом определяет дозу и время проведения радиолечения, количество сеансов.
Основной принцип лучевой терапии при раке поджелудочной железы — минимальная нагрузка с максимальным противоопухолевым эффектом.
Для этого проводят:
- • дистанционное облучение;
- • брахитерапию — введение излучателя в кишечник для узконаправленного действия на новообразование;
- • контактное — близкофокусное воздействие радиацией во время операции;
- • радиохирургия — использование установки «кибер-нож» позволяет неинвазивно, прицельно облучать неоплазию мощным потоком без повреждения окружающих тканей;
- • системное — пероральное или внутривенное поступление капсул с микроизлучателями.
Перед началом лечения команда радиологов определяет точные углы для нацеливания ускорителя. Этот процесс подготовки, называемый симуляцией, обычно требует результатов сканирования, например, МРТ, чтобы выполнить точное прицеливание.
Каждая манипуляция занимает всего несколько минут.
Метод нельзя назвать безопасным, но выраженность негативного влияния может варьироваться — некоторые пациенты переносят процедуры практически безболезненно.
Чаще всего при внешнем излучении страдает кожа, вплоть до развития ожогов и присоединения инфекции.
Также могут наблюдаться:
- • повреждение слизистой оболочки желудочно-кишечного тракта;
- • диспепсические явления;
- • снижение аппетита и связанная с этим потеря веса;
- • утомляемость;
- • бессонница;
- • облысение.
Однако эти нежелательные реакции обратимы и исчезают после окончания терапии.
Длительность восстановления после курса лучевой терапии при раке поджелудочной железы составляет около месяца.
Для ускорения реабилитационного периода необходимо придерживаться рекомендаций лечащего врача, соблюдать сбалансированную диету, активно двигаться. Также следует выпивать около 3-х литров жидкости: предпочтительно чистой воды, свежевыжатых соков, компотов, морсов.
Особое внимание обращают на уход за телом: употребление нейтральных моющих средств, увлажняющих лосьонов или лечебных кремов по назначению онколога восстанавливает защитные функции кожного покрова.
В одежде надо отдавать предпочтение свободному крою, натуральным хлопку и льну.
Отказ от вредных привычек способствует снижению интоксикации. В некоторых случаях врач может разрешить умеренное потребление красного вина.
Цены на лучевую терапию (облучение) при раке поджелудочной железы в онкоцентрах Москвы отличаются и определяются видом, длительностью, формой собственности клиники, итоговая стоимость складывается из совокупности всех применяемых методов онкотерапии.
Оценка эффективности консервативных методов лечения рака ПЖ затруднительна. Это обусловлено тем, что растущая протоковая опухоль ПЖ вызывает десмопластические реакции окружающих тканей, опухоль состоит не только из злокачественных клеток, но и из воспалительных элементов и фиброзной ткани.
Кроме того, забрюшинное расположение ПЖ и отсутствие реакции фиброзной ткани на успешную химиотерапию не позволяет уточнить расположение очагов и динамику заболевания при использовании современных диагностических методов, таких, как КТ, МРТ и УЗИ.
Таким образом, традиционные современные методы оценки эффективности консервативной противоопухолевой терапии при раке ПЖ не всегда объективно отражают степень регрессии первичной опухоли и метастазов в отдалённых органах и тканях.
До сих пор рак ПЖ считают резистентной к химиолучевой терапии опухолью, поэтому основное внимание исследователи уделяют не столько получению объективного эффекта в виде регрессии опухоли, сколько достижению улучшения качества жизни и продления её.
Поскольку возможности инструментальной регистрации уменьшения опухоли ограничены, были предложены дополнительные показатели оценки эффективности противоопухолевого лечения, основные из которых — качество жизни и её продолжительность.
Большое внимание уделяют купированию болевого синдрома и снижению суточной потребности в обезболивающих средствах. Клинические наблюдения показывают, что даже незначительное уменьшение размеров опухоли ПЖ, которое соответствует стабилизации болезни, может сопровождаться исчезновением болевого синдрома и улучшением общего физического статуса пациента.
Таким образом, лучевая терапия, химиотерапия и иммунотерапия — только паллиативное и, в целом, малоэффективное лечение.
В течение многих десятилетий в качестве стандартного препарата для паллиативного лечения рака ПЖ применяли фторурацилиею комбинации с другими цитостатиками. Фторурацил — синтетический аналог естественного пиримидинового основания урацила.
Основная мишень — фермент тимидилат синтетаза, контролирующий синтез нормальных тимидиновых нуклеотидов — угнетается метаболитом фторурацила 5-фтордезокси-уридин монофосфатом. Другой фармакологически активный метаболит 5-фтордезоксиуридин трифосфат встраивается в ДНК опухолевых клеток вместо трифосфата тимидина, что ведёт к её разрывам.
Эффективность монотерапии фторурацилом и различных комбинаций с ним при раке ПЖ крайне низка (0-20%), а средняя выживаемость составляет всего 5—6 мес. Из других цитостатиков, которые проявили противоопухолевую активность при клинических испытаниях, следует отметить цисплатин, эпирубицин, митомицин, стрептозоцин, тегафур (фторафур), эффект которых колеблется в пределах 0-10%.
У ряда врачей сложилось мнение, что химиотерапевтическое лечение существенно не повышает качество жизни у больных с перезектабельным раком ПЖ. Однако, клинические исследования по изучению различных схем химиотерапии при раке ПЖ показали, что химиотерапия — лучше, чем любая симптоматическая терапия, и уж тем более её отсутствие.
Рандомизированные исследования по применению фторурацила в комбинации с доксорубицином (адриамицином), митомицином и этопозидом по сравнению с симптоматической терапией показали достоверное увеличение выживаемости в группе больных, которым проводили химиотерапию.
Внедрение в клиническую онкологию новых оригинальных противоопухолевых препаратов с различным механизмом действия на опухолевую клетку привело к увеличению эффектавности химиотерапии. При изучении препаратов из группытаксановбыли изучены паклитакселидоцетаксел, эффективность которых оказалась 20%.
Ралтитрексид (томудекс) оказался активным в 12%, а иринотекан (кампто) — в 11,4% случаев. Наибольшую противоопухолевую активность при раке ПЖ проявил гемцитабин — фторзамещённый аналог дезоксицитидина, близкий по структуре к цитарабину (цитозару).
Однако, в отличие от последнего, гемцитабин более липофильный, вследствие чего он быстрее проходит через мембраны опухолевых клеток. У гемцитабина больший аффинитет к мишени — дезоксицидин киназе, его активный метаболит гемцитабин трифосфат дольше, чем цитозар, находится в опухолевой клетке.
При монотерапии гемцитабином частичное уменьшение опухоли происходит в 10,6—12,8%, а симптоматический эффект — в 23,8—43% случаев. Гемцитабин эффективен у больных, рефрактерных к фторурацилу. Таким образом, гемцитабин — наиболее перспективное средство для лечения генерализованного рака ПЖ и, несомненно, препарат первой линии.
В последние годы предприняты попытки разработать новые, более эффективные комбинации противоопухолевых препаратов, каждый из которых в той или иной степени эффективен при раке ПЖ. Следует отметить, что большинство применённых схем включали гемцитабин (табл. 5-8).
Таблица 5-8. Эффективность гемцитабина при раке поджелудочной железы
Учитывая синергизм действия гемцитабина и препаратов платины, были проведены клинические исследования по изучению данной комбинации. Результаты таковы: общий лечебный эффект составляет 50—57%, частичное уменьшение опухоли отмечено в 17% случаев.
При применении цисплатина, эпирубицина, фторурацила и гемцитабина у больных диссеминированным раком ПЖ объективный эффект значительно выше — 58% случаев. Средняя длительность эффекта составляет 8,5 мес, а средняя выживаемость — 11 мес. Симптоматический эффект отмечен у 78% больных.
Предприняты попытки улучшить результаты лечения путём использования комбинации таксанов и гемцитабина — клиническое улучшение происходит у 23—44,4% больных.
Комбинация митомицина и гемцитабина показывает лечебный эффект у 28,5% больных, стабилизацию — у 50%, а симптоматический эффект — у 46,6% больных.
Учитывая экспериментальные данные о радиосенсибилизирующем эффекте гемдитабина, проводят химиолучевое лечение. Средняя выживаемость при этом составляет 17.3 мес.
Таким образом, несмотря на кажущиеся скромные результаты применения гемцитабина при распространённом раке ПЖ, исследования показывают, что средняя продолжительность жизни увеличивается с 4 до 8 мес, а клиническое улучшение общего состояния наступает более чем у половины больных.
Одно из перспективных направлений в лечении рака ПЖ — вакцинация. Она основана на развитии цитолитического Т-клеточного ответа при сенсибилизации Т-лимфоцитов опухолевыми антигенами. Сенсибилизацию проводят in vitiv, а затем сенсибилизированные лимфоциты вводят больному.
Диагностика рака поджелудочной железы в Израиле
Современные клиники Израиля уделяют огромное внимание этапу диагностики раковых новообразований поджелудочной. Определить вид заболевания и все его особенности помогает сверхточная аппаратура и применение уникальных методик исследования. Комплексное обследование пациента включает следующие методики:
- Осмотр и консультация врача; Лабораторные исследования; УЗИ (в том числе эндоскопическое УЗИ); Компьютерная томография; МРТ; Биопсия; Лапароскопия.
При необходимости врач имеет возможность назначить дополнительные тесты и обследования. И только после получения достоверных данных назначается курс лечения рака поджелудочной железы. Консультационный центр TheBestMedic оказывает услуги по организации высококачественного лечения в Израильских медицинских учреждениях.
Лабораторные данные в диагностике рака ПЖ неспецифичны: общий и биохимические анализы крови указывают на наличие воспалительного процесса. Но эти исследования при подозрении на рак назначаются в первую очередь.
Биохимические анализы показывают:
- снижение общего белка;
- повышение амилазы, общего билирубина и отдельных фракций, трансаминаз (АСТ, АЛТ), щелочной фосфатазы.
Результаты лабораторных исследований зависят от клинических проявлений.
Назначается анализ крови на маркеры рака — Са 19.9 и Са 125, но чувствительность их на начальных этапах болезни низкая.
Из функциональных исследований применяются:
- УЗИ и эндоУЗИ;
- КТ, МРТ — позволяют с высокой точностью обнаружить не только раковое образование, но и метастазы;
- ЭРПХГ — эндоскопическая ретроградная панкреатохолангиография, позволяющая выявить изменения в протоках (холедохе и вирсунговом), а также в печени и желчном пузыре;
- лапароскопия;
- биопсия с дальнейшим микроскопическим исследованием — в 60% позволяет отдифференцировать доброкачественный процесс от онкологического.
Диета
При раке поджелудочной железы поврежденный орган не может в полном объеме вырабатывать требуемые ферменты для переваривания пищи.
Цель питания при указанной онкологии — снизить нагрузку на больной орган и весь пищеварительный тракт при помощи щадящего употребления полезных продуктов, приготовленных правильным способом.
Разрешен специальный массаж органов брюшной полости, которому обучит физиотерапевт. В основе лежат упражнения из индийской йоги, которые способствуют:
- улучшению кровообращения в железе;
- уменьшению отека;
- восстановлению пищеварения.
При проведении используется правильное дыхание и концентрация внимания.
Регулярное ежедневное выполнение упражнений в сочетании с диетой может улучшить состояние.
Классификация опухоли поджелудочной по месту расположения
В 6-м издании TNM клинической классификации Международного противоракового союза внесены некоторые изменения. Классификация отражает отличия между потенциально резектабельной (ТЗ) и нерезектабельной (Т4) опухолями ПЖ.
- Т1, N0, М0 ; опухоль ограничена ПЖ;
Источник
