Малоинвазивные операции на поджелудочной железе
Острый деструктивный панкреатит. Наиболее частым малоинвазивным вмешательством при этом заболевании является пункция ограниченных скоплений жидкости в сальниковой сумке или парапанкреатической клетчатке под контролем УЗИ. При пункции используют специальные сверхтонкие иглы (иглы Chiba), наружный диаметр которых менее 1 мм, поэтому их возможно провести через желудок или левую долю печени без риска получить какое-либо осложнение. На основании бактериологического исследования устанавливают, является ли эта жидкость стерильной или инфицированной, определяют вид флоры и ее чувствительность к антибиотикам. Стерильные скопления жидкости у подавляющего большинства больных при проведении адекватного лечения основного заболевания рассасываются. При выявлении бактериальной обсемененности (т. е. по сути дела абсцедировании) необходимо дренировать (чрескожно) полость под контролем УЗИ с последующим фракционным или проточным введением через дренаж раствора антисептиков. У больных с множественными абсцессами сальниковой сумки, массивным расплавлением парапанкреатической клетчатки предпочтение следует отдать традиционному оперативному лечению, хотя имеются сообщения и об успешном лечении данной категории пациентов с помощью наружного дренирования под контролем УЗИ или КТ.
Прицельная пункция очага панкреонекроза под ультразвуковым контролем обычно выполняется с целью получения материала для микробиологического исследования. При инфицированном некрозе показано оперативное лечение. Если же материал оказывается стерильным, то необходимости в срочном хирургическом вмешательстве нет.
Постнекротические кисты поджелудочной железы. Сформированные (зрелые) кисты с хорошо выраженными стенками наиболее часто лечат оперативным путем, однако есть сообщения об их успешном лечении с помощью чрескожной пункции с последующей склерозирующей терапией. В ранние сроки формирования кисты (несколько недель от начала приступа острого панкреатита) традиционную «открытую» операцию цистоэнтеростомии выполнить технически невозможно, так как на этой стадии развития стенки очень тонкие и, кроме того, у большинства больных они подвергаются обратному развитию. При крупных кистах, особенно при подозрении на их инфицирование, целесообразно пункционное наружное дренирование под контролем УЗИ. После пункции необходимо ввести в полость кисты рентгеноконтрастное вещество и произвести цистографию для выявления связи полости кисты с выводными протоками поджелудочной железы. Если кисты сообщаются с протоками железы, склерозирующая терапия противопоказана.
При несформированных экстрапанкреатических кистах, расположенных позади желудка, применяют малоинвазивную операцию — цистогастростомию. Для этого под контролем УЗИ и гастроскопии чрескожно, через переднюю и заднюю стенки желудка в просвет кисты вводят тонкий дренаж диаметром около 1,5 мм с множественными боковыми отверстиями, один конец которого располагается в полости самой кисты, другой — в просвете желудка. При этом жидкость из полости кисты начинает поступать в просвет желудка, что хорошо видно при гастроскопии. Операцию обычно сочетают с наружным пункционным дренированием кисты для отмывания некротических тканей поджелудочной железы и забрюшинной клетчатки. Ма-лоинвазивная техника позволяет избежать достаточно сложных, травматических «открытых» операций, сопровождающихся тяжелыми осложнениями в послеоперационном периоде.
Рак поджелудочной железы. На основании УЗИ и КТ порой бывает довольно сложно отличить злокачественную опухоль поджелудочной железы от доброкачественной, хронического псевдотуморозного панкреатита или последствий ранее перенесенного острого деструктивного панкреатита.
Прицельная пункция патологического очага поджелудочной железы под контролем УЗИ или КТ, производимая с дифференциально-диагностической целью, довольно широко применяется. При этом у 90% больных раком поджелудочной железы удается получить морфологическую верификацию диагноза.
Паллиативной операцией при неоперабельном раке головки поджелудочной железы, осложненном механической желтухой, является наружно-внутреннее дренирование желчных путей под контролем УЗИ или КТ. При этом средняя продолжительность жизни пациентов даже несколько выше, чем после традиционных «открытых» желчеотводящих операций, существенно ниже и частота развития послеоперационных осложнений. Данную процедуру используют и для подготовки больных раком поджелудочной железы к радикальной операции для ликвидации механической желтухи и уменьшения интоксикации.
Абсцессы брюшной полости. Многие десятилетия единственным способом их лечения были лапаротомия и дренирование брюшной полости. В настоящее время в данных ситуациях широкое распространение получила малоин-вазивная операция наружного дренирования абсцессов под контролем УЗИ и КТ. Она может быть использована при гнойниках брюшной полости, осложняющих течение какого-либо острого заболевания (аппендицит, холецистит, панкреатит, дивертикулит и т. д.) или возникающих после различных оперативных вмешательств на органах брюшной полости.
Глава 3. ШЕЯ
Верхняя граница шеи начинается от подбородка, далее — по нижнему краю челюсти до височно-подчелюстного сустава, через вершину сосцевидного отростка височной кости по верхней выйной линии — к наружному выступу затылочной кости; нижняя — от яремной вырезки грудины, далее по верхнему краю ключицы до вершины акромиона и к остистому отростку VII шейного позвонка, который легко пальпируется.
В передней области шеи расположены гортань, щитовидная железа и паращитовидные железы, которые прилежат к трахее спереди и с боков. Позади гортани и трахеи находится глотка. В задней области шеи наряду с шейным отделом позвоночника расположены прикрепляющиеся к нему мышцы с их сосудами и нервами. В переднебоковых отделах шеи проходят сонные артерии, внутренние яремные вены и блуждающие нервы.
Пороки развития
Кривошея(torticollis) — деформация шеи, характеризующаяся отклонением головы в сторону от срединной линии тела (рис. 3.1). Врожденная, или мышечная, кривошея представляет собой контрактуру грудино-ключично-сосцевидной мышцы с дегенерацией сухожильной части. Обычно заболевание является наследственным. Девочки поражаются чаще, чем мальчики. Этот вид кривошей называют иногда гипопластическим. Если в течение первого года жизни спонтанного излечения не происходит, то нарушается рост и развитие лица на стороне поражения с асимметрией и деформацией его; деформируется также череп, укорачиваются все мягкие ткани на пораженной стороне. Врожденный гипопластический вид кривошей следует дифференцировать от спастического. Мышечная кривошея обусловлена поражением мышц шеи — дисплазией или воспалительным процессом. Заболевание является наследственным.
Дифференциальная диагностика. Мышечную кривошею следует отличать от спастической, возникающей вследствие тонической или спастической контрактуры мышц шеи центрального генеза, а также от приобретенной рубцовой кривошеи, вызванной грубыми послеожоговыми рубцами, воспалительными и ревматическими процессами, травмой и др.

Лечение. Производят возможно раннее пересечение укороченных мышц. Голову фиксируют в правильном положении гипсовой повязкой или специальным бандажом, систематически проводят лечебную гимнастику.
 Врожденные кисты и свищи шеи
Врожденные кисты и свищи шеи
Срединные кисты и свищи возникают при неполном заращении щитовидно-язычного протока (ductus thyreoglossus). Происхождение их находится в тесной связи с процессом развития щитовидной железы, опусканием зачатка ее на шею.
При неполном заращении щитовидно-язычного протока (ductus thyreoglossus) вследствие накопления секрета в оставшейся полости образуются срединные кисты или свищи (рис. 3.2).
Клиническая картина и диагностика. Срединные кисты располагаются по средней линии шеи между слепым отверстием языка и перешейком щитовидной железы.
Срединные кисты, расположенные ниже подъязычной кости, обычно фиксированы к ней. Киста растет медленно, имеет вид безболезненного округлого выпячивания, смещается при глотании вместе с трахеей, имеет гладкую поверхность, упругоэластическую консистенцию. Кожа над ней не изменена, подвижна. Иногда удается определить плотный тяж, идущий от кисты к подъязычной кости и выше. Кисты могут располагаться на любом уровне не полностью облитерированного ductus thyreoglossus. Размеры кисты могут периодически изменяться, если сохранено сообщение с полостью рта через остаток щитовидно-язычного протока. В этих условиях возможно инфицирование кист. В случае воспаления кисты появляется боль при глотании, возникает болезненный без четких границ инфильтрат. Иногда он формируется после нерадикального удаления кисты.
К осложнениям кист относятся сдавление трахеи кистами больших размеров, нагноение, злокачественное перерождение у взрослых пациентов.
Дифференциальная диагностика. Срединную кисту шеи следует отличать от эктопически расположенной (не спустившейся на свое место) щитовидной железы, имееющей вид плотного по консистенции узла. В этом случае перед операцией необходимо провести сцинтиграфию щитовидной железы, так как удаление эктопированной при отсутствии нормальной щитовидной железы приведет к крайней степени гипотиреоза — микседеме. Срединный свищ имеет вид небольшого отверстия на коже, располагается по средней линии шеи. Из него почти постоянно выделяется небольшое количество мутной слизи.
Лечение. После установления диагноза срединные кисты и свищи должны быть удалены возможно раньше для предупреждения их инфицирования из ротовой полости или гематогенным путем. В ходе операции полностью иссекают кисту (свищ) и остатки протока. При этом применяют прокрашивание свищевого хода красителем (метиленовым синим), что облегчает препаровку. В некоторых случаях наблюдается незаращение щитовидно-язычного протока, вплоть до слепого отверстия (foramen caecum) языка. В этих случаях его приходится удалять на всем протяжении. Иногда свищ проходит через подъязычную кость или плотно срастается с ней. Во избежание формирования вторичных свищей среднюю часть подъязычной кости удаляют вместе с протоком (или свищом). После радикального удаления кисты и протока рецидив маловероятен.
Б р а н х и о г е н н ы е кисты и свищи (боковые, или жаберные) шеи обычно расположены по внутреннему краю грудино-ключично-сосцевид-ной (кивательной) мышцы. Этиология их неясна, считают, что они формируются из нередуцированных жаберных (бранхиогенных) дуг, щелей, которые у зародыша дают начало некоторым органам лица и шеи. Они встречаются значительно реже срединных кист и свищей.
Клиническая картина и диагностика. Боковая киста локализуется в верхнем отделе шеи впереди грудино-ключично-сосцевидной мышцы, на уровне бифуркации общей сонной артерии, чаще слева. Она представляет собой округлое образование, четко отграниченное от окружающих тканей. При пальпации кисты безболезненны, малоподвижны. В случае инфицирования киста увеличивается в размерах, становится болезненной при пальпации, кожа над ней становится красной, отечной. Нагноение, вскрытие или прорыв кисты приводит к образованию полных и неполных свищей. При полных свищах имеются наружное и внутреннее отверстия, при неполных — только одно из них. Внутреннее отверстие чаще всего располагается в небной миндалине, наружное — на шее, по внутреннему краю кивательной мышцы, оно часто бывает открыто уже при рождении ребенка.
Дифференциальная диагностика. Боковые кисты шеи следует отличать от лимфом различного генеза, кистозной лимфангиомы, кист щитовидной железы, дермоидов и воспаления слизистой сумки, расположенной впереди подъязычной кости.
Лечение. Иссекают или собственно кисту, или кисту вместе со свищевым ходом (вплоть до его внутреннего отверстия) после предварительного прокрашивания его метиленовым синим. Иногда возникает необходимость в тонзиллэктомии.
Источник
 Последствия операции на поджелудочной железе зависят от многих факторов. Любое хирургическое вмешательство при заболевании этого органа опасно и значительно ухудшает качество жизни на длительный период. Но при соблюдении установленных правил возможна полноценная жизнь и после операции.
Последствия операции на поджелудочной железе зависят от многих факторов. Любое хирургическое вмешательство при заболевании этого органа опасно и значительно ухудшает качество жизни на длительный период. Но при соблюдении установленных правил возможна полноценная жизнь и после операции.
Когда возникает необходимость оперативного лечения?
Необходимость в оперативном лечении поджелудочной железы (ПЖ) появляется при возникновении угрозы для жизни, а также в случаях неэффективности предыдущего длительного консервативного лечения.
К показаниям для проведения хирургического вмешательства относятся:
- острый панкреатит с нарастающим отеком, не поддающийся лекарственной терапии,
- осложнения заболевания — панкреонекроз, геморрагический панкреатит, абсцесс, псевдокиста, свищ,
- длительно протекающий хронический панкреатит с выраженными изменениями в структуре ткани: атрофия, фиброз или протоках (деформация, стеноз) и значительным нарушением функций,
- нарушение проходимости протоков из-за имеющихся конкрементов,
- образования доброкачественные и злокачественные,
- травмы.
Трудности полостных операций
Особенности анатомического строения и топографического расположения ПЖ приводят к высокому риску жизнеопасных осложнений при проведении полостных операций.
Паренхима органа состоит из железистой и соединительной ткани, включает распространенную сеть кровеносных сосудов и протоков. Ткань железы хрупкая, нежная: это усложняет наложение швов, процесс рубцевания удлиняется, может возникнуть кровотечение в процессе операции.
Из-за близкого расположения к железе важных органов пищеварения и крупных сосудов (аорты, верхней и нижней полой вены, артерии и вены левой почки, расположенной в области хвоста ПЖ) возникает опасность попадания панкреатического сока в сосудистое русло с развитием шока или соседние органы с их глубоким поражением из-за переваривания активными ферментами. Это происходит при повреждении железы или ее протоков.
Поэтому любая полостная операция проводится по строгим показаниям, после тщательного обследования и подготовки пациента.
Возможные осложнения малоинвазивных вмешательств
Помимо классических оперативных вмешательств, в лечении патологии ПЖ применяются малоинвазивные хирургические манипуляции. К ним относятся:
- лапароскопия,
- радиохирургия — на очаг заболевания воздействуют мощным облучением посредством кибер-ножа, метод не требует контакта с кожей,
- криохирургия — замораживание опухоли,
- лазерохирургия,
- фиксированный ультразвук.
Кроме кибер-ножа и лапароскопии, все технологии выполняются через зонд, введенный в просвет ДПК.
Для лечения при помощи лапароскопии на передней брюшной стенке делается 2 или больше разреза размером 0,5—1 см для введения лапароскопа с окуляром и манипуляторов — специальных инструментов для проведения хирургического вмешательства. Контролируется ход операции по изображению на экране.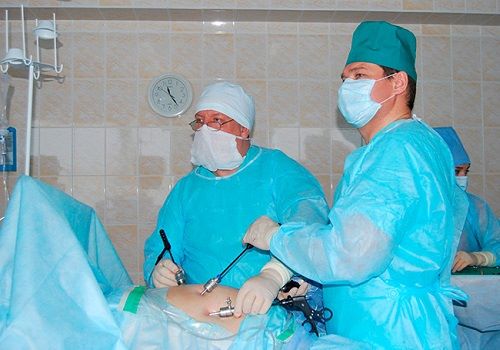
Используется все чаще в последнее время бескровный метод с применением рентген-эндоскопа и эхоэндоскопа. Специальный инструмент с боковым окуляром вводится через рот в двенадцатиперстную кишку и под рентген− или УЗИ-контролем проводится хирургическая манипуляция на протоках поджелудочной железы или желчного пузыря. При необходимости, в суженный или перекрытый камнем или сгустком проток ставится стент, конкремент удаляется, проходимость восстанавливается.
В связи с применением высокотехнологичного оборудования, все малоинвазивные и бескровные методы эффективны при правильно выполненной технике вмешательства квалифицированным специалистом. Но даже в таких случаях возникают определенные трудности для врача в связи:
- с отсутствием достаточного пространства для манипуляций,
- с тактильным контактом при наложении швов,
- с невозможностью наблюдения за действиями непосредственно в операционном поле.
Поэтому осложнения после операции, проведенной щадящим способом, встречаются очень редко в виде:
- кровотечения при наложении швов,
- инфицирования,
- развития в дальнейшем абсцесса или образования ложной кисты.
На практике отличие малоинвазивных и неинвазивных методов от лапаротомического состоит:
- в отсутствии осложнений,
- в безопасности,
- в коротких сроках лечения в стационаре,
- в быстрой реабилитации.
Эти способы получили хорошие отзывы специалистов и применяются даже для лечения детей.
Опасна ли для жизни операция на поджелудочную железу?
Заболевания поджелудочной железы протекают с прогрессированием. Во многих случаях прогноз неблагоприятен для жизни: при несвоевременной диагностике, лечении или тяжелом состоянии может быть летальный исход. Необходимо как можно раньше проводить хирургическое вмешательство при имеющихся показаниях.
Хирургическое вмешательство является сложной и длительной процедурой и, согласно статистике, сопровождается высокой смертностью. Но это не означает, что оперироваться опасно. Патология ПЖ настолько тяжелая, что при показаниях к операции для сохранения жизни и здоровья отказываться от радикального лечения нельзя. Уже в процессе хирургических манипуляций возможно прогнозирование дальнейшего состояния пациента и возникновение осложнений.
Послеоперационный уход за больным в условиях стационара
В послеоперационном периоде возможно ухудшение состояния из-за внезапно возникших осложнений. Самое частое из них — острый панкреатит, особенно если хирургическое вмешательство распространялось на двенадцатиперстную кишку (ДПК), желудок или протоки желчного пузыря и поджелудочной железы. Он протекает как панкреонекроз: у пациента начинает сильно болеть живот, повышается температура, появляется рвота, в крови — лейкоцитоз, повышенная СОЭ, высокий уровень амилазы и сахара. Эти признаки являются последствием удаления части ПЖ или близлежащих органов. Они свидетельствуют о том, что произошло развитие гнойного процесса, а также может отходить камень или сгусток крови.
Помимо острого панкреатита, есть риск и других послеоперационных осложнений. К ним относятся:
- кровотечение,
- перитонит,
- печеночно-почечная недостаточность,
- панкреонекроз,
- сахарный диабет.
Учитывая высокую вероятность их развития, сразу после операции больной поступает в палату интенсивной терапии. На протяжении суток он находится под наблюдением. Мониторируются важные жизненные показатели: артериальное давление, ЭКГ, частота пульса, температура тела, гемодинамика, сахар крови, гематокрит, показатели мочи.
Во время пребывания в реанимационном отделении пациенту назначается диета № 0 — полный голод. Разрешено только питье — до 2 л в виде минеральной щелочной воды без газа, отвара шиповника, слабо заваренного чая, компота. Сколько жидкости необходимо выпивать, рассчитывает врач. Восполнение необходимых белков, жиров и углеводов проводится за счет парентерального введения специальных белковых, глюкозо-солевых липидных растворов. Необходимый объем и состав также рассчитываются врачом индивидуально для каждого пациента.
Если состояние стабильное, больной через 24 часа переводится в хирургическое отделение. Там проводится дальнейшее лечение, уход, с третьих суток назначается диетическое питание. Комплексная терапия, включающая и специальное питание, назначается также индивидуально, с учетом проведенной операции, состояния, наличия осложнений.
В стационаре больной пребывает длительное время. Продолжительность нахождения зависит от патологии и масштабов хирургического вмешательства. Не менее 2 месяцев необходимо для восстановления пищеварения. На протяжении этого периода корректируется диета, контролируется и приводится к норме сахар в крови и ферменты. Поскольку после операции может возникнуть ферментная недостаточность и гипергликемия, назначается замещающая энзимная терапия и сахароснижающие препараты. Послеоперационный уход так же важен, как и успешно проведенная операция. От него во многом зависит, как в дальнейшем человек будет жить и чувствовать себя.
Выписывается пациент в стабильном состоянии с открытым больничным листом для дальнейшего амбулаторного лечения. К этому моменту его пищеварительная система адаптировалась к новому состоянию, и ее функционирование восстановлено. В рекомендациях подробно указываются необходимые реабилитационные мероприятия, медикаментозное лечение, диета. С больным обсуждается, какой режим он должен соблюдать, что кушать, чтобы избежать рецидива.
Реабилитация больного
Сроки реабилитации после перенесенной операции на поджелудочной железе могут отличаться. Они зависят от патологии, объема проведенного радикального вмешательства, сопутствующих заболеваний и образа жизни. Если оперативное лечение было вызвано обширным панкреонекрозом или раком ПЖ и произведена частичная или тотальная резекция ПЖ и соседних органов, то на восстановление организма потребуется много месяцев, некоторым — год. И после этого периода придется проживать в щадящем режиме, придерживаясь жесткой диеты, постоянно принимая прописанные лекарственные препараты.
Дома человек ощущает постоянную слабость, усталость, вялость. Это нормальное состояние после тяжелой операции. Важно соблюдать режим и найти баланс между активностью и отдыхом.
В течение первых 2 недель после выписки назначается полный покой (физический и психоэмоциональный), диета и медикаментозное лечение. Щадящий режим подразумевает послеобеденный сон, отсутствие стресса и психологических нагрузок. Чтение, домашние дела, телевизионный просмотр не должны усиливать чувство усталости.
Выходить на улицу можно примерно через 2 недели. Рекомендуются прогулки на свежем воздухе спокойным шагом, постепенно увеличивая их продолжительность. Физическая активность улучшает самочувствие, укрепляет сердце и сосуды, повышает аппетит.
Закрыть лист нетрудоспособности и возвратиться к профессиональной деятельности можно будет примерно через 3 месяца. Но это неабсолютный срок — все зависит от состояния здоровья и клинико-лабораторных показателей. У некоторых пациентов это происходит раньше. Многим после тяжелых операций в связи с утратой трудоспособности устанавливается группа инвалидности на год. В течение этого времени пациент живет, придерживаясь диеты, распорядка, принимает назначенную медикаментозную терапию, проходит физиотерапевтические процедуры. Гастроэнтеролог или терапевт наблюдает пациента, контролирует лабораторные показатели крови и мочи, корректирует лечение. Больной посещает также специалиста в связи с эндокринной патологией: после проведения масштабных операций на ПЖ развивается сахарный диабет. Насколько качественно он проживет это время, зависит от точного соблюдения советов врачей.
Через установленный срок пациент вновь проходит МСЭК (медико-социальную экспертную комиссию), на которой решается вопрос о возможности возврата к труду. Даже после восстановления физического состояния и социального статуса многим людям необходимо будет пожизненно употреблять лекарственные препараты, ограничивать себя в еде.
Послеоперационное лечение
Лечебная тактика разрабатывается врачом после изучения данных обследований до и после операции, с учетом состояния пациента. Несмотря на то что здоровье и общее самочувствие человека зависят от выбранной методики хирургического лечения и качества реабилитационных мероприятий, смертность после операции остается высокой. Выбор правильной стратегии лечения важен не только для нормализации жизненно важных показателей, но и для предупреждения рецидивов болезни, достижения стойкой ремиссии.
Еще в стационаре больному назначается замещающая терапия в виде ферментов и инсулина, рассчитывается доза и кратность приема. В дальнейшем гастроэнтеролог и эндокринолог корректируют терапию. В большинстве случаев — это пожизненное лечение.
Одновременно пациент принимает еще ряд препаратов разных групп:
- спазмолитики и анальгетики (при наличии болей),
- ИПП – ингибиторы протонной помпы,
- гепатопротекторы (при нарушении функций печени),
- воздействующие на метеоризм,
- нормализующие стул,
- поливитамины и микроэлементы,
- успокоительные, антидепрессанты.
Все медикаменты назначает врач, он же изменяет дозировку.
Обязательным условием нормализации состояния является модификация образа жизни: отказ от алкоголя и других зависимостей (курения).
Диета
Диетическое питание — одна из важных составляющих комплексного лечения. От строгого соблюдения диеты зависит дальнейший прогноз: даже небольшое нарушение в питании может вызвать тяжелый рецидив. Поэтому ограничения в еде, отказ от употребления алкогольных напитков и курения — обязательное условие для наступления ремиссии.
После выписки из стационара диета соответствует столу № 5П по Певзнеру, первому варианту, в протертом виде (2 месяца), при наступлении ремиссии меняется на № 5П, второй вариант, непротертый вид (6—12 месяцев). В дальнейшем возможно назначение стола № 1 в разных модификациях.
Для восстановления после операции соблюдать жесткие ограничения в еде придется полгода. В дальнейшем рацион расширяется, происходят изменения в диете, постепенно вводятся новые продукты. Правильное питание:
- частое и дробное — маленькими порциями 6—8 раз в день (в дальнейшем корректируется: частота приема пищи уменьшается до 3-кратного с перекусами 2 раза в день),
- теплое,
- перетертое до пюреобразной консистенции,
- приготовленное на пару или путем варки и тушения.
На всех этапах болезни, включая ремиссию, запрещаются жирные, жареные, острые, копченые блюда. Для составления меню используются специальные таблицы с указанием списка разрешенных и запрещенных продуктов, их калорийности.
Любые изменения в рационе должны быть согласованы с врачом. Диета после операции на поджелудочной железе должна соблюдаться в течение всей жизни.
Лечебная физкультура
Лечебная физкультура (ЛФК) является важным этапом в восстановлении организма. Назначается при достижении полной ремиссии. В остром периоде и после операции на протяжении 2—3 недель любые физические нагрузки категорически запрещены. ЛФК улучшает общее состояние человека, его физический и психический статус, влияет на нормализацию функций не только поджелудочной железы, но и остальных органов пищеварения, улучшает аппетит, нормализует стул, снижает метеоризм, убирает застой желчи в протоках.
Через 2 недели после выписки разрешаются пешие прогулки, позже врач назначает специальный комплекс упражнений и самомассаж для поджелудочной железы и других органов пищеварения. В сочетании с утренней зарядкой и дыхательной гимнастикой это стимулирует пищеварение, укрепляет организм, продляет ремиссию.
Сколько живут после операции на поджелудочной железе?
После операции люди, соблюдающие все медицинские рекомендации, живут относительно долго. От дисциплинированности, правильно организованного режима труда и отдыха, диеты, отказа от алкоголя зависит качество и продолжительность жизни. Важно поддерживать состояние ремиссии и не допустить рецидива болезни. Играют роль сопутствующие заболевания, возраст, проводимые диспансерные мероприятия. При желании и выполнении основных правил человек чувствует себя здоровым и полноценным.
Тест: на определение риска сахарного диабета 2 типа

Источник