Метод гротта поджелудочная железа
Точка
Дежардена
(болевая точка головки поджелудочной
железы ) –
Находится
на биссектрисе правого верхнего квадранта
на расстоянии 5-7 см вверх от пупка (рис.
4.- Д)
Точка
Мейо – Робсона
— болевая точка хвоста (тела и хвоста)
поджелудочной железы находится на
биссектрисе левого верхнего квадранта,
на 1/3 не доходя до реберной дуги (рис.
4. – М)
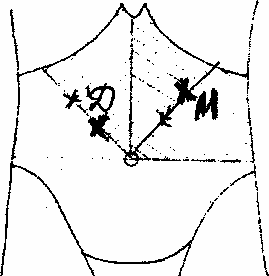
Рис. 4.
Болевые точки
поджелудочной железы
IV.
ПЕРКУССИЯ ЖИВОТА
В
норме почти
по всей поверхности возникает тимпанический
звук,
формирование которого связано с наличием
газа в кишках, заполняющих большую часть
объема брюшной полости.
Тупой
звук
определяется над
печенью, селезенкой, участками кишок,
заполненных
каловыми массами (чаще всего над
сигмовидной кишкой, и над заполненным
мочевым пузырем,
исчезает после его опорожнения).
1.
У детей старше
5 лет
устанавливаются размеры
печени по Курлову.
I
размер – по правой средне–ключичной
линии
II
размер – по срединной линии
III
размер – по левой реберной дуге
У детей до 10 -11 лет
111размер определяется по 8 межреберью.
В
норме размеры печени
у детей старшего возраста составляют
:
I
— 9 – 11 см
II
— 7 – 9 см
III
— 6 – 8 см
Каждый последующий
размер должен быть меньше предыдущего.
Данные в противоположном направлении
указывают на уменьшение правой или
увеличение левой доли печени.
Размеры печени по
Курлову являются важным диагностическим
признаком в случае опущения нижнего
края ( например, правосторонний
пневмоторакс) или смещения края вверх
( асцит, метеоризм). Общие размеры печени
в таких случаях останутся нормальными,
что указывает на отсутствие патологии
этого органа.
Уменьшение размера
печеночной тупости происходит при
атрофии печеночной ткани и в случае
прикрытия края печени эмфизематозной
легочной тканью. Исчезновение печеночной
тупости – важный симптом перфорации
желудка или кишечника с выходом газа в
брюшную полость.
2. Определение свободной жидкости в брюшной полости.
V.
АУСКУЛЬТАЦИЯ ЖИВОТА
Можно
услышать перистальтику кишечника.
Интенсивность этих звуковых явлений
невелика. Увеличение
количества звуков и их интенсивности
возникает при
кишечных расстройствах, спазме кишечника.
Отсутствие
урчания —
признак
пареза
кишечника при перитоните.
Методом
аускульто-аффрикции
определяется нижняя граница желудка.
В норме она находится посередине между
пупком и нижним краем мечевидного
отростка
4.6.
ТЕСТОВЫЕ ЗАДАНИЯ ДЛЯ САМОКОНТРОЛЯ
КАЧЕСТВА ДОМАШНЕЙ ПОДГОТОВКИ
Выбрать
все правильные ответы:
1.
Склонность детей первого года жизни
к срыгиванию обусловлена тем, что:
1)
желудок расположен вертикально
2) дно желудка
лежит ниже антрально-пилорического
отдела
3) имеется высокий
тонус кардиального сфинктера
4) слабая
запирательная функция нижнего пищеводного
сфинктера
5) высокий тонус
пилорического отдела желудка
6)
тупой угол Гиса.
2.
К функциональным особенностям желудка
детей первого полугодия жизни относятся:
1) низкая
кислотность (рН выше 4)
2) высокая кислотность
(рН ниже 2)
3) высокая активность
пепсина
4) высокая активность
ренина и гастриксина
5) низкая
протеолитическая активность
6) хорошо выражены
защитные свойства.
3.
У детей раннего возраста функциональными
особенностями тонкой кишки являются:
1) интенсивность
полостного пищеварения больше, чем
мембранного
2) всасывательная
способность больше, чем у взрослого
3) дистантное
пищеварение
4) низкая активность
гидролитических ферментов
5) высокая
проницаемость слизистой оболочки.
4.
Транзит пищи по желудочно-кишечному
тракту у детей 1 года жизни:
1) происходит
быстрее
2) происходит
медленнее
3) при искусственном
вскармливании пища проходит
быстрее
4) при естественном
вскармливании пища проходит
быстрее
5)
вид вскармливания не имеет значения.
Выбрать
один правильный ответ:
5.
При грудном вскармливании преобладающей
флорой кишечника являются:
1) бифидум-бактерии
2) ацидофильные
палочки
3) кишечные палочки
4)
энтерококки.
6.
У здоровых детей нижний край печени
выходит из-под правого края реберной
дуги до:
1)
3-5 лет 2) 5-7 лет 3) 7-9 лет
4) 9-11 лет
Выбрать все
правильные ответы.
7.
К анатомическим особенностям печени
у детей раннего возраста относятся:
1) большая
величина относительно массы тела;
2) относительно
большая правая доля;
3) относительно
большая левая доля;
4) лябильность
увеличения в размерах;
5) возможность
пальпации нижнего края.
8.
К функциональным особенностям
поджелудочной железы у детей первого
года жизни относятся:
1) высокая активность
амилазы
2) низкая активность
липазы
3) низкая активность
трипсина
4) с возрастом
сначала увеличивается активность
амилазы,
затем трипсина,
позднее липазы
5) с возрастом
сначала увеличивается активность
трипсина,
затем амилазы,
липазы
6) становление
ферментативной активности зависит от
вида вскармливания.
9.
Причины затрудненного усвоения жиров
у детей раннего возраста:
1) низкая
активность липазы;
2) хорошее
эмульгирование жира;
3) избыток желчных
кислот;
4) низкая
активность желчных кислот;
5) относительная
гипопротеинемия.
10.
В подвздошной кишке всасываются:
1) дисахариды;
2) аминокислоты;
3) витамин В12
4) желчные кислоты;
5) витамин Д
11.
В проксимальных отделах тонкого кишечника
всасываются:
1)
витамин С; 2) витамин
В1 и В2
3)
витамин В12 4) желчные
кислоты;
5)
моносахариды.
12.
Ферментами тонкого кишечника являются:
1)
сахараза; 2) мальтаза 3)
декстриназа
4)
амилаза 5) катепсин
13.
Ферменты панкреатического сока:
1)
пепсин 2) трипсин 3) липаза
4)
амилаза 5) лактаза
14.
Особенности толстой кишки у детей
раннего возраста по сравнению со
взрослыми.
1)
слепая кишка расположена выше;
2)
слепая кишка хорошо фиксирована;
3)
восходящая ободочная кишка короче;
4)
нисходящая ободочная кишка более узкая;
5)
сигмовидная кишка относительно короткая;
6)
сигмовидная кишка расположена выше,
подвижна.
15.
Особенности прямой кишки у детей раннего
возраста по сравнению со взрослыми.
1)
относительно короткая;
2)
недоразвита ампула;
3)
плохо фиксирована;
4)
хорошо развит подслизистый слой;
5)
хорошо развит мышечный слой;
6)
слабо фиксирована слизистая оболочка.
16.
Дополнить:
Обильное
слюнотечение вследствие недостаточной
зрелости центральных механизмов
регуляции слюноотделения и заглатывания
наблюдается с ___________ месяцев.
17.
Установить соответствие:
Возраст:
Емкость
желудка:
1)
при рождении
а) 7-10 мл
2)
10 дней
б) 30
3)
1 год
в) 80
4)
5 лет
г) 100
5)
10 лет
д) 250
е)
500
ж)
800
з)
1300-1500
Ответ:
1_____, 2______, 3______, 4______, 5______.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Пальпация поджелудочной железы – сложная процедура, поскольку орган располагается глубоко в брюшине. Если орган здоровый, прощупать его получается только у 1% мужчин и у 4% женщин. Но патология часто никак себя не обнаруживает, отклонения в состоянии здоровья долго остаются незамеченными.
Задачи осмотра
Поджелудочная железа обычно обнаруживается только при уплотнении и увеличению. При пальпации устанавливается расположение, форма и размеры органа. Если обнаруживается отклонение или увеличение, то проводится дифференциальная диагностика между аномалиями строения органа, воспалением и новообразованием.
Пальпация часто сочетается с осмотром для установления болезненных участков. Выявленная зона уплотнения должна быть охарактеризована по размерам, степени плотности и болезненности.
Осмотр
 Осмотр начинается со сбора жалоб. Боли могут быть по продолжительности и характеру разными. Приступы, возникающие через 3-4 часа после приема еды характерны для калькулезного панкреатита.
Осмотр начинается со сбора жалоб. Боли могут быть по продолжительности и характеру разными. Приступы, возникающие через 3-4 часа после приема еды характерны для калькулезного панкреатита.
Особенно сильные болезненные ощущения отмечаются при остром панкреатите. Если они сохраняются долго, то такое возможно при опухолях.
Общий осмотр дает возможность обнаружить общее истощение пациента, наличие желтухи.
При панкреатите наблюдается бледность кожи и участками цианоза, который развивается на фоне интоксикации. При хронических формах наблюдается похудение, сухость кожи и снижение тургора.
Перкуссия
Данная процедура позволяет выявить наличие притупленного тимпанического или тупого звука. Такое явление нередко наблюдается при кистах или опухолях.
Она проводится по топографическим линиям от уровня пупка вверх. У здоровых людей поджелудочная железа при перкуссии является недоступной.
При заболеваниях поджелудочной железы процедура позволяет выявить:
- тимпанит,
- боли,
- асцит,
- участок тупости над зоной протекции.
Таким образом, только очень большие опухоли или кисты могут отодвинуть желудок и петли кишок. В этом случае в средней части живота слышен при обследовании тупой звук.
Пальпация поджелудочной железы
Пальпация проводится в лежачем положении после очищения кишечника клизмой. Иногда назначается промывание желудка. Если с органом все хорошо, то кожа эпигастрия безболезненная, напряжения нет. Толщина подкожно-жирового слоя слева и справа должна быть одинаковой.
При поверхностной пальпации внимание обращается на чувствительность кожи.
Болезненные ощущения могут быть при остром панкреатите или в период обострения хронической формы. Напряжение отражает выраженность и распространенность воспаления. Но в начале заболевания этот признак может отсутствовать.
Пальпация по Гроту основывается на болевых приемах. Для проведения процедуры пациент ложится на правый бок, но ноги согнуты. Правая рука заводится назад. Пальпация проходит левой части живота от прямой мышцы. На вдохе пальцы погружаются до задней стенки.
Исследуются основные точки:
- Точка Дежардена. Она находится в пересечении условных линий, которые соединяют подмышечную впадину справа и пупок. При болезненности можно говорить о поражении головки поджелудочной железы.
- Точка Майо-Робсона. Она располагается на нижнем отрезке линии от пупка до левой подмышки. Сильные боли в точке говорят о воспалении хвоста.
- Точка Шоффара. Она тоже говорит о проблемах с головкой. Находят ее с правой стороны от середины живота по биссектрисе пупочного угла.
Метод по Гроту применяется чаще. Классический способ позволяет выявить проблему только при наличии опухолевых проблем, а также при очень дряблой брюшной стенке. В этом случае железа прощупывается как неподвижный плоский тяж, расположенный в горизонтальном направлении.
Когда удается нащупать нормальную железу, то создается чувство перекатывания кончиков пальцев через безболезненный валик диаметром около 1,5-2 см. Орган должен быть неподвижен, не урчит, не меняет формы в ответ на проведенные мероприятия. Этим она отличается от расположенных рядом органов.
Осмотр начинают со здоровых тканей. Хвост железы пальпируют правой ладонью. Ее кладут у наружного края живота (левой прямой мышцы). Делают это так, чтобы кончики пальцев находились на уровне левой реберной дуги.
Для удобства врачи используют метод бимануальной пальпации. В этом случае левая ладошка заводится с правой стороны под спину пациента. Во время обследования доктор на выдохе пациента подает заднюю брюшную стенку в направлении ощупывающей руки.
Аускультация
Если есть увеличение поджелудочной железы, происходит сдавливание брюшной аорты. В этом случае при полном выдохе прослушивается систолический шум.
Для процедуры используется фонендоскоп. С каждым выдохом он погружается вглубь живота. Такое действие приводит к пережатию аорты и появлению стенотического шума.
У здорового человека никаких шумов нет. Если они появляются, то это свидетельствует об увеличении и уплотнении поджелудочной железы. Такое явление наблюдается при индурактивном панкреатите и раке.
Видео пальпации поджелудочной железы по Образцову:
Загрузка…
Источник
Топография или расположение поджелудочной железы по отношению к другим органам брюшной полости сложное. Головка находится в подкове двенадцатиперстной кишки, тело приближено к задней стенке желудка, хвост прикасается к краям селезенки. Здоровую железу прощупать невозможно.
При панкреатите поджелудочная увеличивается. Это дает возможность исследовать ее. Пальпация определяет границы органа и степень болезненности. У пациентов с хроническим воспалением поджелудочная прощупывается в 50% случаев, чаще в период обострения.
При остром панкреатите пальпация затруднена из-за тонуса мышц брюшного пресса ─ симптом Керте, что влияет на постановку диагноза. Ошибочно пациентам определяют аппендицит на гране перфорации, прободную язву желудка или двенадцатиперстной кишки, движение камней в желчном пузыре.
Метод исследования по Гроту
Пальпация поджелудочной железы по Гроту основана на болевых приемах. Обследование проводится в положении лежа, на правом боку. При этом ноги согнуты в коленном и тазобедренном суставе. Правая рука, на которой лежит больной, отведена назад за спину.
Врач пальпирует левую половину живота по направлению прямой мышцы. На выдохе пальцы погружаются до задней стенки брюшины.
Проекция болевых точек поджелудочной железы при пальпации:
- Точка Дежардена ─ находится на условной линии, соединяющей подмышечную впадину справа и пупок, на 4-6 см вверх от него. Боль в этой области свидетельствует о поражении головки органа.
- Точка Мейо-Робсона ─ располагается на нижнем отрезке линии, проходящей от пупка, через подреберную дугу, до левой подмышечной впадины. Еще одна болевая точка этой зоны определяется в реберно-позвоночном угле. Такая проекция направлена на обнаружение болевого симптома при поражении хвоста поджелудочной.
- Точка Шоффара ─ болезненность определяется с правой стороны от срединной линии живота, по биссектрисе пупочного угла, на 5-7 см от пупка вверх (зона проекции головки).
При поражении головки ─ боль ощущается справа от пупка. Если воспалено тело, больной испытывает дискомфорт в эпигастральной области. Болезненность в левом подреберье ─ симптом поражения хвоста. Если боль разлитая, опоясывающего характера, значит, воспалена вся поджелудочная железа.
Пальпаторно в области расположения поджелудочной определяется гипертрофия подкожно-жировой клетчатки. При резкой смене положения пациента болезненность усиливается. О воспалении железы также свидетельствует уменьшение боли при повороте пациента на левый бок в горизонтальном положении.
Метод исследования по Образцову-Стражеско
Пальпация поджелудочной железы проводится натощак, пациент лежит на спине.
Техника проведения пальпации:
- Устанавливают пальцы на 2-4 см от пупка по направлению вверх, делают кожную складку и просят пациента дышать животом.
- На первом выдохе пальцы глубоко погружаются, на втором скользят вниз. Так определяется головка железы. В норме она не пальпируется, при остром панкреатите воспаленный орган прощупывается.
- Для обследования тела поджелудочной пальцы устанавливают на границе большой кривизны желудка, делают кожную складку кверху. На выдохе углубляются вниз живота. При дыхании стенка желудка ускользает из-под пальцев и так можно пропальпировать тело железы.
При панкреатите железа упругая, тестообразной консистенции, увеличена в размерах, что свидетельствует об отеке. В диаметре воспаленный орган около 2 см, во время пальпации неподвижный. В период острого приступа отсутствует пульсация брюшного отдела аорты ─ симптом Воскресенского.
При хроническом течении заболевания железа пальпируется в виде плотного тяжа, что обусловлено замещением паренхимы соединительной тканью вследствие некроза железы. При этом увеличена печень и желчный пузырь.
Источник
Диагностика хронического панкреатита состоит из основных и дополнительных методов.
Как можно определить панкреатит? При осмотре на коже пациента с хроническим панкреатитом можно увидеть геморрагические высыпания в виде капелек багрового цвета размером до 1 — 4 мм. Это точечные ангиомы, возникающие при протеолизе — деструктивном действии на капилляры ферментов поджелудочной железы, выбросившихся в кровь при обострении процесса (симптом Тужилина).
После осмотра определяют объективные симптомы панкреатита:
1. Симптом Дежардена – определяется болезненность при пальпации в панкретической точке Дежардена (проекция головки поджелудочной железы), располагающейся на 4-6 сантиметров от пупка по линии, соединяющей правую подмышечную впадину с пупком.
2. Симптом Шоффара – выявляют болезненность в зоне Шоффара (проекции головки поджелудочной железы), находящейся на 5-6 сантиметров выше пупка с правой стороны между биссектрисой пупочного угла и срединной линией тела.
3. Симптом Мейо-Робсона — болезненность определяется в точке Мейо-Робсона, проекции хвоста поджелудочной железы, на границе средней и наружной трети отрезка линии, проведенной через пупок, левую рёберную дугу и подмышечную область слева. При этом болезненность может определяться в зоне Мейо-Робсона, левом рёберно-позвоночном угле.
4. Симптом Губергрица-Скульского –пальпация болезненна по линии, соединяющей головку и хвост.
5. Симптом Гротта — слева от пупка в проекции поджелудочной железы определяются гипотрофические изменения подкожно-жировой клетчатки.
6. Симптом Мюсси — Георгиевского — положительный френикус — симптом слева.
7. Симптом Кача — симптом панкреатита, при котором пальпация болезненна в проекции поперечных отростков правых Т1Х-ТХ1 и левых TVIII-TIX грудных позвонков.
8. Симптом Воскресенского – в проекции поджелудочной железы не определяется пульсация брюшной аорты.
После проведения осмотра, необходимо назначение ряда обязательных методов исследования, а также сдача анализов при панкреатите. Лабораторно однократно исследуют:
1. Общий анализ крови может выявить воспалительные изменения (лейкоцитоз, сдвиг влево лейкоцитарной формулы, ускорение СОЭ)
2. Биохимический анализ крови (общий билирубин и его фракции, ACT, АЛТ, ЩФ, ГГТП, амилаза, липаза, глюкоза, кальций общий, протеинограмма):
- проведение амилазного теста при обострении хронического панкреатита выявляет повышение в крови уровня амилазы через 2 — 3 часа от начала рецидива и удерживается в течение 2 — 6 суток. Гиперамилаземия более 6 дней указывает на развитие осложнений (образование псевдокист поджелудочной железы);
- большей специфичностью обладает липазный тест. Уровень липазы в крови возрастает в 5 — 9 раз с 4-х суток от начала обострения и сохраняется до 10 дней.
3. Общий анализ мочи определяет воспалительные изменения.
4. Диастаза в моче повышается прямо пропорционально росту уровня амилазы крови. Уже в первые часы рецидива уровень ее может достигать 100-200 норм.
5. В копрограмме определяют стеаторею (наличие в кале более 5 грамм нейтрального жира при потреблении 100 грамм жира в суточном рационе), креаторею (определение в кале мышечных волокон с поперечной исчерченностью) и амилорею (появление в стуле крахмала).
К обязательным инструментальным методом исследования относят:
1. Обзорная рентгенография органов брюшной полости может выявить конкременты и обызвествление паренхимы поджелудочной железы.
2. УЗИ органов брюшной полости проводится однократно, прицельно УЗИ поджелудочной железы повторяют после стихания воспаления.
К основным, постоянно встречающимся эхографическим признакам хронического панкреатита относят:
- изменение размеров поджелудочной железы (увеличение в стадии обострения, нормализация размеров в стадии ремиссии, уменьшение ее размеров при длительном течении панкреатита с появлением фиброза);
- усиление эхоструктуры, которая бывает однородной (I тип), неоднородной (II тип) или гетерогенной (III тип). Часто в заключение функционалиста такие изменения эхоструктуры могут описаны, как «диффузные изменения поджелудочной железы»;
- контур поджелудочной железы становится зазубренным, неровным, но чётко ограничен.
Может встречаться ряд дополнительных эхографических признаков, указывающих на наличие хронического панкреатита: выявление кист поджелудочной железы, расширение протоковой системы и вирсунгова протока в частности, дуодено- и гастростаз, выпот в брюшную полость, наличие кальцификатов, признаки сдавления нижней полой вены.
3. Эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ), помогающую выявить косвенные признаки повреждения поджелудочной железы по изменению потоково-выводной системы железы.
После проведения полного обследования обязательно проведение консультации абдоминального хирурга и эндокринолога. По показаниям возможно назначение дополнительных методов исследования.
Из лабораторных методов исследования может понадобиться проведение:
1. Эластазного теста — иммуноферментным методом определяют повышение уровня эластазы-1в крови, которое сохраняется длительней, чем повышение липазы и амилазы.
2. Обнаружение маркера опухолевого роста (СА 19.9).
3. Выявление воспалительных цитокинов (интерлейкины 1, 8, фактора некроза опухолей)
4. Определение коагулограммы.
5. Теста толерантности к глюкозе.
Для выявления недостаточности экзокринной функции поджелудочной железы выполняют:
1. Определение эластазы- 1 в кале с помощью иммуноферментного анализа. Лёгкая и умеренная степень внешнесекреторной недостаточности поджелудочной железы определяется при содержании в 1 грамме кала от 100 до 200 мкг эластазы -1, тяжёлая степень — менее 100 мкг эластазы – 1 на 1 грамм кала.
2. Бентираминовый тест положительный при обострении хронического панкреатита, то есть за 6 часов после введения препарата выделилось с мочой менее 50% бентирамина.
3. Лунд – тест, секретин-панкреозиминовый и крахмальный тест, дающие положительные результаты при обострении панкреатита.
Для определения внутрисекреторной недостаточности поджелудочной железы проводят:
1. Определение уровня глюкозы крови (гипогликемия натощак наблюдается в начале заболевания), натощаковое и/или постпрандиальное (после приема пищи) повышение глюкозы в крови отмечается в дальнейшем постоянно или в периоды обострения панкраетита.
2. Также может потребоваться проведение теста толерантности к глюкозе, определение уровней С-пептида и глюкагона в крови.
Из дополнительных инструментальных методов исследований иногда назначают:
1. Спиральную компьютерную томографию, выявляющую ряд изменений при хроническом панкреатите: контуры поджелудочной железы определяются диффузно неровными, размеры органа увеличены или уменьшены в зависимости от формы заболевания.
2. Обзорная рентгенография органов грудной клетки может определить ограничение подвижности купола диафрагмы, высокое расположение левого купола диафрагмы, неровность и нечёткость контура диафрагмы, появление выпота в левой плевральной полости.
3. ФЭГДС с визуализацией большого дуоденального сосочка выявляет вероятные признаки воспалительного процесса в поджелудочной железе и, иногда, причины его развития. Выбухание задней стенки тела желудка может указывать на увеличении размеров поджелудочной железы. Появление язв слизистой желудка и ДПК, развитие рефлюкс-эзофагита часто сопровождает течение хронического панкреатита. При вторичном панкреатите можно выявить изменения со стороны биллиарного тракта такие, как гиперемия и отечность слизистой оболочки ДПК, дискинезия постбульбарного отдела тонкой кишки, болезненность при проведении дуоденоскопа в постбульбарную часть ДПК.
4. Также возможно проведение лапароскопии с прицельной биопсией поджелудочной железы, ангиографии чаще методом целиакографии, радионуклидной холецистографии или реже диагностической лапаротомии.
Источник



