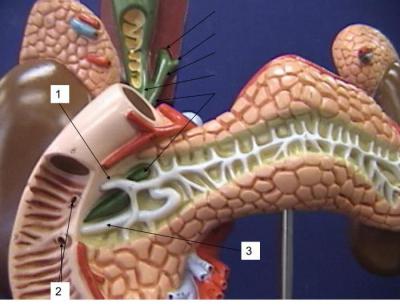
Методы пальпации поджелудочной железы
При
поверхностной пальпации живота
больного острым панкреатитом отмечаются
болезненность и напряжение мышц брюшного
пресса в эпигастральной области, иногда
в области левого подреберья или в месте
проекции поджелудочной железы на брюшную
стенку (симптом Керте).
Пальпация
поджелудочной железы представляется
крайне трудной ввиду глубокого залегания
и мягкой консистенции органа. Только
исхудание больного, расслабление
брюшного пресса и опущение внутренностей
позволяют прощупать нормальную железу
в 4—5% случаев у женщин и в 1—2% случаев
у мужчин; несколько чаще прощупать
поджелудочную железу удается лишь при
значительном увеличении ее и уплотнении
(при ее циррозе, новообразовании или
кисте).
Пытаться
пропальпировать поджелудочную железу
целесообразно утром натощак после
приема слабительного и при пустом
желудке.
Предварительно
следует прощупать большую кривизну
желудка, определить положение привратника
и прощупать правое колено поперечной
ободочной кишки.
Желательно
пальпаторно найти нижнюю горизонтальную
часть двенадцатиперстной кишки. Тогда
определяется место, где нужно искать
путем ощупывания головку поджелудочной
железы; головку поджелудочной железы
прощупать все-таки легче, чем тело и
хвост ее, ввиду большей величины и более
частого уплотнения. Прощупывание
производят по правилам глубокой
скользящей пальпации,
обычно выше правой части большой кривизны
желудка, применяя четыре приема пальпации
по Образцову—Стражеско.
Правую
руку устанавливают горизонтально на
2—3 см выше предварительно найденной
нижней границы желудка. Кожу оттягивают
кверху, после чего правая рука при каждом
выдохе больного погружается в глубь
брюшной полости. Достигнув задней стенки
ее, рука скользит в направлении сверху
вниз.
В
норме поджелудочная железа имеет вид
поперечно расположенного мягкого
цилиндра диаметром около 1,5—3 см,
неподвижного и безболезненного. При
хроническом панкреатите и опухоли
поджелудочной железы ее иногда удается
прощупать в виде плотного, неровного и
слегка болезненного тяжа. Делать
заключение о прощупываемости поджелудочной
железы следует крайне осторожно: можно
легко принять за поджелудочную железу
часть желудка, поперечной ободочной
кишки, пакет лимфатических узлов и др.
66Перкуссия и пальпация печени. Методика. Размеры.
ПЕРКУСИЯ
ПЕЧЕНИ
верхней
границы абсолютной тупости печени
применяют тихую перкуссию. Перкутируют
сверху вниз, по вертикальным линиям,
как при определении нижних границ
правого легкого. ясным==тупым от печени.
—
по правой окологрудинной линии
у верхнего края VI ребра,
-по
правой среднеключичной линии
на VI ребре
-по
правой передней подмышечной линии на
VII ребре, т
нижней
границы абсолютной тупости печени
следует применять тишайшую перкуссию,
тимпанического
-== абсолютно тупой.
правая
средне ключичная линия, правая окологруди
иная линия, передняя срединная линия
левой
границы абсолютной
тупости печени палец-плессиметр
устанавливают перпендикулярно краю
левой реберной дуги на уровне VIII—IX
ребер и перкутируют вправо под краем
реберной дуги до места перехода
тимпанического звука (в области
пространства Траубе) в тупой.
В
норме нижняя граница абсолютной тупости
печени
-правой
передней подмышечной линии
на X ребре,
-по
среднеключичной линии
по нижнему краю правой реберной дуги,
—
по правой окологрудинной линии
на 2 см ниже нижнего края правой реберной
дуги,
—
по передней срединной линии на
3—6 см от нижнего края мечевидного
отростка , слева не заходит за левую
окологрудииную линию.
высоту
и размеры печеночной тупости.
Для этого по вертикальным линиям измеряют
расстояние между двумя соответствующими
точками верхней и нижней границ абсолютной
тупости печени. Эта высота в норме по
правой передней подмышечной линии равна
10—12 см, по правой среднеключичной линии
— 9—11 см, а по правой окологрудинной —
8—11 см.
Сзади
определить перкуторно зону тупости
печени трудно ,
но иногда удается в виде полосы шириной
4—6 см.
Перкуссия
печени по Курлову.
три
ее размера:
первый
размер —
по правой среднеключичной линии от
верхней до нижней границы абсолютной
тупости печени (в норме 9—11 см), второй
размер —
по передней срединной линии — от условной
верхней границы печени, отмеченной на
том же уровне, что и верхняя граница
печени по правой среднеключичной линии,
до нижней (в норме 7—9 см), третий
размер —
от условной верхней границы печени по
передней срединной линии до границы
левой доли печени по краю реберной дуги
(в норме 6—8 см).
ПАЛЬПАЦИЯ
ПЕЧЕНИ
Пальпацию
печени проводят по методу Образцова—Стражеско.
Исследующий
садится справа рядом с кроватью на стул
или на табурет лицом к исследуемому,
кладет ладонь и четыре пальца левой
руки на правую поясничную область, а
большим пальцем левой руки надавливает
сбоку и спереди на реберную дугу, что
способствует приближению печени к
пальпирующей правой руке и, затрудняя
расширение грудной клетки во время
вдоха, помогает усилению экскурсий
правого купола диафрагмы.
Ладонь
правой руки кладут плашмя,
слегка согнув пальцы, на живот больного
непосредственно под реберной дугой по
среднеключичной линии и слегка надавливают
кончиками пальцев на брюшную стенку
После такой установки рук исследуемому
предлагают сделать глубокий вдох;
печень, опускаясь, сначала подходит к
пальцам, затем их обходит и выскальзывает
из-под пальцев, т. е. прощупывается. Рука
исследующего все время остается
неподвижной, прием повторяют несколько
раз. Положение края печени может быть
различным в зависимости от разнообразных
обстоятельств, поэтому, чтобы знать,
где располагать пальцы правой руки,
полезно предварительно определить
положение нижнего края печени путем
перкуссии.
По
В. П. Образцову, нормальная печень
прощупывается в 88% случаев. Пальпаторные
ощущения, получаемые от нижнего края
печени, позволяют определить его
физические свойства (мягкий, плотный,
неровный, острый, закругленный,
чувствительный и др.). Край неизмененной
печени, прощупываемый в конце глубокого
вдоха, на 1—2 см ниже реберной дуги,
мягкий, острый, легко подворачивающийся
и нечувствительный.
Нижний
край нормальной печени обычно прощупывается
по правой среднеключичной линии; справа
от нее печень прощупать не удается, так
как она скрыта под реберной дугой, а
слева нередко пальпация затруднена
из-за выраженности брюшных мышц. При
увеличении и уплотнении печени ее
удается прощупать по всем линиям. Больных
со вздутием живота целесообразно
исследовать натощак для облегчения
пальпации. При скоплении жидкости в
брюшной полости (асцит) пальпировать
печень в горизонтальном положении
больного не всегда удается. В этих
случаях пользуются указанной методикой,
но пальпацию производят в вертикальном
положении или в положении больного на
левом боку. При скоплении очень большого
количества жидкости ее предварительно
выпускают с помощью парацентеза.
Источник
Поджелудочная железа – небольшой, но очень важный орган, влияющий на многие процессы, происходящие в организме. Дисфункция железы может привести к нарушению работы многих органов и систем. Поэтому очень важно вовремя выявить ее заболевания и назначить правильную терапию.
Одним из методов определения наличия нарушений в органе является пальпация в области поджелудочной железы.
Что это такое?
Пальпация для поджелудочной железы – диагностический метод, который заключается в прощупывании тела пациента с целью определить состояние органа.
Несмотря на кажущуюся простоту, метод достаточно сложный, так как ПЖ находится достаточно глубоко, кроме того, диагностике мешает сильное сопротивление мышц.

Согласно статистике, в здоровом состоянии поджелудочная прощупывается не более чем у 1% пациентов мужского пола и 4% женского пола. У женщин это связано с истончением брюшной стенки после родов. У большинства же людей, получающих правильное питание и не имеющих значительных проблем со здоровьем прощупать железу практически невозможно.
Важно. Однако при воспалительных процессах и патологиях, ПЖ увеличивается в размерах, что значительно упрощает процесс.
Лучше всего железа прощупывается на начальной стадии заболевания и период обострения. Однако и при хроническом панкреатите специалист может пальпировать ее у почти половины пациентов.
Методика проведения
Исследование пальцами ПЖ проводится, когда пациент ложится на спину. Процедура осуществляется на голодный желудок, либо после проведения очищающих процедур.
Для определения заболеваний поджелудочной посредством пальпации могут применяться два различных метода диагностики. Один из них – метод Образцова-Стражеску.

Данная методика была введена в медицинскую практику еще в XIX столетии. Порядок ее проведения следующий:
- Определение исследуемой зоны.
- Определение органов, расположенных рядом с исследуемой железой.
- Прощупывание органа. Для этого пальцы размещают немного выше нижней части желудка. Когда пациент вдыхает, диагност образует специальную складку. А на выдохе пальцы врача углубляются, после чего без отрыва скользят до задней брюшной стенки. Если в этот момент у обследуемого появляются болезненные ощущения, это указывает на развитие воспалительного процесса. Отсутствие дискомфорта при погружении пальцев, наоборот, свидетельствует об удовлетворительном здоровье.
Важно. В случае воспаления поджелудочная железа будет прощупываться как небольшой цилиндр толщиной 1-2 см.
Все движения пальцами во время исследования осуществляются вдоль органа по горизонтальным линиям, которые располагаются выше наибольшей кривизны желудка на 3-4 см.
Второй метод исследования посредством ощупывания органа – пальпация по Гротту. Эта методика предусматривает использование точечных болевых приемов. Во время диагностики пациент должен лежать на правом боку с согнутыми ногами и заведенной за спину правой рукой.
При выдохе пациента врач погружает пальцы, определяет пересечение ПЖ с позвоночником и воздействует на определенные точки. По реакции обследуемого на манипуляции специалист способен определить наличие патологий.
При помощи данного исследования определяют не только наличие воспаления, но и его локализацию, поэтому оно наиболее распространено при диагностике заболеваний поджелудочной железы.
Структура поджелудочной и область исследования
Поджелудочная железа находится под ложечкой левого подреберья, и в зависимости от источников кровоснабжения разделяется на три участка: головку, тело и хвост. Чаще всего, головка ПЖ располагается немного выше, чем другие части. Проекция органа показывает его с различных сторон.
Для определения характера заболевания необходимо знать участки, и то, как их определить при исследовании:
- Головка – участок, который снабжают кровью ветви брыжеечной артерии. При пальпации поджелудочной железы ощущается как мягкое, эластичное и ровное образование. Размер головки достигает до 3 сантиметров.
- Тело. Основной источник крови этой части органа – селезеночная артерия. Прощупывается оно на 3-6 см выше пупочной линии и расположено горизонтально. При пальпации оно не сдвигается и ощущается как ровная цилиндрическая поверхность без выступов и бугров.
- Хвост. Его кровоснабжение обеспечивают селезеночная либо желудочно-сальниковая артерии. Эта часть органа скрыта в левом подреберье и прощупать ее невозможно.
По изменениям в структуре той или иной части ПЖ опытный специалист может выявить патологию органа и определить возможные ее причины.

Пальпация по точкам
Для проведения пальпации по Гроту используются определенные точки проекции поджелудочной железы, расположенные на передней брюшной стенке. Реакция организма при воздействии на каждую из них позволяет определить, на каком именно участке ПЖ развивается воспаление, и даже характер патологии.
При исследовании врачи воздействуют на следующие:
- Дежардена. Находится в 4-6 см от пупочной впадины, вдоль условной линии, которая соединяет пупок с правой подмышкой (вправо и немного вверх от пупка). Болезненная реакция пациента при воздействии на эту точку свидетельствует о поражении головки органа и развитии острого панкреатита.
- Мейо-Робсона. Локализуется на линии, соединяющей пупок с серединой дуги ребра. Для нахождения точки, условную линию делят на три части. Проекция будет располагаться между средним и наружным отрезком (верхний левый квадрат живота). Воздействие на этот участок позволяет определить поражения хвостовой части.
- Кача. Расположена с внешней стороны конечной части прямой мышцы живота (несколько см выше пупочной впадины). Болезненность при ее пальпации говорит о патологии в теле и хвосте ПЖ.
- Мале-Ги – находится сразу ниже ребра, слева на линии прямой мышцы живота. С ее помощью можно выявить панкреатит в хронической стадии.
- Губергрица – располагается слева симметрично точке Дежардена и свидетельствует о проблемах с телом железы.
Помимо конкретных точек, пальпируя поджелудочную, врач может воздействовать на зоны:
- Шоффара – с правой стороны между пупком и подмышечной впадиной.
- Яновера – находится на горизонтальной линии, проходящей через пупок и в 3-5 см левее.
- Губергрица-Скульского – аналогично зоне Шоффара, только с противоположной стороны.
Кроме того, при исследовании может быть выявлен симптом Воскресенского, когда в проекции исследуемого органа не определяется пульсация брюшной аорты.
Правила пальпации у детей
Исследование поджелудочной железы посредством прощупывания органа может проводиться как у взрослых, так у детей. У последних пальпация проводится при заметном увеличении и уплотнении ПЖ. При этом основное правило проведение обследования остается неизменным – диагностика осуществляется только на голодный желудок.
В ходе процедуры доктор сначала пальпирует желудок и поперечно-ободочную кишку. Делается это для того, чтобы правильно сориентироваться и не принять за поджелудочную какой-либо другой орган.
Определив точное местоположение ПЖ, врач устанавливает пальцы горизонтально телу ребенка и параллельно продольной оси органа, подлежащего обследованию. При этом пальцы находятся примерно на 2 см выше от кривизны в области желудка.
При вдохе маленького пациента врач создает «кожную складку» и постепенно проникает пальцами вглубь, пока не коснется задней стенки брюшной полости. Нащупав нужный орган, диагност перемещает пальцы в различных направлениях для полного его исследования.
Нормой у ребенка считается диаметр ПЖ не более 2см. Располагаться она должна горизонтально. При этом железа должна быть мягкой, неподвижной с нечеткими контурами. При пальпации малыш не должен ощущать дискомфорта и чувствовать боль.
Постановка диагноза
Квалифицированное пальпирование поджелудочной железы помогает составить врачу объективное представление о состоянии органа и развивающихся в нем патологиях.
Так о развитии панкреатита в острой или хронической стадии свидетельствует изменение плотности поджелудочной. Она становится более упругой, пружинистой, либо напоминает по своей консистенции густое тесто.
Подтверждением диагноза служит болевой синдром, возникающий при пальпации и отдающий в спину. Наибольшей интенсивности боль достигает при наклоне пациента вперед. Боль стихает, если обследуемый ложится на левый бок.
Также при пальпации врач может диагностировать развитие новообразований в поджелудочной (кисты и опухоли). В этом случае на ее поверхности прощупываются уплотнения и бугорки. Так же, как и при воспалении, при ощупывании новообразований у пациента появляется боль в определенных частях спины или живота.
О развитии опухоли может свидетельствовать и слишком сильная пульсация аорты.
Заключение
Каким бы простым и доступным не казался с виду метод исследования поджелудочной железы посредством пальпации – это сложный процесс, который должен осуществлять только специалист.
Правильно проведенная пальпация дает возможность вовремя определить характер нарушений в ПЖ и начать своевременное лечение. Это, в свою очередь, позволяет избежать развития заболевания и возникновения еще больших проблем со здоровьем.
Источник
Расспрос.
Жалобы.К основным жалобам больных с различными
заболеваниями поджелудочной
железы относятся боли в животе,
диспепсические явления, желтуха, общая
слабость и похудание.
Боли по характеру
и продолжительности могут быть
разнообразными. Приступообразные
боли типа желчной колики,
возникающие через 3—4 ч после приема
пищи (особенно жирной), характерны
для калькулезного панкреатита. Боли,
как правило, локализуются в эпигастральной
области или в левом подреберье, иррадиируя
в спину. Нередко боли настолько
интенсивны, что снимаются лишь после
применения спазмолитических препаратов
и сильных
анальгетиков.
Особенно острые
боли отмечаются при остром панкреатите.
Возникают они внезапно, быстро
прогрессируют и продолжаются (при
благоприятном исходе этого очень тяжело
протекающего заболевания) несколько
(7—10) дней и даже недель. Локализуются
они в верхней
половине живота и нередко носят
«опоясывающий» характер. Значительная
интенсивность
болевых ощущений и их бурное
начало при остром панкреатите объясняются
внезапно наступающей закупоркой
главного выводного протока поджелудочной
железы в результате
воспалительного отека и спазма
с последующим резким повышением давления
в мелких протоках поджелудочной
железы и раздражением солнечного
сплетения.
Очень интенсивные
и продолжительные боли наблюдаются
также при опухолях поджелудочной
железы. В случае поражения ее головки
боли локализуются в правом подреберье,
иррадиируя в спину; если опухолевый
процесс распространяется на тело и
хвост поджелудочной железы, боли
охватывают всю эпигастральную область,
левое подреберье и могут иметь
так называемый опоясывающий
характер. Они усиливаются при положении
больного на спине вследствие давления
опухоли на солнечное сплетение. Поэтому
больные, чтобы ослабить
боль, нередко занимают вынужденное
полусогнутое положение. Ноющего характера
боли
наблюдаются при хроническом
панкреатите, но иногда они могут быть
более интенсивными.
Тошнота и рвотачаще сопутствуют острому панкреатиту
и носят рефлекторный характер.
При хроническом панкреатите и
опухолях поджелудочной железы
диспепсические явления
связаны с нарушением ферментативной
деятельности поджелудочной железы.
Больные хроническим панкреатитом
часто жалуются на потерю аппетита,
отвращение к жирной пище,
тошноту, метеоризм, поносы с
обильными жидкими блестящими («жирный
стул») и зловонными испражнениями.
Нарушение кишечного пищеварения приводит
к быстрому похуданию больного и
сопровождается выраженной общей
слабостью.
Желтуха
механического типа(«подпеченочная»),
прогрессирующая, темно-бурой, зеленоватой
окраски, сопровождающаяся резким кожным
зудом и геморрагиями, характерна для
рака головки поджелудочной
железы, так как опухоль сдавливает
проходящий в ней конечный отрезок
общего желчного протока, препятствует
оттоку желчи. Желтуха может появиться
также при склерозе головки поджелудочной
железы как следствие хронического
панкреатита.
Анамнез.
Необходимо обратить внимание на ряд
факторов, способствующих возникновению
воспалительных заболеваний поджелудочной
железы. К ним относятся злоупотребление
алкоголем и жирной пищей, а также
длительно протекающий холецистит.
Осмотр.Общий
осмотр позволяет обнаружить при раке
поджелудочной железы общее истощение
больного, наличие желтухи со
следами расчесов и геморрагии на коже.
При остром панкреатите может
наблюдаться бледность кожных покровов
с участками цианоза (симптом Мондо-
ра), развившегося вследствие
тяжелой интоксикации и капилляростаза.
При длительном
течении хронического панкреатита
в связи с расстройствами пищеварения
могут наблюдаться похудание больных,
сухость кожи и снижение ее тургора. Во
время осмотра живота редко
можно отметить выбухание в
верхней его половине — при кистах
поджелудочной железы.
Острый панкреатит может
сопровождаться вздутием живота.
Перкуссиянад
областью поджелудочной железы может
выявить притуплённый тимпанический
или тупой звук в случаях значительного
увеличения поджелудочной железы при
кистах или опухоли.
Пальпация.При
поверхностной пальпации живота больного
острым панкреатитом отмечаются
болезненность и напряжение мышц
брюшного пресса в эпигастральной
области, иногда в области
левого
подреберья или в месте проекции
поджелудочной железы на брюшную стенку
(симптом Керте).
Пальпация
поджелудочной железы представляется
крайне трудной ввиду глубокого залегания
и мягкой консистенции органа. Только
исхудание больного, расслабление
брюшного
пресса и опущение внутренностей
позволяют прощупать нормальную железу
в 4—5% случаев у женщин и в 1—2% случаев
у мужчин; несколько чаще прощупать
поджелудочную железу удается лишь
при значительном увеличении ее и
уплотнении (при ее циррозе, новообразовании
или кисте). Пытаться пропальпировать
поджелудочную железу целесообразно
утром натощак после приема
слабительного и при пустом желудке.
Предварительно следует
прощупать большую кривизну
желудка, определить положение привратника
и прощупать
правое колено поперечной
ободочной кишки. Желательно пальпаторно
найти нижнюю горизонтальную часть
двенадцатиперстной кишки. Тогда
определяется место, где нужно искать
путем ощупывания головку
поджелудочной железы; головку поджелудочной
железы прощупать все-таки легче, чем
тело и хвост ее, ввиду большей величины
и более частого уплотнения. Прощупывание
производят по правилам глубокой
скользящей пальпации, обычно выше
правой части большой кривизны
желудка, применяя четыре приема пальпации
по Образцову
—Стражеско. Правую руку
устанавливают горизонтально на 2—3 см
выше предварительно
найденной нижней границы желудка.
Кожу оттягивают кверху, после чего
правая рука при
каждом выдохе больного погружается
в глубь брюшной полости. Достигнув
задней стенки
ее, рука скользит в направлении
сверху вниз.
В норме поджелудочная
железа имеет вид поперечно расположенного
мягкого цилиндра
диаметром около 1,5—3 см,
неподвижного и безболезненного. При
хроническом панкреатите
и опухоли поджелудочной железы
ее иногда удается прощупать в виде
плотного, неровного
и слегка болезненного тяжа.
Делать заключение о прощупываемости
поджелудочной железы
следует крайне осторожно: можно
легко принять за поджелудочную железу
часть желудка,
поперечной ободочной кишки,
пакет лимфатических узлов и др.
Лабораторные
методы исследования. Копрологическое
исследование.Нарушение
внешнесекреторной функции поджелудочной
железы сказывается в первую очередь на
усвоении компонентов пищи, главным
образом
жиров и белков. Испражнения
становятся обильными, приобретают
мазевидную консистенцию, сероватую
окраску и прогорклый запах. При микроскопии
в них обнаруживают значительное
количество нейтрального жира и сохранивших
поперечную исчерченность мышечных
волокон. Эти изменения при копрологическом
исследовании выявляются в случаях
значительного нарушения выщеления
панкреатического сока, что наблюдается,
например, при
закупорке панкреатического
протока опухолью или камнем. Умеренная
степень функциональной недостаточности
поджелудочной железы может компенсироваться
кишечным перевариванием и действием
ферментов микроорганизмов.
Исследование
функционального состояния поджелудочной
железы.Для суждения о
функции поджелудочной железы
прибегают к методам, позволяющим судить
о ее состоянии
по количеству ее ферментов в
дуоденальном содержимом, крови и моче.
Для исследования
используют как «спонтанный»
панкреатический сок, так и сок, выделяемый
поджелудочной
железой в ответ на действие
стимуляторов, что позволяет более
надежно оценить функциональные
возможности поджелудочной железы. Одни
стимуляторы секреции вводят в
двенадцатиперстную кишку, другие —
парентерально. По действию стимуляторы
панкреатической секреции можно
разделить на две группы: одни вызывают
преимущественно увеличение объема
секрета и концентрации в нем гидрокарбонатов
(хлористоводородная кислота,
секретин); под влиянием других
объем секрета меняется мало, но значительно
нарастает содержание в нем ферментов
(растительный жир, панкреозимин-холецистокинин,
инсулин и
др.).
В практической
работе наиболее широко применяются
физиологические стимуляторы секреции
панкреатического сока — хлористоводородная
кислота и секретин. Поступая из желудка
в двенадцатиперстную кишку, кислота
вызывает образование в ее клетках
гормона секретина, который кровью
доставляется в поджелудочную железу,
активируя выделение ею
секрета. Вводимый внутривенно
чистый секретин (из расчета 1 клиническая
единица на 1 кг
массы тела больного — 1 ЕД/кг)
позволяет получить более точные
результаты, однако хлористоводородная
кислота более доступна; Н. И. Лепорский
в качестве стимулятора предложил
10% капустный сок. Панкреозимин чаще
применяют в сочетании с секретином,
вводя
его через 60 мин (1 ЕД/кг внутривенно).
Методика исследования.
Дуоденальное содержимое извлекают с
помощью зонда. Лучше
пользоваться двойным зондом
(отверстие одного находится в желудке,
другого — в двенадцатиперстной
кишке), так как извлечение желудочного
сока во время исследования способствует
получению более чистого панкреатического
сока. Положение зондов проверяют на
рентгеновском экране. С помощью
водоструйного насоса проводят непрерывное
отсасывание желудочного и дуоденального
содержимого. После получасового
откачивания «спонтанного» сока
вводят через дуоденальный зонд 30 мл
подогретого 0,5% раствора хлористоводородной
кислота, после чего зонд на 5 мин
пережимают, а затем начинают отсасывание
сока, собирая 6 или 8 10-минутных
порций. При использовании в качестве
стимулятора секретина откачивание
сока начинают сразу после инъекции тоже
10-минутными порциями.
Через 60 мин вводят панкреозимин,
после чего собирают еще 3 10-минутные
порции. Полученные порции подвергают
исследованию.
Определяют объем,
цвет, прозрачность полученных порций
сока, концентрацию в нем билирубина,
гидрокарбонатную щелочность и активность
ферментов. Гидрокарбонатную щелочность
определяют газометрическим аппаратом
Ван Слайка, билирубин — посредством
иктериус-индекса. Из ферментов
поджелудочной железы определяют главные
— амилазу,
трипсин и липазу. В норме после
введения хлористоводородной кислоты
или секретина
вследствие увеличения отделения
жидкой части сока концентрация ферментов
в нем падает,
но к 60-й минуте возвращается к
исходной, при недостаточности поджелудочной
железы
возврат к исходному содержанию
ферментов замедляется. После введения
панкреозимина
содержание ферментов должно
увеличиваться. Содержание отдельных
ферментов иногда изменяется
параллельно, иногда диссоциированно.
Для суждения о функции поджелудочной
железы учитывают не только
концентрацию ферментов, но и число их
единиц, выделенных
за определенный отрезок времени.
Исследование
ферментов в дуоденальном содержимом.
Активность амилазы (метод Вольгемута)
определяют по количеству миллилитров
1% раствора крахмала, который может быть
расщеплен 1 мл панкреатического сока.
Готовят разведения дуоденального
содержимого в изотоническом растворе
хлорида натрия в геометрической
прогрессии от 1:10
до 1:10
240, к 1мл
каждого разведения добавляют 2 мл1
%
раствора крахмала. После 30 мин
инкубирования на водяной бане при
температуре 37″С во все пробирки
прибавляют по капле 1/50 н. раствора йода.
Находят предельное разведение, в котором
йод не вызвал посинения, т. е. где крахмал
полностью расщеплен. Умножая это
разведение на 2 (прибавлено 2 мл крахмала),
узнают активность амилазы (в норме
640—1280 ед.).
Определение
трипсина по методу Фульда—Гросса
производят аналогично определению
амилазы. Готовят восходящие разведения
дуоденального содержимого, в 1мл
каждого разведения добавляют 2 мл 0,1%
щелочного раствора казеина и
выдерживают в термостате 24 ч. Затем при
температуре 37#С
находят первое разведение с полностью
расщепленным казеином. Его узнают по
отсутствию помутнения раствора после
добавления в пробирку нескольких
капель 5% раствора уксусной кислоты.
Расчет аналогичен таковому при
исследовании амилазы. Нормальная
активность трипсина 160-2500 ед.
Определение
липазы по методу Бонди
основано на образовании из жира при его
расщеплении липазой жирных кислот.
Активность липазы выражают числом
миллилитров щелочи, необходимой для
нейтрализации жирных кислот,
образовавшихся из оливкового масла при
действии 100 мл дуоденального сока.
Нормальная активность липазы 50—60
ед.
Исследование
ферментов поджелудочной железы в крови
и моче.Известное диагностическое
значение имеет так называемое уклонение
ферментов поджелудочной железы.
При некоторых патологических
изменениях ее, главным образом связанные
с нарушением
нормального оттока секрета,
ферменты поджелудочной железы в
повышенном количестве
поступают в кровь, а оттуда в
мочу. Так как получение этих объектов
исследования проще,
чем панкреатического сока, в
клинической практике исследование
функции поджелудочной
железы начинают с анализа крови
и мочи. В них определяют амилазу и липазу,
трипсин и антитрипсин исследуют
редко.
Амилаза
в крови и моче
может быть определена методом Вольгемута
аналогично исследованию дуоденального
сока с тем отличием, что используют
более слабый (0,1%) раствор крахмала. Более
точные результаты дает метод Смита—Роя,
основанный также на расщеплении крахмала
под действием амилазы (в норме в крови
80—150 ед.). В зависимости от степени
гидролиза крахмала меняется интенсивность
окраски йодкрахмального раствора,
определяемой с помощью электрофотоколориметра.
Липазу
крови
определяют сталогмометрическим способом,
основанным на изменении поверхностного
натяжения раствора трибутирина под
влиянием жирных кислот, образующихся
из него под действием липазы. Однако
в крови имеется несколько липаз, из них
больше всего панкреатической и печеночной.
Первая устойчива к атоксилу, но разрушается
хинином; вторая, наоборот, устойчива к
хинину, но разрушается этоксилом. Для
диагностики поражений поджелудочной
железы имеет значение повышение
содержания в крови этоксилрезистент-
ной липазы.
Рентгенологическое
исследование. Обзорные
рентгенограммы брюшной полости позволяют
обнаружить лишь редко встречающиеся
камни в панкреатических протоках или
обызвествления в ткани поджелудочной
железы (возникшие в результате
хронического панкреатита), которые
проецируются соответственно
анатомическому положению этого органа
на уровне II—III поясничных позвонков,
либо большую
ее кисту в виде однородного, четко
очерченного образования.
С помощью
рентгенологического исследования
двенадцатиперстной кишки в некоторых
случаях
удается выявить косвенные признаки
опухолей, кист, а иногда и хронического
панкреатита.
Так, при раке, кисте головки поджелудочной
железы и панкреатите, сопровождающихся
увеличением ее головки, контрастное
рентгенологическое исследование
обнаруживает расширение, деформацию
и смещение петли двенадцатиперстной
кишки. При локализации опухоли (кисты)
в теле или хвосте поджелудочной железы
иногда наблюдаются изменения в виде
дефекта наполнения в области задней
стенки или большой кривизны тела желудка
в результате давления на него увеличенной
поджелудочной железы. Изменения в
двенадцатиперстной кишке могут быть
особенно отчетливо обнаружены, если
она предварительно приведена в
состояние гипотонии (метод релаксационной
дуоденографии). С этой целью больному
вводят внутривенно 2 мл 0,1% раствора
атропина сульфата, а затем внутрики-
шечно
(через дуоденальный зонд) — взвесь бария
сульфата.
Рентгенологическое
исследование поджелудочной железы
может производиться и во время
дуоденоскопии (ретроградная панкреатография,
вирсунгография). Контрастное вещество
вводят в проток поджелудочной
железы. В зависимости от характера
поражения поджелудочной железы на
рентгенограмме может наблюдаться
неравномерное сужение, расширение
или обрыв желчного протока.
В целях диагностики
поражений поджелудочной железы (опухоли,
кисты) используют
также ангиографию — введение
контрастного вещества в аорту путем
катетеризации чревной артерии через
бедренную артерию.
Радиоизотопные
методы исследования. Для
сканирования поджелудочной железы
применяется метионин, меченный
радиоактивным изотопом селена (75Se).
Радиоактивный раствор, содержащий 250
мкКи, вводят в вену
больного
и через 30 мин производят сканирование.
При этом учитывают также быстроту
накопления, длительность пребывания
изотопа в поджелудочной железе и время
поступления
его в
кишечник в составе ее секрета.
При распространенном
воспалительно-дистрофическом изменении
паренхимы поджелудочной железы
поглощение ею меченого метионина
значительно снижается и на сканограм-
ме выявляется картина пятнистого
неравномерного распределения изотопа
в поджелудочной
железе.
УЗИ.Для
исследования поджелудочной железы
широко применяется ультразвуковое
исследование. Особая ценность его
для исследования поджелудочной железы
объясняется глубинным расположением
и невозможностью ее исследования другими
методами [лишь такие
сложные
методы, как ангиография и ретроградная
(через эндоскоп) вирсунгография,
позволяют получить достоверные
данные для диагноза]. Осложняют
ультразвуковую диагностику
большая
индивидуальная вариабельность
расположения и размеров поджелудочной
железы,
выраженный
метеоризм, ожирение. Вследствие
перечисленных причин «увидеть» и
«изучить» поджелудочную железу
удается приблизительно у 90% обследуемых.
В случае получения эхо-сигналов от
поджелудочной железы определяют ее
расположение, размеры, состояние.
Эхография позволяет подтвердить наличие
острого или хронического панкреатита,
поставить
диагноз или заподозрить опухоль
поджелудочной железы (почти в 80% случаев;
частота
выявления зависит от размера, характера
и расположения опухоли), почти в 100%
случаев
выявить кисты поджелудочной железы
размером более 1,5—2 мм.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник