Может ли поджелудочная железа отмереть
Некроз поджелудочной железы – одно из наиболее опасных заболеваний брюшной полости, в основе которого — травмирование соединительной ткани и стенок сосудов. Первопричина заболевания – тяжелый панкреатит, который при несвоевременной диагностике и негативных вспомогательных факторах приобретает тяжелые формы, что в свою очередь приводит к негативным последствиям. Начинает проявляться жировой панкреонекроз, процесс, когда клетки поджелудочной железы прекращают свою жизнедеятельность.
Спровоцировать заболевание могут многие факторы. Неумеренное употребление лекарственных препаратов, алкоголя и жирной пищи способствуют закупориванию проток поджелудочной железы, которое происходит за счет преждевременной активации собственных ферментов, вынуждая орган самостоятельно переваривать себя.
Переваренные участки некротизируются (отмирают), это помогает некрозу распространяться на прилегающие органы. Стенки кишечника, которые находятся в тесном контакте с поджелудочной, воспаляются. Образующаяся рыхлость тканей помогает болезнетворным бактериям без труда преодолевать преграды и заражать все органы вокруг.
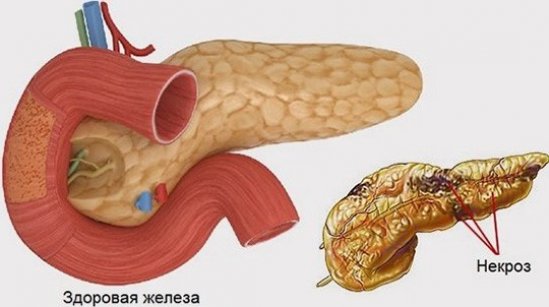
Водно-солевой баланс организма нарушается, происходит заражение крови, которая начинает свертываться в разных местах, провоцируя кровотечения. Одновременно выходят из строя остальные органы желудочно-кишечного тракта. В результате чего появляется полиорганная недостаточность.
Прогноз на успешное выздоровление зависит исключительно от своевременного диагностирования.
Шансы на полное выздоровление небольшие и составляют от 30 до 60%. Во время повреждения соединительнойткани, процесс выходит за пределы органа и становится почти необратимым. Если некроз диагностировать несвоевременно, шансы больного равны нулю.
Причины заболевания
Чтобы добиться максимального эффекта, нужно выявить первопричину болезни. Статистика утверждает, что почти 70% пациентов с диагнозом некроз злоупотребляли спиртным. Оставшиеся проценты приходятся на больных страдающих желчекаменной болезнью и рядом причин, среди которых:
- Калькулезный холецистит;
- Инфекционные заболевания;
- Язвенная болезнь;
- Переедание;
- Регулярное употребление жирной пищи;
- Инфекционные заболевания;
- Операции на брюшной полости и ее травмы.
 Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
- Отечный;
- Гемостатический;
- Деструктивный;
- Геморрагический.
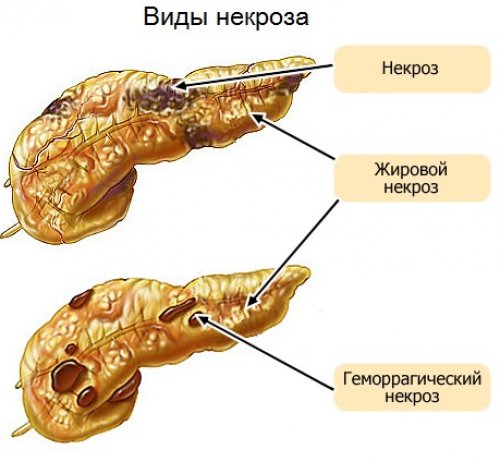
При отечной форме протекания болезни, шансы больного на выздоровления увеличиваются. Это наиболее благоприятный паталогический тип, при котором перенхима органа отекает, за счет чего происходит нарушения микроцеркуляции с увеличением давления на нее. При грамотно подобранном и своевременном лечении, шансы пациента на выздоровление очень высоки.
Симптомами некроза могут быть как индивидуальные особенности организма, так и какой-либо патологический процесс организма. Боль в левом подреберье, отдающая порой выше, в грудную клетку или зону плеча — один из основных симптомов. Иногда пациенту трудно описать локацию боли, так называемую боль опоясывающую.

Чтобы отличить некроз от сердечного приступа, которые имеют схожую природу болевых ощущений, нужно иметь представление о главном отличии: если в положении сидя подтянуть колени к области живота, боль при панкреонекрозе становиться слабо выраженной или вовсе сходит на нет.
Основные признаки
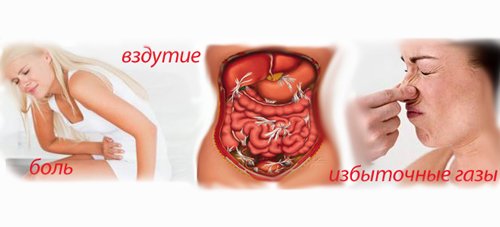
- Боль. Сила болевого синдрома зависит от степени тяжести и течения болезни, поэтому не всегда ярко выражена. Нестерпимые и изнуряющие боли встречаются почти у 90% больных, некоторые из них сопровождаются внезапной сердечно-сосудистой недостаточностью (коллапсом), иногда со смертельным исходом. Остальная же часть пациентов отмечают у себя боли умеренного характера.
- Рвотные позывы или рвота, которая не имеет отношения к приемам пищи и необлегчают самочувствие пациента. В связи с разрушением кровеносных сосудов, всвоем составе рвотная масса имеет кровь в виде сгустков с примесью желчи. Изнуряющая рвота способствует обезвоживанию организма, происходит снижение диуреза, которое влечет за собой отсутствие мочеиспускания и сильную жажду.
- Метеоризм. Процессы брожения в кишечнике способствуют повышенному газообразованию. Это приводит к задержке газов и влечет сильное вздутие живота, провоцируя запоры за счет ослабления перистальтики.
- Интоксикация. В период прогрессирующего развития некроза, токсины бактерийприводят к интоксикации организма. Ко всем вышеописанным симптома присоединяется сильная слабость, снижение давления. У больного появляется одышка и учащается сердцебиение. Под действием большого количества токсинов, возможно возникновение энцефалопатии, которая помимо дезориентации больного может привести к развитию комы.
- Бледность кожных покровов (гиперемия). На запущенной стадии болезни, после сильной интоксикации организма, кожа больного становятся желтого цвета с землистым оттенком. В следствии внутренних кровоизлияний, по обе стороны живота и спины, а иногда и в области пупка, появляются синие пятна.
- Гнойные осложнения – достаточно запущенная стадия некроза. В силу воспаления и интоксикации поджелудочная сильно увеличивается в своих объемах, это приводит к образованию гнойного инфильтрата, развитию токсического гепатита и неутешительных прогнозах.
 Осложнения некроза:
Осложнения некроза:
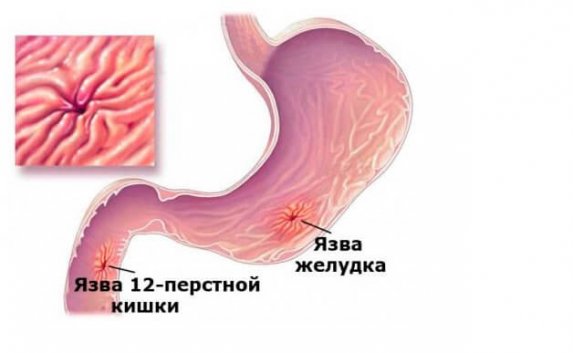
- Ферментная недостаточность;
- Язва желудка и абсцесс;
- Желудочные кровотечения;
- Перитонит и свищи;
- Тромбоз мезентериальных вен.
Диагностика
При своевременном обращении за медицинской помощью, при малейших подозрениях или симптомах, некроз можно диагностировать на его ранней стадии и давать утешительные прогнозы. Острый панкреатит в начале заболевания успешно поддается медикаментозному лечению и не требует оперативного вмешательства.
Диагноз устанавливается при обращении больного, на основании его жалоб и проведении соответствующего обследования. При постановке диагноза используют два вида обследования:
Лабораторное обследование заключается в расширенном анализе крови.
- при наличии заболевания, повышается зернистость нейтрофилов и лейкоцитов, растет количество СОЭ;
- подымается уровень сахара в крови;
- вследствие обезвоживания организма повышается гематокрит, эластаз и трипсин;
- признаком воспаления железы является рост печеночных ферментов.
Второй этап диагностирования некроза – инструментальный. Сюда относят
- Диагностическую лапароскопию;
- Магнитно-резонансную томографию;
- Пункцию жидкостных образований;
- Ангиоргафию сосудов железы;
- УЗИ помогает определить неравномерность структуры данного органа, наличие либо отсутствие в брюшной полости жидкости и камней в желчных путях, кисты и абсцессы с характерным местом локализации.
- Компьютерная томография выявляет очаги некроза, наличие воспаления клетчатки, размеры самой железы.
Лечение заболевания и прогноз
В зависимости от паталогических процессов и изменений в органе, которые были выявлены одним из методов диагностики, может быть назначено медикаментозное или же хирургическое лечение.
При медикаментозном лечении помимо антибактериальных, антиферментных и иммуностимулирующих препаратов, больному подбирают индивидуальную диету и схему питания.
Поскольку диагностировать острый некроз возможно на ранней стадии, хирургические методы в начале развития болезни неоправданы. На начальном этапе практически невозможно определить и выявить часть железы, которая пострадала от паталогических процессов.
Оперативное вмешательство проводится методом лапароскопии или лапаротомии. Недостатки этих методов в послеоперационных осложнениях и отсутствии полной гарантии.
Прогнозы при некрозе давать очень трудно. Поскольку смертность при данном диагнозе имеет очень высокий показатель, и даже в условиях своевременной диагностики достигает 70%. Однако шансы на выздоровление достаточно велики. Благоприятный исход зависит прежде всего от своевременного обращения к врачу, а также степени тяжести заболевания и возраста пациента. Если некрозом повреждена большая часть поджелудочной железы, летальный исход практически неизбежен.
Источник
Поджелудочная железа является важным органом, который несет ответственность за переваривание пищи и обмен веществ. Без него человеческий организм не может нормально работать. Однако существуют некоторые заболевания, которые требуют немедленного удаления железы, так как только таким путем можно спасти жизнь человека. А в каких ситуациях осуществляют удаление поджелудочной железы и как после этого меняется жизнь пациента, вы сейчас и узнаете.
Функции органа
Поджелудочная железа занимается синтезом ферментов, необходимых для нормального протекания пищеварительных процессов. Именно они обеспечивают расщепление белков, жиров и углеводов, а также способствуют формированию пищевого комка, который затем попадает в кишечник. Если в работе поджелудочной железы наблюдается сбой, все эти процессы нарушаются и возникают серьезные проблемы со здоровьем.
Но кроме пищеварительных ферментов, поджелудочная вырабатывает гормоны, главным из которых является инсулин, контролирующий уровень глюкозы в крови. Его дефицит становится причиной развития сахарного диабета, который, к сожалению, не поддается лечению и требует от больного постоянного приема медикаментозных средств, что также негативным образом сказывается на общем функционировании организма. А без них больной обойтись не может, так как резкий скачок сахара в крови может привести к внезапной смерти.
Факторов, которые могут привести к нарушению работы поджелудочной железы, большое количество. Но чаще всего виновником проблем с этим органов является сам человек, употребляющий в пищу вредные продукты питания и алкогольные напитки. В результате этого развивается панкреатит, характеризующийся воспалением паренхимы поджелудочной и нарушением ее функциональности.
Раз этот орган настолько важен для человеческого организма, удаляют ли поджелудочную железу? Людей, болеющих панкреатитом, в основном лечат медикаментозно. Но это заболевание является провокатором более серьезных патологий, таких как формирование злокачественных опухолей на поверхности железы, кисты, камней в протоках, или развития некроза. Во всех этих случаях единственным верным способом лечения является операция. Однако врачи не спешат прибегать к нему, так как поджелудочная является важным органом в организме человека и предугадать последствия, которые могут возникнуть после ее удаления, практически невозможно.
Даже если во время операции планируется частичная резекция железы, это не дает 100% гарантии того, что воспаление не возникнет повторно. Если же речь идет о раке поджелудочной, то в этом случае шансы на полное излечение после хирургического вмешательства и вовсе составляют всего 20%, особенно если болезнь поразила близлежащие органы.
Показания к удалению
Удалить поджелудочную железу могут при развитии следующих заболеваний:
- острый панкреатит, осложненный некрозом;
- онкология;
- кисты;
- отложение камней в протоках железы;
- панкреонекроз;
- абсцесс;
- кровоизлияния внутри кисты.

Показаний к удалению поджелудочной много, но чаще всего операцию проводят при онкологиях и некрозе
Метод удаления
Для частичной или полной резекции поджелудочной железы применяется такой метод, как панкреатэктомия. При необходимости полного удаления органа операция осуществляется лапаратомическим путем, то есть доступ к пораженной железе получают через разрез в брюшной полости. После проведения всех мероприятий место разреза сшивают или закрепляют скобами.
Иногда во время такой операции в брюшной полости устанавливают дренажные трубки, которые позволяют выводить жидкость, скапливающуюся в области работы хирурга. В некоторых случаях врачи также устанавливают дренажные трубки в кишечнике. Как правило, делается это только при возникновении необходимости зондированного питания.
Если железа удаляется не полностью (только часть ее), то в этом случае панкреатэктомия может осуществляться лапараскопическим методом – доступ к органу получают через проколы брюшной полости посредством введения в брюшную полость специального прибора, оснащенного камерой, который позволяет отслеживать на мониторе компьютера все совершающиеся действия. Такая операция является менее травматичной и требует более короткого периода реабилитации. Но, к сожалению, не во всех случаях имеется возможность использовать данный метод хирургического вмешательства.
Во время операции может производиться не только удаление поджелудочной железы, но и других органов, располагающихся вблизи нее, например:
- желчного пузыря;
- селезенки;
- верхней части желудка.
Во время проведения операции и после нее существует большая вероятность возникновения серьезных осложнений. В данном случае говорится не только о возможности развития воспаления или занесения инфекции, но и о дальнейшей работе всего организма. Ведь совсем недавно операции, в ходе которых производилось полное удаление железы, в медицинской практике не осуществлялись, так как считалось, что без этого органа люди не могут прожить и одного года.

Завершающий этап панкреатэктомии
Однако на сегодняшний день ситуация полностью изменилась, и прогноз после таких операций является благоприятным, но только при условии соблюдения всех предписаний врача. Как будет происходить восстановление организма в реабилитационный период и сколько сможет прожить после этого человек, зависит от нескольких факторов:
- веса пациента (люди с избыточной массой тела тяжелее восстанавливаются после операции и меньше живут);
- возраста больного;
- питания;
- наличия у человека вредных привычек;
- состояния сердечно-сосудистой системы;
- наличия у пациента других проблем со здоровьем.
Можно ли жить без поджелудочной железы человеку? Конечно же, да! Но следует понимать, что чем больше негативных факторов воздействует на организм, тем больше вероятность того, что после операции возникнут осложнения, которые, возможно, приведут к сокращению продолжительности жизни. После удаления поджелудочной можно жить долго и счастливо только при условии ведения здорового образа жизни и соблюдения всех рекомендаций врача.
Реабилитационный период
Жизнь после удаления поджелудочной железы у человека меняется кардинально. Даже если был удален только хвост органа или другая его часть, а сама операция прошла без осложнений, пациенту потребуется много времени и сил, чтобы полностью восстановиться.

Если пациент следует всем рекомендациям врача, реабилитационный период в 90% случаях протекает без серьезных осложнений
Если удалили поджелудочную, больному придется соблюдать строгую диету, осуществлять прием специальных препаратов и использовать инъекции инсулина, чтобы обеспечить контроль над уровнем сахара в крови.
Многие пациенты еще в течение долгого времени жалуются на то, что у них болит в оперируемой области, причем боли носят выраженный характер. И чтобы их минимизировать, врачи, как правило, назначают в качестве дополнительной терапии обезболивающие препараты. Полное восстановление организма после операции на поджелудочной железе занимает около 10–12 месяцев.
Возможные последствия в послеоперационный период
Последствия удаления поджелудочной железы могут быть разными. Любое хирургическое вмешательство имеет высокие риски развития воспалительных или инфекционных процессов в тканях организма в послеоперационный период. И чтобы их избежать, перед операцией и после врач назначает курс антибиотиков. Если пациент будет принимать их строго по выписанной схеме, риски возникновения таких осложнений снижаются в несколько раз.
После удаления железы развивается сахарный диабет, ведь после операции в организме отмечается острая нехватка инсулина, из-за чего человек вынужден постоянно ставить инъекции инсулина. Если пропускать их или использовать их неправильно, это тоже чревато различными последствиями, среди которых находится гипо- и гипергликемическая кома.
Помимо этого, даже удаление небольшой части поджелудочной железы нарушает ее экзокринные функции, ответственные за пищеварение. Поэтому больному придется также постоянно осуществлять прием ферментных препаратов (назначаются они в индивидуальном порядке).

Препараты, использующиеся в качестве заместительной терапии после удаления поджелудочной
Питание после операции
После операции по удалению поджелудочной железы всем пациентам без исключения назначается строгая диета. Придерживаться ее придется постоянно. Из рациона раз и навсегда убирают:
- жареные и жирные блюда;
- копчености;
- соленья;
- мучное;
- пряности;
- консервы;
- полуфабрикаты;
- колбасные изделия;
- острые блюда и соусы;
- газированные и алкогольные напитки;
- шоколад;
- какао;
- бобовые.
Кушать овощи и фрукты в сыром виде также не рекомендуется, так как в них содержится много клетчатки, которая трудно поддается перевариванию. Все блюда следует готовить на пару либо запекать в духовом шкафу, но только без добавления масла.
В ежедневном рационе больного обязательно должны быть мясо и рыба нежирных сортов. Однако употреблять их вместе со шкуркой нельзя. Также каждый день ему необходимо кушать молочные и кисломолочные продукты (содержание жиров в них не должно быть более 2,5%).
Употреблять пищу нужно также по определенным правилам:
- первые 3–4 месяца после операции ее нужно измельчать до пюреобразной консистенции;
- кушать необходимо маленькими порциями не менее 5 раз в день;
- за 30–40 минут до еды нужно ставить инъекцию инсулина (только в том случае, если используется инсулин короткого действия), а во время принятия пищи необходимо осуществлять прием ферментного препарата;
- еда должна быть теплой, горячие и холодные блюда запрещены;
- последний прием пищи должен осуществляться за 2–3 часа до сна.

Диета должна соблюдаться не только в период реабилитации, но и на протяжении всей жизни
Если строго следовать диете и своевременно применять лекарственные средства, назначенные врачом, можно прожить долгую и счастливую жизнь даже после полного удаления поджелудочной. Если же пренебрегать рекомендациям врача, то это может привести к серьезным последствиям и значительно сократить продолжительность жизни.
Источник
Когда нас поражает недуг, то все проблемы и радости отступают на второй план. Особенно, если это заболевание смертельно опасно. Одним из таких страшных диагнозов является некроз поджелудочной железы (панкреонекроз), который признан как одна из самых опасных болезней органов брюшной полости, поскольку может затронуть в целом пищеварительный тракт. Часто заболевание возникает у молодых женщин.
Что такое некроз
Панкреонекроз является патологическим явлением, которое характеризуется изменением и отмиранием ее тканей. Он возникает в результате развития острого панкреатита. Функция поджелудочной железы – производить пищеварительные ферменты, попадающие в двенадцатиперстную кишку и позволяющие организму производить расщепление жиров, белков и углеводов, в целом помогая пищеварению. Если же протоки железы поражены или непроходимы, ферменты начинают воздействовать на саму поджелудочную, растворяя и переваривая ее.
Классификация некроза поджелудочной железы
Некроз железы может быть очаговым или обширным, характеризоваться как прогрессирующий или вялотекущий. В зависимости от того, как проходит болезнь поджелудочной, ее считают гемостатической, отечной, деструктивной или функциональной. Возможен панкреонекроз геморрагический. Острый отечный некроз железы поддается консервативному лечению, если меры будут приняты своевременно.
При некрозе возникает отек паренхимы, возрастает давление на панкреоциты и нарушается движение по протокам. Если болезнь не будет остановлена, то пищевые ферменты будут разрушать железу, пойдет процесс разложения. Это может привести к тому, что гной из поджелудочной попадет в брюшную полость, в итоге возникнет острый перитонит, гнойный сепсис. Подобная ситуация угрожает жизни пациента и требует немедленного хирургического вмешательства.
Панкреонекроз является вторичным по отношению к острому панкреатиту. В зависимости от того, где проявляется некроз поджелудочной, он называется локальным, когда поражена только одна анатомическая область, диффузным, если таких областей две или более. Различается он по глубине поражения. Некроз поджелудочной может быть поверхностный, глубокий, тотальный. Исходя из того, как проходит и развивается болезнь, ее признают рецидивирующей, прогрессирующей, регрессирующей, молниеносной или абортивной.
Легкая степень заболевания – это диффузный или отечный некроз железы с небольшими очагами. На средней степени диффузный или локальный панкреонекроз характеризуется уже очагами большего размера. При тяжелой степени некроз поджелудочной носит диффузный или тотальный характер, имеет крупные очаги. Имеется также крайне тяжелая стадия, при которой панкреонекроз сопровождается различными осложнениями, которые приводят к необратимым последствиям и, как итог, смерти. Существует различие и по происхождению некроза поджелудочной.
Причины панкреонекроза
Острый панкреатит – причина болезни, возникновению которого способствуют болезни желчевыводящих путей, травмы, инфекции, паразиты, врожденные пороки, ранее пережитые операции, пищевые отравления, проблемы со сфинктером Одди, патологии органов, находящихся в брюшной полости, чрезмерное употребление алкоголя, жирной пищи. Часто последнее повинно в развитии некроза железы.
Симптомы болезни
Основным симптомом некроза поджелудочной железы является, прежде всего, сильная боль под ребрами с левой стороны. Она часто опоясывает, проходит вокруг всего тела, отдавая в лопатку и плечо, в результате возникает ложное ощущение, что это сердечный приступ. Признаки болезни поджелудочной железы – синеватые пятна по сторонам в области брюшной полости, расстройство стула, тошнота. Брюшная передняя стенка становится напряженной, ее пальпация вызывает болезненные ощущения.
Скопления жидкости могут отмечаться в перикарде и плевральной полости. Одновременно с этим становится более высокой температура, на коже в области поджелудочной могут появиться покраснения, или она, наоборот, станет более бледной. Все это, как правило, сопровождается повышенным газообразованием, вздутием живота, тошнотой. Хроническая форма некроза поджелудочной имеет такие осложнения, как диарея, сахарный диабет, желтуха, дистрофия печени, кишечное и желудочное кровотечение.
Диагностика поджелудочной железы
Если наличие дискомфорта в брюшной полости и поджелудочная начинают беспокоить, если есть подозрение, что это некроз железы, то надо обратиться к терапевту. Проведя осмотр пациента, выяснив все обстоятельства, он делает пальпацию, выясняет наличие, характер и расположение болезненных проявлений. Если обнаруживается патология железы, то пациент направляется к эндокринологу. Терапевт, в случае некроза поджелудочной, выписывает рецепт на снимающие воспаление лекарства, рекомендует лечебное питание и ферменты.
После прохождения лечения и новых анализов врач принимает решение о дальнейшей борьбе с некрозом поджелудочной или констатирует отступление болезни. Эндокринолог вмешивается тогда, когда у пациента замечаются нарушения в выработке инсулина и прописывает точно выверенную дозу искусственного аналога. К лечению может подключиться и онколог, если на железе будут обнаружены новообразования или опухоли.
УЗИ, МРТ и КТ дают понять состояние поджелудочной, увидеть, нет ли абсцесса, отеков, есть ли признаки воспаления, не имеется ли деформаций, изменений в размере или новообразований. Ультразвук поможет понять эхогенность паренхимы и наличие экссудата, определить наличие камней и кист на железе, понять состояние протоков. Компьютерная и магнитно-резонансная томография схожи с УЗИ в том, что могут продемонстрировать состояние поджелудочной, но делают это с более высокой точностью.
Лабораторные исследования дают информацию о процессах, происходящих в железе, состоянии пищеварительных ферментов и гормонов. Увеличение уровня амилазы в крови и моче подтвердит наличие некроза поджелудочной. Уровень глюкозы в крови укажет на аномалии в работе эндокринной системы. Только имея данные всех обследований, которые помогут проверить состояние железы, специалист поставит окончательный диагноз.
Методы лечения
В большинстве случаев панкреонекроз замечают на ранней стадии, тогда вместе с курсом препаратов назначается особое питание. На некоторое время пациента с больной поджелудочной могут посадить на лечебную голодовку, чтобы вывести токсины. Часто назначают спазмолитические, антиферментные препараты, иммуностимулирующие и антибактериальные средства. На ранней стадии некроза поджелудочной железы возможно избежать хирургического вмешательства, которое опасно, поскольку сложно выяснить, какие области пострадали.
Лекарственными препаратами
Для лечения поджелудочной используют мочегонные средства, проводится местная новокаиновая блокада. Для борьбы с некрозом железы применяются антигистаминные вещества, внутривенно вводятся спазмолитики при наличии сильных болей. Пациент с больной поджелудочной получает инсулин, если у него увеличивается уровень содержания глюкозы в крови, применяются ингибиторы протеазы. Больные принимают желчегонные средства, если нет камней в желчном пузыре.
Уместными могут оказаться содержащие щелочь минеральные воды, охлаждение поджелудочной железы и голодание. Если болезнь была вовремя замечена, диагностирована и подвергнута своевременному лечению, то восстановление и избавление от симптомов некроза возможно через 1-2 недели. Когда вылечить железу терапевтически не удается, больного направляют к хирургу.
Узнайте, как проводитсялечение поджелудочной железы лекарственными препаратами.
Народными средствами
Во время обострения некроза пациент испытывает сильные боли. Однако не только традиционная медицина способна с этим справиться. Если вы не хотите пичкать себя химией, попробуйте лечить поджелудочную народными средствами. Для этого используются растения и ягоды, способные бороться с воспалениями и уменьшать боль при некрозе. Давайте узнаем, как лечить поджелудочную с помощью природных средств.
Полезным будет отвар из софоры японской. Ложку травы залейте стаканом кипятка и настаивайте несколько часов. Пить отвар следует теплым, употреблять до приема пищи. Курс софоры для борьбы с некрозом железы не должен продолжаться больше десяти дней. Перед повторным ее использованием должно пройти несколько недель. Действие софоры преимущественно направлено на смягчение боли от некроза поджелудочной.
Как противовоспалительное средство при некрозе полезна черника. Заваривают листья или ягоды, неважно, сушеные или свежие. Используйте напиток в качестве повседневного для лечения поджелудочной. Схожим действием обладает бессмертник. Ложку сухого бессмертника нужно залить стаканом кипятка. Получившегося отвара, который надо разделить на три раза, должно хватить на день. Это хорошее средство для лечения некроза железы. Лечение поджелудочной народными средствами предполагает использование отвара овса. Он еще снимает раздражение, способствует выводу шлаков.
Питание при некрозе
Панкреонекроз поджелудочной железы налагает определенные ограничения на диету пациента. В ней могут быть вегетарианские супы с крупами, такими как овсяная, гречневая, рисовая или манная. В супах может быть вермишель, не лишними будут следующие овощи: морковь, картофель, кабачки, тыква. Добавляйте в меню нежирное мясо, куриное филе или говядину. Такие виды мяса – хорошее решение для больных с некрозом поджелудочной.
Допускаются при больной поджелудочной протертые каши, приготовленные на воде, куда приемлемо добавить немного молока. Не под запретом омлеты из яичных белков, вареные макароны, кальцинированный творог, молоко, кисломолочные напитки, сладкие ягоды и фрукты. Больным с некрозом железы рекомендуется получать в день не менее 10 граммов рафинированных растительных масел.
Запрещенными к употреблению навсегда для больных с некрозом железы станут кофе и какао, супы на бульонах, алкоголь, копченое мясо и колбасные изделия, консервы, жирная рыба, газировка, грибы, свежий хлеб, варенье, яичный желток, мороженое, ячневая, пшенная, перловая крупы, выпечка. Нельзя будет включать в рацион при больной поджелудочной капусту, виноград, инжир, сладкий перец, бананы, чеснок, лук.
Прогноз
Некроз поджелудочной признан одним из самых опасных заболеваний. Даже если диагноз был поставлен вовремя и лечение было начато, вероятность летального исхода составляет 70 процентов. Имеется возможность и для выздоровления. В качестве важных факторов для него нужно упомянуть степень заболевания, насколько своевременно произошло обращение к врачу и началось лечение поджелудочной, каким обширным успел стать некроз, имеются ли другие болезни, возраст пациента и возникшие осложнения.
Врачи не обещают чуда – если некроз поджелудочной удается побороть, то пациент получает инвалидность, и некоторые виды деятельности окажутся для него под запретом. Так, ему будет противопоказана любая работа, где нет возможности нормально питаться, требующая психоэмоционального напряжения, физической нагрузки, связанная с какими-либо отравляющими веществами.
Если же вам повезло и некроз поджелудочной вам знаком только понаслышке, то это повод задуматься, стоит ли быть настолько безответственным по отношению к своему здоровью, питаться фастфудом, потреблять безмерно алкогольные напитки. Может, стоит исправиться и перейти на здоровый образ жизни: полезное питание, занятия спортом, тогда такой диагноз, как панкреонекроз, будет всегда обходить вас стороной.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Комментарии для сайта Cackle
Источник



