Неоднородная структура печени и поджелудочной железы у ребенка
 Во время ультразвукового сканирования врач-сонолог оценивает не только эхоструктуру органа, но и его размеры, контуры, расположение. Такой показатель как неоднородная структура поджелудочной железы может встречаться при патологии и в норме. Следовательно, важно учитывать совокупность данных осмотра, лабораторных исследований и УЗИ.
Во время ультразвукового сканирования врач-сонолог оценивает не только эхоструктуру органа, но и его размеры, контуры, расположение. Такой показатель как неоднородная структура поджелудочной железы может встречаться при патологии и в норме. Следовательно, важно учитывать совокупность данных осмотра, лабораторных исследований и УЗИ.
Что такое эхоструктура и эхогенность, показатели в норме
На УЗИ отчетливо визуализируются именно плотные, или паренхиматозные органы: печень, селезенка, железы, почки. Самой лучшей ультразвуковой проводимостью обладают жидкостные среды, а именно мочевой пузырь с мочой, желчный пузырь, заполненный желчью, кровеносные сосуды.
Эхоструктура – это понятие, которое определяет строение органа и состояние его паренхимы на данный момент. Она может быть однородной, очагово или диффузно неоднородной. Под эхогенностью понимают степень плотности тканей, из которых состоит железа или другой исследуемой орган. Она бывает:
-
 средней, или нормальной (главный ориентир – эхогенность паренхимы здоровой печени);
средней, или нормальной (главный ориентир – эхогенность паренхимы здоровой печени); - пониженной — гипоэхогенной, когда орган выглядит более «темным», чем печень;
- низкой (анэхогенность), что характерно для мочевого пузыря, кист;
- повышенной («светлее» нормы);
- высокой – гиперэхогенной (такая эхогенность сравнима с цветом жировой клетчатки, костей на УЗИ).
Нормальная (здоровая) поджелудочная железа при сканировании может быть как однородной, так и несколько неоднородной. Визуализация мелкого или крупного «зерна» в паренхиме этого органа зависит от уровня аппаратуры и восприимчивости доктора. Если при отсутствии жалоб структура поджелудочной железы диффузно неоднородная, а размеры находятся в пределах нормы, то патология органа отсутствует.
Эхогенность поджелудочной обычно несколько выше или равна таковой у печени. Высокая эхогенность железы устанавливается в том случае, когда она находится на одном уровне с «цветом» жировой клетчатки. Гипоэхогенность регистрируется, если железа темнее печени или паренхимы почек. Таким образом, в норме поджелудочная имеет мелкозернистую несколько неоднородную эхоструктуру, среднюю или повышенную эхогенность.
Неоднородная структура поджелудочной железы на УЗИ
У взрослых людей (особенно после 40-45 лет) встречаются диффузные изменения органа за счет жировой инфильтрации. В данном случае железа будет неоднородной, а эхогенность повышенной. Размеры и контуры остаются нормальными.

За острый воспалительный процесс будет говорить не только неоднородность эхоструктуры, но и повышение либо резкое понижение эхогенности паренхимы органа, увеличение размеров за счет отека. Также возможно резкое расширение Вирсунгова протока с уплотнением его стенок. В данном случае неоднородность железы будет обусловлена лейкоцитарной или лимфоцитарной инфильтрацией, расширением капилляров.
Кроме того, при остром панкреатите врач-сонолог в выводах или в описательной части протокола может указать на то, что поджелудочная железа рыхлая – это значит, что ее контуры нечеткие, неровные, а размеры значительно увеличены.
На фоне хронического панкреатита нередко развивается диффузный фиброз поджелудочной железы. Это необратимый процесс, при котором нормальная функционально значимая ткань органа замещается соединительной. Фиброзные изменения в поджелудочной железе придают ей «белый» вид. Такой орган имеет крупнозернистую структуру, гиперэхогенный, может быть уменьшен в размерах.
Также неоднородная эхоструктура поджелудочной может быть обусловлена:
- кистами (врожденные, посттравматические, послевоспалительные);
- абсцессами, очагами некроза;
- кальцификатами, например, на фоне хронического алкогольного панкреатита;
- мелкими множественными опухолями (инсулиномы, апудомы).

Множественные кисты выглядят как мелкие округлые анэхогенные (черные) образования с четкими ровными контурами. Абсцессы же наоборот имеют неоднородную структуру пониженной эхогенности с нечеткими границами, иногда мелкими гиперэхогенными включениями. Кальцификаты обычно «рассыпаны» по всей паренхиме железы в виде округлой или неправильной формы белых образований с темной дорожкой.
Неоднородная структура у детей
В детском возрасте поджелудочная железа не является легко визуализируемым органом на УЗИ ввиду своего забрюшинного расположения. Неоднозначны и ее ультразвуковые характеристики.
Так, у детей на грудном вскармливании в течение первого года жизни она будет пониженной эхогенности. Если же ребенок находится на искусственном или смешанном питании, то железа более «светлая» и неоднородная, что является нормой в обоих случаях.
 У детей значительно реже, чем у взрослых встречается острый панкреатит, при котором поджелудочная увеличивается в размерах за счет воспалительного отека, становится неоднородной. Ее главный проток расширяется в диаметре. Со временем могут появиться гипоэхогенные участки некроза, кисты. Такое состояние требует неотложного лечения и диеты в условиях стационара.
У детей значительно реже, чем у взрослых встречается острый панкреатит, при котором поджелудочная увеличивается в размерах за счет воспалительного отека, становится неоднородной. Ее главный проток расширяется в диаметре. Со временем могут появиться гипоэхогенные участки некроза, кисты. Такое состояние требует неотложного лечения и диеты в условиях стационара.
Если у ребенка диагностирован инсулинозависимый сахарный диабет, то ультразвуковая диагностика поджелудочной железы малоинформативная. Данный орган долгое время остается неизменным. Лишь в отдельных случаях врачи регистрируют неоднородную эхоструктуру органа и ее уменьшенные размеры.
Нередко выявляются мелкие кисты в области головки или хвоста железы, которые придают ее структуре неоднородность. Как правило, за ними устанавливается динамическое наблюдение без проведения какого-либо оперативного лечения. Радикальное удаление кист назначается в том случае, если они достигают больших размеров и вызывают осложнения.
Полезное видео
Врач-узист в этом видео рассказывает, что означают диффузные изменения органа на УЗИ.
О каких патологиях говорит неоднородная структура поджелудочной железы на УЗИ
Если доктор просто указывает, что структура поджелудочной железы неоднородная – это значит, что произошла ее жировая трансформация (то есть в паренхиме увеличилось количество жировых отложений).
Для постановки более серьезного диагноза одной «диффузной неоднородности» недостаточно. Врач должен учитывать и другие ультразвуковые критерии различных патологий, а также описать за счет чего изменилась структура органа.

Причины и факторы, повлекшие изменения структуры органа
Болезни и состояния, которые могут изменить структуру паренхимы поджелудочной железы:
- острый панкреатит с последующим образованием очагов некроза или псевдокист;
- хронический панкреатит и следующий за ним диффузный фиброз железы;
- тяжелый сахарный диабет, муковисцидоз, врожденные болезни накопления;
- ожирение, острое отравление тяжелыми металлами, кислотами.
Источник
Такое заключение УЗД исследования, как диффузно-неоднородная структура печени довольно распространенное явление. Спровоцировать изменения в паренхиме органа способно множество факторов, и не всегда они связаны с развитием какого-то заболевания. Для проведения полноценной терапии по устранению структурных изменений печени необходимо точно установить, что именно поспособствовало образованию патологии.
Что это представляет собой?
Правильное анатомическое строение железы подразумевает деление органа на правую и левую доли. Помимо этого, правая подразделяется еще на две части. Тело печени состоит с 8 сегментов, которые имеют обособленное кровоснабжение, иннервацию и отток желчи. Паренхима печени в нормальном анатомическом виде зернистая. Степень выраженности этой так называемой зернистости и является главным критерием определения состояния железы. Любые изменения структуры печени считаются патологическими отклонениями.
В норме кровеносные сосуды и желчные протоки во время УЗД исследования не показывают завышенную эхогенность.
Вернуться к оглавлению
Изменения диффузного характера
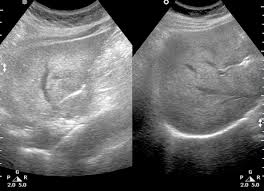 Исследование поможет вовремя диагностировать структурные изменения тканей.
Исследование поможет вовремя диагностировать структурные изменения тканей.
Если зерна паренхимы увеличены, то это состояние называется диффузная неоднородность. Изменения такого характера без соответствующих мер терапии ведут к полной трансформации ткани. Патология может возникать вследствие неправильного питания. Паренхима также может видоизменяться при любом негативном влиянии. Если зерна увеличились от внешнего воздействия, то лечение не займет много времени. Печень с неоднородной диффузной структурой часто провоцирует отклонения в работе поджелудочной железы. Состояние проявляется такими симптомами, как:
- периодический дискомфорт в правом подреберье;
- незначительные быстро проходящие болевые ощущения;
- желтизна белков (редко наблюдается).
Вернуться к оглавлению
Почему возникает неоднородная печень?
Нарушения структуры паренхимы могут быть спровоцированными разными причинами. Очень часто, если повышена эхоструктура печени, то это является последствием развития таких заболеваний, как:
- гепатиты разной этиологии;
- цирроз печени;
- жировой гепатоз;
- тромбоз печеночных вен.
 Вредные привычки разрушают печень.
Вредные привычки разрушают печень.
Если исследования показали, что печень умеренно неоднородная, то выделяют такие провоцирующие факторы:
- интоксикация вредными веществами, например, алкоголем;
- воспаление железы;
- неправильное питание, постоянные диеты;
- длительное лечение некоторыми медикаментами;
- нарушение обменных процессов в организме;
- ожирение;
- сахарный диабет.
Вернуться к оглавлению
Виды изменений
Мелкозернистая эхоструктура
Здоровая печень имеет выраженную сосудистую сетку и хорошо просматриваемые желчные протоки. Очертание органа четкое, края острые. Железа в нормальном состоянии однородная, гомогенная, мелкозернистая с диаметром воротной вены 8—12 мм. При отклонении от этого диаметра в большую сторону на 2 мм в комплексе с изменением эхогенности органа, подозревают портальную гипертензию. Причинами формирования высокого давления крови в портальной вене могут быть вирусные поражения, злоупотребление вредными веществами, неправильный рацион. В случаях когда печень мелкозернистая, но с небольшими изменениями, соответствующее лечение способно все исправить.
Вернуться к оглавлению
Среднезернистая
 Неоднородность печени может быть началом серьезной патологии.
Неоднородность печени может быть началом серьезной патологии.
Такая патология считается промежуточной фазой между нормальным состоянием железы и началом формирования болезни, когда видоизменения невозможно будет обратить. Среднезернистая печень образовывается, как следствие неправильного обмена веществ. Железа может быть увеличена в объеме и не иметь четких краев. Для постановки верного диагноза необходимо провести ряд дополнительных исследований.
Вернуться к оглавлению
Крупнозернистая
Печень с сильно увеличенными зернами является опасной и запущенно формой прогрессирования патологии, а значит практически не поддается лечению. Крупнозернистая структура железы свидетельствует о присутствии хронических поражений органа, таких как гепатиты разной этиологии. А также бугристая поверхность паренхимы наблюдается при хроническом алкоголизме, сильном ожирении или сахарном диабете в стадии декомпенсации. Очень часто такое состояние приводит к развитию некроза печени.
Вернуться к оглавлению
Неоднородная структура железы
Такое состояние формируется при циррозе печени и является патологическим перерождением паренхимы. Неоднородная эхоструктура имеет бугристости и неровности разного диаметра. Исследование показывает существенное уплотнение структуры железы в комплексе с разрастанием соединенной ткани. Патология также может формироваться на фоне жирового гепатоза, хронического алкоголизма или под влиянием гепатитов разной этиологии. Очень редко такие изменения осуществляются при запущенных формах воспалительного процесса, дистрофии желчевыводящих проток. Печень с неоднородной структурой обязательно сопровождается увеличением регионарных лимфатических узлов.
Вернуться к оглавлению
Как лечить?
 Пищу рекомендовано готовить на пару или запекать в духовке.
Пищу рекомендовано готовить на пару или запекать в духовке.
Если присутствуют незначительные видоизменения в структуре печени, то лечение заключается в коррекции образа жизни и в правильном питании. Рекомендуется в обязательном порядке избавиться от вредных привычек, в противном случае терапия не принесет положительного эффекта. Диета разрешает употреблять блюда, приготовленные на пару или же вареные. Под строгий запрет попадает жареная и жирная еда. Рацион должен состоять с таких продуктов и блюд, как:
- паровые или вареные овощи;
- нежирные супы на молоке;
- сваренные вкрутую яйца;
- обезжиренные кисломолочные продукты;
- разные крупы;
- нежирная рыба, мясо;
- овощной бульон.
А также диетическое питание исключает употребление, такой еды, как:
 Жирная пища и алкоголь создают дополнительную нагрузку на орган.
Жирная пища и алкоголь создают дополнительную нагрузку на орган.
- жирная рыба или мясо;
- наваристые мясные бульоны;
- фрукты, ягоды с кислым вкусом;
- бобовые, лук, чеснок;
- кондитерские изделия;
- шоколад;
- консервации, копчености;
- напитки, которые содержат кофеин и алкоголь;
- газировки.
Вернуться к оглавлению
Медикаментозная терапия
При запущенных формах неоднородности печени, которая сформировалась на фоне других патологий железы назначают лечение препаратами. В зависимости от этиологии болезни лекарства могут быть противовирусными, стимулирующими регенерацию, иммуномодулирующими. Курс лечение и дозировки подбирает врач, опираясь на результаты диагностических мероприятий и состояние пациента. Иногда возникает потребность в лечении сопутствующих болезней, таких как алкоголизм.
Вернуться к оглавлению
Методы профилактики
 Отказ от вредных привычек создает благоприятные условия для лечения болезни.
Отказ от вредных привычек создает благоприятные условия для лечения болезни.
В профилактических целях необходимо придерживаться некоторых рекомендаций. К ним относят:
- рациональное питание, которое включает себя диетические и легко усвояемые блюда;
- полный отказ от употребления алкоголя, наркотических веществ, курения;
- прохождения регулярных медицинских осмотров.
Иногда в целях профилактики врачи назначают гепатопротекторы растительного происхождения. К ним относятся, такие народные средства, как экстракт артишока, трава расторопша, цикорий, кукурузные рыльца. Употребление препаратов нужно осуществлять строго по рекомендации врача. А также эффективно используют оливковое или тыквенное масло для профилактики патологий печени. Прием масла делается утром натощак.
Источник

Количество детей, у которых врач диагностирует проблемы с поджелудочной железой, в последнее время заметно увеличилось. О том, что собой представляют реактивные изменения, почему они развиваются и как их лечить мы расскажем в этой статье.
Что это такое?
Реактивные изменения поджелудочной железы, несмотря на грозное название, не происходят сами по себе и отдельным недугом не считаются. Они являются ответной реакцией этого органа на некие иные недуги органов желудочно-кишечного тракта, а также на неблагоприятные воздействия, которые претерпевает детский организм.
Сама по себе поджелудочная железа – вторая во величине в области живота после печени, обеспечивает выполнение двух важнейших процессов – она вырабатывает необходимый для усвоения сахара инсулин и продуцирует панкреатическую жидкость, без которой пищеварительный процесс не может быть нормальным.


По протокам эта жидкость стекает в двенадцатиперстную кишку. Состояние этих протоков имеет огромное значение для работы поджелудочной железы. Поскольку все органы ЖКТ сообщаются посредством сети протоков, то любой недуг одного из них незамедлительно сказывается на работе поджелудочной, вызывая реактивные изменения.
Число детей, у которых врачи находят такие изменения, растет. Ученые полагают, что есть в этом определенная толика влияния ухудшающейся экологии, обилия консервантов и красителей даже в детском питании.


Причины возникновения
Ферменты, которые вырабатывает поджелудочная железа, становятся активными только тогда, когда соединяются с жидкостной средой кишечника. Однако при заболеваниях органов пищеварения возможен вброс жидкости из двенадцатиперстной кишки.
Соприкосновение с ней активизирует ферменты раньше времени, до их попадания в кишечник. Начинается активный процесс пищеварения не там, где нужно, и поджелудочная по сути начинает переваривать сама себя. Это в медицине называется реактивным панкреатитом, и такое изменение считается самым распространенным


Спровоцировать реактивные изменения могут самые разнообразные заболевания, такие, как гастрит, гепатит, проблемы с желчным пузырем, гастродуоденит. Причинами развития реактивных изменений в поджелудочной могут стать нарушения питания – малыш недостаточно хорошо кушает или, наоборот, объедается, ему разрешается злоупотреблять фаст-фудом, чипсами, сухариками и сомнительными сладостями с массой красителей и ароматизаторов.


Поджелудочная железа может увеличиться, в ней могут начаться патологические процессы в ответ на некоторые инфекционные заболевания вроде кори или скарлатины, на отравление токсинами, прием медикаментов, особенно на длительное употребление антибиотиков. Иногда «стартовым» механизмом, запускающим реактивные изменения выступают аутоиммунные патологические процессы в организме.
В детском и подростковом возрасте не исключается и психогенный фактор – поджелудочная может претерпевать функциональные нарушения, как говорится, на нервной почве, после пережитого сильного стресса.


Опасность
Реактивные изменения в поджелудочной железе лишь отражают факт наличия другой болезни, но и сами по себе способны доставлять неприятные ощущения. У детей может развиться достаточно выраженный болевой синдром, нарушиться пищеварение, а также увеличиться уровень сахара в крови.
Поджелудочная железа, подверженная таким деструктивным процессам увеличивается в размерах, может отекать. У ребенка может развиваться рвота, диарея, несварение, его могут беспокоить тянущие боли в верхней части живота. Однако в подавляющем большинстве случаев реактивные изменения протекают без симптомов вообще и становятся «находкой» на УЗИ органов ЖКТ.


Симптомы
О проблемах с поджелудочной железой могут свидетельствовать следующие признаки:
Боли в верхней части живота, в районе желудка, которые несколько стихают, если ребенок принимает сидячее положение с небольшим наклоном туловища вперед.
Рвотные массы с непереваренными кусочками пищи. Облегчения такая рвота не приносит.
Возможно повышение температуры тела.


Частый понос. Каловые массы имеют водянистую консистенцию, неприятный резкий запах. Если реактивные изменения присутствуют уже давно, то стул ребенка хронически нестабилен – диарея сменяется запорами и наоборот.
Сухость во рту, при осмотре ротовой полости обнаруживается молочный налет на языке.


Изменение аппетита. Ребенок начинает мало и нерегулярно есть, отказывается даже от тех блюд, которые раньше ему нравились.
Регулярная отрыжка, повышенное газообразование, метеоризм, вздутие живота.
Повышенная утомляемость, снижение общего тонуса организма.


Диагностика
Признаки вторичных диффузных изменений могут обнаружиться на ультразвуковом исследовании органов брюшной полости. Норму размеров органа по УЗИ можно оценить только по специальным врачебным таблицам, которые составлены с учетом возраста, пола и веса ребенка. У новорожденного и грудничка в среднем размеры железы по УЗИ в норме – 4-5 сантиметров. К 10-летнему возрасту размеры поджелудочной увеличиваются до 15 сантиметров.


Аномалии паренхимы выражаются не только в превышении верхней границы возрастной нормы по размеру, но и в очертаниях, контурах органа. Если диагност указывает в заключении, что у ребенка диффузные изменения, это означает, что реактивное состояние равномерно распространено по всему органу. Отдельных очагов патологии не наблюдается.
Впрочем, ультразвуковое исследование не дает точной картины происходящего. Поэтому при возникновении сомнений у врача назначаются уточняющие анализы:
клинический анализ крови на биохимию позволяет установить признаки возможного воспаления;
анализ мочи показывает, нет ли в образце выделительной жидкости несвойственных этой среде ферментов пищеварения;
эндоскопическое исследование двенадцатиперстной кишки позволяет судить о равномерности и структуре слизистой оболочки в районе стыка протоков.


Лечение
Умеренные реактивные изменения обычно не нуждаются в отдельной специальной терапии. Обычно все приходит в норму следом за тем, как будет завершено лечение основного недуга желудочно-кишечного тракта, который и повлек за собой нарушения работы поджелудочной.
Тяжелые диффузные изменения паренхимы железы лечат в стационарных условиях под постоянным наблюдением врача. Терапия включает в себя спазмолитики («Но-шпу», «Папаверин») для уменьшения болевых ощущений, ферментные препараты («Панкреатин» и другие), а также витамины и минералы. Ребенку также могут быть назначены антигистаминные средства для снятия симптомов аллергии, которая, если присутствует, ухудшает его состояние.


Обязательное условие выздоровления – строгая диета. При выраженной боли и рвоте ребенку устраивают 1-2 дня лечебного голодания, а потом вводят пищу постепенно. Диета исключает жареные и жирные продукты и блюда, газированные напитки, какао и шоколад, копчености и консервы, маринованные продукты. Полезны овощные супы, каши, кисель, компоты с небольшим содержанием сахара, свежие овощи и фрукты.
В дни лечебного голодания ребенку разрешены только теплые негазированные минеральные воды с повышенным содержанием солей – «Боржоми», «Ессентуки» и т. д.


Профилактика
Избежать проблем с поджелудочной железой довольно просто, чего нельзя сказать о лечении реактивных изменений. Родители должны следить за тем, сколько и чего ест ребенок. Питание должно быть регулярным, достаточным, сбалансированным. Нельзя перекармливать малыша.
При возникновении любых симптомов несварения, болей в животе, желательно показать ребенка врачу, чтобы исключить заболевания желудочно-кишечного тракта или обнаружить их и пролечить вовремя, пока поджелудочная не успела отреагировать на них реактивными изменениями паренхимы.


Все о проблемах поджелудочной железы у ребенка и не только смотрите в следующем выпуске программы доктора Комаровского.
Источник



