Невроз симптомы поджелудочной железы

ÐевÑоз желÑдка Ð²Ð¾Ð·Ð½Ð¸ÐºÐ°ÐµÑ Ð²ÑледÑÑвие ÑаÑÑÑÑ ÑÑÑеÑÑов, депÑеÑÑий â в обÑем невÑозов. Так же ÑаÑÑо бÑваеÑ, ÑÑо ÑÑÑÐ°Ð´Ð°ÐµÑ Ð½Ðµ ÑолÑко желÑдок, но и задеваÑÑÑÑ ÑаÑположеннÑе ÑÑдом оÑганÑ, и Ñогда возможно ÑазвиÑие невÑоза поджелÑдоÑной железÑ, невÑоза киÑеÑника, или же вÑей ÑепоÑки пиÑеваÑиÑелÑной ÑиÑÑÐµÐ¼Ñ — невÑоз ÐÐТ. Ðо некоÑоÑÑм ÑимпÑомам невÑоз киÑеÑника бÑÐ²Ð°ÐµÑ ÑÑ Ð¾Ð¶ Ñ Ð½ÐµÐ²Ñозом желÑдка, напÑимеÑ, болÑми под ÑебÑами. ÐоÑÑÐ¾Ð¼Ñ Ð¼Ð¾Ð¶Ð½Ð¾ легко ÑпÑÑаÑÑ ÐºÐ°ÐºÐ¾Ð¹ именно вид невÑоза, и Ñогда надо обÑаÑиÑÑ Ð²Ð½Ð¸Ð¼Ð°Ð½Ð¸Ðµ на дÑÑгие ÑимпÑомÑ, а невÑоз желÑдка вÑдаеÑ:
- вздÑÑие живоÑа;
- боли под ÑебÑами;
- ÑаÑÑÑÑойÑÑво желÑдка;
- аÑÑоÑагиÑ;
- икоÑа;
- ÑвоÑа;
- пÑÐ¾Ð±Ð»ÐµÐ¼Ñ Ñ Ð¿Ð¾Ð´Ð¶ÐµÐ»ÑдоÑной железой;
- и Ñ.д. (более подÑобно о ÑимпÑÐ¾Ð¼Ð°Ñ Ð½ÐµÐ²Ñоза желÑдка).
ЧаÑÑо лÑдей пÑи невÑозе желÑдка беÑÐ¿Ð¾ÐºÐ¾Ð¸Ñ Ð°ÑÑоÑÐ°Ð³Ð¸Ñ Ð¸ поджелÑдоÑÐ½Ð°Ñ Ð¶ÐµÐ»ÐµÐ·Ð°, ÑаÑÑмоÑÑим поÑледнее более подÑобно. ÐÑли Ð²Ð°Ñ Ð¸Ð½ÑеÑеÑÑÐµÑ Ð»ÐµÑение невÑоза желÑдка, пÑойдиÑе на ÑооÑвеÑÑÑвÑÑÑÑÑ ÑÑÑаниÑÑ.
ÐевÑоз поджелÑдоÑной железÑ
ÐоджелÑдоÑÐ½Ð°Ñ Ð¶ÐµÐ»ÐµÐ·Ð° ÑаÑполагаеÑÑÑ Ð¿Ð¾Ð´ желÑдком, и еÑÑеÑÑвеннÑм обÑазом желÑдок и поджелÑдоÑÐ½Ð°Ñ Ð¶ÐµÐ»ÐµÐ·Ð° ÑвÑзанÑ. ÐоÑÑÐ¾Ð¼Ñ Ð½ÐµÐ²Ñоз Ð¼Ð¾Ð¶ÐµÑ Ð·Ð°Ð´ÐµÑÑ Ð¸ не ÑолÑко желÑдок (невÑоз желÑдка), но и поджелÑдоÑнÑÑ (невÑоз поджелÑдоÑной железÑ). Ðб ÑÑом могÑÑ ÑказаÑÑ Ð±Ð¾Ð»Ð¸ в облаÑÑи ÑÑÑÑ Ð½Ð¸Ð¶Ðµ левого ÑебÑа. РзавиÑимоÑÑи Ð¾Ñ ÑÑадии болезни, Ñила боли ваÑÑиÑÑеÑÑÑ.
ÐоджелÑдоÑÐ½Ð°Ñ ÑвлÑеÑÑÑ Ñамой болÑÑой железой пиÑеваÑиÑелÑной ÑиÑÑÐµÐ¼Ñ (заÑо веÑÐ¸Ñ 80 гÑамм), коÑоÑÐ°Ñ Ð²ÑÑабаÑÑÐ²Ð°ÐµÑ ÑеÑменÑ, а благодаÑÑ Ð¸Ð¼ пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð¿ÑоÑеÑÑ Ð¿ÐµÑеваÑÐ¸Ð²Ð°Ð½Ð¸Ñ Ð¿Ð¸Ñи. Ðолее Ñого, без ÑÑÐ¸Ñ ÑеÑменÑов пÑоÑеÑÑ Ð¿Ð¸ÑеваÑÐµÐ½Ð¸Ñ Ð² Ñонком киÑеÑнике бÑл Ð±Ñ Ð½Ðµ возможнÑм. ÐоÑÑÐ¾Ð¼Ñ Ð¿Ð¾Ð´Ð¶ÐµÐ»ÑдоÑÐ½Ð°Ñ Ð¶ÐµÐ»ÐµÐ·Ð° ÑвлÑеÑÑÑ Ð¾ÑÐµÐ½Ñ Ð²Ð°Ð¶Ð½Ñм оÑганом в оÑганизме Ñеловека.
Ðо дÑÑÐ³Ð¾Ð¼Ñ Ð½ÐµÐ²Ñоз поджелÑдоÑной Ð¶ÐµÐ»ÐµÐ·Ñ ÐµÑе назÑваÑÑ Ð¿Ð°Ð½ÐºÑеонекÑоз â воÑпаление поджелÑдоÑной железÑ. ÐÑо когда она из-за пеÑенаÑÑÑÐµÐ½Ð¸Ñ ÑилÑнÑÑ ÑеÑменÑов пеÑеваÑÐ¸Ð²Ð°ÐµÑ Ñама ÑебÑ, Ñкани поджелÑдоÑной наÑинаÑÑ Ð¾ÑмиÑаÑÑ (некÑоÑизиÑоваÑÑÑÑ), и некÑоз наÑÐ¸Ð½Ð°ÐµÑ Ð¿ÐµÑÐµÑ Ð¾Ð´Ð¸ÑÑ Ð½Ð° близлежаÑие оÑганÑ. РзапÑÑеннÑÑ ÑлÑÑаÑÑ Ð² ÑвÑзи Ñ ÑÑим Ð¼Ð¾Ð¶ÐµÑ Ð¾ÑÑановиÑÑÑÑ ÑеÑдÑе, поÑÑÐ¾Ð¼Ñ Ð½Ðµ ÑÑÐ¾Ð¸Ñ Ð·Ð°ÑÑгиваÑÑ Ñ Ð»ÐµÑением.
СпÑовоÑиÑоваÑÑ Ð¸ ÑÑÑгÑбиÑÑ Ð±Ð¾Ð»ÐµÐ·Ð½Ñ Ð¼Ð¾Ð¶ÐµÑ:
- пеÑеедание;
- алкоголÑ;
- оÑÑÑое;
- жаÑеное;
- жиÑное.
ÐеÑение
ЧÑÐ¾Ð±Ñ Ð¸Ð·Ð±Ð°Ð²Ð¸ÑÑÑÑ Ð¾Ñ Ð½ÐµÐ²Ñоза поджелÑдоÑной Ð¶ÐµÐ»ÐµÐ·Ñ Ð² пеÑвÑÑ Ð¾ÑеÑÐµÐ´Ñ ÑÑÐ¾Ð¸Ñ ÑÑÑÑаниÑÑ Ð¿ÑиÑинÑ, коÑоÑÑе вÑзÑваÑÑ Ð½ÐµÐ²Ñоз. Ðо Ð´Ð»Ñ Ð»ÑÑÑего доÑÑÐ¸Ð¶ÐµÐ½Ð¸Ñ ÑезÑлÑÑаÑа, Ñ Ð¾ÑоÑо нанеÑÑи двойной ÑдаÑ:
- избавление Ð¾Ñ Ð½ÐµÐ²Ñоза;
- леÑение невÑоза поджелÑдоÑной Ð¶ÐµÐ»ÐµÐ·Ñ (медиÑинÑкий ÑпоÑоб или же наÑоднÑй).
ÐоÑÐ¾Ð¼Ñ ÑÑо даже еÑли Ð²Ñ Ð¸ избавиÑеÑÑ Ð¾Ñ Ð½ÐµÐ²Ñоза, но не бÑдеÑе леÑиÑÑ Ð±Ð¾Ð»ÐµÐ·Ð½Ñ (невÑоз поджелÑдоÑной), Ñо она Ñак и бÑÐ´ÐµÑ Ð±ÐµÑпокоиÑÑ Ð²Ð°Ñ.
ÐÐ»Ñ Ð¿ÑоÑилакÑики невÑоза (ÑледоваÑелÑно и поджелÑдоÑной) ÑÑÐ¾Ð¸Ñ ÑделÑÑÑ Ð²Ð½Ð¸Ð¼Ð°Ð½Ð¸Ðµ ÑомÑ, ÑÑо Ð²Ñ ÐµÐ´Ð¸Ñе, и пÑидеÑживаÑÑÑÑ Ð¾Ð¿Ñеделенной диеÑÑ, кÑÑаÑÑ Ð½ÐµÐ±Ð¾Ð»ÑÑими поÑÑиÑми. ÐÑ Ð¸ Ð´Ð»Ñ Ñого, ÑÑÐ¾Ð±Ñ Ð½Ðµ заÑÑнÑÑÑ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ðµ, не помеÑÐ°ÐµÑ Ð¿ÑоконÑÑлÑÑиÑоваÑÑÑÑ Ñ Ð²ÑаÑом и пÑодиагноÑÑиÑоваÑÑÑÑ.
ÐÑепкого пÑÐ¸Ñ Ð¸ÑеÑкого Ðам здоÑовÑÑ!

Источник
Панкреатит на нервной почве – одна из разновидностей воспаления поджелудочной железы. Другими факторами возникновения заболевания являются злоупотребление алкоголем, неправильное питание, наследственная предрасположенность, смежные хронические заболевания. В чем особенность панкреатита на нервной почте? Обзор симптомов и методов лечения.
Панкреатит от стресса: причины и симптомы
Стресс может стать спусковым механизмом, запускающим воспалительный процесс в поджелудочной железе. Признаками ухудшения самочувствия органа являются:
- Общая слабость;
- Повышенная утомляемость;
- Болевые ощущения вверху живота, носящие опоясывающий характер;
- Повышенная температура тела;
- Сбои в пищеварительном процессе;
- Расстройства желудочно-кишечного тракта и пр.
Если Вы заметили подобные недомогания, следует обратиться к гастроэнтерологу.
Может ли обостриться панкреатит на нервной почве? Врачи считают, что у больных хроническим панкреатитом к рецидиву заболевания могут привести нервные проблемы:
- Повышенная тревожность;
- Депрессия;
- Эмоциональная нестабильность;
- Стрессовые ситуации и др.
Таким образом, так называемый нервный панкреатит может быть, как первичным, так и вторичным.
Повышают вероятность развития воспаления в поджелудочной железе:
- Обильно приправленные и жирные блюда;
- Плохое пережевывание;
- Злоупотребление кофейными и алкогольными напитками;
- Продукты, в составе которых повышенное содержание «химии»;
- Долгий прием некоторых лекарств.
При нарушении обмена веществ и дефицита витаминов также существует риск появления панкреатита. Другие причины – паразитарные и инфекционные заболевания, травмы поджелудочной и перенесенные операции на железе.
Психосоматика панкреатита поджелудочной железы
Панкреатит и нервы тесно взаимосвязаны, что подтверждают психологические исследования. Обнаружена зависимость между типом личности и склонностями к определенным заболеваниям.
Панкреатит на нервной почве, чаще других, наблюдается у людей с такими чертами характера:
- Стремление все контролировать;
- Легкость возбуждения;
- Волевой характер;
- Успешность в реализации запланированных дел и мечтаний;
- Самостоятельность;
- Неумение подчиняться;
- Экстраверты;
- Эгоизм;
- Самобичевание;
- Обидчивость.
Как правило, формирование перечисленных выше черт происходит по причине нехватки внимания от родителей. Дефицит ласки и заботы в детстве находит отражение во взрослом возрасте. За маской успешных и активных, зачастую, прячутся неуверенные себе и глубоко печальные внутри люди.
«Заедая» свои детские обиды и негодование, неосознанно акцент в питании смещается на сладости, полуфабрикаты, острую и соленую еду – все те вредности, которые кажутся нам невероятно вкусными и сытными, а главное – успокаивающими. Кроме того, из-за переменчивого настроения, стрессов и депрессий снижается работоспособность человека и нарушается гормональный фон.
Как лечить панкреатит на нервной почве
Основа лечения – это коррекция режима питания.
- В обязательном порядке исключаются алкоголь, кофе и газированные напитки;
- В течение дня пища потребляется небольшими порциями 6 раз в сутки;
- Отказаться придется от сахарного песка, сдобы, острых и жирных блюд;
- В рационе преобладает белок;
- Минимизируется потребление углеводов и грубой клетчатки;
Для повышения эффективности лечения назначается курс приема витаминов и успокоительных средств, призванных снять эмоциональное напряжение.
Профилактика панкреатита на нервной почве
Переедание от стресса грозит обернуться нервным панкреатитом. Чтобы не опустить этого, важно осознать, что привычка «заедать» волнения и страхи не принесет ничего хорошего!
- Потреблению пищи должно прошествовать чувство голода. Не нужно кушать за компанию, не испытывая позывов к насыщению, или поддавшись скуке. В этом поможет строгое меню и приемы пищи через определенные временные интервалы;
- Наличие хобби – лучшее лекарство от скуки! Внесите в свою жизнь что-то интересное или полезное. Это может быть физическая активность, секция, увлечение или пр.
- Если же предупредить «заедание» не удается, замените вредную пищу на фрукты, ягоды или овощи. Съедайте по несколько ягод, орехов или сухофруктов, вместо того, чтобы тянуться за газировкой, фаст-фудом или булкой.
Вносит свой вклад в регуляцию пищеварения и психологического состояния больного фитотерапия. Например, травяные чаи и отвары способны оказать легкий седативный эффект. Расслабляющие ванны и массажные процедуры также помогут обрести гармонию с собой.
Источник
Болезни поджелудочной железы (панкреонекроз, гнойный панкреатит, рецидивирующий панкреатит, киста поджелудочной железы, атеросклероз сосудов железы, инсулома) нередко сопровождаются различными симптомами поражения нервной системы: головной болью, головокружением, расстройством сознания, психомоторным возбуждением, анизорефлексией, болезненностью нервных стволов, расстройствами чувствительности, вегетативными нарушениями, эпилептиформными припадками и т. п. Выделяют синдромы: неврастенический, острая энцефалопатия, хроническая энцефалопатия и энцефаломиелопатия, гипергликемическая и гипогликемическая комы. В патогенезе неврологических осложнений при панкреатитах ведущую роль играет ферментативная или гормональная дисфункция поджелудочной железы.
Последняя сопровождается выделением большого количества протеолитических ферментов (трипсина, химотрипсина, плазмина, кинина, калликреинал липазы, амилазы) и поступлению их в кровяное русло, недостаточной или избыточной продукцией инсулина. Это ведет к расстройству водно-электролитного баланса, иногда и углеводного обмена (гипо- или гипергликемия), общей интоксикации. В головном мозге и других отделах нервной системы развиваются отек и дисциркуляторные нарушения. Нередко нервно-психические нарушения обусловлены гиперинсулинизмом и гипогликемией. В их основе лежат различные причины (инсулома, гликогенозы, адиссонизм, микседема, болезнь Симмондса и др.). Самые частые из них — опухоль (аденома) поджелудочной железы — инсулома и гнойные панкреатиты. Генез гипергликемии — врожденная или приобретенная (атеросклеротическая) недостаточность островкового аппарата поджелудочной железы с уменьшением продукции инсулина.
Синдром острой энцефалопатии развивается на фоне тяжелого течения панкреатита. Проявляется резким психомоторным возбуждением, менингеальными и проводниковыми симптомами.
Синдромы хронической энцефалопатии и энцефаломиелопатии формируются у больных, длительно страдающих панкреатитом, на фоне ферментной декомпенсации поджелудочной железы. Развиваются нерезко выраженные симптомы: головная боль, парезы черепных нервов, повышение сухожильных рефлексов, пластическая гипертония мышц и другие признаки пирамидной и экстрапирамидной недостаточности, изредка — эпилептические припадки.
Первые клинические симптомы гипогликемической энцефалопатии — снижение нервно-психического тонуса, апатия, вялость, особенно после физической работы и натощак. В дальнейшем появляются пароксизмы, которые проявляются чувством беспокойства, побледнением лица, подъемом АД, потливостью. При дальнейшем снижении уровня сахара начинают выявляться расстройства сознания (возбуждение, спутанность, галлюцинации, затем -сопор, кома), а также менингеальные и очаговые симптомы (ригидность затылка, повышение мышечного тонуса, судороги, парезы и др.). В зависимости от преобладания тех или других симптомов выделяют следующие формы гипогликемической энцефалопатии: делириозную, менингеальную, гемиплегическую, эпилептическую.
Гипергликемическая (диабетическая) кома чаще развивается постепенно — в течение нескольких часов или даже суток. Появляются головная боль, головокружение, жажда, полиурия. Больные становятся вялыми, сонливыми, апатичными, безучастными. Кожа сухая, со следами расчесов. При отсутствии лечения прекоматозное состояние переходит в кому: сознание полностью утрачивается, падает АД, пульс слабый, частый. Запах ацетона изо рта. Зрачки узкие, корнеальные, брюшные и сухожильные рефлексы угасают. Иногда в течение некоторого времени определяются патологические рефлексы.
Если нервно-психические нарушения вызваны воспалительными заболеваниями поджелудочной железы, то при лечении широко применяют антиферменты (контрикал, трасилол, зимофрен, аминокапроновая кислота), гормоны (анаболические стероиды), дезинтоксицирующие и общеукрепляющие препараты (глюкоза, изотонический раствор хлорида натрия, глюкозо-новокаиновая смесь, витамины, хлорид кальция, сульфат магния, желудочная гипотермия. Для купирования гипогликемических нарушений — прием сахара, глюкозы, фруктовых соков, гипергликемических — инсулина и других сахароснижающих препаратов.
В случаях гнойного панкреатита и при панкреонекрозах, осложненных перитонеальными явлениями, а также при опухолях железы — инсуломах необходимо хирургическое вмешательство. Течение и прогноз нервно-психических расстройств определяются тяжестью и исходом заболевания поджелудочной железы. Они более благоприятны при инсуломе, остром отеке и кисте поджелудочной железы, менее-при панкреонекрозе и гнойном панкреатите.
Источник
Некроз поджелудочной железы – одно из наиболее опасных заболеваний брюшной полости, в основе которого — травмирование соединительной ткани и стенок сосудов. Первопричина заболевания – тяжелый панкреатит, который при несвоевременной диагностике и негативных вспомогательных факторах приобретает тяжелые формы, что в свою очередь приводит к негативным последствиям. Начинает проявляться жировой панкреонекроз, процесс, когда клетки поджелудочной железы прекращают свою жизнедеятельность.
Спровоцировать заболевание могут многие факторы. Неумеренное употребление лекарственных препаратов, алкоголя и жирной пищи способствуют закупориванию проток поджелудочной железы, которое происходит за счет преждевременной активации собственных ферментов, вынуждая орган самостоятельно переваривать себя.
Переваренные участки некротизируются (отмирают), это помогает некрозу распространяться на прилегающие органы. Стенки кишечника, которые находятся в тесном контакте с поджелудочной, воспаляются. Образующаяся рыхлость тканей помогает болезнетворным бактериям без труда преодолевать преграды и заражать все органы вокруг.
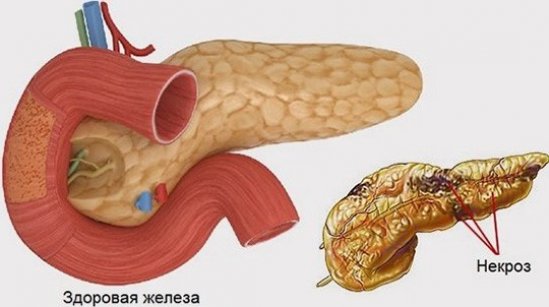
Водно-солевой баланс организма нарушается, происходит заражение крови, которая начинает свертываться в разных местах, провоцируя кровотечения. Одновременно выходят из строя остальные органы желудочно-кишечного тракта. В результате чего появляется полиорганная недостаточность.
Прогноз на успешное выздоровление зависит исключительно от своевременного диагностирования.
Шансы на полное выздоровление небольшие и составляют от 30 до 60%. Во время повреждения соединительнойткани, процесс выходит за пределы органа и становится почти необратимым. Если некроз диагностировать несвоевременно, шансы больного равны нулю.
Причины заболевания
Чтобы добиться максимального эффекта, нужно выявить первопричину болезни. Статистика утверждает, что почти 70% пациентов с диагнозом некроз злоупотребляли спиртным. Оставшиеся проценты приходятся на больных страдающих желчекаменной болезнью и рядом причин, среди которых:
- Калькулезный холецистит;
- Инфекционные заболевания;
- Язвенная болезнь;
- Переедание;
- Регулярное употребление жирной пищи;
- Инфекционные заболевания;
- Операции на брюшной полости и ее травмы.
 Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
- Отечный;
- Гемостатический;
- Деструктивный;
- Геморрагический.
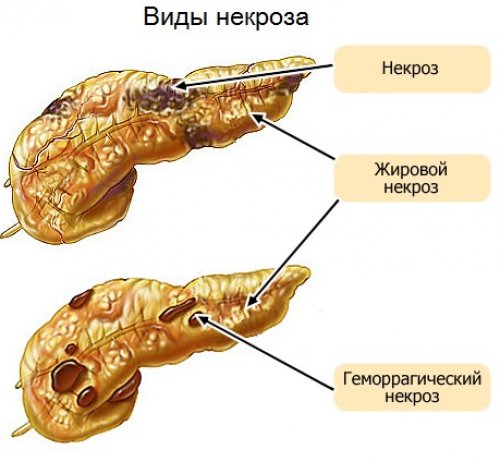
При отечной форме протекания болезни, шансы больного на выздоровления увеличиваются. Это наиболее благоприятный паталогический тип, при котором перенхима органа отекает, за счет чего происходит нарушения микроцеркуляции с увеличением давления на нее. При грамотно подобранном и своевременном лечении, шансы пациента на выздоровление очень высоки.
Симптомами некроза могут быть как индивидуальные особенности организма, так и какой-либо патологический процесс организма. Боль в левом подреберье, отдающая порой выше, в грудную клетку или зону плеча — один из основных симптомов. Иногда пациенту трудно описать локацию боли, так называемую боль опоясывающую.

Чтобы отличить некроз от сердечного приступа, которые имеют схожую природу болевых ощущений, нужно иметь представление о главном отличии: если в положении сидя подтянуть колени к области живота, боль при панкреонекрозе становиться слабо выраженной или вовсе сходит на нет.
Основные признаки
- Боль. Сила болевого синдрома зависит от степени тяжести и течения болезни, поэтому не всегда ярко выражена. Нестерпимые и изнуряющие боли встречаются почти у 90% больных, некоторые из них сопровождаются внезапной сердечно-сосудистой недостаточностью (коллапсом), иногда со смертельным исходом. Остальная же часть пациентов отмечают у себя боли умеренного характера.
- Рвотные позывы или рвота, которая не имеет отношения к приемам пищи и необлегчают самочувствие пациента. В связи с разрушением кровеносных сосудов, всвоем составе рвотная масса имеет кровь в виде сгустков с примесью желчи. Изнуряющая рвота способствует обезвоживанию организма, происходит снижение диуреза, которое влечет за собой отсутствие мочеиспускания и сильную жажду.
- Метеоризм. Процессы брожения в кишечнике способствуют повышенному газообразованию. Это приводит к задержке газов и влечет сильное вздутие живота, провоцируя запоры за счет ослабления перистальтики.
- Интоксикация. В период прогрессирующего развития некроза, токсины бактерийприводят к интоксикации организма. Ко всем вышеописанным симптома присоединяется сильная слабость, снижение давления. У больного появляется одышка и учащается сердцебиение. Под действием большого количества токсинов, возможно возникновение энцефалопатии, которая помимо дезориентации больного может привести к развитию комы.
- Бледность кожных покровов (гиперемия). На запущенной стадии болезни, после сильной интоксикации организма, кожа больного становятся желтого цвета с землистым оттенком. В следствии внутренних кровоизлияний, по обе стороны живота и спины, а иногда и в области пупка, появляются синие пятна.
- Гнойные осложнения – достаточно запущенная стадия некроза. В силу воспаления и интоксикации поджелудочная сильно увеличивается в своих объемах, это приводит к образованию гнойного инфильтрата, развитию токсического гепатита и неутешительных прогнозах.
 Осложнения некроза:
Осложнения некроза:
- Ферментная недостаточность;
- Язва желудка и абсцесс;
- Желудочные кровотечения;
- Перитонит и свищи;
- Тромбоз мезентериальных вен.
Диагностика
При своевременном обращении за медицинской помощью, при малейших подозрениях или симптомах, некроз можно диагностировать на его ранней стадии и давать утешительные прогнозы. Острый панкреатит в начале заболевания успешно поддается медикаментозному лечению и не требует оперативного вмешательства.
Диагноз устанавливается при обращении больного, на основании его жалоб и проведении соответствующего обследования. При постановке диагноза используют два вида обследования:
Лабораторное обследование заключается в расширенном анализе крови.
- при наличии заболевания, повышается зернистость нейтрофилов и лейкоцитов, растет количество СОЭ;
- подымается уровень сахара в крови;
- вследствие обезвоживания организма повышается гематокрит, эластаз и трипсин;
- признаком воспаления железы является рост печеночных ферментов.
Второй этап диагностирования некроза – инструментальный. Сюда относят
- Диагностическую лапароскопию;
- Магнитно-резонансную томографию;
- Пункцию жидкостных образований;
- Ангиоргафию сосудов железы;
- УЗИ помогает определить неравномерность структуры данного органа, наличие либо отсутствие в брюшной полости жидкости и камней в желчных путях, кисты и абсцессы с характерным местом локализации.
- Компьютерная томография выявляет очаги некроза, наличие воспаления клетчатки, размеры самой железы.
Лечение заболевания и прогноз
В зависимости от паталогических процессов и изменений в органе, которые были выявлены одним из методов диагностики, может быть назначено медикаментозное или же хирургическое лечение.
При медикаментозном лечении помимо антибактериальных, антиферментных и иммуностимулирующих препаратов, больному подбирают индивидуальную диету и схему питания.
Поскольку диагностировать острый некроз возможно на ранней стадии, хирургические методы в начале развития болезни неоправданы. На начальном этапе практически невозможно определить и выявить часть железы, которая пострадала от паталогических процессов.
Оперативное вмешательство проводится методом лапароскопии или лапаротомии. Недостатки этих методов в послеоперационных осложнениях и отсутствии полной гарантии.
Прогнозы при некрозе давать очень трудно. Поскольку смертность при данном диагнозе имеет очень высокий показатель, и даже в условиях своевременной диагностики достигает 70%. Однако шансы на выздоровление достаточно велики. Благоприятный исход зависит прежде всего от своевременного обращения к врачу, а также степени тяжести заболевания и возраста пациента. Если некрозом повреждена большая часть поджелудочной железы, летальный исход практически неизбежен.
Источник