О здоровье поджелудочной железы у человека
О том, что такое поджелудочная железа, ее воспаление симптомы и лечение, знают лишь те люди, которым врач поставил диагноз – панкреатит. Большинство из нас не знает или мало знает об этом небольшом, но очень важном для нашего организма, органе.
Цель этой статьи – не только рассказать о назначении и функциях поджелудочной железы, но и описать симптомы ее воспаления, а также методы лечения и профилактики острого и хронического панкреатита. Ведь, знания о своем организме и их применение способствуют укреплению здоровья!
Строение и функции поджелудочной железы
Поджелудочная железа находится за желудком, выступая из-за него своей частью в левое подреберье. Ее размеры – от 16 до 22 сантиметров, а вес составляет 80 грамм. Строение этого  органа – альвеолярно-трубчатое, представляет собой дольки из железистой ткани. Каждая такая долька имеет систему маленьких выводных протоков, впадающих в общий выводной проток.
органа – альвеолярно-трубчатое, представляет собой дольки из железистой ткани. Каждая такая долька имеет систему маленьких выводных протоков, впадающих в общий выводной проток.
Общий выводной проток поджелудочной железы впадает в общий жёлчный проток, который открывается в двенадцатиперстную кишку.
Кроме того, между дольками органа находятся островки Лангерганса, обеспечивающие продуцирование в кровь глюкагона и инсулина.
Такое сложное строение поджелудочной железы обусловлено необходимостью выполнения ею не только внешней, но и внутренней функций.
Внешняя функция поджелудочной железы заключается в производстве поджелудочного сока, который выделяется в двенадцатиперстную кишку и способствует перевариванию органических составных частей пищи. Сок состоит в основном из воды и пищеварительных ферментов, участвующих в расщеплении белков (трипсин), жиров (липаза), углеводов (амилаза), лактозы, содержащейся в молоке.
В сутки поджелудочная железа вырабатывает 1-1,5 литра поджелудочного сока.
Внутренняя функция поджелудочной железы – еще более сложная, поскольку связана с продуцированием гормонов: инсулина, глюкагона и липокаина, отвечающих за уровень сахара и жиров в крови.
Итак, поджелудочная железа регулирует энергообмен и другие биохимические процессы нашего организма.
Симптомы острого и хронического воспаления поджелудочной железы
Главной причиной заболевания поджелудочной железы – воспаления симптомов и лечения ее является нарушение оттока панкреатического сока и изменение его химического состава, в результате перенесенных острых инфекционных заболеваний, стрессов, болезней желчного пузыря и печени, аллергии на лекарственные препараты, злоупотребления алкоголем, острой и жирной пищей и др.
Воспаление поджелудочной железы – панкреатит, может протекать остро или перейти в хроническую форму.
Острый панкреатит проявляется внезапным приступом болей в животе, локализующихся в левом или правом подреберье, тошнотой или рвотой, высокой температурой, слабостью, понижением артериального давления. Иногда пациент испытывает опоясывающую боль в животе.
Острый приступ панкреатита, при котором происходят кровоизлияния, отеки или даже некроз поджелудочной железы, может быть опасным не только для здоровья, но и для жизни больного. Поэтому нужно незамедлительно вызывать скорую помощь.
При хроническом панкреатите приступы меньше выражены, но могут повторяться на протяжении многих лет. Сопровождаются они ноющей болью ночью или спустя 2-3 часа после еды, отрыжкой, тошнотой, рвотой, диареей. Как правило, хроническое воспаление поджелудочной железы приводит к потере аппетита, снижению веса, нарастанию утомляемости и слабости.
Любое воспаление этого важного органа отрицательно сказывается на всем организме, поскольку нарушается выработка инсулина клетками поджелудочной железы. А это в свою очередь, при отсутствии лечения, может привести к сахарному диабету.
Несвоевременное или некачественное лечение воспаления поджелудочной железы чревато осложнениями в виде цирроза или других серьезных нарушений пищеварительной системы.
Лечение панкреатита и диета
Помощь при острой форме болезни
Купировать приступ острого панкреатита могут только специалисты в стационаре. Поскольку велик риск обезвоживания организма, нужны внутривенные вливания. Для снятия острого воспаления, назначают спазмолитические препараты, устраняющие спазм сфинктера и нормализирующие отток поджелудочного сока, а также уменьшающие давление внутри органа.
Комплексное стационарное лечение включает прием не только спазмолитиков, но и обезболивающих, а также других средств, улучшающих общее состояние пациента и нормализующих функцию поджелудочной железы.
Лечение при хроническом течении панкреатита
При хронической форме болезни, после установления точного диагноза в результате обследования (биохимический и клинический анализ крови, рентгенография, гастроскопия, компьютерная томография, ультразвуковое исследование органов брюшной полости), лечащий врач определяет, чем лечить поджелудочную железу по мере активности симптоматики.
Главная задача специалиста во время обострения панкреатита назначить препараты, избавляющие пациента от боли и восстанавливающие функции поджелудочной железы. Обычно назначается противомикробная, обезболивающая и спазмолитическая терапия, а также прием ферментных лекарственных средств, способствующих улучшению пищеварения.
Лечение в домашних условиях возможно под наблюдением участкового врача. Иногда длительность терапии при хронической форме болезни занимает несколько месяцев.
Основная проблема для больного: Как снять приступ обострения воспалительного процесса в поджелудочной железе?
- Нужно отказаться в первый день от пищи и воды, чтобы не раздражать воспаленный орган. Можно пить только теплую качественную минеральную воду: «Нарзан», «Боржоми», «Ессентуки 4».
- Принять горизонтальное положение и постараться полностью расслабиться для уменьшения болезненных ощущений.
- Приложить холод к месту поджелудочной железы.
- Для снижения боли можно сесть и медленно наклониться вперед.
- Обеспечить физический и эмоциональный покой больному.
- При отсутствии разрушительных процессов в тканях поджелудочной железы, врач позволяет прием обезболивающих препаратов, таких как но-шпа.
После снятия болезненного приступа необходима правильная диета.
 В домашних условиях можно применять народные средства, позволяющие восстановить нормальную работу поджелудочной железы. Наиболее полезными и действенными из них являются овес и травы (расторопша, корень одуванчика и лопуха, календула и др.).
В домашних условиях можно применять народные средства, позволяющие восстановить нормальную работу поджелудочной железы. Наиболее полезными и действенными из них являются овес и травы (расторопша, корень одуванчика и лопуха, календула и др.).
Рекомендации по диете
При обострении хронического панкреатита на вторые сутки разрешается низкокалорийная диета: мясо и рыба в виде суфле и паровых котлет, каши на воде без соли и масла, омлет, пюре из вареных овощей – для начала. Затем можно есть творог, кисломолочные продукты, фрукты и ягоды в виде компотов и киселей, печеные яблоки.
Диетическую пищу следует принимать часто – 5-6 раз в день, и небольшими порциями. Вся еда должна быть теплой (не холодной и не горячей!), протертой и приготовленной на пару.
Необходимо исключить из рациона:
- алкогольные напитки;
- острые специи и приправы;
- жирные и жареные блюда;
- соленья и консервы;
- колбасы и копчености;
- кондитерские изделия, шоколад, кислые соки.
Соблюдение строгой диеты будет способствовать выздоровлению.
Профилактика воспаления поджелудочной железы
Рассматривая тему поджелудочной железы, ее воспаления симптомов и лечения, нельзя обойти вопрос профилактики заболевания этого важного органа.
Гарантировано предотвратить воспаление невозможно, однако снизить уровень риска возникновения возможно, если:
- отказаться от употребления спиртного и курения;
- соблюдать щадящую, но полноценную диету;
- уменьшить потребление простых углеводов или отказаться от них;
- своевременно выявить и устранить аномалии в строении желчного или панкреатического протоков;
- при необходимости удалить камни их желчного пузыря, которые могут привести к блокировке протока поджелудочной железы и нарушению оттока пищеварительных соков;
- вылечить гепатит;
- вести здоровый и подвижный образ жизни;
- при резкой боли в животе, появлении рвоты и других симптомов немедленно обратиться к врачебной помощи.
В случае, когда имеется длительное хроническое течение поджелудочной железы, рекомендуется в периоды ремиссии бальнеотерапия и фитотерапия. Принимать травяные сборы.
Интересный подход к профилактике и лечению хронического панкреатита предлагает практикующий врач, академик российской АМТН Евдокименко П.В. (см. видеоролик).
Чтобы сохранить здоровье такого незаменимого органа пищеварения, как поджелудочной железы, следует при наличии первых симптомов панкреатита своевременно обращаться к врачу и соблюдать все его рекомендации по лечению.
Помните, что сильные боли в животе могут свидетельствовать не только о панкреатите, но и о других серьезных недугах, угрожающих жизни.
Будьте здоровы и внимательны к себе!
Источник
В нашем организме «живет» небольшой орган весом всего около 70-90 граммов, но при этом он один из самых важных. Именно поджелудочная железа вырабатывает ферменты, необходимые для расщепления жиров, белков и углеводов. Кроме того, поджелудочная железа вырабатывает и некоторые гормоны – инсулин, глюкагон и липокаин. Инсулин и глюкагон участвуют в углеводном обмене и регулируют содержание сахара в крови. Липокаин помогает биосинтезу фосфолипидов в печени. Кроме того, поджелудочная железа выделяет панкреатический сок, который нейтрализует кислое содержимое желудка и участвует в процессе переваривания пищи. И то, насколько отлаженно работает поджелудочная железа, во многом зависит от наших пищевых привычек.
Одно из самых распространенных заболеваний – панкреатит, воспаление поджелудочной железы. В последние годы эта болезнь сильно помолодела, ее часто диагностируют даже у школьников. И одна из главных причин панкреатита – неправильное питание. Самые частые симптомы острого панкреатита – рвота и сильные боли вверху живота, боль «под ложечкой», которая может отдавать в левое или правое подреберье, спину, за грудину или под правую лопатку.
Возникают они нередко после обильного застолья.Если вовремя не заняться лечением, панкреатит переходит в хроническую форму. В результате поджелудочная железа начинает разрушаться, так как отток ферментов сокращается, и они начинают копиться внутри нее и разъедать ее клетки. Из-за нарушения выработки инсулина далее может развиться сахарный диабет.
Постоянное поддержание баланса уровня глюкозы (сахара) в организме происходит с помощью вырабатываемых поджелудочной железой инсулина и глюкагона. Причем повышение уровня инсулина также способствует выработке особых ферментов, которые защищают жировые клетки от разрушения и увеличивают их количество. А минимальный уровень инсулина, наоборот, способствует активизации процесса расщепления жира.
Симптомами хронического панкреатита могут быть чувство тошноты во время и после еды, плохой аппетит, изжога и отрыжка, нерегулярная работа кишечника. Эти же симптомы могут говорить и о том, что пора насторожиться и проверить поджелудочную. Если вы подозреваете, что с ней что-то не в порядке, отправляйтесь к врачу. Он назначит вам УЗИ брюшной полости и общий анализ крови. Биохимический анализ крови поможет выявить уровень ферментов поджелудочной железы (амилаза, липаза, трипсин), также могут понадобиться анализ мочи, гастроскопия, рентгенография органов брюшной полости, эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Но проще всего, конечно, не доводить ситуацию до критической. Чтобы не иметь проблем с поджелудочной железой, соблюдайте режим питания и меньше нервничайте: как считают врачи, это самое важное.
График приема пищи
Синтез ферментов и гормонов — процесс энергоемкий, требующий большого расхода энергии. Если мы питаемся как и когда придется, с большими перерывами, поджелудочная железа работает на износ, ее энергетические резервы истощаются. Как считают врачи, для нормальной работы поджелудочной железы промежутки между приемами пищи не должны превышать 5 часов (в идеале – 3-4 часа).
Рацион
Если в вашем рационе жирное, жареное, сладости, мучное и мясное (в том числе полуфабрикаты) преобладают над овощами, фруктами, зерновыми продуктами и прочей «простой» и полезной пищей, поджелудочная железа также работает на пределе. Нужно периодически давать ей «разгрузку». Какой же должна быть диетадля поджелудочной железы? Легче и быстрее всего здоровая поджелудочная «переваривает» термически необработанные овощи, некислые ягоды и фрукты. «Любит» наша поджелудочная отвар шиповника, нежирные кисломолочные продукты, приготовленные на воде каши.
Самый большой вред поджелудочной железе наносят алкоголь (любой, в том числе вино, шампанское и пиво), жирная и сильно пережаренная пища. Однако имейте в виду, что сильное «сокогонное» действие некоторых сырых овощей (в первую очередь белокочанной капусты, редиски, репы и брюквы), зелени (щавеля, шпината, листового салата) и кислых фруктов также не идет на пользу поджелудочной. Поэтому знайте меру!
Спокойствие, только спокойствие!
По статистике, панкреатитом особенно часто страдают те, кто постоянно живет в стрессе и нервничает по любому поводу. Поджелудочная железа мгновенно реагирует на сильные эмоциональные встряски, и нормальная выработка ферментов нарушается. Вот вам еще одно подтверждение тому, что большинство болезней – от нервов.
Источник
Поджелудочная железа — важная часть организма, единственный орган, производящий инсулин. Кроме того, она отвечает за выработку желудочного сока. Ряд различных факторов может спровоцировать проблемы с данным участком организма. Как болит поджелудочная железа у человека и какие симптомы могут указывать на проблемы с этим органом? Можно ли облегчить болезненные проявления в домашних условиях до прибытия врача? Рассмотрим эти вопросы далее.
Где находится поджелудочная железа у человека?
Казалось бы, если железа зовется поджелудочной, логично, что она расположена под желудком. Однако это утверждение верно лишь для тех случаев, когда человек лежит. В остальных положениях орган находится «позади» желудка, плотно примыкая к нему и двенадцатиперстной кишке.
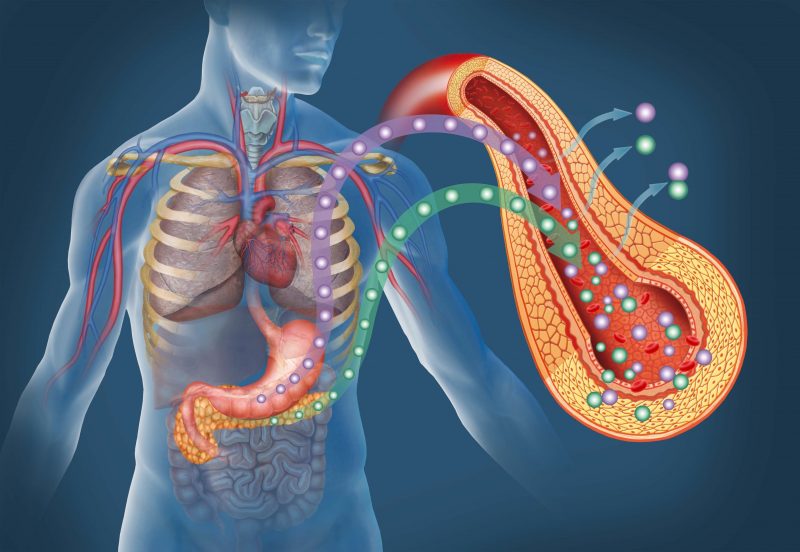
- Если взглянуть на строение человека со стороны позвоночника, эта железа располагается на уровне начала поясничного отдела.
- Что же касается взгляда со стороны брюшины, поджелудочная разместится примерно на 4—5 см выше пупка.
Этот внутренний орган состоит из 3 частей: головки, тела и хвоста. Головка железы располагается в области 12-перстной кишки (последняя охватывает поджелудочную, как будто подковой). Тело органа «прячется» за желудком, а хвост соседствует с селезенкой.
Это интересно! Формирование поджелудочной железы начинается на 5 неделе внутриутробного развития плода.
У новорожденного ребенка этот орган достигает длины 5 см, у годовалого — уже 7 см. Окончательные размеры (15 см) железа приобретает к 16 годам. Нормальными размерами органа считается диапазон 15—22 см, все остальные показатели являются патологией.
На какие заболевания указывает боль?
Основная проблема состоит в том, что симптомы, характерные для заболеваний поджелудочной железы, свойственны и альтернативным вариантам болезней. Это может привести к постановке неправильного диагноза и назначению не подходящего случаю лечения. В итоге теряется драгоценное время для терапии железы.
Это интересно: недостаточность кардии желудка — что это такое

Наиболее распространенными нарушениями поджелудочной считаются:
- панкреатит;
- сахарный диабет;
- рак;
- киста;
- панкреонекроз;
- муковисцидоз.
Последние 3 варианта заболеваний встречаются довольно редко.
Как болит поджелудочная железа?
Человеку, никогда прежде не сталкивавшемуся с трудностями функционирования поджелудочной железы, трудно распознать, что проблема заключается именно в ней. Где болит поджелудочная железа? Продолговатая форма органа может провоцировать боль в разных местах. Так, воспаленная головка провоцирует очаг боли справа и многие относят его на счет печени. Боли в остальных отделах создают дискомфорт в подреберье. Случаи острого панкреатита и вовсе делают характер боли опоясывающим.
Основными симптомами проблем с поджелудочной железой считаются:
- Высокая температура (от 38 градусов).
- Приступы тошноты, переходящие в рвоту с кисловатым привкусом.
- Снижение аппетита или вовсе его отсутствие (часто вызывает резкое похудение).
- Опоясывающие боли (либо в левом подреберье). Дискомфорт настолько силен, что смена положения (на лежачее, сидячее или стоячее) не может существенно облегчить страдания.
- В левом подреберье присутствует ощущение распирания. Этот симптом усиливается после еды или питья, а также по утрам.
- Сильная жажда.
- Желтоватый оттенок кожи и белков глаз.
- Повышенная потливость.
- Ощущение горечи во рту.
- Иногда наблюдается шоковое состояние.
Зачастую боли активизируются после еды, а если не принимать пищу вовсе не дают о себе знать.
Кроме того, у больного могут быть выявлены симптомы токсикоза, т. е. стойкое отвращение к ряду продуктов питания.
Симптомы и основные признаки патологий органа
Чаще всего на фоне поджелудочных проблем развивается сахарный диабет или панкреатит.
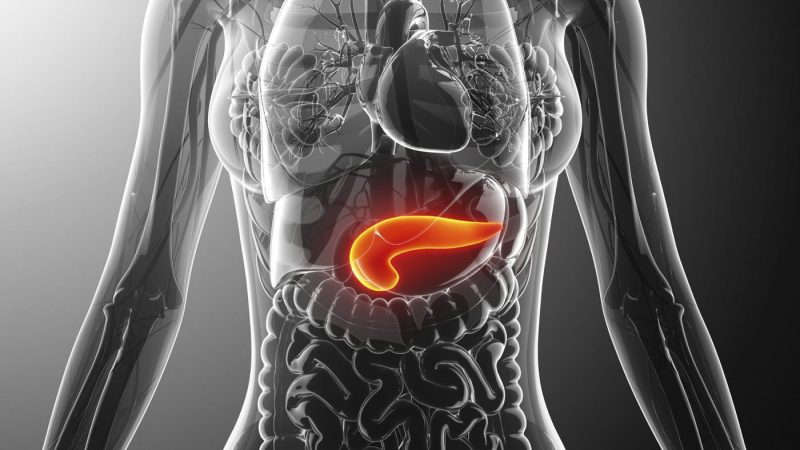
Сахарный диабет — патология поджелудочной железы, спровоцированная дефицитом инсулина.
Его основные симптомы:
- сильное и резкое похудение без видимых причин;
- ощущение покалывания в конечностях;
- нарушения зрения и слуха;
- постоянное ощущение неутолимой жажды;
- долгий период заживления ран;
- чувство постоянной сильной усталости.
Панкреатит — процесс воспаления железы, спровоцированный перекрыванием ее протока. Болезнь может быть острой или хронической.
Симптомы острой формы панкреатита:
- резкое повышение температуры;
- рвота;
- диарея;
- тахикардия;
- боль в районе пупка.
Хроническая форма характеризуется следующими признаками:
- потеря веса;
- боли в подреберье (усиливаются при физических нагрузках);
- нарушения сна;
- неприятие жирной пищи.
Больше материалов: поджелудочная железа: где находится
Диагностические мероприятия

Диагностика проблем поджелудочной железы включает в себя ряд мероприятий:
- Визуальный осмотр больного врачом. Специалист опрашивает пациента, наблюдает за цветом слизистых оболочек и кожных покровов.
- Пальпация болезненных участков. Для подобного осмотра пациент сначала занимает позицию лежа на спине, а потом на левом боку. Когда поражена поджелудочная железа, боль в боку обычно носит менее острый характер.
Также врач обычно назначает список необходимых анализов, среди которых:
- Общий анализ крови. Нарушения работы железы обычно вызывают повышение лейкоцитов.
- Выявление уровней трипазы, амилазы и липазы в кровяной сыворотке.
- Дополнительно рекомендуется исследование печеночных ферментов: щелочной фосфатазы, билирубина и АТЛ. Повышенные показатели могут указывать на приступ панкреатита, вызванного движением желчных камней.
- Анализ мочи на выявление уровня амилазы.
- Анализ кала на избыточное содержание жиров, трипсина и химотрипсина.
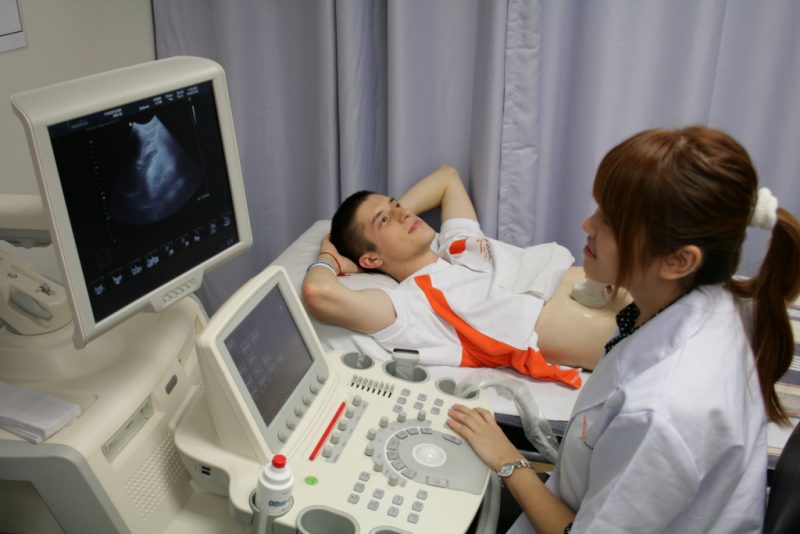
Дополнительно применяются инструментальные способы диагностики:
- Рентгенография. С ее помощью выясняется, увеличена железа или нет.
- УЗИ. Помогает исследовать особенности контуров органа, определяет наличие желчных камней, состояние выводного протока.
- МРТ. Применяется с целью уточнения диагноза, определяет наличие панкреонекроза или жидкости в брюшине.
Читайте также: воспаление поджелудочной железы: симптомы и лечение
Что делать, если болит поджелудочная железа?
Конечно, первое, что необходимо сделать, определив, что болит именно поджелудочная, — обратиться к специалисту.
Важно! Самостоятельная постановка диагноза, равно как и самолечение могут быть опасными для здоровья.
Но устранить боль и облегчить состояние можно самостоятельно в домашних условиях.
Тупая, ноющая боль устраняется постепенно. Зачастую дискомфорт вызван перегрузкой железы.
С целью снижения нагрузки на орган, стоит придерживаться ряда рекомендаций:
- Убрать (или минимизировать) из рациона жирную пищу.
- Придерживаться дробности питания.
- Исключить прием алкоголя.
- Отказаться от курения.
- При наличии избыточного веса — похудеть.
- Во время приема пищи дополнительно принимать панкреатин.
Совет. В качестве медикаментозной терапии против проявлений общей (абдоминальной) боли в животе применяется Дротаверин, Но-шпа, Парацетамол и др.
Прием подобных препаратов нужно предварительно обсудить с лечащим врачом.
Во время приступов острой боли в подреберье нужно незамедлительно вызвать врача. Болевые ощущения бывают настолько интенсивными, что пациент может быть направлен в стационар, где будет проходить лечение при помощи наркотических анальгетиков.
Но до приезда медиков нужно продержаться, ведь боль в какой-то момент может стать просто невыносимой. Не теряя времени, стоит начать борьбу с болевым синдромом.

Наилучший выход — немедикаментозные способы облегчения болей в животе.
- Занять коленно-локтевую позицию. Таким образом уменьшается давление поджелудочной железы на область солнечного сплетения.
- Прикладывать лед к животу. Помогает уменьшить активность органа.
- Стараться ограничить физическую активность, лучше всего оставаться без движения.
Боли в области поджелудочной железы зачастую сигнализируют о различных неполадках в работе органа, а в ряде случаев — о серьезных заболеваниях. Боли в подреберье, носящие, опоясывающий, ноющий или острый характер — повод для незамедлительного обращения к врачу. На основании диагностики специалист определит патологию и выявит оптимальную тактику лечения. Если болезнь железы носит хронический характер, пациент должен четко знать список медикаментов, подходящих для облегчения симптомов патологии. Все лекарства должны быть назначены строго лечащим врачом.
Источник



