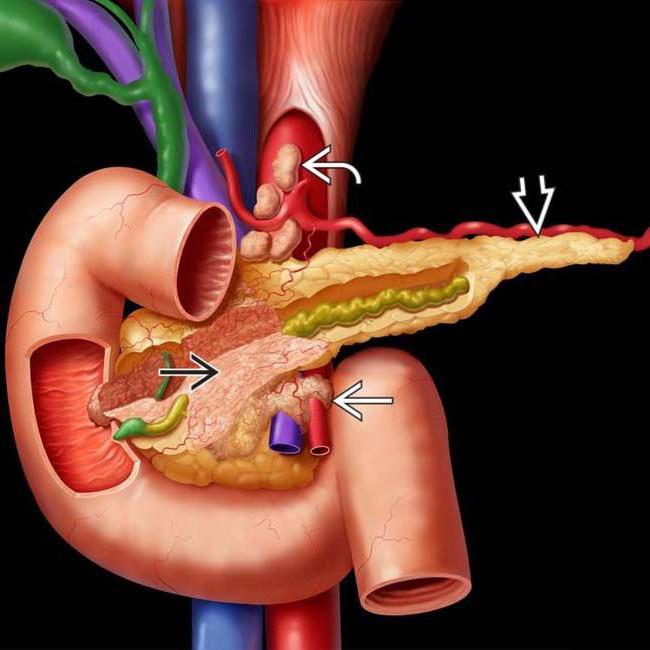
Операция по пересадке поджелудочной железы от диабета
Содержание страницы:
Показания к операции на поджелудочной железе
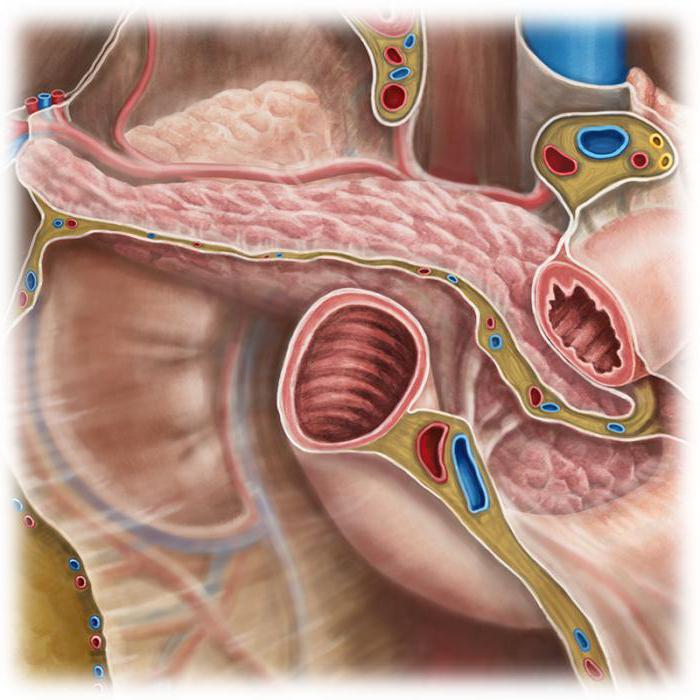
Необходимость в операции на поджелудочной железе возникает лишь в случаях, когда другими методами вылечить заболевание не представляется возможным, и когда существует угроза жизни больного. С точки зрения хирургии железа является очень деликатным и «капризным» органом с нежнейшей паренхимой, множеством кровеносных сосудов, нервов и выводных протоков. Кроме этого, она расположена в непосредственной близости с крупными сосудами (аортой, нижней полой веной).
Все это создает высокую вероятность развития осложнений, требует от хирурга большого мастерства и опыта, а также строгого подхода к определению показаний.
Поджелудочная железа имеет сложное строение и соседствует с крупнейшими сосудами, отходящими непосредственно от аорты
Когда делают операцию на поджелудочной железе? Она необходима, когда другого выбора не оставляют следующие заболевания:
- Острый панкреатит с нарастающим отеком железы, не поддающийся консервативному лечению.
- Осложненный панкреатит (геморрагический, панкреонекроз, абсцесс железы).
- Хронический панкреатит с выраженной атрофией, фиброзом железы, деформацией и сужением протоков.
- Камни в протоках железы.
- Кисты и доброкачественные опухоли.
- Злокачественные опухоли.
- Свищи железы.
Важно! Если имеются показания к операции, значит, нет другого выбора. Не стоит тянуть время, это может привести к тяжелым осложнениям болезни.
Виды операций по объему вмешательства
Все многообразие операций на поджелудочной железе разделяется на группы, в зависимости от объема и способа вмешательства. По объему они могут быть органосохраняющими или с удалением железы либо ее части.
Органосохраняющие операции
Это вмешательства, при которых не удаляется ткань железы, а выполняется вскрытие и дренирование абсцесса, гематомы, рассечение капсулы при выраженном отеке железы, ушивание поврежденной ткани железы, дренирование сальниковой сумки при остром панкреатите для оттока жидкости.
Органосохраняющая операция дренирования кисты
Операции с удалением паренхимы железы
Эти вмешательства делятся на 2 группы:
- резекции — удаление участка железы;
- панкреатэктомия — полное удаление железы.
Резекция может выполняться в различных отделах, где имеется опухоль, киста, участок некроза (омертвения ткани): в области хвоста, тела или головки железы.
Резекция хвоста железы с селезенкой по поводу опухоли
Самой тяжелой операцией в этой группе является панкреато-дуоденальная резекция: удаление головки железы, 12-перстной кишки, желчного пузыря, части желудка. Она выполняется при злокачественной опухоли головки и предполагает удаление прилежащих к ней органов. Операция очень травматичная, имеет высокий процент смертности и осложнений.
Для резекции головки применяется операция Фрея на поджелудочной железе, с сохранением 12-перстной кишки. Она менее травматична, показана при выраженных изменениях головки при панкреатите, непроходимости панкреатического протока. После удаления части головки панкреатический проток рассекается вдоль и подшивается к петле тонкой кишки, создается широкое соустье между ним и кишкой для свободного поступления панкреатического сока в кишечник.
Операция Фрея — резекция головки с дренированием протока железы
Полное удаление железы или панкреатэктомия выполняется при тотальном панкреонекрозе, тяжелых травмах с размозжением железы, множественных кистах, обширной злокачественной опухоли.
Технологии операций
В зависимости от технологии выполнения операции на поджелудочной железе бывают 3-х видов:
- открытые;
- малоинвазивные;
- бескровные.
Открытые операции
Это — традиционные вмешательства с большим разрезом кожи живота, обеспечивающим хороший доступ к органу. Сегодня они выполняются все реже в связи с появлением новых, более щадящих технологий.
Малоинвазивные операции
Это — лапароскопические операции на поджелудочной железе, выполняемые путем нескольких небольших надрезов на коже живота. Через них вводится видеозонд-лапароскоп и специальные инструменты. Хирург следит за ходом операции на экране. После таких вмешательств реабилитация гораздо короче, а сроки пребывания в стационаре сокращаются до нескольких дней.
Лапароскопия поджелудочной железы
Бескровные операции
Они применяются, в основном, для удаления опухолей железы. К ним относятся радиохирургия — удаление с помощью направленного мощного облучения (кибер-нож), криохирургия — замораживание опухоли, фокусированный ультразвук, лазерохирургия. Если кибер-нож вообще не требует контакта с телом, остальные технологии выполняются через зонд, введенный в 12-перстную кишку.
Важно. Где делают операции на поджелудочной железе профессионально? В специализированных отделениях брюшной хирургии, а в крупных клиниках есть подразделения хирургии железы.
Пересадка железы
Операция по пересадке поджелудочной железы или трансплантация является очень сложной, и выполняется, в основном, при тяжелых формах сахарного диабета — пересаживается хвостовая часть или имплантируются инсулярные бета-клетки. Полностью орган пересаживается довольно редко, в основном, при врожденной патологии или после полного удаления железы, если есть такая возможность.
В целом же показания к пересадке противоречивы в плане оправданности ее риска, потому что отсутствие железы можно заменить ферментными препаратами.
Пересадка бета-клеток: островковые инсулярные клетки донора вводятся шприцем в воротную вену печени
После операции: осложнения, последствия, прогноз
После операции на поджелудочной железе прогноз зависит от течения послеоперационного периода, качества проводимой реабилитации, развития осложнений, а они нередки. Среди осложнений наиболее часто развиваются:
- Внутрибрюшные кровотечения.
- Тромбозы и тромбоэмболии.
- Инфицирование, развитие абсцессов, перитонита.
- Формирование панкреатических свищей.
Практически всегда неизбежным последствием операции на поджелудочной железе является ферментная недостаточность и нарушение пищеварения, а при резекции хвоста развивается сахарный диабет. Эти явления можно компенсировать назначением ферментных препаратов-заместителей и сахароснижающих средств.
В любом случае жизнь после операции на поджелудочной железе меняется и требует пересмотра. В первую очередь необходимо расстаться с вредными привычками и строго придерживаться диеты: исключить алкоголь, жирные и острые блюда, кондитерские изделия.
Что можно после операции на поджелудочной железе? Рацион питания должен включать достаточное количество белка (нежирное мясо, рыбу, творог), клетчатки и витаминов: крупяные каши, овощи, фрукты, зелень, чаи из лечебных трав. Пищу принимать следует не менее 5 раз в день небольшими порциями.
Важно! Несоблюдение диеты после операции может свести на нет ее результаты и причинить непоправимый вред здоровью.
Из продуктов, полезных для поджелудочной железы, можно составить разнообразное и полноценное меню
Необходимо также вести здоровый образ жизни, сочетать двигательную активность с полноценным отдыхом и регулярно наблюдаться у врача.
Хирургические вмешательства на поджелудочной железе сложны, требуют высокой квалификации специалиста и соответствующих условий в клинике. Их исход также во многом зависит от самого пациента, выполнения предписаний врача и соблюдения диеты.
Источник
Сахарный диабет первого типа (инсулинозависимый) – это наиболее распространенное заболевание во всем мире. Согласно статистике Всемирной организации здоровья, на сегодняшний момент около 80 миллионов человек страдает этим недугом, причем существует определенная тенденция к возрастанию этого показателя.
Несмотря на то, что медикам удается бороться с подобными болезнями вполне успешно, используя классические способы лечения, существуют проблемы, которые связанны с началом осложнений сахарного диабета, и здесь может потребоваться пересадка поджелудочной железы. Если говорить в цифрах, то больные инсулинозависимым диабетом:
- слепнут в 25 раз чаще других;
- страдают почечной недостаточностью в 17 раз больше;
- поражаются гангреной в 5 раз чаще;
- имеют проблемы сердца в 2 раза чаще других людей.
Кроме этого, средняя продолжительность жизни диабетиков почти на треть короче, нежели у тех, кто не страдает зависимостью от уровня сахара в крови.
Способы лечения поджелудочной железы
При применении заместительной терапии эффект от нее может быть далеко не у всех больных, да и стоимость такого лечения не каждому по карману. Это можно легко объяснить тем, что препараты для лечения и его верные дозировки достаточно сложно подобрать, тем более что производить это необходимо в индивидуальном порядке.
К поиску новых способов лечения докторов подтолкнули:
- тяжесть течения диабета;
- характер исхода недуга;
- сложности корректирования осложнений обмена углеводов.
К более современным методикам избавления от недуга относят:
- аппаратные способы лечения;
- трансплантацию поджелудочной железы;
- пересадка поджелудочной железы;
- трансплантацию островковых клеток.
Ввиду того, что при сахарном диабете могут быть обнаружены метаболические сдвиги, появившиеся из-за нарушения нормальной работы бета-клеток, лечение болезни может быть обусловлено пересадкой островков Лангерганса.
 Подобное оперативное вмешательство способно помочь отрегулировать отклонения в процессах метаболизма или стать залогом недопущения развития серьезных вторичных осложнений течения сахарного диабета, зависимого от инсулина, несмотря на высокую стоимость операции, при диабете такое решение вполне оправдано.
Подобное оперативное вмешательство способно помочь отрегулировать отклонения в процессах метаболизма или стать залогом недопущения развития серьезных вторичных осложнений течения сахарного диабета, зависимого от инсулина, несмотря на высокую стоимость операции, при диабете такое решение вполне оправдано.
Островковые клетки не в состоянии долгое время отвечать за корректировку углеводного обмена у пациентов. Именно поэтому лучше всего прибегать к аллотрансплантации той донорской поджелудочной железы, которая максимально сохранила свои функции. Подобный процесс предполагает обеспечение условий для нормогликемии и последующей блокировки сбоев метаболических механизмов.
В некоторых случаях появляется реальная возможность достичь обратного развития начавшихся осложнений диабета или же их приостановку.
Достижения в проведении трансплантации
Первой пересадкой поджелудочной железы стала операция, произведенная в декабре 1966 года. У реципиента удалось достичь нормогликемии и независимость от инсулина, однако это не дает возможности назвать операцию успешной, ведь женщина умерла спустя 2 месяца в результате отторжения органа и заражения крови.
Несмотря на это, результаты всех последующих пересадок поджелудочной железы произошли более чем успешно. На данный момент трансплантация этого важного органа не может уступать по результативности пересадке:
- печени;
- почек;
- сердца.
В последние годы медицине удалось шагнуть далеко вперед в этой сфере. При условии применения циклоспорина А (СуА) со стероидами в малых дозировках, выживаемость пациентов и трансплантатов увеличилась.
 Больные сахарным диабетом подвержены существенным рискам во время органной пересадки. Существует достаточно высокая вероятность осложнений как иммунного, так и неимунного характера. Они могут привести к остановке функции пересаженного органа и даже к летальному исходу.
Больные сахарным диабетом подвержены существенным рискам во время органной пересадки. Существует достаточно высокая вероятность осложнений как иммунного, так и неимунного характера. Они могут привести к остановке функции пересаженного органа и даже к летальному исходу.
Важной ремаркой станет информация о том, что при высоком проценте смертности больных сахарным диабетом во время операции, недуг не несет угрозы их жизни. Если пересадку печени или сердца невозможно отложить, то трансплантация поджелудочной железы – это не оперативное вмешательство по жизненным показаниям.
Для разрешения дилеммы необходимости пересадки органа, в первую очередь необходимо:
- улучшить уровень жизни больного;
- сопоставить степень вторичных осложнений с рисками операции;
- дать оценку иммунологическому статусу пациента.
Как бы там ни было, трансплантация поджелудочной железы – это вопрос личного выбора больного человека, который находится на стадии терминальной недостаточности почек. В основной массе у таких людей будут проявления симптомов диабета, например, нефропатия или ретинопатия.
Только лишь при успешном исходе оперативного вмешательства, становится возможным говорить о купировании вторичных осложнений диабета и проявлений нефропатии. При этом необходимо производить трансплантацию одновременную или последовательную. Первый вариант предусматривает изъятие органов у одного донора, а второй – трансплантацию почки, а затем уже поджелудочной железы.
Терминальная стадия недостаточности почек обычно развивается у тех, кто заболел инсулинозависимым сахарным диабетом еще 20-30 лет тому, а средний возраст оперируемых – это люди от 25 до 45 лет.
Какой вид пересадки лучше выбирать?
Вопрос оптимального способа проведения оперативного вмешательства до сих пор не решен в определенную сторону, ведь споры об одновременной или последовательной трансплантации ведутся уже давно. Согласно статистике и проведенным медицинским исследованиям, функция трансплантата поджелудочной железы после операции намного лучше, если была произведена одновременная пересадка. Это объясняется минимальной возможностью отторжения органов. Однако если рассматривать процентное соотношение выживаемости, то в таком случае преобладать будет последовательная пересадка, которая обуславливается достаточно тщательным подбором пациентов.
 Пересадку поджелудочной железы в целях недопущения развития вторичных патологий сахарного диабета необходимо выполнять на максимально ранних этапах развития недуга. Ввиду того, что основным показанием к пересадке может быть только лишь серьезная угроза возникновения ощутимых вторичных осложнений, важно выделить некоторые прогнозы. Первый из них – протеинурия. При возникновении устойчивой протеинурии функция почек стремительно ухудшается, однако подобный процесс может иметь различную интенсивность развития.
Пересадку поджелудочной железы в целях недопущения развития вторичных патологий сахарного диабета необходимо выполнять на максимально ранних этапах развития недуга. Ввиду того, что основным показанием к пересадке может быть только лишь серьезная угроза возникновения ощутимых вторичных осложнений, важно выделить некоторые прогнозы. Первый из них – протеинурия. При возникновении устойчивой протеинурии функция почек стремительно ухудшается, однако подобный процесс может иметь различную интенсивность развития.
Как правило, у половины тех больных, у кого была выявлена начальная стадия устойчивой протеинурии, примерно спустя 7 лет начинается и почечная недостаточность, в частности, терминальной стадии. Если у человека, страдающего сахарным диабетом без протеинурии, летальный исход возможен в 2 раза чаще фонового уровня, то у страдающих устойчивой протеинурией этот показатель увеличивается на все 100 процентов. По этому же принципу ту нефропатию, которая только развивается, необходимо рассматривать как оправданную пересадку поджелудочной железы.
На более поздних сроках развития сахарного диабета, зависимого от принятия инсулина, трансплантация органов крайне нежелательна. Если наблюдается существенно сниженная функция почек, то устранить патологический процесс в тканях этого органа уже практически невозможно. По этой причине подобные пациенты уже могут не пережить нефротического состояния, которое вызвано иммуносупрессией СуА после пересадки органа.
Нижней возможной чертой функционального состояния почек диабетика нужно считать ту, при которой скорость клубочковой фильтрации 60 мл/мин. Если же указанный показатель ниже этой отметки, то в подобных случаях можно говорить о вероятности подготовки к комбинированной пересадке почки и поджелудочной железы. При скорости клубочковой фильтрации свыше 60 мл/мин, пациент имеет достаточно весомые шансы на относительно быструю стабилизацию функций почек. В этом случае будет оптимальной пересадка только одной поджелудочной.
Случаи, предусматривающие пересадку
В последние годы трансплантация поджелудочной железы стала применяться при осложнениях течения инсулинозависимого диабета. В таких случаях речь идет о пациентах:
- тех, у кого наблюдается гиперлабильный диабет;
- сахарный диабет с отсутствием или же нарушением гормонального замещения гипогликемии;
- тех, у кого имеется устойчивость к подкожному введению инсулина различной степени всасывания.
Даже ввиду крайней опасности осложнений и серьезном дискомфорте, которые их вызывают, пациенты прекрасно могут сохранить почечную функциональность и перенесут лечение СуА.
 На данный момент лечение указанным способом было уже произведено нескольким больным из каждой указанной группы. В каждой из ситуаций отмечены существенные положительные сдвиги в их состоянии здоровья. Есть также случаи пересадки поджелудочной после полной панкреатэктомии, вызванной панкреатитом хронической формы течения. Экзогенная и эндокринная функции были восстановлены.
На данный момент лечение указанным способом было уже произведено нескольким больным из каждой указанной группы. В каждой из ситуаций отмечены существенные положительные сдвиги в их состоянии здоровья. Есть также случаи пересадки поджелудочной после полной панкреатэктомии, вызванной панкреатитом хронической формы течения. Экзогенная и эндокринная функции были восстановлены.
Те, кто пережили пересадку поджелудочной железы из-за прогрессирующей ретинопатии, не смогли ощутить существенных улучшений своего состояния. В некоторых ситуациях был отмечен еще и регресс. К этому вопросу важно добавить, что трансплантация органов была произведена на фоне достаточно серьезных изменений в организме. Существует мнение, что можно достичь большей эффективности, если бы оперативное вмешательство было произведено на более ранних стадиях течения сахарного диабета, ведь, к примеру, симптомы диабета у женщины, достаточно просто диагностировать.
Основные противопоказания к пересадке органов
Главным запретом на проведение подобной операции становятся те случаи, когда в организме присутствуют злокачественные опухоли, которые не могут быть приданы коррекции, а также психозы. Любое заболевание в острой форме должно был устранено еще до операции. Это касается тех случаев, когда недуг вызван не только сахарным диабетом инсулинозависимым, но еще речь идет о болезнях инфекционной природы.
Источник


- 16 Июля, 2018
- Эндокринология
- Наталья Балагурова
Когда требуется пересадка поджелудочной железы, а в каких случаях достаточно простого лечения, решать только врачам, но в последние годы доктора рекомендуют пройти эту операцию при все более широком списке заболеваний.
Конечно, трансплантация органа представляет собой серьезное, сложное и дорогостоящее медицинское мероприятие, но оно позволяет минимизировать неприятности, связанные с некорректным функционированием органа.
Поджелудочная железа не работает: последствия
Если орган в силу заболевания не может нормально функционировать, последствия могут быть самыми тяжелыми, вплоть до получения инвалидности. В крайних случаях есть вероятность летального исхода. В целях предотвращения такого негативного развития событий производится пересадка поджелудочной железы при сахарном диабете, панкреатите и других тяжелых заболеваниях.
Операция довольно сложна технически, поэтому доступна не во всякой клинике. Она требует наличия наиболее современного оборудования, а врач должен обладать высокой квалификацией.
Операции: где и как?
Еще несколько десятилетий тому назад пересадка поджелудочной железы в России производилась в совсем небольшом числе клиник – можно было пересчитать по пальцам одной руки. Это были экспериментальные случаи, позволявшие накапливать опыт, но без эффективной систематизации и наработки теоретической, практической базы.
Наиболее важные и полезные сведения об особенностях трансплантации островковых клеток были получены в ходе исследований и экспериментов, поставленных в лучших американских, европейских клиниках. Важно отметить вклад в эту область израильских врачей. Статистика утверждает, что в наше время распространённость операции – порядка тысячи случаев в год. Операция по пересадке поджелудочной железы при диабете доступна и в России, и в некоторых других странах СНГ.
Показания к оперативному вмешательству
При сахарном диабете трансплантация поджелудочной железы проводится только при разрешении лечащего врача, предварительно берущего у пациента анализы для выявления особенностей патологии. Перед вмешательством важно пройти максимально полное обследование, чтобы операция не привела к ухудшению ситуации. Нужно понимать, что иногда подобный метод не применим в принципе. Что-то зависит от специфики нарушения здоровья, но многое определяется возрастом, общим состоянием.
Перед пересадкой поджелудочной железы сперва проводят лабораторное, инструментальное диагностирование. Пациент посещает гастроэнтеролога, терапевта, а также консультируется у врачей, специализирующихся на узких областях. Необходимы заключения кардиолога, стоматолога, женщинам придется пройти гинеколога.
Готовимся к операции: что и как исследуют?
Прежде чем делать пересадку поджелудочной железы, нужно получить полное представление о неполадках в организме больного. На помощь приходит ультразвуковое исследование. Проверяют кровеносную систему, брюшную полость. Индивидуально могут назначить контроль других органов.
Для оценки состояния организма берут анализы мочи, крови, в том числе серологический, биохимический, уточняют группу крови. Необходимо снять ЭКГ и снимок груди рентгеновским аппаратом. Непосредственно перед пересадкой поджелудочной железы выявляют степень совместимости тканей донора, реципиента.
Операция и диабет
По показаниям могут сделать пересадку поджелудочной железы, когда определен вторичный диабет. Заболевание провоцируется различными факторами, но наиболее частые инициаторы:
- панкреатит;
- онкология;
- гемохроматоз;
- синдром Кушинга.

Случается, функции поджелудочной железы страдают из-за некроза тканей. Его могут вызвать опухоль, воспаление. Впрочем, прибегают к трансплантации нечасто. Причина не только в технической сложности, но и в том, что цена на пересадку поджелудочной железы при сахарном диабете довольно высокая.
А когда нельзя?
Немало было случаев, когда пациенты, располагающие нужными финансами, все равно не могли позволить себе операцию. Причина в противопоказаниях. Например, категорически нельзя делать трансплантации при некоторых формах ишемии сердца, атеросклероза, а также при кардиомиопатии. У некоторых больных сахарный диабет вызывает необратимые осложнения, перекрывающие возможность трансплантации.
Нельзя пересаживать поджелудочную железу, если человек страдает наркотической или алкогольной зависимостью, если диагностирован СПИД. Ряд психических заболеваний – также категорические противопоказания к проведению операции.
Пересадка: какая бывает?
Хотя методика относительно молодая, известно несколько видов трансплантации. В некоторых случаях необходима пересадка органа полностью, но иногда достаточно лишь пересадить хвост или иной элемент тела железы. В некоторых случаях делают комплексную трансплантацию, когда кроме поджелудочной железы вмешательство проводят на двенадцатиперстной кишке. Ряд пациентов нуждается в бета-клетках, культуру которых вводят в вены (островки Лангерганса). Правильно выбранный вид операции и качественное исполнение всех этапов дают высокую вероятность восстановления всех функций поджелудочной железы.

Выбор в пользу конкретного варианта делают, взяв анализы и тщательно изучив результаты. Многое зависит от того, насколько сильно железа уже пострадала от диабета, а что-то определяется состоянием человеческого организма в целом.
Как это проходит?
Трансплантация начинается с подготовительного этапа. Обязателен общий наркоз. В некоторых особенно сложных случаях операция затягивается надолго, но многое зависит от квалификации хирурга и слаженной работы бригады анестезиологов. Самыми сложными считают случаи, когда операция требуется срочно.
Для трансплантации органы получают у недавно скончавшихся людей. Доноры должны быть молодыми, единственная приемлемая причина смерти – мозговая. Можно брать железу из тела человека, дожившего не более чем до 55 лет, здорового в момент смерти. Недопустимо брать орган, если при жизни донор болел некоторыми формами атеросклероза, диабетом. Также нельзя получать трансплантационный материал, если в донорской брюшной области диагностировали инфекцию, было известно, что поджелудочная железа получила травму, воспалилась.
Особенности операции
Получая органы, изымают печень, кишку, затем выделяют нужные элементы, консервируют прочие ткани. Врачи пользуются специализированными веществами «ДюПонт», «Виспан». Орган и раствор помещают в медицинскую емкость и хранят при довольно низкой температуре. Срок использования – 30 часов.
Среди больных диабетом наилучшие прогнозы у тех, кому одновременно пересаживают почки и поджелудочную железу. Правда, это довольно дорого и затратно по времени. До начала операции делают анализ на совместимость, проверяя, насколько вероятно, что ткани донора приживутся у реципиента. При выборе несовместимых тканей высока вероятность отторжения, что может привести к серьезным последствиям вплоть до летального исхода.
Организационные и финансовые моменты
Наилучший вариант – это тщательное планирование трансплантации заранее. Если организовать срочную операцию, высока вероятность осложнений, поскольку не получится нормально подготовить пациента, оборудование, органы для трансплантации.
Во многом минимизировать сложные стороны медицинского вмешательства можно, если располагать большим бюджетом. Это позволяет обратиться к наиболее профессиональным, опытным хирургам, а также гарантировать себе высококлассную реабилитацию. Наилучшее решение – сотрудничество со специализированным центром, занимающимся пересадкой тканей. Такие центры в последние несколько лет открыли и в России, странах СНГ. Традиционно высокий уровень качества у операций, проводимых в специализированных клиниках Америки, Израиля, Европы.
Реабилитация, прогноз
Курс реабилитации после любой трансплантационной операции длится очень долго, поджелудочная железа – не исключение. При проведении хирургического вмешательства при диагностированном сахарном диабете плохое состояние организма – еще один фактор, замедляющий процессы регенерации. Пациенту назначают курс медикаментозной поддержки, включающий препараты, влияющие на иммунитет, а также ряд медикаментов против симптомов, подбираемый с учетом особенностей конкретного случая. Врачи выбирают лекарственные средства так, чтобы не мешать органу приживаться. По прошествии определенного времени в клинике реабилитационный курс продолжают в домашних условиях.
Статистика гласит, что 2-летняя выживаемость достигает 83 %. Результат во многом зависит от состояния трансплантируемого органа, возраста, здоровья донора перед смертью, от степени совместимости тканей. Сильное влияние оказывает гемодинамический статус, то есть насколько велики пульс, давление, гемоглобин и другие показатели.
Альтернативные методы проведения операции
В последние годы активно развивают теорию возможности пересадки тканей от живых доноров. Опыт подобных хирургических вмешательств довольно маленький, но имеющиеся результаты позволяют предполагать, что методика исключительно перспективная. Годовая выживаемость пациентов – 68 %, а десятилетняя – 38 %.
Еще один вариант – введение в вену клеток бета-клеток, то есть островков Лангерганса. Эта технология относительно малоизвестна, требует доработки. Ее основное преимущество – небольшая инвазивность, но на практике с имеющимися техническими возможностями реализация вмешательства довольно сложна. Один донор может быть источником малого числа клеток.
Довольно перспективным выглядит метод пересадки клеток, полученных у эмбриона. Предположительно, достаточно будет эмбриона на 16-20 неделе. Эта теория находится в стадии разработки. Уже точно известно, что железа со временем растет, продуцирует инсулин в том объеме, как это требуется организму. Конечно, это происходит не сразу, но период роста относительно короткий.
Сахарный диабет: особенности болезни
Первый тип сахарного диабета спровоцирован невозможностью поджелудочной железы продуцировать инсулин. Это объясняется деструктивными процессами в тканях органа и ведет к абсолютной недостаточности. Наиболее современные технологии позволяют регулярно проверять кровь и вводить инсулин, что существенно упрощает жизнь больных в сравнении с тем, какими методами удавалось компенсировать отсутствие инсулина еще десятилетие тому назад. И все же заболевание сопряжено с большими неприятностями, требует внимательного отношения к себе и регулярного контроля за качеством крови.
Чтобы облегчить состояние, больной должен следить за питанием, особенно за количеством поглощаемых углеводов. Важно также следить за качеством липидного обмена, проверять давление каждый день. Больной сахарным диабетом всегда находится под «домокловым мечом» гипогликемии, приступы которой опасны для жизни. Известно, что в России от сахарного диабета первого типа страдает не менее 300 000 больных, а число пациентов в Америке уже давно перевалило за миллион.
Трансплантация: как все начиналось?
Впервые поджелудочную железу пересадили в 1967 году. С тех пор и по сей день степень выживаемости при подобном хирургическом вмешательстве довольно низкая, хотя с годами становится лучше. Одним из прорывов в этой сфере стало применение иммуносупрессивных медикаментов, что позволило снизить частоту отторжения тканей. Практически самое главное оружие докторов против отторжения пересаженного органа – антилимфоцитарная сыворотка, эффективность которой официально доказана. Были изобретены и некоторые другие методики, которые, как предполагается, дают хорошие результаты, но точной информации и по сей день нет.
Источник