Операция рака головки поджелудочной железы
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
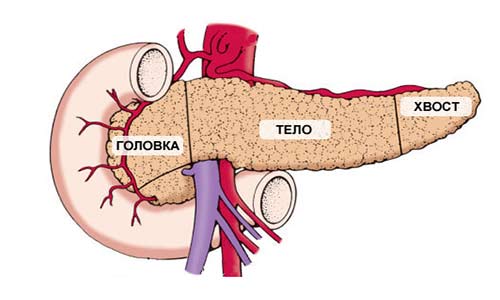
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).
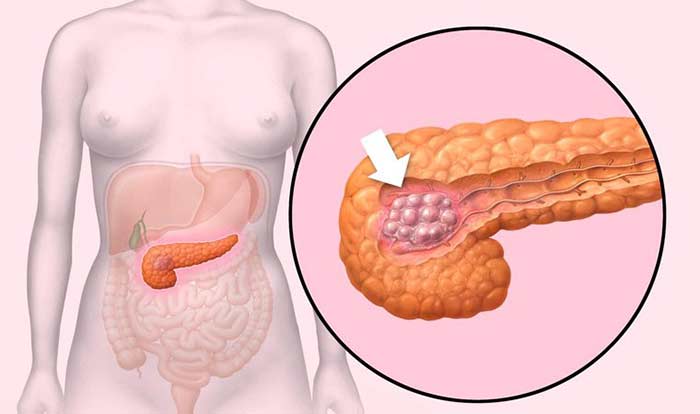
На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
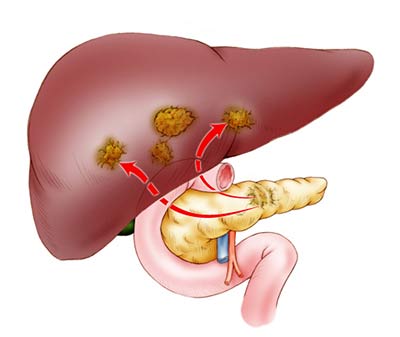
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Запись
на консультацию
круглосуточно
Источник
При раке поджелудочной железы (РПЖ) операция – один из многих методов, которые применяются в комплексном лечении и существенно повышают вероятность полного выздоровления.
Необходимость оперативного лечения
В большинстве случаев рака поджелудочной железы операция – единственный способ спасти жизнь пациенту при такой патологии. Это связано с тяжестью заболевания, которое объясняется:
- бессимптомностью течения на ранних этапах либо неспецифическими клиническими проявлениями, характерными для патологии многих органов системы пищеварения;
- поздней диагностикой в связи с несвоевременным обращением пациента;
- высокой агрессивностью рака ПЖ – происходит быстрое распространение метастазов в соседние и отдаленные органы.
Хирургическое вмешательство облегчает страдания больного и продляет его жизнь.
Типы операций
Радикальные. Лечение возможно при ограничении опухоли в пределах поджелудочной железы. Согласно статистике, это 10 % от всех случаев с подтвержденным диагнозом злокачественного новообразования. Если рак ПЖ распространяется в соседние и отдаленные лимфатические узлы и органы, хирургическое вмешательство по удалению самого новообразования возможно только в 1–5 %.
Паллиативные. Она необходима для облегчения состояния пациента и не решает полностью проблему с опухолью. поскольку направлена на уменьшение боли и других патологических симптомов. Выполняются паллиативные вмешательства при тяжелых осложнениях далеко зашедшего рака поджелудочной железы.
Помимо перечисленных видов оперативной помощи при раке поджелудочной железы, в течение последних лет разработаны и внедрены в практику новые методики:
- трансплантация ПЖ;
- селективная пересадка клеток островков Лангерганса и ацинусов.
Типы операций на поджелудочной железе при раке
Сегодня используются несколько основных видов радикального хирургического лечения. Выбор той или иной операции определяют особенности клинического случая. В каждой ситуации учитываются:
- стадия рака;
- степень его агрессивности;
- общее состояние здоровья пациента и пр.
Резекция головки по Уипплу
Это классическая операция, которая проводится в случаях, когда опухоль локализована в головке поджелудочной железы или стенке Вирсунгова канала. Названа по имени автора, является основной из всех разработанных видов радикального лечения. Проводится при подозрении на РПЖ, не дожидаясь результатов гистологического и цитологического исследований, подтверждающих диагноз. Это связано с большим количеством ложноотрицательных ответов (более 10 %) даже в тех случаях, когда биопсия берется лапароскопическим методом или забор тканей для гистологического изучения проводится интраоперационно.
В техническом плане операция чрезвычайно сложная, делается под общим наркозом, длится 8–12 часов. Состоит из 2 этапов.
Предварительно для уточнения локализации опухоли и масштаба поражения железы выполняется лапароскопия. В ходе вмешательства удаляются не только головка органа с имеющимся в ней образованием и прилежащий сегмент тела ПЖ, но также близлежащие ткани, которые потенциально могут содержать в себе раковые клетки:
- пилорическая часть желудка и 12-перстной кишки (ДПК);
- желчный пузырь;
- тощая кишка протяженностью 10–12 см;
- лимфатические узлы.
Лимфоузлы, подлежащие резекции при операции Уиппла:
- регионарные;
- забрюшинные;
- локализованные вдоль печеночно-дуоденальной связки.
Следующим этапом является формирование гастроэнтероанастомоза: воссоединяют желудок с тощей кишкой. В тощую кишку выводится холедох. Через него непосредственно в просвет кишки поступают панкреатический секрет и желчь. Они нейтрализуют соляную кислоту желудочного сока. В результате значительно снижается риск развития язвы.
Выключение из процессов пищеварения такого важного органа, как ДПК, приводит к анатомическим и функциональным перестройкам желудочно-кишечного тракта, значительно снижает качество жизни.
При небольших размерах опухолевого образования привратник (пилорическая часть) и антральный отдел желудка сохраняют. Это модифицированная операция Уиппла. В отличие от стандартной панкреатодуоденальной резекции она:
- менее травматична;
- сохраняет функции желудка;
- не нарушает пищеварительных процессов.
Применяется при отсутствии метастазов в тонкую кишку и регионарные лимфатические узлы. Выживают после такой операции пациенты, у которых в ходе гистологического исследования тканей, взятых из краев резекции, отсутствуют атипичные клетки. Отдаленные результаты указывают на полное исчезновение болевого синдрома у 91 % пациентов.
Резекция по Лонгмайр-Траверсо
Является более современным вариантом операции – модифицированная панкреатодуоденальная резекция. Проводится с сохранением всех тканей и частей желудка. Заключается в полном удалении железы. Операция сложная, ее выполнение занимает 4–6 часов.
Показания:
- быстрое прогрессирование ракового процесса с метастазированием в селезенку;
- диффузный (мультифокальный) рак ПЖ;
- злокачественное поражение головки и тела поджелудочной железы;
- распространение опухоли вдоль всего главного панкреатического протока;
- подозрение на малигнизацию на фоне длительно существующего непрерывно-рецидивирующего хронического панкреатита;
- редкий вид опухоли;
- невозможность технически выполнить безопасное соединение ПЖ с тощей кишкой.
Также такая операция назначается в крайних случаях, когда более щадящее предыдущее вмешательство не остановило процесс или если рак распространился на весь орган. Чрезвычайно редкое применение такой методики обусловлено:
- значительной травматичностью;
- большой интра- и послеоперационной смертностью;
- высокой частотой тяжелых осложнений.
После полной резекции ПЖ развивается сахарный диабет, что приводит к пожизненному лечению инсулином. Пациент также нуждается в постоянной заместительной ферментотерапии, что переносится очень тяжело. Не доказана эффективность в плане повышения выживаемости по сравнению с операцией Уиппла.
Резекция сегмента
При этой операции удаляется только часть поджелудочной железы, которая поражена опухолью. Показания: рак тела и хвоста ПЖ без метастазов. Но злокачественные опухоли ПЖ, как правило, выявляются чаще всего в запущенной стадии, когда радикальную операцию выполнить уже невозможно.
Паллиативные операции
При неоперабельных формах рака ПЖ проводятся паллиативные вмешательства. Они направлены на устранение тяжелых осложнений в организме, вызванных распространением злокачественного образования в соседние и отдаленные органы. Самые известные из них:
- механическая желтуха из-за сдавливания опухолью общего желчного протока;
- стеноз луковицы ДПК с нарушением прохождения пищи из желудка в тонкий кишечник или развитие полной непроходимости 12-перстной кишки;
- перфорация стенки желудка;
- высокое давление разросшейся опухоли на нервные окончания и соседние органы с выраженным болевым синдромом.
Для облегчения состояния больного в случае развития механической желтухи проводятся:
- холецистостомия или холедохоеюностомия на выключенной тощей кишке (по Ру);
- наружная холангиостомия (выполняется под контролем УЗИ или КТ);
- эндопротезирование конечного отдела общего желчного протока.
При непроходимости ДПК проводится гастроэнтеростомия. В результате восстанавливается эвакуация пищи из желудка, пищеварение улучшается. В связи с тяжестью состояния пациента на таких стадиях болезни подобные операции позволяют уменьшить страдания, частично восстановить функции пищеварительной системы, продлить жизнь больному на 7–10 месяцев.
Стентирование
Для устранения непроходимости холедоха, обтурированного проросшей опухолью, устанавливается стент. Это металлическая или пластиковая трубка, которую вводят в просвет общего желчного протока. Таким образом восстанавливается поступление желчи в просвет луковицы ДПК. Хирургическое лечение проводится двумя способами:
- при помощи эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ);
- чрескожным методом – стент вводится в суженный проток через разрез. В последнем случае желчь стекает в специальную сумку, расположенную снаружи. Каждые 3 месяца проводится замена трубки.
Шунтирование
С помощью хирургического вмешательства восстанавливается проходимость желчного протока. Выбор операции зависит от уровня поражения. Возможны 3 варианта.
- Холедохоеюностомия – холедох выводится в полость тонкого кишечника. Процедура выполняется лапароскопически, безопасна.
- Гепатикоеюностомия – вывод общего печеночного желчного протока в тощую кишку. Это менее травматичный и опасный способ.
- Гастроэнтеростомия – воссоединение желудка с тонкой кишкой. Это исключает проведение повторной операции при прогрессировании онкологического заболевания, когда остается риск развития непроходимости ДПК.
Осложнения оперативного лечения
Успех любого хирургического вмешательства зависит от многих факторов. При раке поджелудочной железы важную роль играют тяжесть состояния больного, распространенность опухоли, ее стадия, иммунитет человека. После полостной операции на поджелудочной железе с полной или частичной резекцией органа в 30–50 % случаев развивается ряд осложнений, которые в дальнейшем требуют медикаментозной коррекции или повторного хирургического вмешательства.
Болевой синдром. Связан с травмированием тканей в процессе операции. Интенсивность и продолжительность боли зависит от болевого порога и скорости восстановления организма.
Инфицирование внутренних органов с последующим их воспалением обусловлено наличием дренажей. Их устанавливают для ускорения процессов заживления.
Кровотечение разной степени тяжести. Связано с неизолированным сосудом или нарушением свертываемости крови после операции. Наличие следов крови или незначительное ее количество в отделяемом из дренажа является нормой. Если кровопотеря большая, проводится эмболизация поврежденного сосуда или хирургическое вмешательство – в исключительных случаях.
Утечка анастомоза. Подтекание желчи, панкреатического или желудочного сока в месте проведения оперативного вмешательства. Это происходит в случаях плохого заживления раны. Агрессивная соляная кислота повреждает ткани, ферменты поджелудочной железы подвергают их перевариванию, желчные кислоты раздражают и разрушают близлежащие ткани. В таких случаях проводится медикаментозная коррекция. Назначается курс лекарственной терапии, в первую очередь препараты, блокирующие выработку панкреатических ферментов (октреотид) и соляной кислоты (группа ИПП, блокаторы Н2-гистаминовых рецепторов).
Утечка лимфатической жидкости. Редкое осложнение. В ее составе – лимфа и эмульгированные жиры. Пациента переводят на парентеральное специальное питание либо ограничивают количество жиров в рационе.
Сахарный диабет. Требуется инсулинотерапия или назначение сахароснижающих препаратов.
Задержка опорожнения желудка. Результат повреждения нерва в процессе проведения операции. Развивается частичный парез желудка, который проходит через 1–3 месяца. Проявляется тошнотой, рвотой после еды. В отдельных случаях прибегают к зондовому кормлению. Такое осложнение чаще всего наблюдается после модифицированной операции Уиппла.
Демпинг-синдром. Результат быстрого прохождения непереваренной пищи из желудка в тонкий кишечник. Часто развивается после операции Уиппла в стандартном исполнении. Проявляется тяжелыми для больного симптомами: выраженной потливостью после еды, спазмами в животе, метеоризмом, жидким стулом. Выбор лечения зависит от тяжести состояния: проводятся коррекция питания, медикаментозное или хирургическое лечение.
Послеоперационный период
После операции пациенту необходимо провести в отделении 10–14 дней, если не возникнет осложнений, требующих продолжения стационарного лечения. На протяжении этого времени применяются:
- парентеральное питание;
- обезболивание (медикаментозное или при необходимости – эпидуральная анестезия);
- инсулинотерапия;
- подбор адекватной дозы ферментов.
Если в процессе операции была проведена частичная резекция ПЖ, оставшаяся часть органа продолжает вырабатывать ферменты и гормоны (инсулин). Во время пребывания в стационаре индивидуально подбираются эти препараты каждому пациенту, проводится обучение правильного их введения и использования. Через определенное время функции поджелудочной железы восстанавливаются, препараты частично или полностью отменяются. При полном удалении ПЖ пациент переводится на инсулинотерапию и прием ферментов, которые необходимо принимать всю жизнь.
Выбор клиники
Лечение злокачественных заболеваний поджелудочной железы в настоящее время успешно проводится во многих клиниках России. Своевременное обращение за медицинской помощью приводит к предупреждению тяжелых осложнений, продлению жизни, улучшению ее качества. Для выбора онкологического центра и/или отдельного специалиста в области онкологии можно обратиться в сервис «Врачи онлайн».
Источник