Операционные заболевания поджелудочной железы
Панкреатит–
воспалительно-дегенеративное заболевание
ПЖ, обусловленное различными
этиологическими факторами. ПЖ –
орган внешней и внутренней секреции.
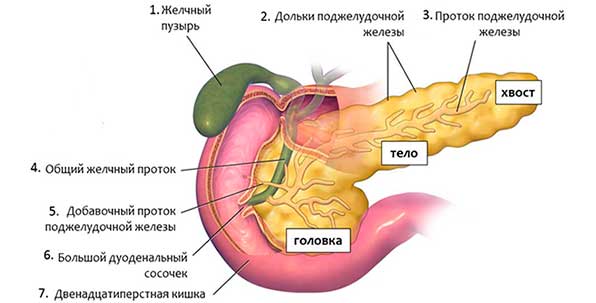
ПЖ расположена забрюшинно, в поперечном
направлении. Большая часть – слева от
позвоночника. Состоит из отдельных
долек. Боли чаще слева, но могут быть и
справа (при сочетании с заболеваниями
ЖВП). Внутридольковые протоки, соединяясь,
образуют Вирсунгов проток, который
впадает в большинстве случаев в холедох,
м. б. добавочный проток (сантеринов)
впадает отдельно в дуоденум.
Продуктом
внешнесекреторной деятельности явл-ся
амилаза, липаза, протеазы, в состав
входят: трипсин, химиотрипсин,
карбоксипептидаза. Из-за недостаточного
поступления этих ферментов возможны
различные отклонения в пищеварении.
Недостаток липазы – нейтральный жир,
недостаток амилазы – крахмальные зерна
в стуле, недостаток протеаз –
креаторея. При повышенном содержании
в крови протеаз повышается фибринолитическая
активность крови – кровоизлияния,
повышенная кровоточивость.
Синдром
Холстеда –
синюшные пятна на передней стенке
живота, повышенное всасывание
протеолитических ферментов. Это
свойство используется при лечении
тромбозов, тромбофлебитов.
Продуктами
внутренней секреции являются инсулин,
глюкагон, калликреин.
Симптом
Мандора –
на фоне цианоза, общего тяжелого
состояния гиперемия лица. Связано с
повышенным поступлением в кровь
калликреина. Также используется при
лечении окклюзионных поражений
сосудов, как спазмолитики
Методы исследования
поджелудочной железы:
Пальпация
Рентгенография
С-м
Тобма – изолированное вздутие
поперечноободочной кишки – Воспаление
поперечноободочной кишки и парез
кишечника.
С-м
уменьшения подвижности левого купола
диафрагмы, п. ч. выпот оказывается в
левом поддиафрагмальном пространстве,
из-за чего частично парез.
Смазанность
контуров левой поясничной мышцы, п.ч.
железа отекает, п. э. контуры этих мышц
не так различимы.
Пневморетроперитонеум
– пресакрально вводят кислород, затем
делают снимокПневмоперитонеум
УЗИ
Томография –
можно диагностировать опухоль до 0,5
см.Ангиография
Лапароскопия как
диагностический метод, а также с
лечебной целью.Ретроградная
холедохопанкреатохолангиографияИзучение внешней
и внутрисекреторной деятельности ПЖВсе методы
исследования при заболеваниях
желчевыводящих путейЛаб. Методы
— определение
ферментов в крови (в норме амилаза — 4,4
— 8,3 мг/с*л)
— копрологическое
исследование (жирные кислоты, мышечные
волокна, жир, реакция среды и т.д.)
— фибринолитическая
активность крови (в норме 150 -180 мин)
— определение
диастазы в моче (в норме до 4,4 мг/с*л)
— определение
сахара в крови (в норме 3,33 — 5,55 моль/л)
ОАК:
в первые сутки – невысокий лейкоцитоз,
нет характерных изменений, но с первых
дней заболевания м. б. лимфопения,
что считается характерной особенностью
при ОП
Биохимия
крови:
диастаза (в моче) повышается не сразу,
а через 2-3 дня, амилаза в крови повышается
сразу же, липаза повышается через
несколько дней, исчезает после полного
клинического выздоровления.
При поражении
хвоста ПЖ – рост амилазы без роста
сахара,
при тотальном
поражении рост сахара + рост амилазы.
Этиология
1) сосудистая
теория/ у пожилых узелковый периартериит
2) инфекционная
теория
3) алиментарный
фактор
4) травма, операция
5) интоксикационная
теория
6) аллергическая
7) теория общего
протока
Любая
патология в головке ПЖ может привести
к заболеваниям желчных путей, при
обтурации общего желчного протока
нарушается отток и воспаляется ПЖ.
Клиника:
средней
тяжести или тяжелое общее состояние,
жалуется на боли в эпигастральной
области, чаще опоясывающего характера,
без иррадиации, порою боли очень
интенсивные, жестокие. Неоднократная
рвота, иногда м. б. без рвоты. Т невысокая.
Может повышаться при присоединении
инфекции, осложнениях, м. б. при
холецистопанкреатите.
Кровь:
в первые сутки невысокий лейкоцитоз,
нет характерных изменений, но м. б.
лимфопения с первых дней заболевания,
что считается характерной особенностью
при о. панкреатите. С первых часов
заболевания нарушения со стороны
гемодинамики – артериальная гипотония,
тахикардия.
Живот
в первые
сутки мягкий, вздутый, особенно выражен
тимпанит при локализации поперечноободочной
кишки.
С-м
Воскресенского:
отсутствие или исчезновение пульсации
аорты выше или ниже пупка, т. к. из-за
отека ПЖ пульсовая волна не доходит до
брюшной стенки.
С-м
Мейо-Робсона:
болезненность в левом пояснично-реберном
углу.
С-м
Керте:
болезненная резистентность в
эпигастральной области по проекции
ПЖ.
С-м
Мандора: на
фоне цианоза и общего тяжелого состояния
– гиперемия лица (связана с повышенным
поступлением в кровь подутина,
калликреина – это их свойство используется
при лечении окклюзионных заболеваний
сосудов, как спазмолитиков)
С-м
Турнера –
кровоизлияния вокруг пупка
Прием
Джанелидзе:
при пальпации боль в эпигастрии не
усиливается – ИБС. При панкреатите
боль усиливается.
Лечение:
начинается с консервативных мероприятий.
К хирургическому лечению прибегают:
При
отсутствии эффекта и ухудшении состояния
больного в течение первых трех-четырех
дней (нарастание лейкоцитоза,
признаки панкреатонекроза – резкий
спад диастазы). Тахикардия, колебания
АД, явления раздражения брюшины,
повышение сахара в крови до 200 мг%;
олигурия, психомоторное возбуждение,
лихорадка более трех-четырех суток,
лейкоцитоз до 20 тыс., боли больше суток
– несмотря на инъекцию анальгетиков.Острый
панкреатоперитонитОсложненный
перитонит, кисты, КТ, образование
абсцессов, свищ.Сочетания острого
панкреатита с заболеваниями желчевыводящих
путей.
Методы
консервативного лечения
Постельный режим
Голод на три-четыре
дня – создание функционального покоя
ПЖХолод
– пузырь со льдом, кусочки льда внутрь,
применение желудочных рефрижераторов,
применение полого пояса, где
циркулирует холодная вода.Анальгетики:
паранефральная новокаиновая блокада,
глюкозо-новокаиновая смесь: 300 мл
глюкозы + 250 мл 0,25% новокаина, промедол,
но-шпа, дроперидол, фентанил, омнопонБорьба с СС
недостаточностью: коргликон, строфантин,
полиглюкин, преднизолон, гидрокортизонБорьба с
интоксикацией: глюкоза, физ. раствор
— до 5 литров, солевые растворы, общее
количество вводимой жидкости должно
быть 3-5 литров, гемодез, неокомпенсан,
диуретики (лазикс); дренирование
грудного лимфатического протока,
гемосорбция, лимфосорбцияИспользование
ингибиторов ферментов ПЖ: контрикал,
гордокс, ипрол, зинофрен, трасилол,
в/в, местно обкалывать при операции
– проба. Синтетические инактиваторы:
5% аминокапроновая кислота 100-200мл
1-2 раза в день в/в.А/б-препараты
– борьба с инфекцией. В первые дни не
рекомендуется п.ч. воспаление
асептическое. А/б тетрациклинового
ряда. Они одновременно подавляют
функцию железы.Витаминотерапия
– в больших дозах, чем обычноПрименение
цитостатиков: 5-фторурацил, фторофур,
циклофосфан 3-4 раза, эти препараты
действуют на цитокиназу
Хирургическое
лечение
Суть операции –
дренирование сальниковой сумки
Лапаротомия и
дренирование сальниковой сумкиДренирование
сальниковой сумки – обкалывание
окружающей ПЖ клетчатки новокаином и
ингибиторами ферментовДренирование –
рассечение капсулы ПЖ. К рассечению
рекомендуется прибегать меньше, т. к.
могут быть свищиДренирование
сальниковой сумки, некрэктомия.Дренирование
сальниковой сумки, резекция хвоста.
Указанные
операции выполняются в последнее время
чаще всего закрытым путем с целью
профилактики распространения
инфекции в брюшную полость.
Методы
закрытого лечения
Оментопанкреатопексия
– прикрытие ПЖ спереди сальникомАбдоминизация
ПЖ – рассекается брюшина по нижнему
и верхнему краю ПЖ, освобождают заднюю
стенку ПЖ, затем туда проводят сальник
по ПЖ и полностью ее окутывают сальником
В
дополнение к этим операциям нередко
прибегают к операции на желчных путях
(дренирование холедоха, холецистэктомия,
наложение желчевыводящих анастомозов).
При наличии флегмоны забрюшинного
пространства производят дренирование
забрюшинной клетчатки путем люмботомии.
Ныне часто применяется лапароскопические
методы дренирования сальниковой сумки
Классификация
острого панкреатита
Острый
интерстициальный панкреатит (острый
отек ПЖ)Геморрагический
панкреонекрозЖировой панкреонекроз
Гнойный панкреатит
Периоды
клинического течения ОП
Период общих,
преимущественно гемодинамических
расстройствПериод
органных нарушений в виде функциональной
недостаточности или токсической
дистрофии паренхиматозных органовАбдоминальные
асептические или гнойные осложнения
Признаки ОП при
лапаротомии
Наличие
стеариновых и жировых пятен на брюшине.
В первые часы они будут на брыжейке
поперечноободочной кишки, на сальнике,
впоследствии – на петлях кишки – обычно
плоские серовато-желтые диаметром
= 3-4 мм. Хирурги называют их указательными
пальцами, т.к. они указывают на
заболевание ПЖ.
При геморрагическом
панкреанекрозе – геморрагический
экссудат; при жировом – обычный
экссудат.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
14.02.201532.45 Mб17Meditsinskaya_mikrobiologia_Pozdeev.pdf
Источник
Главная » Наше здоровье » Какие симптомы и признаки заболевания поджелудочной железы?
Роберт Прокофьев
23.05.2017

Заболевания поджелудочной железы негативно отражаются на многих функциях организма и проявляют себя диспепсическими расстройствами и болевым синдромом. Эта железа, несмотря на свой небольшой вес и размеры, играет важную роль, принимает непосредственное участие в пищеварительных процессах и отвечает за выработку ферментов и инсулина.
Любые сбои в работе органа могут привести к опасным последствиям, поэтому обращаться за медицинской помощью нужно при первых признаках неблагополучия.
Поджелудочная железа: ее роль в организме

Поджелудочная железа залегает в глубине брюшной полости, плотно прилегая к стенкам желудка. У взрослого человека орган весит всего 70- 80 г, а его размеры составляют 20-25 см. Тем не менее, он выполнят две важнейшие функции:
- Эндокринную. Заключается в выработке инсулина и гормона глюкагона, которые принимают непосредственное участие в углеводном обмене и отвечают за поддержание сахара в крови на нормальном уровне. При недостаточной выработке инсулина развивается такое заболевание, как сахарный диабет.
- Экзокринную. Отвечает за выработку панкреатического сока, необходимого для полноценного переваривания пищи. Именно в панкреатическом соке содержатся важнейшие ферменты, способствующие расщеплению углеводов, жиров и белков. Кроме ферментов, в нем присутствуют особые вещества, которые нейтрализуют кислую среду желудочного сока и защищают слизистую желудка от повреждений.
Причины заболеваний поджелудочной железы

Предрасполагающими факторами к возникновению заболеваний поджелудочной железы являются:
- патологии желчевыводящих путей и двенадцатиперстной кишки;
- затруднение оттока секрета вследствие опухолевых процессов;
- травмы железы;
- хронический алкоголизм;
- генетический фактор (врожденные аномалии);
- инфекционные заболевания;
- неправильное питание;
- влияние токсичных веществ и канцерогенов;
- психосоматический фактор, связанный с сильными стрессами.
Влияние алкоголя на поджелудочную железу неоднозначно. В некоторых случаях пациенты, страдающие хроническим алкоголизмом, избегают воспалительных процессов, тогда как прием даже небольшой дозы алкоголя может обернуться для непьющего, здорового человека летальным исходом вследствие деструкции поджелудочной железы.
Нередко поражение железы связано с аномалиями ее анатомического строения (перегибом, неправильным строением протоков, гипоплазией) или тяжелыми инфекциями матери и плода во время беременности. Кроме того, в развитии патологий поджелудочной железы определенную роль играют возраст и пол пациента, экологическая обстановка, образ жизни, профессиональные вредности, наличие сопутствующих заболеваний (диабета, холецистита, гепатита и пр.).
Симптомы
Основные признаки заболеваний поджелудочной железы — это болевой синдром, диспепсические расстройства, изменение цвета кожных покровов.
Болевые ощущения

Могут быть тупыми, тянущими, либо резкими и мучительными (при остром воспалительном процессе). Возникают они в подложечной области и могут преследовать больного постоянно, либо носить приступообразный характер и проявляться при нарушениях диеты (после употребления острой, жирной пищи, алкоголя, переедания) или стрессовых ситуациях. Боль обычно отдает в левое подреберье и лопатку, спину или носит опоясывающий характер.
Выраженность болевого синдрома снижается в определенной позе (лежа на боку, с согнутыми ногами). Можно облегчить страдания больного с помощью холодного компресса, тогда как применение тепла только усиливает боль и способствует распространению воспалительного процесса. При таком состоянии, как панкреонекроз, этот синдром выражен настолько сильно, что может привести к развитию болевого шока, представляющего угрозу жизни.
Диспепсические явления сопровождаются отсутствием аппетита, тошнотой, рвотой, расстройством стула (диареей, запорами). На начальном этапе наблюдается вздутие живота, метеоризм, задержка стула, что связано с недостаточным поступлением ферментов и желчных кислот. Затем, после нескольких дней запора появляется частый жидкий стул. Больного преследует мучительная жажда, сухость во рту, слабость, периодически может повышаться температура.
Рвота

Обусловлена интоксикацией организма и обычно не приносит облегчения. Сначала в рвотных массах присутствует содержимое желудка, а затем выходит лишь желчь. Постоянные приступы рвоты провоцируют потерю жидкости и электролитов и ведут к обезвоживанию организма.
В тяжелых случаях такое состояние сопровождается падением артериального давления, нарушением сердечного ритма, спутанностью сознания. При развитии ацидоза пациент может потерять сознание из-за гиповолемического шока.
Кожа становится бледной или желтушной. Это связано с тем, что отечная поджелудочная железа сдавливает желчные протоки. Кроме этого, вследствие интоксикации организма и сопутствующих дыхательных расстройств появляется синюшность в области носогубного треугольника, на коже живота (справа от пупка).
Дополнительно, во время пальпации живота выявляются специфические симптомы. Определить их и правильно оценить, может только врач. Уточнить диагноз помогут лабораторные исследования крови, кала и мочи, УЗИ или КТ поджелудочной железы, определение гормонального фона.
Распространенные заболевания поджелудочной железы
Остановимся подробнее на распространенных заболеваниях поджелудочной железы, расскажем о том, как они проявляются и какими методами лечатся. В этом списке:
- панкреатиты разной этиологии (острые, хронические, реактивные);
- опухоли и киста поджелудочной железы;
- муковисцидоз;
- панкреонекроз;
- поражение железы, связанное с развитием сахарного диабета;
- камни в поджелудочной железе.
Острый панкреатит

Это внезапно развивающееся воспаление поджелудочной железы, сопровождающееся отеком и поражением определенного отдела органа. В редких случаях развивается такое тяжелое состояние, как некроз, с нагноением тканей и кровоизлияниями, что ведет к летальному исходу даже при интенсивной терапии.
Причиной острого приступа может стать неумеренное употребление алкоголя, переедание (с преобладанием жирных и острых блюд), прием некоторых лекарственных средств, сопутствующие заболевания желчного пузыря и двенадцатиперстной кишки. Воспалительный процесс запускает нарушение оттока панкреатического секрета, что вызывает повышение давления в протоках железы. Высокоактивные ферменты проникают в ткани органа, вызывают развитие отека и нарушение выделения пищеварительных ферментов. В результате, вместо того, чтобы расщеплять пищу, они начинают переваривать клетки самой поджелудочной железы.
Во время приступа острого панкреатита больной испытывает сильные боли, которые тяжело снять медикаментами. Состояние усугубляет тошнота, рвота, падение артериального давления, нарушение сердечного ритма. При остром панкреатите больной нуждается в неотложной медицинской помощи и госпитализации.
Хронический панкреатит
Течение болезни длительное, сопровождающееся периодическими обострениями. Во время ремиссии болевой синдром отсутствует, при обострении появляется опоясывающая или тупая боль в эпистрагии разной степени интенсивности, отдающая в поясницу, спину, под левую лопатку.
Отмечается снижение аппетита, тошнота, случаются единичные приступы рвоты пищей или желчью. Присутствует вздутие живота, метеоризм, неустойчивость стула (запор, диарея). Как правило, рецидив болезни возникает на фоне нарушения диеты, стресса, употребления алкоголя, обострения желчнокаменной болезни или холецистита.
Опухолевые процессы

В поджелудочной железе разделяют на гормонально- активные опухоли и злокачественные образования (рак). Гормональные опухоли бывают доброкачественными и злокачественными и развиваются вследствие переизбытка гормонов поджелудочной железы. Такие процессы обычно сопровождаются нарушением обменных процессов.
Рак поджелудочной железы в последние годы встречается довольно часто. На ранних стадиях возможны приступы тошноты, появление неустойчивого жирного стула, вздутие живота, отсутствие аппетита, потеря веса. Боли могут возникать периодически или носить постоянный характер. На поздних стадиях рака состояние осложняется частой рвотой и профузной диареей, кожные покровы становятся бледными или желтушными.
Киста поджелудочной железы
При небольших размерах кисты выраженность болевого синдрома слабая, если же образование крупное, оно сдавливает нервные окончания и протоки железы и вызывает сильные боли. Если поражению подвергается головка органа, отмечается похудение, учащение стула, вздутие живота.
В тех случаях, когда киста формируется в теле или хвосте поджелудочной железы, появляется тошнота, запоры и обесцвеченный стул. Кисту крупных размеров можно прощупать через брюшную стенку. При нагноении образования состояние больного осложняется повышением температуры.
При муковисцидозе возникают схваткообразные боли в кишечнике, появляется жидкий и жирный стул, объем которого в несколько раз превышает норму. Характерным признаком становится снижение аппетита, метеоризм, сухость во рту, отмечается мышечная слабость, появляются кристаллики соли на коже.
Сахарный диабет 1 типа, связанный с прекращением выработки инсулина поджелудочной железой, не сопровождается болевым синдромом. Характерными признаками является неутолимая жажда, кожный зуд, увеличение объема мочи, слабость и резкое ощущение голода при гипогликемических кризах, тошнота, повышенная потливость, резкое снижение веса.
Панкреонекроз
Сопровождается чрезвычайно острыми и резкими болями за грудиной или в надчревье, которые могут отдавать в спину, поясницу, ключицу. Иногда болевой синдром такой силы ведет к шоковому состоянию с потерей сознания. Среди прочих симптомов отмечается вздутие живота и запор. Пациенту необходима срочная медицинская помощь, иначе он может погибнуть от болевого или токсического шока.
Камни в поджелудочной железе
Формируются редко. Чаще всего они локализуются в головке железы и состоят из фосфора и карбонатов кальция. До сих пор точные причины возникновения камней не ясны, но предполагается, что причиной их появления становится застой панкреатического сока, нарушение фосфорно- кальциевого обмена или воспалительный процесс в тканях железы, сопровождающий вторичные инфекции.
Иногда характерные симптомы отсутствуют, и камни обнаруживают случайно, при рентгенологическом обследовании. Но чаще появляются выраженные боли в верней части живота, отдающие в спину. Причем, приступы боли становятся более выраженными через несколько часов после приема пищи. При прогрессировании болезни наблюдается отсутствие аппетита, чередование запоров и диареи. Если камни мигрируют в общий желчный проток, проявляется механическая желтуха.
Лечение

Схема терапии зависит от разновидности заболевания и подбирается врачом с учетом многих факторов: общего состояния больного, тяжести симптомов, наличия сопутствующих болезней и возможных противопоказаний. Основу лечебных мероприятий составляет медикаментозная терапия и соблюдение строгой диеты. В качестве дополнения к основному лечению можно использовать средства народной медицины (после консультации с врачом).
Острые формы панкреатита, панкреонекроз лечат в стационаре. Опухоли, кисты и камни в поджелудочной железе удаляют хирургическим путем. Прочие патологии, связанные с сопутствующими болезнями (муковисцидозом, сахарным диабетом, болезнями печени и желчного пузыря) нуждаются в специфическом лечении.
Лечение заболеваний поджелудочной железы медикаментами при обострении панкреатита строится на применении препаратов, уменьшающих выделение желудочного сока и приеме ферментов, не содержащих компонентов желчи. Устранить приступы тошноты помогут такие препараты, как Церукал или Мотилиум. Для снятия болевого синдрома рекомендуют принимать спазмолитики (Но-шпу, Папаверин, Мебеверин). При необходимости делают инъекции обезболивающих препаратов, применяют антибиотики, статины, ингибиторы протеаз, осуществляют инфузионную терапию.
При остром панкреатите советуют отказаться от приема пищи на 2-3 дня, в это время рекомендуют лишь негазированные минеральные воды (щелочные) и некрепкий зеленый чай. Затем, постепенно в меню больного вводят легкие протертые блюда и в последующем соблюдают строгую диету.

При хроническом панкреатите в период ремиссии показан прием ферментных препаратов, улучшающих процессы пищеварения (Фестала, Панкреатина, Мезима, Креона). Восстановить нормальную кислотность желудочного сока помогут антициды:
- Альмагель,
- Фосфалюгель,
- Маалокс.
Медикаменты следует периодически менять, а при улучшении состояния больного — делать перерыв в лечении.
Лечение заболеваний поджелудочной железы народными средствами
При патологиях поджелудочной железы хороший терапевтический эффект дает применение желчегонных трав. Растительные отвары способствуют снятию воспаления, улучшают отхождение желчи, устраняют застойные явления и способствуют улучшению пищеварительных процессов. Травяные сборы можно приобрести в любой аптеке. Для лечения поджелудочной железы чаще всего используют следующие растительные средства:
- кукурузные рыльца;
- корень одуванчика;
- чистотел;
- горец птичий;
- мята;
- семена укропа;
- ромашка;
- боярышник;
- бессмертник.
Отвар готовят в соответствии с инструкцией, указанной на упаковке. Удобнее всего использовать сборы, расфасованные в фильтр — пакетики. Их просто заваривают как чай, настаивают 15- 20 минут и принимают по 50 — 100 мл за полчаса до еды. Прием растительных отваров необходимо согласовывать с лечащим врачом, так как некоторые сборы могут подавлять действие медикаментов и снижать эффективность лечения.

При обострении панкреатита хорошо помогает сок квашеной капусты. Он содержит молочную кислоту, которая подавляет воспалительный процесс и способствует устранению болевого синдрома.
Диета при заболевании поджелудочной железы

Лечение острого панкреатита начинают с нескольких суток голодания. Это поможет снизить выработку пищеварительных ферментов и уменьшить выраженность воспалительного процесса. В течение 2-3 дней рекомендуют выпивать до 1,5 л теплой минеральной воды без газа или отвар шиповника (200-400 мл).
Далее назначается строгая панкреатическая диета №5п. Она максимально щадящая, малокалорийная, что позволяет нормализовать функцию поджелудочной железы. Ее суть заключается в резком ограничении жиров и углеводов с сохранением физиологической нормы белка.
Запрещенные продукты:
- жирные, острые и жареные блюда;
- сладкие газированные напитки;
- соленья, маринады, копчености;
- специи и приправы;
- колбасные изделия, сало, субпродукты;
- консервы и полуфабрикаты;
- сдобная выпечка, кондитерские изделия (особенно с кремом);
- животные жиры;
- мороженое;
- кислые фрукты (яблоки, цитрусы);
- сладости, шоколад, мед, варенье, сахар и прочие «быстрые» углеводы;
- кофе, какао;
- алкоголь.
Продукты с грубой клетчаткой и большим содержанием экстрактивных веществ, должны быть исключены. Они вызывают вздутие живота и провоцируют бродильные и гнилостные процессы в кишечнике. Нельзя употреблять сырые овощи и фрукты, белокочанную капусту, редис, репу, редьку, чеснок, щавель, добавлять в блюда пряности и специи.
Питание при заболеваниях поджелудочной железы должно быть не только химически, но и механически щадящим. А это значит, что все блюда нужно готовить в протертом виде, максимально облегчающем процесс усвоения. Такой способ термической обработки, как жарение, должен быть исключен. Все блюда необходимо готовить на пару, отваривать или запекать. Важно соблюдать температурный режим, при подаче блюда должны быть теплыми.
Блюда и продукты, рекомендованные к употреблению:

- первые блюда — протертые или слизистые супы из круп и овощей;
- нежирное мясо и рыба в виде паровых котлет, суфле, кнелей;
- паровые омлеты;
- овощные гарниры в виде пюре и паровых пудингов;
- печеные яблоки (сладких сортов);
- кисели, протертые компоты, муссы, желе;
- некрепкий зеленый чай, минеральная вода без газа.
Разрешено добавлять в блюда небольшое количество сливочного масла. Хлеб можно употреблять только пшеничный и вчерашней выпечки (не более 50 г в день). Питание должно быть дробным, пищу употребляют небольшими порциями 5 — 6 раз в день.
Меры профилактики
Профилактические мероприятия по поддержанию функций поджелудочной железы строятся на соблюдении следующих рекомендаций:
- полный запрет на употребление алкогольных напитков;
- отказ от курения;
- правильное и сбалансированное питание;
- отказ от жирных, острых, высококалорийных блюд;
- соблюдение предписанной диеты;
- дробное питание;
- здоровый и активный образ жизни.
Не стоит допускать переедания, перекусов «на ходу». Необходимо соблюдать умеренность в еде, пищу принимать небольшими порциями, желательно в одно и то же время. Алкоголь необходимо исключить полностью, придерживаться здорового образа жизни, заниматься спортом, укреплять иммунитет. Хорошей профилактикой заболеваний поджелудочной железы является регулярное употребление травяных чаев с шиповником, брусникой, черникой, боярышником, мятой.
При малейших сбоях в работе поджелудочной железы, необходимо корректировать рацион питания и ограничивать употребление жиров и углеводов. Любые проблемы с ЖКТ должны стать поводом для обращения к врачу, прохождения полноценного обследования и своевременного лечения.
Источник