Осложнения рака головки поджелудочной железы
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
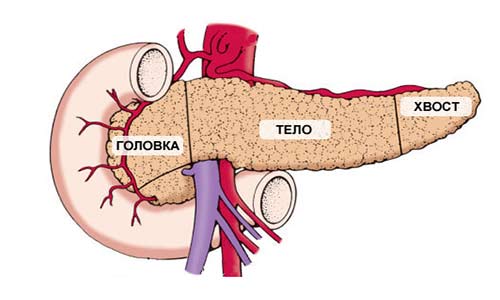
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
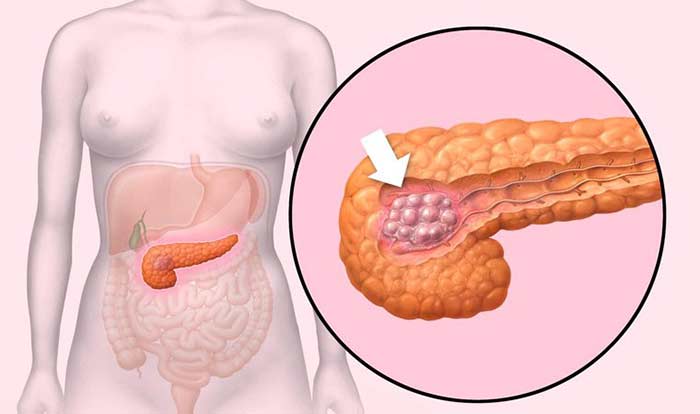
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).
На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Запись
на консультацию
круглосуточно
Источник
Поджелудочная железа – это одна из важнейших желез организма, которая располагается чуть ниже и левее желудка.
Она вырабатывает ферменты, необходимые для переваривания пищи, а также гормон инсулин, который регулирует уровень сахара в крови.
Для рака поджелудочной железы характерен плохой прогноз, даже если заболевание было выявлено рано. Рак поджелудочной железы обычно распространяется очень быстро. На ранних стадиях его диагностируют редко. Смертность от рака поджелудочной железы очень высокая: в США пятилетняя выживаемость больных составляет менее 20%. Симптомы болезни могут не проявляться до того момента, когда лечение уже становится бесперспективным.
Причины рака поджелудочной железы
Наша поджелудочная железа – это небольшой орган, который достигает 15 см в длину. Она является чрезвычайно важной частью пищеварительной системы. Поджелудочная железа секретирует ферменты для расщепления разных типов питательных веществ. К примеру, амилаза отвечает за переваривание углеводов, а липаза – за расщепление жиров. Железа выделяет пищеварительные соки в просвет кишечника.
Особые клетки поджелудочной отвечают за секрецию инсулина – гормона, который регулирует обмен глюкозы в организме. Причиной сахарного диабета часто бывает именно поражение поджелудочной железы.
Если в клетках поджелудочной железы возникают мутации, это может приводить к неконтролируемому росту клеток. Такие клетки и называются раковыми, злокачественными. Они образуют опухоль, которая может прорастать в соседние органы и ткани, отравляя их, закупоривая протоки и создавая другие проблемы.
Большая часть опухолей поджелудочной железы образуется в клетках, которые выстилают ее протоки. Этот тип рака называется аденокарциномой поджелудочной железы. В редких случаях образуются опухоли из гормон-продуцирующих клеток поджелудочной железы. Эта опухоль выделяет в кровь большое количество гормонов, и она называется эндокринной опухолью.
Факторы риска рака поджелудочной железы:
• Ожирение или избыточная масса тела.
• Хронический панкреатит.
• Сахарный диабет.
• Табакокурение.
• Африканское происхождение больного.
• Рак поджелудочной железы у близких родственников.
• Мутация гена BRCA2, ассоциируемая с разными типами рака.
• Синдром FAMMM, ассоциируемый с меланомами.
• Синдром Линча.
Симптомы рака поджелудочной железы
Симптомы рака поджелудочной железы на ранней стадии болезни обычно не проявляются.
На поздней стадии у больного может наблюдаться:
• Боль в верхней части живота, которая иногда отдает в спину.
• Желтушность кожи и слизистых оболочек.
• Склонность к тромбозу.
• Отсутствие аппетита.
• Потеря веса.
• Депрессия.
• Слабость.
Когда следует обратиться к врачу?
Если вы заметили у себя необъяснимую потерю веса, желтушность, боли в животе, обязательно проконсультируйтесь с врачом. Потеря веса вообще может говорить о десятках различных заболеваний, которые требуют своевременного лечения. Будьте особенно бдительны, если ваши родственники страдали раком поджелудочной.
Диагностика рака поджелудочной железы
Если врач подозревает рак поджелудочной железы, он может назначить следующие анализы и процедуры:
• Визуализация. Для получения детального изображения внутренних органов используются методы компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ), ультразвуковое исследование.
• Эндоскопическое ультразвуковое исследование поджелудочной железы может проводиться с помощью тонкой гибкой трубки (эндоскопа), которую вводят в пищевод больного. При помощи такого устройства можно одновременно взять и образец тканей (биопсия).
• Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Для ЭРХПГ в пищевод больного вводят эндоскоп, который проходит желудок и достигает кишечника. Затем при помощи катетера в протоки желчного пузыря и поджелудочной железы впрыскивается краситель (контрастное вещество). После этого делается рентгеновский снимок протоков. Контрастное вещество подсвечивает протоки на снимках, позволяя увидеть аномалии. Во время этой процедуры также можно провести биопсию.
• Биопсия поджелудочной железы. Это процедура, которая заключается в извлечении небольшого фрагмента ткани железы для изучения. Ее можно провести при помощи эндоскопа, как указывалось выше. Можно также использовать специальную иглу, которая вводится в железу прямо через кожу. При этом врач контролирует процедуру с помощью ультразвука, чтобы направить иглу в нужное место.
Определение стадии рака
После подтверждения диагноза врач будет работать над тем, чтобы уточнить стадию болезни. Это очень важно, поскольку помогает подобрать оптимальное лечение.
Для определения стадии рака используются:
• Лапароскопическая операция. Во время этой процедуры хирург вводит больному через небольшой разрез на животе трубку с камерой. Камера позволяет вывести изображение железы на экран в операционной.
• Магнитно-резонансная и компьютерная томография – безболезненные и относительно безопасные методы, которые позволяют рассмотреть мельчайшие детали органов.
• Анализы крови. В некоторых лабораториях определяют в крови специфические протеины, маркеры рака, которые появляются только при раке поджелудочной железы. Один из анализов, широко применяемых в США, определяет протеин CA19-9. Исследователи отмечают, что уровень этого протеина растет по мере прогрессирования рака. Некоторые врачи даже рекомендуют определять CA19-9 до, во время и после лечения рака – это позволит отслеживать эффективность терапии.
Стадии рака поджелудочной железы:
• Стадия I. Опухоль ограничена тканями поджелудочной железы.
• Стадия II. Рак распространился по железе, проник в соседние ткани и в близлежащие лимфатические узлы.
• Стадия III. Рак проник в крупные кровеносные сосуды вокруг поджелудочной железы и распространился на лимфатические узлы.
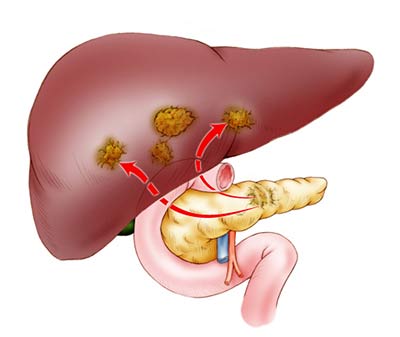
• Стадия IV. Рак дал метастазы в отдаленных участках тела, таких как печень, легкие, органы брюшной полости.
Лечение рака поджелудочной железы
Лечение рака поджелудочной железы будет зависеть от стадии, локализации опухоли, возраста и состояния здоровья больного, а также от его пожеланий. Главной целью лечения является полное уничтожение злокачественных клеток, если это возможно. Когда об этом речь уже не идет, врач попытается хотя бы замедлить распространение рака и облегчить страдания пациента.
1. Хирургическое лечение.
• Удаление опухолей в головке поджелудочной железы. Если опухоль расположена в головке железы, то врач может рассмотреть вариант панкреатодуоденэктомии, или так называемой процедуры Уиппла. Эта процедура состоит в удалении головки поджелудочной железы, а также двенадцатиперстной кишки, желчного пузыря и части желчного протока. При этом может быть удалена и часть желудка. Затем хирург соединяет оставшиеся части поджелудочной железы, желудка и кишечника, чтобы больной мог переваривать пищу. Эта операция связана с высоким риском инфекции и кровотечения. После процедуры возможна тошнота и рвота из-за плохой эвакуации содержимого желудка. Период восстановления может быть долгим.
• Удаление опухолей в теле и хвосте поджелудочной железы. При таких операциях удаляется хвост железы и небольшая часть ее тела – это называется дистальной панкреатэктомией. Хирургу может понадобиться удалить и селезенку, которая может быть затронута опухолью.
Исследования показывают, что частота осложнений при таких серьезных операциях очень сильно зависит от опыта хирурга. Поинтересуйтесь опытом вашего врача в проведении подобных операций. Если вы испытываете сомнения, рассмотрите другой вариант.
2. Лучевая терапия.
При лучевой терапии на раковую опухоль воздействуют направленными рентгеновскими лучами или потоком протонов. Лучевая терапия может дополнять хирургическое лечение, она может также проводиться перед операциями. Если хирургическое удаление рака невозможно, то врач может назначить лучевую терапию, чтобы сдержать рост опухоли.
Облучение опухоли обычно осуществляют при помощи специальных машин, которые вращаются вокруг пациента и направляют на опухоль лучи из разных точек. В специализированных медицинских центрах лучевую терапию могут проводить даже во время операции по особым технологиям (интраоперационное облучение).
3. Химиотерапия рака.
Для лечения рака поджелудочной железы применяется множество химиотерапевтических средств. Они могут назначаться как внутривенно, так и перорально. Лечение может состоять из одного препарата, а может включать целый набор лекарственных средств.
Химиотерапия часто комбинируется с лучевой терапией. Такое интенсивное лечение обычно используется при раке, который распространился за пределы поджелудочной железы, но только в соседние органы и ткани – не в отдаленные участки. Такая комбинация может назначаться после операции для того, чтобы снизить вероятность рецидива болезни.
Отдельно стоит упомянуть о новых средствах для химиотерапии, которые избирательно действуют против раковых клеток и причиняют минимальный вред здоровым клеткам. Одним из таких препаратов является эрлотиниб (Tarceva), который блокирует химические сигналы, вызывающие бесконтрольное деление раковых клеток. Эрлотиниб обычно комбинируют с традиционной химией у больных с запущенным раком.
4. Клинические испытания.
К сожалению, выживаемость при раке поджелудочной железы до сих пор низкая. Поэтому для многих больных спасительной соломинкой могут стать клинические испытания новых препаратов, новых методов хирургического лечения или генной терапии. Если такие методы в ходе исследований признаются эффективными, то в будущем они могут стать стандартом терапии. А кому-то они спасут жизнь уже сегодня.
Клинические испытания не гарантируют излечение, а некоторые из них оборачиваются серьезными и неожиданными осложнениями. С другой стороны, такие исследования пристально отслеживаются органами здравоохранения, чтобы сделать их максимально безопасными для больных. Если традиционное лечение не помогает больному, стоит обсудить с врачом такую возможность.
Осложнения рака поджелудочной железы
По мере прогрессирования рака могут возникать такие осложнения:
• Желтуха. Рак поджелудочной железы иногда приводит к непроходимости желчных протоков и желтухе. Признаки желтухи: желтизна кожи, слизистых и склер, темный цвет мочи и светлый, глинистый стул. При желтухе врач может посоветовать установить пластиковую или металлическую трубку, которая откроет желчный проток. В некоторых случаях создают обходной проток для того, чтобы желчь свободно выделялась из печени в кишечник.
• Боль. Растущая опухоль в поджелудочной железе может давить на нервы, расположенные в брюшной полости. Боль в этом случае бывает очень сильной. Анальгетики, в том числе опиодные, помогут больному чувствовать себя более комфортно. Лучевая терапия приостанавливает рост рака, что также может принести облегчение. В тяжелых случаях западные врачи рекомендуют введение этанола в нервное сплетение, чтобы облегчить боль. Эта процедура блокирует болевые сигналы от нервов к головному мозгу.
• Непроходимость кишечника. Рак поджелудочной железы, который прорастает в двенадцатиперстную кишку, может блокировать просвет кишечника. Это не дает пище поступать из желудка в кишечник. При этом тяжелом осложнении может понадобиться установка специальной трубки, которая будет поддерживать просвет кишечника открытым. Иногда создают искусственный обход мимо закупоренного участка кишки.
• Потеря веса. Многие факторы способствуют потере веса при раке поджелудочной железы. Тошнота и рвота, вызванные влиянием опухоли или химиотерапией рака, делают прием пищи затруднительным. Организм может плохо переваривать пищу из-за нарушений в работе поджелудочной железы – это также приводит к похуданию. В последнем случае больным могут помочь ферменты поджелудочной железы (панкреатин), которые будут выполнять работу железы. Пациентам рекомендуют чаще принимать пищу, но более мелкими порциями, а также отдавать предпочтение легко усвояемым продуктам.
Профилактика рака поджелудочной железы
На сегодняшний день нет ни одного надежного способа профилактики рака поджелудочной железы.
Можно лишь предпринять несколько шагов, чтобы снизить риск:
• Полностью отказаться от курения.
• Поддерживать здоровый вес тела, не допускать ожирения.
• Рационально питаться: больше фруктов и овощей, меньше животных жиров, жареной и копченой пищи.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Источник



