От чего образуется желчь в поджелудочной железе

Поджелудочная и желчный пузырь — органы, тесно взаимосвязанные анатомически и функционально. Они расположены в непосредственной близости друг от друга и имеют общий проток, открывающийся через сфинктер Одди в просвет двенадцатиперстной кишки (ДПК). Без их синхронной работы процесс пищеварения нарушается. Это приводит к сбоям в переваривании пищи и воспалительным процессам в обоих органах. Влияние желчного пузыря при образовании в нем конкрементов или развитии воспалительного процесса на поджелудочную велико: нарушается отток желчи, может прекратиться отхождение панкреатического сока. Возможно попадание желчи в проток железы с выраженным воспалением в ней.
Где находится поджелудочная железа и желчный пузырь?
Поджелудочная железа (ПЖ) находится забрюшинно, поэтому пропальпировать при осмотре ее не удается. В проекции на переднюю стенку живота она отображается над пупком на 5−10 см, тело смещено влево от срединной линии, хвост уходит в левое подреберье. Железа располагается почти горизонтально, головка внизу охватывается петлей двенадцатиперстной кишки в виде подковы, сверху непосредственно граничит с желудком (отделена от него брюшиной), хвост направлен влево, изогнут вверх и соприкасается с селезенкой и углом поперечно-ободочной кишки.

Справа граничит с печенью, снизу — с тонкой и частью поперечно-ободочной толстой кишки, сзади — с левым надпочечником и частью левой почки. ПЖ тесно прилежит к задней брюшной стенке на уровне последних грудных и первых поясничных позвонков.
Только в положении на спине поджелудочная железа оказывается под желудком.
Желчный пузырь (ЖП) располагается в правом подреберье брюшной полости под печенью, в специальном углублении. Он связан с печенью тонкой соединительной тканью. Находится чуть правее ДПК. Имеет форму груши: его широкая часть (дно) выходит из-под печени, а узкая (шейка) плавно переходит в пузырный проток длиной 3−4 см, соединяющийся с печеночным, образуя холедох. Далее соединяется с вирсунговым протоком ПЖ, а в некоторых случаях самостоятельно открывается в просвет ДПК. ЖП имеет также выход в ободочную кишку.
Функции поджелудочной железы и желчного пузыря в организме
Функции, которые выполняют ПЖ и ЖП, направлены на максимальное переваривание поступающей пищи. Роль этих органов в процессе пищеварения различна, но их общая деятельность предполагает расщепление компонентов пищи и обеспечение организма необходимыми веществами и энергией.
Поджелудочная железа в силу своего строения предназначена для синтеза панкреатического сока, в состав которого входит 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры;
- протеаза — белки;
- амилаза — углеводы.
Эти энзимы продуцируются в неактивном виде. Их структура изменяется под воздействием энзима двенадцатиперстной кишки — энтерокиназы. Она выделяется при попадании пищевого комка из желудка и становится активной, в свою очередь, в присутствии желчи, превращая трипсиноген (протеаза) в трипсин. При его участии активируются и другие ферменты ПЖ, которые поступают в просвет кишки при попадании туда пищи.
Желчь является катализатором для ферментов ПЖ и ДПК. Качественный состав и количество выделяемых энзимов зависят от употребляемой пищи.

В сутки ПЖ вырабатывает 1,5−2 л поджелудочного сока. По мелким протокам ацинусов (островков, состоящих из железистых клеток, имеющих свои протоки и сосуды) секрет поступает в более крупные выводные каналы, по которым вливается в главный — вирсунгов — проток. Через него вливается в тонкую кишку небольшими порциями. Необходимое количество панкреатического секрета регулируется сфинктером Одди.
Основные функции ЖП:
- накопление желчи, вырабатываемой печенью;
- осуществление и контроль ее поступления в ДПК.
Желчь вырабатывается печенью постоянно. А также непрерывно она поступает в печеночный проток и ЖП. В пузыре может скапливаться до 50 мл желчи (это его объем), которая при необходимости, благодаря сокращению мышечных стенок, поступает через выводящий и общий желчный канал в ДПК. Функциональной особенностью желчного пузыря является способность концентрировать желчь таким образом, чтобы в его пространстве в 50 мл ее накапливалось в высококонцентрированном виде соответствующей объему в 1 л и более.
Желчь и желчные пигменты участвуют в расщеплении и усвоении липидов. Выход содержимого ЖП связан с процессом пищеварения и контролируется вегетативной нервной системой: орган получает сигнал о поступлении в ДПК пищевого комка (химуса) и сокращается, выбрасывая секрет в проток. Это происходит в ответ на жирную пищу. В противном случае при непрерывном поступлении в кишечник (при отсутствии пищи и кишечного содержимого), слизистая органа повреждалась бы под агрессивным воздействием кислот.
ЖП не является незаменимым органом: после его резекции функции накопления желчи выполняет ДПК.
Как связан желчный пузырь с поджелудочной железой?
Желчный пузырь связан с ПЖ анатомически и функционально.

Анатомически протоки ПЖ (вирсунгов и добавочный — санториниев, который располагается в головке ПЖ и может соединяться с главным либо быть самостоятельным) и холедох (проток желчного пузыря) впадают в просвет ДПК. Существует несколько вариантов их конечного расположения:
- 1 тип — 55%: вирсунгов и общий желчный объединяются в общую ампулу;
- 2 тип — 33%: протоки сливаются в один вблизи ДПК без образования ампулы;
- 3 тип — 4%: каналы не объединяются;
- 4 тип — 8%: сливаются на большом расстоянии от фатерова соска.
Особенно связь между органами выражена при первом типе строения протоков, когда они соединяются в один общий с образованием ампулы, куда поступают и поджелудочный сок, и желчь одновременно. Такое строение чаще приводит к патологии, поскольку общий проток может обтурироваться камнем, опухолью, перекрываться полипом, прекращая выход содержимого в кишечник.
Существует и тесная функциональная связь этих органов. Переваривание пищи происходит при непосредственном участии поджелудочного сока, содержащего ферменты. Именно они расщепляют углеводы, жиры и белки на более простые составляющие, которые всасываются в кровь и участвуют в дальнейших процессах жизнедеятельности человека. Стимулируют выделение панкреатического секрета желчные кислоты, входящие в состав желчи. В свою очередь, выход желчи в просвет кишечника регулируется гуморальным и нервным путем.
Энзимы поступают в канал ДПК в неактивном виде. Для их полноценной деятельности необходима энтерокиназа — фермент, вырабатываемый клетками стенки тонкой кишки. Активной она становится под воздействием желчных кислот, выбрасываемых ЖП в ответ на сигналы вегетативной нервной системы при поступлении химуса (пищевого комка) в просвет ДПК. Процесс переваривания пищи не может происходить без секрета ПЖ или желчи. Любое нарушение в их синтезе или поступлении в ДПК приводит к заболеваниям органов пищеварения и тяжелым осложнениям. Патология в одном из этих органов может влиять на развитие изменений в другом.
Заболевания желчного пузыря
К болезням ЖП относятся следующие патологии:
- воспалительный процесс – холецистит;
- образование конкрементов в просвете пузыря — желчнокаменная болезнь;
- нарушение моторики протоков — дискинезия;
- полипы;
- злокачественные новообразования;
- паразитарные болезни (лямблиоз, описторхоз, фасцилез).

Любой патологический процесс в ЖП сопровождается воспалением — холециститом.
Конкременты, которые образуются в просвете ЖП, состоят из холестерина и солей кальция, связанных между собой билирубином. Камень, полип или опухоль могут заблокировать пузырный проток, что приведет не только к развитию желчной колики, но и может вызвать острый панкреатит.
Патологии поджелудочной железы
Поджелудочная железа чаще всего подвержена воспалительным процессам, которые, в свою очередь, при гибели клеток органа могут вызвать нарушение выработки гормонов (в том числе — инсулина) и развитие сахарного диабета.
Помимо этого, диагностируются:
- кисты;
- полипы;
- абсцессы;
- злокачественные новообразования или поражение метастазами из соседних органов.
У каждого заболевания существуют определенные причины и провоцирующие факторы риска. Во многих случаях к патологии ПЖ приводят изменения в желчном пузыре. Иногда выраженное воспаление с тотальной гибелью клеток паренхимы ПЖ (панкреонекроз) вызывает отек железы, который может сдавливать общий с ЖП проток. К воспалению в стенках желчного пузыря в связи со сдавлением или деформацией общего протока, застоем желчи или нарушением кровообращения в тканях ПЖ могут привести:
- опухоль;
- киста;
- кальцификат.
Как диагностировать и различить патологии?
Патологии ПЖ и желчного пузыря по своим клиническим симптомам имеют много общего. При панкреатите, как и при воспалении в ЖП, может болеть в правом подреберье. Боли становятся интенсивными после нарушения диеты и употребления жирной, острой, жареной пищи, алкоголя, даже в небольших количествах.
Физические нагрузки и стрессы тоже могут вызвать дискомфорт и боли в подреберьях с иррадиацией в руку, плечо, поясницу, при панкреатите они становятся опоясывающими.

Появляются диспепсические проявления:
- тошнота;
- рвота;
- изжога;
- отрыжки;
- метеоризм.
Возникает симптоматика астенического синдрома:
- резкая слабость;
- утомляемость;
- плохой сон;
- отсутствие аппетита.
Дифференцировать обострение хронического воспалительного процесса в железе и ЖП иногда сложно из-за схожести клинической картины, которую можно при определенном анамнезе связывать с каждым из органов пищеварения. Особенностями при панкреатите являются:
- панкреатический понос — жирный сероватого цвета частый стул со зловонным запахом и остатками непереваренной пищи (одно из первых проявлений болезни);
- многократная рвота, не приносящая облегчения;
- боли различной локализации.
Патология ЖП, помимо перечисленных признаков, проявляется билиарной гипертензией, вызванной застоем желчи. Проявляется:
- желтушностью кожных покровов и слизистых;
- зудом кожи;
- увеличением селезенки, а в дальнейшем синдромом гиперспленизма (анемия, лейкопения, тромбоцитопения);
- асцитом в тяжелых случаях без лечения.

Клинических проявлений для уточнения пораженного органа недостаточно. Пациента нужно обследовать детально, проверить функции желчного пузыря и ПЖ. Для исключения объемных процессов требуется проверка состояния органа с помощью функциональных исследований:
- УЗИ;
- МРТ;
- КТ;
- спленопортография – рентгенография сосудов портальной системы с контрастом;
- допплерография сосудов печени.
Эти методы позволяют определить состояние паренхимы и границ ПЖ, стенок, наличие конкрементов, полипов, других образований в ЖП.
Лабораторные исследования включают целый ряд показателей, которые необходимо проверять для уточнения диагноза:
- общеклинический анализ крови;
- кровь на сахар;
- диастаза мочи и крови;
- билирубин (общий, прямой, непрямой);
- общий белок и его фракции;
- холестерин, щелочная фосфатаза;
- коагулограмма.
Врач индивидуально назначает конкретные обследования с учетом жалоб, анамнеза, объективного статуса и тяжести состояния, в котором обратился пациент. На основании полученных данных назначаются лекарственные средства или решается вопрос о других методах лечения.
Какое влияние оказывают органы друг на друга?
Поскольку органы пищеварительной системы тесно связаны между собой, патология любого из них не может протекать изолированно. Особенно это касается желчнокаменной болезни — холелитиаза, которая по своей распространенности в последние годы не уступает болезням сердца. При обтурации общего протока камнем происходит скопление большого количества панкреатического секрета и желчи не только в общих протоках, но и в мелких каналах ПЖ. Давление в них резко повышается, поскольку печень и ПЖ продолжают функционировать и производить поджелудочный сок и желчь. Мелкие и хрупкие протоки ПЖ разрываются, их содержимое поступает в паренхиму органа. Одновременно повреждаются клетки ткани и близлежащие сосуды. При травме (разрыве протоков) ферменты активируются, в паренхиме начинается процесс самопереваривания железы — развивается панкреатит, который может осложниться массивным панкреонекрозом. Одновременно воспаляются стенки ЖП, приводя к холециститу, застою желчи, гиперспленизму, асциту.

Поэтому при первых симптомах, даже невыраженных и, как кажется, незначительных нельзя заниматься самолечением и применять народные методы. Необходимо немедленно обращаться к специалисту.
Как будут работать органы в случае резекции одного из них?
Желчный пузырь – вспомогательный орган, поэтому при патологических образованиях или выраженном воспалительном процессе (флегмонозном или гангренозном холецистите), который сопровождается панкреатитом, показана холецистэктомия. В противном случае это вызовет развитие панкреонекроза – жизнеугрожающего состояния с неблагоприятным прогнозом. Чем раньше проведена операция, тем меньше риск развития панкреатита. Функции ЖП принимает двенадцатиперстная кишка: вырабатываемая печенью желчь, поступает в ее просвет. Это происходит постоянно, по мере выработки желчи, а не в момент приема пищи. Поэтому поражается слизистая ДПК, происходит расстройство микрофлоры в толстом кишечнике, что приводит к нарушениям стула (запору или поносу), может развиться панкреатит.
При удалении ПЖ или ее пораженной части назначается заместительная терапия: пациент принимает сахароснижающие препараты при имеющемся сахарном диабете или ферменты. Дозировка определяется эндокринологом или гастроэнтерологом индивидуально в каждом случае. Прием этих лекарств необходим на протяжении длительного времени (месяцы, годы, иногда — всю жизнь). Помимо медикаментозной терапии, человек должен соблюдать жесткую диету: стол № 9 — при сахарном диабете, стол № 5 — при панкреатите.
Во избежание тяжелых последствий и пожизненного приема препаратов со строгой диетой нужно беречь здоровье, отказаться от вредных привычек и вовремя обращаться к врачу.
Список литературы
- Максименков А.Н. Хирургическая анатомия живота. Л. Медицина 1972 г.
- Физиология человека: учебное пособие под редакцией В.М. Смирнова. М. Медицина 2001 г.
- Кузина С.И. Нормальная физиология: конспект лекций под редакцией С.С. Фирсова. М. Эксмо 2006 г.
- Лойт А.А., Звонарев Е.Г. Поджелудочная железа: связь анатомии, физиологии и патологии. Клиническая анатомия. №3 2013 г.
- Полтырев С.С., Курцин И.Т. Физиология пищеварения. М. Высшая школа. 1980 г.
Источник
Опубликовано: 15 октября 2014 в 10:28
 Железа, занимающая одно из важных мест в общей системе организма, называется поджелудочной. Она вырабатывает энзимы (пищеварительные ферменты), выделяя их в кишечник, а именно в двенадцатиперстную кишку, где они, активируясь, расщепляют пищу на углеводы, белки и жиры. Помимо этого поджелудочная железа считается органом внутренней секреции, так как ее бета-клетки, расположенные в островках Лангерганса, выделяют в кровоток инсулин и другие гормоны.
Железа, занимающая одно из важных мест в общей системе организма, называется поджелудочной. Она вырабатывает энзимы (пищеварительные ферменты), выделяя их в кишечник, а именно в двенадцатиперстную кишку, где они, активируясь, расщепляют пищу на углеводы, белки и жиры. Помимо этого поджелудочная железа считается органом внутренней секреции, так как ее бета-клетки, расположенные в островках Лангерганса, выделяют в кровоток инсулин и другие гормоны.
Заболевания поджелудочной железы
 Патология в органе, вызывающая его недуг может вызываться различными причинами. Например,частая опасность поджидает поджелудочную железу со стороны «соседа» – желчного пузыря, особенно если он отягощен камнями.
Патология в органе, вызывающая его недуг может вызываться различными причинами. Например,частая опасность поджидает поджелудочную железу со стороны «соседа» – желчного пузыря, особенно если он отягощен камнями.
Желчный пузырь – орган, резервуар для хранения выработанной печенью желчи. Желчь – это коллоид, с уравновешенным содержанием фосфолипидов, кислот, холестерина, билирубина и солей. Желчь незаменима для переваривания и усвоения, как жиров, так и жирорастворимых витаминов. Жиры, при недостаточном количестве желчи – не перевариваются, оставаясь в желудочно-кишечном тракте, подвергаются атаке бактерий, обитающих там. Это приводит к диарее, метеоризму, болевым ощущениям в животе.
При пролонгированной ахолии (недостатке желчи в кишечнике) наблюдаются признаки дефицита жирорастворимых витаминов K, D, А, который может привести к серьезным проблемам со здоровьем – куриной слепоте, хрупкости костей, плохой свертываемости крови. Выработанная печенью желчь выводит из организма излишки холестерина и препятствует возникновению в кишечнике бродильных и гнилостных процессов, так как способна проявлять антибактериальные свойства.
Каменная болезнь желчного пузыря самая часто встречающаяся причина возникновения воспалительных процессов в поджелудочной железе. Холестопанкреатит или билиарное воспаление железы – диагноз, который в большинстве случаев ставится женщинам.
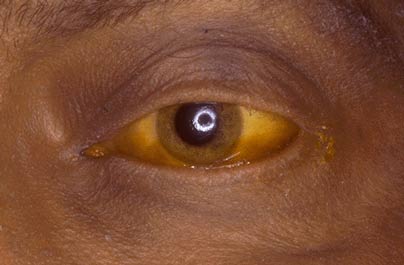
Врачи настоятельно рекомендуют в плановом порядке избавиться от камней, наличие которых в желчном пузыре напоминают эффект замедленной бомбы. Крупные камни, способны образовывать пролежни и дальнейший разрыв стенки желчного пузыря. В результате чего высокой концентрации желчь попадает на паренхиму поджелудочной железы, причиняя ей непоправимый урон. Мелкие экземпляры, закупоривая протоки, нарушают ее отток. Возникает механическая желтуха, растет уровень билирубина в крови, возникает панкреатит. В обоих случаях необходима безотлагательная помощь врача.
Заброс и застой желчи в поджелудочной железе
 Поджелудочная железа играет ключевую роль в пищеварительной системе организма человека, а ее нормальное функционирование тесно связано с такими важными органами, как желчный пузырь, печень и выводящие пути. Заболевание одного влечет изменения в другом. Образование желчи в печени – это непрерывный процесс, который в последующем приводит к ее накоплению в пузыре. А вследствие злоупотребления острой, жирной пищей, алкоголем, ведения малоподвижного образа жизни, нервных расстройств, воздействия лекарств и множества других – возникают трудности с оттоком и застоем желчи в поджелудочной железе или холестаз.
Поджелудочная железа играет ключевую роль в пищеварительной системе организма человека, а ее нормальное функционирование тесно связано с такими важными органами, как желчный пузырь, печень и выводящие пути. Заболевание одного влечет изменения в другом. Образование желчи в печени – это непрерывный процесс, который в последующем приводит к ее накоплению в пузыре. А вследствие злоупотребления острой, жирной пищей, алкоголем, ведения малоподвижного образа жизни, нервных расстройств, воздействия лекарств и множества других – возникают трудности с оттоком и застоем желчи в поджелудочной железе или холестаз.
Если говорить медицинским языком, то ферменты, которые вырабатывает поджелудочная железа для переработки пищи – опасны для нее самой, поэтому они выделяются в неактивной форме. Для того чтобы их активизировать необходима желчь и кишечный сок. При нормальном функционировании ЖКТ ферменты железы смешиваются с кишечным содержимым. Этот процесс активизирует систему переваривания пищи. Но вышеперечисленные причины провоцируют воспалительные процессы, препятствующие выделению панкреатического сока. Результатом являются забросы желчи в проток поджелудочной железы. Далее ферменты активизируются раньше времени и работают внутри нее, из-за отсутствия среды для переработки. Итогом этих процессов становятся сбои работы органов ЖКТ, а обожженная поджелудочная воспаляется, что приводит к развитию панкреатита.
Источник
Поджелудочная железа – это важный орган, который относится одновременно к пищеварительной и эндокринной системам. Основная функция этого органа – секреторная. Поджелудочная синтезирует панкреатический сок, помогающий в переработке пищи, а внутренняя секреция реализуется в выработке таких гормонов, как инсулин и глюкагон. Любые сбои в ее работе негативно воздействуют на здоровье всего организма. Чаще всего диагностируют воспалительно-деструктивные процессы в поджелудочной железе, которые известны под общим названием панкреатит. Чтобы успешно вылечить болезнь, необходимо подбирать комплексную терапию. Желчегонные препараты при панкреатите – важная составляющая лечения.
Для чего назначаются желчегонные при воспалении поджелудочной железы?
Многие пациенты недоумевают, зачем при воспалении поджелудочной железы нужен прием препаратов желчегонного действия. Дело в том, что в теле человека все органы взаимосвязаны между собой. Связь есть и между такими элементами пищеварительной системы, как желчный пузырь, поджелудочная и печень. Поэтому применение желчегонных препаратов помогает восстановить функцию пораженного органа и облегчить процессы пищеварения.
Изучая происхождение панкреатита, ученые установили, что в большинстве случаев заболеванию предшествует застой желчи в желчевыводящих протоках. Физиологически предусмотрено, что желчь должна свободно попадать через фатеров сосочек в 12-перстную кишку и участвовать в процессе пищеварения. Но в силу различных причин (спазм, перекрытие желчным камнем) этот процесс может нарушаться. Выделенная печенью желчь попадает в протоки поджелудочной железы, вызывая воспаление тканей этого органа.
Принимая желчегонные препараты при панкреатите, очень важно следовать врачебным рекомендациям, а также придерживаться специального диетического питания.
Чаще всего панкреатит развивается на фоне:
- дискинезии (непроходимости) желчных протоков;
- гепатита;
- холецистита.
Назначение желчегонных препаратов при панкреатите оправдано тем, что при регулярном их применении они вызывают ряд положительных изменений в работе органов ЖКТ:
- улучшают пищеварение;
- предупреждают застой желчи;
- устраняют отечность;
- снижают нагрузку и давление на внутренние органы;
- облегчают секреторную нагрузку на поджелудочную.
Выбор препарата должен проводиться врачом, который учтет индивидуальные особенности организма и степень болезни пациента.
Желчегонные препараты при панкреатите
Все желчегонные лекарства при панкреатите, в зависимости от их фармакологического воздействия на организм, можно разделить на три большие группы:
- холекинетики;
- холеретики;
- холеспазмолитики.
Препараты этих групп могут быть как синтетическими, так и с содержанием компонентов животного происхождения. Их действие направлено на активизацию процессов синтеза и выведения желчи, что положительно сказывается на работе органов – соседей желчного пузыря.
Холеретики
Лечение поджелудочной железы проводится под контролем врача, ведь при неправильном выборе или применении препарата возможно появление неблагоприятных для здоровья побочных эффектов. Назначаются холеретики в тех случаях, когда необходимо увеличить секрецию желчи. Условно препараты данной группы по их происхождению можно разделить на несколько подгрупп:
- истинные холеретики, содержащие желчные кислоты, извлеченные из растительного и животного сырья;
- синтетического происхождения, которые получают в результате химических реакций;
- растительного происхождения, которые включают экстракты лекарственных растений;
- гидрохолеретики – препараты, которые активируют синтез желчи за счет водного компонента (щелочные минеральные воды).
Самым популярным и доступным представителем этой фармакологической группы является препарат Аллохол. Таблетки содержат экстракт свиной желчи и растительных компонентов (крапива, чеснок). Благодаря комплексному воздействию на организм препарат нормализует процессы выделения и выведения желчи, чем оказывает профилактику возникновения панкреатита.
К этой же группе лекарственных средств относятся Фламин и Холензим. Фламин является растительным препаратом, который воздействует на синтез желчи. Холензим – это комбинированное средство, в основе которого содержатся ферменты и сухая желчь животных. Терапия данным препаратом проводится с целью улучшения состояния и функции ЖКТ.
Холекинетики
Это группа препаратов, действие которых направлено на тонизирование стенок желчного пузыря и расслабление сфинктера, что приводит к улучшению выведения желчи. Они не увеличивают выработку желчи, но влияют на ее выведение.
Сорбитол, Маннитол, Ксилит, содержащие в качестве активных веществ производные фруктозы, обладают выраженным холекинетическим эффектом. К препаратам этой же группы относится Магнезия. Некоторые лекарства представлены в виде таблеток, но чаще всего для лечения используют инфузийные формы, которые вводят непосредственно в кровь путем внутривенного вливания.
Холеспазмолитики
Холеспазмолитики используют при панкреатите для того, чтобы убрать спазм мускулатуры, обезболить и устранить гипертонус желчного пузыря. Отлично при воспалении органов пищеварения снимает спазм Но-шпа, Максиган, Спазмалгон, Папаверин, Дротаверин. Эти препараты можно применять как перорально (таблетки), так и с помощью инъекций.
Если панкреатит сопровождается воспалением печени и желчного, то в качестве холеспазмолитического препарата используют Атропин, который вводят подкожно.
Прочие медикаменты
Для лечения хронического панкреатита применяют не только желчегонные препараты, но и лекарства для нормализации секреторной функции органа и снятия нагрузки на него. С этой целью применяют ферментные средства (Панкреатин, Панкреазим, Мезим, Креон).
Для купирования болевого синдрома используют анальгетики и спазмолитики (Но-шпа, Анальгин, Платифиллин).
При острой форме панкреатита рекомендовано уложить пациента, приложить ему холод на область левого подреберья, вызвать бригаду скорой помощи. Ни в коем случае не стоит прибегать к самолечению, которое может иметь негативные последствия для жизни пациента.
Если хронический панкреатит сопровождается дискинезией и хроническим гепатитом, то целесообразно применять гомеопатические препараты вроде Галстены и гепатопротекторы (Карсил, Дарсил, Гепабене).
Важные моменты при приеме желчегонных
При заболеваниях органов пищеварения прием лекарственных препаратов связан со временем трапезы. Так, прием желчегонных подчиняется важным правилам:
- все препараты этой группы принимают перед едой;
- суточную дозу лекарственного средства разделить на кратность приемов пищи;
- лекарство запивать достаточным количеством питьевой воды;
- обязательно после приема лекарственного средства поесть в течение 30 минут;
- длительность терапии и дозу препарата необходимо согласовать с лечащим врачом;
- стандартный курс лечения длится от 4 до 8 недель;
- профилактические курсы проводятся весной и осенью, в период сезонного обострения.
При появлении тревожных симптомов необходимо срочно обратиться к врачу для проведения дифференциальной диагностики. Похожую симптоматику имеют проявления болезни Крона, желчнокаменная болезнь, гастрит, язвенное поражение ЖКТ.
Особенности назначения детям
При панкреатите у детей применяют препараты растительного происхождения, которые мягко воздействую на органы ЖКТ. С раннего возраста разрешены к применению такие лекарства, как Аллохол, Галстена, Холафлукс, Холагогум, Фламин.
Для пациентов младшего возраста доза лекарства рассчитывается исходя из веса тела. Поэтому подбирать препарат и дозировку должен врач, учитывая индивидуальные особенности и возраст больного.
Лечение при беременности
Беременным женщинам желчегонные при панкреатите назначают с особой осторожностью, ведь некоторые из них могут воздействовать на плод.
Часто воспаление поджелудочной развивается на поздних сроках беременности, когда растущий плод сдавливает внутренние органы, затрудняя процесс желчевыделения.
Самыми безопасными методами лечения беременных женщин является применение щелочных минеральных вод, отвара шиповника и травяных сборов. При неэффективности этих средств целесообразно применять желчегонные препараты растительного происхождения, которые не имеют воздействия на развивающийся плод. К таким лекарствам относят Холосас, Галстену, Аллохол. Перед началом лечения необходимо проконсультироваться с гинекологом, ведущим беременность.
Альтернативное лечение травами
Помимо аптечных препаратов, наладить работу органов ЖКТ помогают растительные средства. Их можно применять как в виде монотерапии, так и в составе комплексной терапии. Многие травы эффективно работают в качестве готовых желчегонных сборов.
Многие травники советуют принимать семя льна для нормализации функции поджелудочной железы. Это средство действительно положительно влияет на пищеварительную систему, но только в качестве профилактического средства в период ремиссии.
При обострении панкреатита семена льна категорически запрещены к применению.
Одним из самых эффективных желчегонных сборов является следующий рецепт. Для приготовления берут в равных частях вахту трехлистную и полынь горькую. Листья растений заливают кипятком, настаивают 30-40 минут, процеживают и принимают по 1 столовой ложке трижды в день до приема пищи.
Еще одним эффективным травяным сбором, который можно купить в аптеке в готовом виде или приготовить самостоятельно, является следующий:
- экстракт бессмертника;
- трава мяты перечной;
- листья эвкалипта;
- трава тысячелистника.
Все ингредиенты смешивают в одинаковой пропорции и хранят в сухой стеклянной таре. Для приготовления лечебного отвара берут 3 столовые ложки сбора, кипятят в 500 мл воды, настаивают 40 минут, процеживают и принимают по ½ стакана трижды в день до приема пищи.
Источник