Паллиативные операции поджелудочной железы
Ниже дан краткий обзор радикальных и паллиативных вмешательств при раке ПЖ.
В настоящее время хирургическое лечение остается единственно эффективным методом, однако опухоль можно удалить только на ранних стадиях (до 15% опухолей головки ПЖ), а операционный риск чрезвычайно высок. Радикальную операцию можно выполнить всего лишь у 1 — 5% больных, что обусловлено, в первую очередь, поздней диагностикой.
Выделяют следующие радикальные операции: гастропанкреатодуоденальная резекция, панкреатэктомия, дистальные комбинированные резекции ПЖ, расширенная субтотальная и тотальная панкреатодуоденэктомия. Радикальные операции технически очень сложны, их могут выполнить только высококвалифицированные хирурги в крупных центрах. Летальность после этих операций составляет от 27% при дистальной резекции ПЖ — до 17—39% при расширенной панкреатэктомии, пятилетняя выживаемость не превышает 8%. Последний факт обусловлен, прежде всего, тем, что у 50% больных в послеоперационном периоде возникает рецидив опухоли и в 90—95% случаев на первом году после операции развиваются отдалённые метастазы.
Существует мнение, что панкреатодуоденальную резекцию необходимо выполнять во всех случаях при подозрении на рак ПЖ даже без гистологической или цитологической верификации. Данное мнение отчасти обусловлено тем, что даже при лапаротомии и интраоперационном гистологическом исследовании частота ложноотрицательных ответов превышает 10%.
Перед операцией можно лишь предварительно судить о возможности удаления опухоли. Окончательное решение принимают после интраоперационного осмотра органов брюшной полости при исключении отдалённых метастазов и местной распространённости процесса. Наиболее часто во время операции обнаруживают такую причину нерезектабельности опухоли, как опухолевая инфильтрация забрюшинной клетчатки, включая нервные сплетения и поражение метастазами регионарных лимфатических узлов.
Панкреатодуоденальная резекция — основной тип радикальной операции при расположении опухоли в головке ПЖ. Нельзя её выполнить при прорастании опухолью нижней полой вены, аорты, верхней брыжеечной артерии и воротной вены. Для принятия окончательного решения следует отделить ДПК и головку ПЖ от подлежащих нижней полой вены и аорты, что позволяет судить и о вовлечённости верхней брыжеечной артерии; важна также оценка возможности диссекции воротной вены и верхней брыжеечной вены.
Удалённый при панкреатодуоденальной резекции анатомический препарат состоит из общего желчного протока, жёлчного пузыря, головки, шейки и секреторной части ПЖ, ДПК, проксимальной части тощей кишки, малого и части большого сальника, дистальной половины желудка. Кроме тою, иссечению подлежит паракавальная клетчатка, удаляют супрапилорические, инфрапилорические, передние и задние панкреатодуоденальные лимфатические узлы, лимфатические узлы гепатодуоденальной связки и по ходу общей печёночной артерии. Иссекают верхнюю брыжеечную вену (при изолированном опухолевом её поражении) или место се слияния с воротной веной. Такая лимфодиссекция улучшает прогноз, в то время как травматичность вмешательства увеличивается незначительно.
Простое перечисление удалённых органов свидетельствует о сложнейшей технике вмешательства. Ведь хирургу ещё предстоит выполнить серию восстановительных манипуляций — панкреатоностомию, билиодигестивный анастомоз (см. рис. 5-21), гастроеюностомию и межкишечный анастомоз. Средняя продолжительность операции составляет 6,5—7 ч.

Рис. 5-21. Стандартная панкреатодуоденальная резекция (операция Уиппла). Схема. В ходе операции удаляют общий жёлчный проток, жёлчный пузырь, двенадцатиперстную кишку, антральный отдел желудка, головку и часть тела поджелудочной железы: а — линии резекции; б — картина после резекции и перед реконструкцией (А-А — панкреатоеюноанастомоз, В-В — холедохоеюноанастомоз, С-С — гастроеюноанастомоз); в — состояние после резекции
Важны три технических приёма во время выполнения панкреатодуоденальной резекции — объём резекции паракавальной клетчатки и забрюшинной сосудистой диссекции, а также сохранение пилорического отдела желудка.
Особое внимание резекции паракавальной клетчатки уделяют потому, что именно в этой зоне чаще всего возникают рецидивы опухоли. Резекцию сосудов осуществляют при изолированном опухолевом поражении верхней брыжеечной вены или места её соединения с воротной веной. Прорастание верхней брыжеечной артерии чаще всего сопровождается обширным метастазированием в забрюшинные лимфатические узлы, что исключает возможность удаления опухоли.
Существуют мнения, что необходимо удалять узлы чревного сплетения, что позволяет существенно уменьшить выраженность болевого абдоминального синдрома в послеоперационном периоде, особенно в поздние сроки, когда заболевание прогрессирует.
Сохранение пилородуоденального сегмента при панкреатодуоденальной резекции улучшает пищеварительные функции и способствует более быстрому восстановлению массы тела больных.
Важно выявить зону первичного расположения опухоли в ПЖ, в первую очередь для исключения периампуллярных и ампулярных аденокарционом, имеющих значительно лучший прогноз.
Результаты стандартной панкреатодуоденальной резекции во многих больницах неудовлетворительные.
Послеоперационная летальность состав.ляет 12,3%, 1 год проживает 43,1% больных, средняя выживаемость больных составляет 15,5 мес, пятилетняя выживаемость не превышает 3,5—16.7%.
Неудовлетворительные отдалённые результаты, высокая послеоперационная смертность и техническая сложность панкреатодуоденальной резекции послужили основанием для отказа от радикальных вмешательств при раке ПЖ. Однако следует помнить, что репрезентативность результатов сравнительных исследований, проводимых в разных странах, может быть неодинаковой ввиду различий в диагностических критериях и подходах к стадированию рака ПЖ. В частности, в Японии применяют собственную классификацию опухолей ПЖ, отличающуюся от применяемых в США и Европе.
Выживают после гастропанкреатодуоденальной резекции лишь те больные, у которых по данным гистологического исследования послеоперационного материала по краям резекции нет опухолевых клеток. Напротив, в случаях их обнаружения больные живут приблизительно столько же, сколько больные после химиолучевого лечения.
При подтверждённом раке ПЖ выполняют ещё более объёмные операции — тотальную панкреатэктомию и расширенную панкреато-дуоденалъную резекцию. Необходимость в панкреатэктомии обусловлена важностью удаления мультифокальных очагов рака в ПЖ и более радикальным иссечением регионарных лимфоузлов (лимфатических узлов корня селезёнки, вокруг хвоста ПЖ). Несмотря на расширенный объём операции, показатели послеоперационной летальности сократились, однако отдалённые результаты от расширения объёма операции не улучшились, преимущественно за счёт развития тяжёлого сахарного диабета.
Расширенная панкреатодуоденальная резекция предусматривает удаление сегмента воротной вены и вовлечённых в опухолевый процесс артерий с реконструкцией сосудов. Кроме того, удаляют забрюшинные лимфатические узлы от чревной артерии до бифуркации подвздошных артерий. Разработчик техники этой операции Фортнер добился уровня отдалённой выживаемости 20% при послеоперационной летальности 23%.
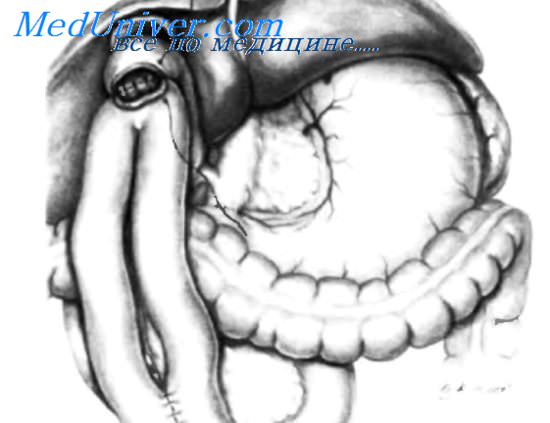
При нерезектабельной опухоли, наличии или угрозе возникновения желтухи, гастродуоденальной непроходимости, если предполагаемая продолжительность жизни больного составляет более 6—7 мес, производят паллиативные вмешательства, в частности наложение билиодигестивного и гастроеюнального шунта (см. рис. 5-22).

Рис. 5-22. Паллиативные вмешательства при нерезектабельном раке поджелудочной железы. Схема: а — наложение обходного холецистоеюноанастомоза. В подавляющем большинстве случаев больные хорошо переносят операцию, несмотря на выраженную желтуху у ряда из них. Вмешательство обеспечивает достаточный отток жёлчи в кишку и уменьшение (или снижение выраженности) желтухи; б — другой тип обходного билиодигестивного анастомоза, который накладывают при угрозе прорастания опухоли в пузырный проток; в — гастроеюностомия; показана при блокировании опухолью двенадцатиперстной кишки
При предполагаемой продолжительности жизни 1-2 мес показано эндоскопическое введение стента в жёлчные протоки. Установка эндопротеза вместо хирургического шунтирования (холедоходуоденостомии и гастроэнтеростомии) подходит больным с тяжёлыми сопутствующими заболеваниями и липам старческого возраста. Она позволяет уменьшить число осложнений и смертность. Использование новых стентов из металлической сетки даст возможность увеличить продолжительность их нахождения в протоках и снизить частоту возникновения холангита. Рецидивирование желтухи после установления стента чаще всего связано с его обтурацией вследствие сладжа жёлчи; в этом случае проводят замену стента.
Предоперационное дренирование жёлчных протоков с целью уменьшения холестаза не приводит к увеличению продолжительности жизни больных. Недавно описана методика дренирующих малоинвазивных операций с целью декомпрессии жёлчевыводяших путей с помощью ЭУС, позволяющей более точно произвести стентирование.
Пример паллиативной операции — введение спирта (50 мл) или фенола в зону чревного сплетения дая купирования болевого абдоминального синдрома. Такой подход позволяет уменьшить боли или даже купировать их на короткое время, однако у 2/3 пациентов болевой синдром рецидивирует в течение месяца. Блокаду чревного сплетения можно выполнять повторно, однако эффективность следующих процедур более низкая. Тем не менее блокада чревного сплетения более эффективна, чем применение наркотических анальгетиков в сроки до 6 нед.
Появление методики нейролизиса чревного сплетения с использованием ЭУС повысило эффективность вмешательства ввиду большой точности определения зоны введения спирта. Боль проходит у 52% пациентов, а у 30% удаётся уменьшить суточные дозы наркотических анальгетиков.
Существуют указания об эффективности торакоскопической сплапхнэктомии в лечении болевого абдоминального синдрома. Для улучшения результатов хирургического лечения его дополняют химио-и лучевой терапией. Применяют эти методы не только после операции, но и интраоперапионно (введение в воротную вену или печёночную артерию фторурацила, митомицина). Возможны различные схемы комбинации лучевой, химиотерапии и хирургического лечения, введение препаратов в ткань опухоли под контролем ЭУС.
В последние годы всё чаще применяют трансплантацию ПЖ, селективную трансплантацию островковых и ацинарных клеток, что позволяет существенно улучшить качество жизни больных после панкреатэктомии по поводу ранних стадий негенерализованного рака ПЖ.
Маев И.В., Кучерявый Ю.А.
Источник
Паллиативные операции при карциноме головки поджелудочной железы.Многие хирурги выполняют панкреатодуоденальную резекцию при карциноме головки поджелудочной железы как паллиативную операцию. В нашей практике эту операцию выполняют только тогда, когда есть надежда на излечение. Несмотря на статистические доказательства того, что паллиативная панкреатодуоденальная резекция при карпиноме головки поджелудочной железы незначительно увеличивает период выживания в сравнении с паллиативными операциями, не менее определенно, что резекция приводит к высокой травматичности и смертности, а также к осложнениям в послеоперационном периоде, и все это не компенсирует незначительного увеличения выживаемости. Паллиативные обходные анастомозы устраняют выраженную желтуху и зуд, даже если билирубин не всегда возвращается к нормальному уровню.
ХолецистоеюностомияХолепистоеюностомия — хорошая, технически несложная операция, а анастомоз желчного пузыря с тощей кишкой является достаточно надежным. Однако для проведения холецистоеюностомии требуются определенные условия: Холецистоеюностомия.На рисунке представлена холецистоеюностомия с использованием впередиободочной петли. Анастомоз между желчным пузырем и тощей кишкой выполнен двумя рядами узловых швов. Наружный серозный слой желчного пузыря и серозно-мышечный слой тощей кишки сшиты вместе тонкими нерассасывающимися нитями с помощью тонкой иглы. Внутренний, слизистый, слой сшит хромированным кетгутом 3-0. На рисунке изображены завершенный задний шов между желчным пузырем и тощей кишкой и начало переднего слизистого шва. Слизистый слой включает всю толщину стенки желчного пузыря и тощей кишки. Нет необходимости создавать анастомоз диаметром более 2.5-3 см, потому что пассаж желчи будет регулироваться пузырным протоком. Как видно на рисунке, для облегчения наложения швов у некоторых пациентов необходимо выделить часть желчного пузыря из его ложа. После завершения холецистоеюнального анастомоза мы обычно накладываем несколько швов, включающих серозно-мышечный слой тощей кишки дистальнее анастомоза и глиссонову капсулу, как показано на вставке. Эти швы имеют целью защитить линию холецистоеюнального шва от натяжения, которое может быть вызвано петлей тощей кишки. Обычно мы располагаем еюноеюнальный анастомоз на расстоянии 50 см от холецистоеюнального анастомоза (анастомоз по Брауну) для для предупреждения рефлюкса кишечного содержимого и возможного холангита. Некоторые авторы не считают необходимым создание еюноеюнального анастомоза, поскольку холангит невозможен, так как это осложнение возникает только при наличии стриктуры желчных протоков или билиодигестивного анастомоза. Гепатикоеюностомия — наилучшая операция среди всех обходных анастомозов, выполняемых при карциноме головки поджелудочной железы и других опухолевых обструкциях дистального отдела общего желчного протока. Результатом создания печеночно-тощекишечного анастомоза является прямое шунтирование желчных путей в месте, которое обычно расположено достаточно далеко от опухоли, вызвавшей обструкцию. Существует несколько методик выполнения гепатикоеюностомии. Мы кратко опишем наиболее часто выполняемые операции. — Также рекомендуем «Гепатикоеюностомия по Roux-en-Y. Техника гепатикоеюностомии.» Оглавление темы «Операции при опухолях и свищах поджелудочной железы.»: |
Источник
Воспаление поджелудочной железы – одно из тех заболеваний, течение которых достаточно сложно спрогнозировать. В одном случае оно проходит безвозвратно, в другом принимает хроническую форму, а в третьем может потребовать оперативного вмешательства.
Нарушение оттока поджелудочного сока, ведущее к увеличению внутрипротокового давления, способно спровоцировать острый панкреатит, который, в свою очередь, опасен тем, что во время него повреждаются и разрушаются ткани поджелудочной железы. В том случае, если человек, страдающий панкреатитом, невнимательно относится к своему состоянию и не соблюдает предписаний, данных ему лечащим врачом, вполне вероятно развитие некроза тканей и образование нагноений. Эти факторы нередко приводят к необходимости хирургического лечения, которое убережет пациента от развития тяжелейших осложнений.
Следует помнить о том, что к операции на поджелудочной железе при панкреатите врачи прибегают только в том случае, если все другие доступные методы лечения были испробованы и не оказали желаемого эффекта.
Связано это с тем, что операция на таком жизненно важном органе, как поджелудочная железа, в большинстве случаев не проходит бесследно, а сам процесс хирургического вмешательства может носить самый непредсказуемый характер, что можно объяснить следующими фактами:
- поджелудочная железа находится в непосредственном контакте с органами, повреждение которых может вести к необратимым последствиям;
- в случае некроза тканей поджелудочной железы может потребоваться ее полное удаление, что, в свою очередь, практически невозможно без ухудшения качества дальнейшей жизни;
- сок, вырабатываемый поджелудочной железой, способен воздействовать на нее изнутри, приводя к расслоению тканей;
- ткань поджелудочной железы крайне хрупкая, а это может приводить к обильному кровотечению как во время операции, так и в период реабилитации.
Если речь заходит о необходимости хирургического вмешательства, значит, дело, действительно, плохо и нужно довериться специалистам.
Показания для операции на поджелудочной железе
- хронический панкреатит, сопровождающийся регулярными обострениями и не переходящий в состояние ремиссии с помощью медикаментозного лечения;
- некроз тканей, нагноение поджелудочной;
- панкреонекроз – отмирание и расслоение тканей поджелудочной железы при хроническом или остром панкреатите;
- неэффективное консервативное лечение в течение 2-х суток, влекущее за собой симптомы разлитого перитонита (нарастание энзимной интоксикации);
- осложнение острого панкреатита деструктивным холециститом.

Острая форма панкреатита с некрозом тканей поджелудочной железы, а также нагноение данного органа
Если вовремя не будет оказана хирургическая помощь, любое из этих состояний несет за собой опасные последствия, вплоть до летального исхода. Нужно также отметить, что врачи вынуждены прибегать к операции при остром панкреатите лишь в 6-12% всех случаев.

Состояние больного при остром панкреатите, требующем оперативного вмешательства, настолько тяжело, что любые хирургические манипуляции проводятся исключительно после стабилизации всех функций организма
Типы операций на поджелудочной железе
Насчитывается три вида операций в зависимости от времени их проведения:
- Ранние (экстренные и срочные) операции проводятся при первом обнаружении опасных диагнозов, угрожающих жизни человека (закупорка большого соска двенадцатиперстной кишки, ферментативный перитонит, сочетание острого панкреатита с деструктивным холециститом).
- Поздние операции выполняются в среднем через 2 недели после возникновения болезни, что совпадает с фазой секвестрации, абсцедирования и расплавления отмерших участков забрюшинной клетчатки и поджелудочной железы.
- Отсроченные (плановые) операции проводятся через месяц, а иногда и позже, после полного купирования острого состояния. Целью таких операций является предупреждение рецидивов заболевания.

Некроз поджелудочной железы в большинстве случаев требует оперативного вмешательства
Операция на поджелудочной железе при панкреатите может иметь совершенно разный характер в зависимости от особенностей конкретного случая. Факторами, влияющими на проведение операции, будут наличие или отсутствие отграничения больных тканей от здоровых, степень и распространенность гнойно-некротического процесса в поджелудочной железе, степень общего воспаления и возможные сопутствующие заболевания желудочно-кишечного тракта. Определить необходимость того или иного способа оперативного вмешательства возможно с помощью лапароскопии, транслапаротомным методом обследования поджелудочной железы и брюшной полости.
В случае установления во время лапароскопии панкреатогенного ферментативного перитонита назначается лапароскопическое дренирование брюшной полости, а после – перитонеальный диализ и инфузия лекарственных средств. Суть данной операции состоит в том, что под контролем лапароскопа к сальниковому отверстию и левому поддиафрагмальному пространству подводятся микроирригаторы, а через небольшой прокол брюшной стенки в левой подвздошной области вводится более толстый дренаж в малый таз.
Диализирующие растворы обязательно содержат антибиотики, антипротеазы, цитостатики, антисептики (хлоргексидин или фурацилин), растворы глюкозы. Данный метод лечения успешно справляется со своей задачей, но только в первые трое суток после начала острого перитонита. Не имеет смысла использовать данный метод при жировом панкреонекрозе, а также при билиарном панкреатите. Для достижения декомпрессии желчных путей при панкреатогенном перитоните лапароскопическое дренирование брюшной полости может быть дополнено наложением холецистомы.

К сожалению, часты случаи, когда и после проведенных хирургических манипуляций продолжаются некротические процессы, а участки их возникновения остаются невыявленными
В том случае, если при проведении лапаротомии обнаруживается отечная форма панкреатита, ткань, окружающая поджелудочную железу, инфильтруется раствором новокаина с антибиотиками, цитостатиками, ингибиторами протеаз. В дополнение к этому для дальнейших инфузий лекарственных средств вводится микроирригатор в корень брыжейки поперечной ободочной кишки. Далее следует дренирование сальникового отверстия и наложение холецистомы. Для предотвращения попадания ферментов и распространения токсических продуктов распада на забрюшинную ткань, проводится выделение тела и хвоста поджелудочной железы из парапанкреатической клетчатки (абдоминизация). Если после операции некротический процесс не остановлен, может потребоваться проведение релапаротомии, что дает огромную нагрузку на и без того ослабленный организм.
Часто оперативного вмешательства требует калькулезный панкреатит, основным признаком которого служит наличие в поджелудочной железе конкрементов (камней). Если камень располагается в протоках, то рассекается лишь стенка протока. Если же камни множественные, то рассечение проводится уже вдоль всей железы. Бывают ситуации, в которых показана полная резекция пострадавшего от камней органа. Данное заболевание в подавляющем большинстве встречается у людей старше 50 лет.
В случае обнаружения в поджелудочной железе кисты она удаляется вместе с частью железы. При необходимости орган может быть удален полностью.
При поражении поджелудочной железы раком существуют только радикальные методы лечения.
Самое серьезное хирургическое вмешательство при остром панкреатите связано с полным некрозом поджелудочной железы, требующим проведения панкреатэктомии, во время которой оставляется лишь часть железы и двенадцатиперстной кишки.
Данная операция не гарантирует выздоровления и полноценной жизни, крайне травматична и дает большой процент летального исхода. Альтернативой данных манипуляций является криодиструкция, проводимая при геморрагическом панкрионекрозе. Во время этой процедуры на ткани воздействуют сверхнизкими температурами, после чего на месте воздействия появляется здоровая соединительная ткань.
Нередко случается так, что к заболеванию поджелудочной железы присоединяются проблемы с желчевыводящими путями. Такие состояния требуют особого подхода и внимания. При расплавлении поджелудочной железы могут страдать желчный пузырь, двенадцатиперстная кишка и желудок. К сожалению, при хирургическом лечении деструктивных форм панкреатита очень велика степень летальных исходов – 50-85%.
Последствия оперативного вмешательства
Необходимо быть готовым к тому, что оперативное вмешательство может пагубно сказаться на здоровье человека. Перечислим некоторые возможные последствия:
- операция способна спровоцировать развитие перитонита (скопления токсических веществ в брюшной полости);
- обострение заболеваний, связанных с выработкой ферментов;
- возможны обильные кровотечения и медленное заживление тканей после операции;
- операция может плохо отразиться на соседних органах (двенадцатиперстной кишке, желчном пузыре и желудке).

После операции больному показан достаточно долгий реабилитационный период
Минимум четыре недели пациент должен находиться в стационаре под круглосуточным наблюдением врачей. Именно специалисты могут вовремя заметить ухудшение состояния и предотвратить возможные осложнения. После пребывания в стационаре можно переходить к этапу домашнего лечения, в которое будет входить предписанная лечащим врачом диета, покой, отсутствие физических нагрузок и прием лекарственных препаратов.
Послеоперационный период требует четкого выполнения всех назначений врача, иначе велик риск рецидива.
Обязательными для выполнения будут следующие рекомендации:
- Прием инсулина. Во время болезни поджелудочная железа вырабатывает недостаточное количество ферментов, что, в свою очередь, способно привести к развитию сахарного диабета, который является частым сопутствующим заболеванием при панкреатите.
- Прием пищеварительных ферментов, помогающих желудочно-кишечному тракту полноценно и уверенно справляться со своей функцией.
- Назначенная лечащим врачом физиотерапия.
- Лечебная диета.
Итак, если предстоит операция на поджелудочной железе при панкреатите, не стоит этого бояться. Современная медицина находится на высоком уровне, а вовремя оказанная медицинская помощь способна спасти вам жизнь!
Источник